ДИАГНОСТИКА ГАЛИТОЗА Общая схема диагностики галитоза
В ряде случаев люди с галитозом не знают об этой своей проблеме и поэтому не предъявляют жалоб на несвежее дыхание. Стоматолог может оказаться первым лицом, сообщающим эту плохую новость пациенту. Врач, соблюдающий принципы деонтологии, должен вести себя в этой сложной ситуации абсолютно профессионально: в мягких выражениях обрисовать проблему и тут же указать пациенту на возможные пути выяснения ее природы и минимизации.
Следует критично относиться к жалобам пациента на несвежее дыхание, основанных только на его наблюдениях за реакциями собеседников. Более достоверными основаниями можно считать ссылки пациента на прямые замечания относительно его тяжелого дыхания от близких ему людей.
Необходимо уточнить характер галитоза (эпизодический или постоянный) и обсудить обстоятельства, с которыми можно связать возникновение галитоза: идет ли речь об «утреннем» дыхании (в случае, если галитоз отмечается сразу после пробуждения и исчезает через полчаса), или о «голодном» дыхании (в случае, если дыхание улучшается после приема пищи, или если галитоз сопровождает программу снижения массы тела), или о последствиях потребления специфических пищевых продуктов (лук, чеснок, капуста), лекарственных препаратов, или о галитозе, совпадающем во времени с появлением других жалоб пациента на состояние здоровья (см. об этиопатогенезе галитоза).
Затем нужно провести исследование запаха воздуха, выдыхаемого через рот или через нос: если запах, о котором говорит пациент, не обнаруживается — речь идет о псевдогалитозе или галитофобии, если подтверждается — об истинном галитозе (табл. 4). При наличии запах необходимо изучить его химическую природу и оценить уровень интенсивности запаха (о методах исследования см. далее).
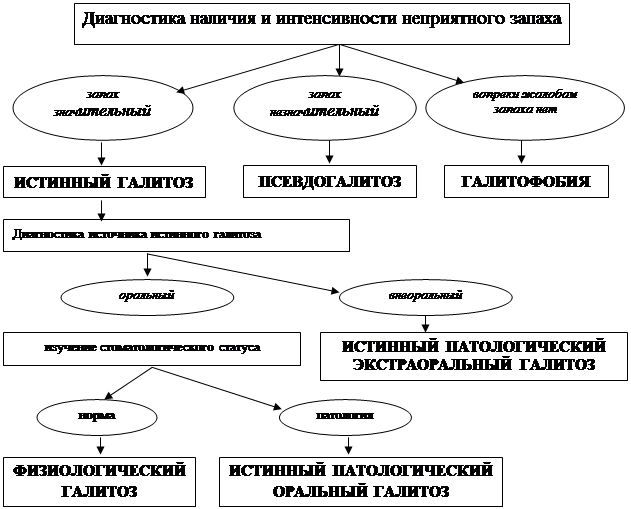 |
Важный момент дифференциальной диагностики — разделение орального и экстраорального (носового и легочно/гематогенного) галитоза. Дело в том, что воздух, выдыхаемый через рот, может иметь как оральное, так и экстраоральное (и носовое при «капающем носе», и легочное, и гематогенное) происхождение. Воздух, выдыхаемый через нос, несет запахи из дыхательных путей, от миндалин полости носа и придаточных пазух, но свободен от запахов, генерируемых в полости рта. Поэтому для выяснения локализации источника галитоза необходимо планировать раздельное исследование носового, легочного и ротового воздуха. Так, если ротовое дыхание имеет неприятный запах, а воздух, выходящий из носа, чист —
можно сделать заключение, что галитоз рождается в полости рта и не связан ни с полостью носа, ни с другими ЛОР-органами, ни с легкими, ни с гематогенными источниками. Легочной/гематогенный воздух получают при выдохе через рот, предварительно блокируя потенциальные оральные источники галитоза (после полоскания полости рта 0,75 % раствором перекиси водорода или 0,12 % раствором хлоргекседина); при наличии запаха в выдыхаемом воздухе после такой подготовки делают вывод о патологии нижних дыхательных путей. Если воздух, выдыхаемый через нос, имеет плохой запах, а легочной воздух чист — делают вывод о наличии источника галитоза в полости носа и/или прилежащих синусах.
Если делают заключение об экстраоральной природе галитоза, пациенту рекомендуют дальнейшее обследование у соответствующих специалистов.
В случае, если определена оральная природа галитоза, выясняют, какой характер — физиологический или патологический — имеют условия, его порождающие. В дифференциальной диагностике физиологического и орального галитоза может помочь анализ состава запаха: при физиологическом галитозе в наборе ЛСС лидирует сероводород, при патологическом все ЛСС имеют практически равные доли (немного отстает диметилсульфид). Для решения вопроса на клиническом уровне сосредотачиваются на стоматологическом обследовании пациента в поисках источников ЛС.
Большое внимание в стоматологическом обследовании при оральном галитозе уделяют внешнему виду языка, так как налет на его спинке является основным местом производства ЛС. Для стандартизации оценки регистрации количественных изменений налета на языке предложен индекс язычного налета (по K. Yaegaki, 1998), учитывающий площадь, покрытую налетом. Для регистрации данного индекса язык зрительно делится на три части: заднюю, среднюю и переднюю (рис. 4). Шкала оценки:
|

Рис. 5. Индекс WTC (Winkel Tongue Coating)
Рассматривая потенциальные оральные причины для галитоза, оценивают уровень саливации (при гипосаливации и ксеростомии углубляются в выяснение причин дефицита слюны), определяют наличие и количество зубного налета на различных поверхностях зубов и протезов/аппаратов, изучают перио-донтальный статус и состояние твердых тканей зубов.
Специальные исследования при галитозе
Тесты для самостоятельного органолептического определения запаха выдыхаемого воздуха и налета на языке
Проблема галитоза усугубляется тем, что люди имеют ограниченные возможности для самодиагностики этой проблемы, так как плохо различают запах собственного дыхания в силу адаптации к нему обонятельных рецепторов. В результате большинство людей добросовестно заблуждаются относительно качества своего дыхания: значительная часть людей с галитозом не подозревают об этом, в то время как многие люди со свежим дыханием абсолютно уверены в обратном. Без специальных усилий о наличии или отсутствии у себя галитоза человек может узнать только со слов от тех, с кем взаимодействует, или от врача.
Большинство методов самодиагностики галитоза позволяют пациенту судить только об отсутствии /наличии проблемы на основании оценки запаха воздуха и ротовой жидкости по шкале «приятный – нейтральный – неприятный», так как указывают на качество запаха, но не на его силу.
Контроль со стороны семьи и друзей. Несмотря на то, что существует много причин, не позволяющих пациенту спросить супруга/супругу или друзей о свежести своего дыхания, такое сотрудничество является лучшим методом для домашнего тестирования. Доверенное лицо должно быть осведомлено относительно того, в какое время суток и в каких условиях неприятный запах проявляется в большей степени. Желательно, чтобы партнер знал, какие события провоцируют ухудшение состояния пациента, и был бы вовлечен в динамическое наблюдение за качеством его дыхания ходе лечения галитоза.
Тест с ложкой/салфеткой. Этот легкий тест является вторым по эффективности методом для самодиагностики галитоза. Пациент сам счищает налет с задней трети спинки языка небольшой пластиковой ложкой, через минуту сам пациент или его доверенное лицо оценивают запах снятого налета. Ложку можно заменить простой гигиенической салфеткой. Для проведения этого теста следует высунуть язык как можно дальше и удерживать его за кончик при помощи салфетки. Самую заднюю часть спинки языка дважды протирают чистой белой салфеткой и через 40–45 секунд оценивают ее запах. Положительный тест позволяет диагностировать не только наличие галитоза, но и распознать источник ЛСС — налет на языке.
Тест с зубной нитью. Межзубные промежутки в области верхних и нижних моляров очищают белой невощеной неароматизированной зубной нитью, затем оценивают окрашивание использованного участка нити (желтый или красный цвет свидетельствуют о наличии галета и кровоточивости — факторов риска для галитоза) и через 30–40 секунд оценивают запах нити.
Тест на руке. Метод, позволяющий человеку предварительно оценить запах его ротовой жидкости и, отчасти, налета на языке, заключается в том, что он просто лижет свое пястье, ждет 10 секунд и затем нюхает свою кожу.
Halitox test (ALT, Inc). Тест позволяет провести в домашних условиях качественное и полуколичественное определение содержания в налете на языке веществ, ответственных за галитоз — ЛСС (сероводорода, диметилсульфида, диметилдисульфида, метилмеркаптана) и полиаминов (путресцина, кадаверина). Для проведения теста требуется простое, коммерчески доступное оборудование: пробирка со специальной средой, индикаторной для ЛСС и полиаминов, стерильный деревянный или пластиковый аппликатор с ватным кончиком. Тест может быть проведен через четыре часа после последнего приема еды и питья. Предварительно делают несколько глубоких вдохов-выдохов с закрытым ртом для того, чтобы налет на спинке языка стал менее влажным. Налет с центральной части задней трети спинки языка собирают вращательными движениями аппликатора. Затем ватный тампон аппликатора помещают в пробирку, закупоривают ее во избежание потерь ЛСС и начинают отсчет времени. Через 2 минуты оценивают цвет среды в пробирке: при наличии ЛСС и/или полиаминов среда, прежде бесцветная, окрашивается в мутный желто-коричневый цвет. Тест дает не только качественную, но и количественную информацию: чем больше токсинов в среде, тем темнее ее окраска.
Диагностика наличия и выраженности галитоза в клинических и лабораторных условиях
Для диагностики в клинических условиях используют методы, позволяющие дать оценку интенсивности галитоза на основании органолептического или инструментального определения содержания
· летучих веществ, связанных с галитозом, в выдыхаемом воздухе;
· участвующих в катаболизме ЛСС соединений, находящихся в ротовой жидкости.
Исследование воздуха проводят после устранения случайных или управляемых причин галитоза (пищи, лекарств, табака и т. д.), но с сохранением нативных оральных биоотпов, потенциально связанных с галитозом (налет на языке, зубах и т. д.) Поскольку в ротовом воздухе нередки случайные флуктуации концентрации ЛС у одного человек в течение одного дня, исследования повторяют несколько раз.
Органолептическое измерение запаха выдыхаемого воздуха. Метод предполагает оценку запаха выдыхаемого пациентом воздуха подготовленным специалистом (стоматологом). Перед проведением органолептической оценки как пациент, так и исследователь должны соблюдать ряд условий для получения правильного результата.
Накануне тестирования пациенту рекомендуют воздержаться от приема антибиотиков, потребления лука, чеснока, приправ и острой пищи (в течение
48 ч), от использования пахнущих косметических средств (в течение 24 ч), от табакокурения (в течение 12 ч), а также не чистить зубы, не использовать оральные ополаскиватели, жевательные резинки, освежители дыхания в течение 12 ч, предшествующих исследованию.
Исследователь должен иметь нормальный уровень обоняния — это проверяют предварительным тестированием его способности к распознаванию «стандартных» запахов в различных концентрациях. Накануне проведения тестирования исследователю следует воздержаться от употребления кофе, чая или сока, не пользоваться духами и не курить.
Для исключения из тестирования других запахов, исходящих от пациента, врача и пациента разделяют экраном. Для исследования воздуха из полости рта используют пластиковую трубку диаметром 24 мм и длиной 10 см, проходящую через экран (трубка нужна для того, чтобы выдыхаемый воздух не разбавлялся воздухом комнаты). Пациент выдыхает воздух через рот в трубку, врач нюхает воздух из трубки в течение 1–2 секунд, затем дышит воздухом комнаты в течение 3–4 секунд и повторно исследует дыхание пациента.
Носовое дыхание исследуют в тех же условиях (пациент и врач разделены экраном), используя трубочку диаметром 3–5 мм и длиной 10 см. Трубочку вводят в преддверие одного носового хода, вторую ноздрю пациент закрывает пальцем. Исследуют воздух, выдыхаемый из каждой ноздри поочередно.
Для психофизической оценки запаха используется шкала с баллами от 0 до 5 (табл. 4).
Таблица 4
Шкала органолептической оценки
| Категория | Описание | |
| 0 | запаха нет | запах не ощущается |
| 1 | сомнительный запах | ощущается неопределенный запах, не идентифицируемый исследователем как неприятный |
| 2 | слабый запах | запах есть, определяется как неприятный на пороговом уровне |
| 3 | умеренный запах | неприятный запах определенно есть |
| 4 | сильный запах | неприятный запах определяется ясно, но воспринимается исследователем как терпимый |
| 5 | тяжелый запах | очень сильный, не терпимый запах, (исследователь непроизвольно отстраняется) |
Органолептический метод хорош тем, что дает интегральную информацию о запахе дыхания пациента, благодаря чему многие исследователи считают ольфакторметрию решающим методом диагностики галитоза — «золотым» стандартом. Метод не требует специального оборудования, поэтому наиболее часто применяется в клинике. Отрицательные стороны метода — негативное восприятие пациентами, а также субъективность: оценка интенсивности запаха зависит от ощущений исследователя, а также от многих физико-химических факторов среды — влажности, температуры и т. д.
Количественная ольфактометрия (OLT) — метод, аналогичный выше описанному, но, насколько это возможно, объективизированный. Метод осуществляется в сотрудничестве с лабораториями, определяющими «стандартные» условия забора воздуха из полости рта пациента в клинике и проведения дальнейшего исследования полученных образцов специально подготовленными лаборантами. Так, пациента просят ограничить «оральную активность» накануне исследования: не пить, не есть и не жевать в течение 4 часов не чистить зубы и не полоскать рот в течение 6 часов. До начала забора воздуха в течение 30 секунд рот пациент держит рот закрытым для того, чтобы дать время для «инкубации» анаэробной микрофлоры полости рта, производящей ЛСС. Затем следует выдох в течение 2–3 секунд — через рот, с умеренной силой, прямо в контейнер, что исключает разведение воздуха полости рта воздухом из легких и воздухом кабинета. Эту процедуру повторяют 3–4 раза. Образцы воздуха в закрытых пробирках (шприцах) присылают в лабораторию. Здесь готовят несколько разведений присланного образца воздуха. Три исследователя оценивают запах каждой пробирки, находясь в 10 см от него. Исследование начинают с пробирки с минимальной концентрацией, запах каждой каждую сравнивают с чистым воздухом или с запахом разведения, в котором запах был определен впервые.
Сульфидный мониторинг. Сульфидный монитор (галиметр) — электрохимический газосенсорный счетчик, регистрирующий концентрацию в воздухе сероводорода (главным образом) и других ЛСС, дополненный записывающим устройством, фиксирующим результаты исследования виде графика — галиграммы.
Галиметр снабжен насосом для забора образца выдыхаемого воздуха из полости рта пациента. Для забора воздуха используется соломинка, которая присоединяется к прибору через прозрачную трубку. До начала тестирования пациент должен закрыть рот и в течение одной-двух минут дышать через нос. Затем пациент делает глубокий вдох через нос и задерживает дыхание на то время, в течение которого будет проводиться забор образца воздуха из полости рта. Соломинка вводится на 3–5 см в почти закрытый рот пациента без контакта с оральными тканями. Пациенту при этом не следует дуть или всасывать воздух через соломинку, т. к. воздух забирается из полости рта при помощи насоса.
Через несколько секунд после включения насоса начинается регистрация показаний, постепенно достигающих стабильного уровня, который и следует зафиксировать как результат исследования. Для получения более точных результатов данную процедуру необходимо повторить еще дважды и взять среднее значение. Концентрация сероводорода в воздухе, забранном из полости рта человека без истинного галитоза, колеблется в пределах 80–110 мкг/кг воздуха.
При помощи галитоза можно производить исследование содержания ЛСС в воздухе из полости носа (при этом трубка помещается на 0,25–1,25 см в обе ноздри, дыхание на время забора воздуха задерживают).
Достоинства галиметрии — объективность, простота, относительная доступность. Галиграмма позволяет оценивать динамику уровня галитоза на фоне лечебно-профилактических мероприятий.
Недостатки галиметрии связаны с избирательной чувствительностью прибора к ЛСС (к сероводороду вдвое выше, чем к метилмеркаптану) и полным отсутствием информации о наличии в воздухе других соединений, ответственных за галитоз (масляной и пропионовой кислот, путресцина и кадаверина). Следовательно, пациент с высокой концентрацией метилмеркаптана и низкой концентрацией сероводорода будет иметь нормальные показания галиметра в то время, как запах будет ощущаться органолептически, и наоборот, при достаточно свежем дыхании, содержащем мало меркаптопурина и много сероводорода, прибор поставит диагноз «галитоз».
Кроме того, показания галиметра очень зависят от других ЛС, исходящих от пациента (запаха жевательной резинки, ополаскивателей, алкоголя, шампуня, лосьонов, табака и даже от концентрации водяных паров в исследуемом воздухе. Галиметр может зарегистрировать в качестве диагностируемых ЛС этанол, метанол, ацетон, которые могут быть во рту и без галитоза. Поэтому многие исследователи склонны расценивать результаты галиметрии как дополнительные к данным органолептического исследования.
Газовая хроматография и масс-спектрометрия позволяют сделать полный количественный анализ содержания в воздухе сероводорода, метилмеркаптана, диметилсульфида, а также аминов, начиная с минимальных (допороговых) концентраций. Недостатком этих методов исследования является их высокая стоимость.
Искусственный нос — прибор, состоящий из нескольких электрохимических датчиков и оснащенный компьютерной поддержкой («искусственным интеллектом»). Прибор имеет высокую чувствительность к ЛСС в воздухе, что позволяет рассматривать перспективы его клинического применения для диагностики галитоза.
Исследование ротовой жидкости на содержание ЛСС предполагает органолептическое или галиметрическое изучение нестимулированной слюны — свежей или инкубированной в анаэробных условиях при температуре 37°С в течение 3 или 6 часов. Непрямой метод, включающий в протокол исследования предварительную инкубацию слюны, дает более точные результаты, чем изучение нативной слюны.
Исследование ротовой жидкости и налета на содержание катаболических предшественников ЛСС — низкомолекулярных аминов (нингидрин-метод) и цистеина — позволяет достаточно точно оценивать эффективность профилактических и терапевтических мероприятий, направленных на борьбу с оральным галитозом.
ЛЕЧЕНИЕ ГАЛИТОЗАКлиническая классификация галитоза сопровождается перечнем потребностей больного в лечении (TN) на каждом уровне патологии (табл. 5):
Таблица 5
Протоколы лечения галитоза
| Классификационный уровень галитоза | Потребность в лечении | Содержание схемы |
| I. Истинный галитоз | ||
| А. Физиологический галитоз | TN-1 | Просвещение относительно галитоза, инструкции по гигиене полости рта |
| В. Патологический галитоз |
| |
| 1) оральный | TN-2 | Профессиональная гигиена полости рта, лечение патологии полости рта |
| 2) экстраоральный | TN-3 | Консультации терапевта, специалистов |
| II. Псевдогалитоз | TN-4 | Разъяснение результатов исследования запаха, просвещение, повторные обследования и консультации |
| III. Галитофобия | TN-1÷5 | Консультации у психолога, психиатра. |
Схема TN-1 должна быть предложена стоматологом каждому пациенту, имеющему галитоз в любой из форм. Лечение физиологического галитоза
(TN-1) и орального патологического галитоза (TN-2) — обязанность стоматолога. Лечением экстраорального патологического галитоза после оказания стоматологической помощи занимаются терапевты и/или узкие специалисты (TN-3). Помощь при псевдогалитозе предполагает исключение всех причин для галитоза и оказание психологической помощи, которую может оказать стоматолог, располагающий данными объективных исследований (TN-4). Лечение галитофобии дополняется усилиями психолога или психиатра (TN1-5).
Просвещение пациента относительно причин и условий формирования галитоза, выбор препаратов, предметов, средств для ухода за полостью рта (особенно за поверхностью языка), мотивация к самопомощи и обучение основным ее методам — таково содержание протокола TN-1, достаточного для ликвидации физиологического галитоза и необходимого для лечения всех прочих вариантов галитоза.
Этиологическим направлением профилактики и лечения орального галитоза является минимизация численности анаэробных микроорганизмов и объема субстрата для производства ЛС в одоригенных биотопах до приемлемого уровня.
Основными (перспективными и действующими) методами контроля одоригенной микрофлоры являются:
· предупреждение колонизации поверхности языка микроорганизмами при помощи специфических антител S-IgA (перспективы);
· заселение поверхности языка штаммами конкурентов анаэробных бактерий — стрептококков, кишечной палочки, ацидофильными культурами из «живых» кисломолочных продуктов (фактически проверен успех от потребления непастеризованных йогуртов);
· создание в полости рта условий для поддержки аэробной микрофлоры, конкурентной для анаэробов — оксигенация, снижение рН ротовой жидкости и налета (достигается применением антисептиков-оксидантов, стимулированием слюны, увеличением потребления жидкости, повышением доли углеводов в преимущественно белковом рационе);
· использование антисептиков, подавляющих размножение анаэробных микроорганизмов (антисептики применяются в составе ополаскивателей, зубных паст, гелей);
· механическое очищение задней трети спинки языка и зубов от налета (язык очищается при помощи специальных щеток и скребков).
Для снижения объема субстрата, необходимого для микробиологического орального производства ЛС предлагают:
· снижать объем налета на языке, зубах, протезах и т. д. при помощи гигиенических мероприятий;
· проанализировать характер рациона и сбалансировать его в случае пристрастия к молочным продуктам;
· контролировать количество носовой слизи — субстрата для производства ЛСС во время сна;
· отказаться от табакокурения и потребления алкоголя, провоцирующих плазморрею из дегидратированной СОПР.
Патогенетическим направлением терапии орального галитоза является вмешательство в процесс образования ЛС микрофлорой полости рта. Возможны следующие действия:
· вмешательство в протеолиз серосодержащих гликопротеидов на первом этапе: блокада отщепления углеводной цепи при помощи D-галактозамина – ингибитора слюнной β-галактозидазы (перспективы);
· конкурентный захват ионов серы с образованием плохорастворимых, нелетучих веществ (применяют препараты, содержащие соединения цинка);
· преобразование ЛС в нелетучие соединения, не имеющие запаха (достигается при применении анитисептиков-окислителей, препаратов цинка, бетеля).
Симптоматическая помощь при галитозе сводится к маскировке неприятного запаха при помощи дезодорантов, содержащих ароматные отдушки — препаратов и оральных продуктов с мятой, шалфеем, кардамоном, корицей и т. д.
Чистка языка и зубов
Чистка языка — самый важный компонент протокола TN-1, более существенный для борьбы с галитозом, чем чистка зубов. Механическое удаление налета с задней трети спинки языка позволяет снизить концентрацию ЛСС в слюне и выдыхаемом воздухе на 40–80 % и в большинстве случаев физиологического галитоза нормализовать органолептические характеристики дыхания (к сожалению, эффект является транзиторным). В силу особенностей рельефа поверхности языка и структуры налета полоскание является гораздо менее эффективной процедурой, чем механическое удаление налета щеткой или скребком.
Щетки для языка. Большинство пациентов, практикующих чистку языка, отдают предпочтение щетке, так как полагают, что щетинки, проходя между сосочками языка, эффективно удаляют налет из этих микрониш.
Обсуждая с пациентом чистку языка, необходимо помнить о канцерогенных эффектах механического раздражения эпителия. Показано, что микроповреждения, диагностируемые по появлению в слюне гемоглобина, возникают уже после трех чистящих «проходов» зубной щетки средней жесткости по спинке языка с усилием в 100 г. Поэтому для чистки языка следует использовать только мягкие щетки, которые не вызывают микрокровотечение даже после полного цикла чистки языка — 30 движений с усилием в 100–150 г. На рынке имеются специальные мягкие щетки для языка, отличающиеся дизайном, адаптированным к форме очищаемой поверхности (рис. 7).

![]()
Рис. 7. Щетки для языка
Скребки для языка (рис. 8) многие специалисты находят более эффективными средствами для удаления налета со спинки языка, чем щетки. Дизайн скребков для языка разнообразен, но во всех моделях имеется одна или несколько рабочих плоскостей (металлических или пластиковых), располагаемых перпендикулярно к очищаемой поверхности. К достоинствам отдельных моделей скребков относят наличие нескользкой ручки с опорной площадкой для большого пальца (рис. 1, 6), многорядное расположение разновысоких «лезвий» (рис. 8, п. 2, 4) из атравматичных материалов со скругленные углами (рис. 8, п. 2, 3), наличие промывных пространств (рис. 8, п. 5).



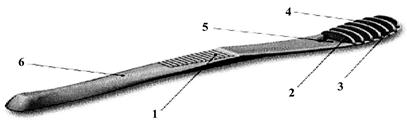
Рис. 8. Скребки для языка
Вспомогательные средства для чистки языка
Использование гигиенической зубной пасты для чистки языка не повышает эффективности этой процедуры, поэтому чистку традиционно проводят влажной щеткой. Антигалитозный эффект механического очищения языка от налета можно повысить, если увлажнять щетку антисептическими препаратами (0,12 % раствором хлоргекседина). Для облегчения чистки и увеличения длительности эффектов могут быть использованы ополаскиватели, вспенивающие налет.
Обучение чистке языка щеткой или скребком. Пациент должен знать о том, что основной задачей чистки языка является удаление налета с его задней трети (чистка передней трети не дает снижения продукции сероводорода). Пациенту следует показать зону чистки, дистальной границей которой являются сосочки, окруженные валом (если пациент максимально высунет и выгнет язык, на вершине «холма», он, при помощи зеркала, сможет увидеть эту границу — терминальную борозду).
Чистящие движения (30) должны быть направлены только в одну сторону — от корня языка к его кончику. Усилия, прикладываемые к щетке, должны быть небольшими (до100 г), особой осторожности требуют жесткие скребки.
Препятствием для успешной чистки языка щеткой может стать рвотный рефлекс. Мятные отдушки зубных паст способны сенсибилизировать ротоглотку к рвотному рефлексу, поэтому рационально чистить язык до того, как чистить зубы. Снизить рефлекс помогает задержка дыхания на время каждого прохода щетки. Защитная реакция, как правило, снижается по мере накопления опыта чистки языка.
Чистка зубов щеткой и флоссинг помогают в борьбе с физиологическим галитозом в меньшей степени, чем чистка языка, но позволяют-таки уменьшить концентрацию ЛСС в ротовом воздухе на 45 % и предупредить патологию периодонта, которая является причиной патологического орального галитоза.
Использование оральных продуктов с антисептическими
и дезодорирующими свойствами
Для снижения активности и численности анаэробной одоригенной микрофлоры используют антисептики: хлоргексидин, триклозан, цетилпиридин, эссенциальные масла перекисные соединения, диоксид хлора, пищевую соду. Антисептические ополаскиватели обеспечивают снижение концентрации ЛСС даже в отсутствие других гигиенических мероприятий. Зубные пасты, содержащие антисептики и эссенциальные масла, сдерживают неприятный запах на приемлемом уровне в течение 12 часов. Все препараты не являются бактерицидными, поэтому требуют систематического применения (после процедуры [ЛСС] в воздухе полости рта нарастает в пульсовом режиме). Некоторые средства, традиционно применяемые в борьбе с несвежим дыханием (алкоголь, пищевая сода, фториды, жевательные резинки без сахара, ароматизаторы) в настоящее время не считаются эффективными.
Хлоргексидин — наиболее эффективный компонент ополаскивателей, используемых для редукции запаха при оральном галитозе. Хлогексидин обеспечивает дозо-зависимый эффект, убывающий в ряду от 0,2 % до 0,03 %. По сравнению с простым полосканием водой, полоскание с хлоргексидином даже в невысоких концентрациях (0,12 %) обеспечивает редукцию 81–90 % численности анаэробной микрофлоры на языке и 89–95 % в слюне на протяжении 1,5–3 часов. Препараты с хлоргексидином назначают при оральном галитозе чаще других, но существуют ограничения, связанные со свойствами и побочными эффектами этого соединения, а именно с неприятным вкусом хлоргексидина, повышенным слущиванием эпителия, жжением СОПР, снижением вкусовой чувствительности, окрашиванием языка.
Триклозан широко используется в составе ополаскивателей (0,03–0,05 %) и зубных паст в связи с тем, что он лишь немного уступает хлоргексидину в противомикробной активности и практически не имеет побочных эффектов. Коммерческие препараты с триклозаном имеет еще одно преимущество — пролонгированное действие, которое обеспечивается постепенным высвобождением препарата в течение 12 часов.
Цетилпиридин в ополаскивателях (0,2–0,025 %) и эссенциальные масла, используемые в пастах, снижают уровень образования ЛСС в меньшей степени, чем хлоргексидин и триклозан, но достаточной для того, чтобы быть рекомендованными в качестве антигалитозных средств. Цетилпиридин синергичен хлоргексидину, поэтому эти антисептики часто комбинируются.
Перекись водорода — сильный окислитель, к антигалитозным эффектам которого относят немедленное повышение содержания кислорода в полости рта, взаимодействие с серосодержащими аминокислотами (снижение объема субстрата для производства ЛСС), окисление ЛСС до соединений, не имеющих запаха, и вспенивающая способность (помощь в удалении налета со спинки языка). Однако с применением перекиси водорода связывают образование свободных радикалов, которые являются потенциальной причиной злокачественных изменений в тканях.
Хлорсодержащие препараты (диоксид хлора, хлориты) — окислители менее агрессивные, чем перекись водорода, но в достаточной мере проявляющие все антигалитозные свойства, перечисленные выше. Препараты хлора рассматривают как важное звено в протоколе TN-1.
Карбамид — окислитель и источник кислорода, широко применяемый в составе паст и гелей (3–10 % перекиси карбамида) для борьбы с галитозом .
Препараты цинка в настоящее время признаны наиболее адекватными для лечения физиологического галитоза. Ополаскиватели с лактатом, цитратом, хлоридом, глюконатом или ацетатом цинка сокращают [ЛСС] в выдыхаемом воздухе на 80–90 % в течение трех часов после применения препарата. Ионы цинка обладают способностью связываться с поверхностью эпителиоцитов и таким образом создавать депо «в нужном месте» (например, на спинке языка). Ионы цинка, медленно высвобождаясь из депо, ингибируют бактериальные цистеин-протеиназы, что тормозит деструкцию погибших клеток крови/эпителия и, следовательно, прекращает производство ЛСС из-за дефицита субстрата. Кроме того, ионы цинка, обладая высоким сродством к сере, при повышении на поверхности тканей [S2-], или [HS-] вступают с ними в реакцию с образованием плохо растворимых, нелетучих сульфидов цинка; образование сероводорода при этом резко снижается. Ионы цинка инактивируют и некоторые другие, несеросодержащие одоранты, в чем превосходят возможности препаратов, содержащих окислители. К достоинствам ионов цинка относят также пролонгированное действие, низкую токсичность, отсутствие окрашивания тканей.
Определены дозо- и времязависимые эффекты препаратов цинка, нарастающие в ряду в ряду 0.1, 0.3 и 1.0 % (высококонцентрированные препараты имеют неприемлемый вкус). Лучшим соединением цинка считают ацетат: он лучше на вкус, обеспечивает наиболее выраженный и длительный и дезодорирующий эффект, и при этом поставляет максимальное количество ионов цинка. Препараты цинка проявляют выраженный синергичный эффект с хлоргексидином и диоксидом хлора; комбинации препаратов цинка с цетилпиридином менее успешны.
Эссенциальные масла, применяемые в пастах, эффективно подавляют неприятный запах изо рта в течение 90–120 минут.
Антисептики в препаратах растительного и животного происхождения традиционно рекомендуют для борьбы с галитозом: пчелиный прополис, люцерна, ромашка, эхинацея, мирта, дезодорированный чеснок. Однако, эти препараты, пропагандируемые альтернативной медициной, не всегда имеют строгие доказательства эффективности и безопасности и потому редко одобряются стоматологических ассоциаций.
Фториды в составе зубных паст (350 ppm F в составе аминофторида и 1050 ppm F в составе фторида олова) практически не влияют на уровень образования ЛСС. Добавки фторида натрия снижают противогалитозную активность препаратов, содержащих хлоргексидин.
Этиловый спирт — значимый компонент ополаскивателей (8–25 %). Негативными эффектами постоянного применения этанола является дегидратация СОПР, плазморрея, ксеростомия (как следствие — повышенное производство ЛСС) и канцерогенез. По этой причине пациентам с ксеростомией рекомендуют выбирать безалкогольные ополаскиватели.
Пищевая сода — вещество, добавляемое в средства гигиены для свежести дыхания. Однако сода обуславливает сдвиг рН среды в щелочную сторону, что благоприятно для жизнедеятельности одоригенов, поэтому многие специалисты не считают применение соды полезным для борьбы с галитозом.
Ароматизаторы — кардамон, мирта, розмарин, шалфей, мята — не влияют на выработку и содержание ЛСС, но только конкурируют с дурным запахом при органолепитческой оценке дыхания.
Жевательные резинки могут быть полезны при физиологическом галитозе тем, что стимулируют слюноотделение и, при длительном жевании, провоцируют удаление налета из зон, обычно не очищаемых щеткой. Жевательные резинки с сахаром снижают [ЛСС], так как изменяют рН среды в кислую сторону, что препятствует жизнедеятельности анаэробов. При применении резинок с ксилитом фактическая концентрация [ЛСС] не снижается, а содержание метилмеркаптана нарастает, поэтому дезодорирующие эффекты жевательных резинок без сахара обязаны в основном повышенному слюноотделению и отдушкам.
Бетель — продукт, широко употребляемый для жевания и освежения дыхания народами Азии и Африки, состоит из природных компонентов — свежих плодов Areca, листьев или соцветий Piper betle и извести. Бетель объективно ингибирует летучие свойства метилмеркаптана, что связывают с действием фенолов, содержащихся в Arecа и полимеризованных известью. Однако рекомендации по жеванию бетеля ограничены его канцерогенностью.
Стоматологическая помощь в профилактике и лечении патологического орального галитоза (TN-2)Стоматологические усилия для предупреждения патологического орального галитоза сводятся к первичной, вторичной и третичной профилактике основных условий его возникновения — патологии слюноотделения, тканей периодонта и зубов.
Мероприятиями, дополняющими протокол TN-1 для помощи пациентам, страдающим оральным патологическим галитозом, является профессиональная гигиена (позволяет снизить содержание метилмеркаптана в воздухе полости рта снижается на 10–60 %), периодонтальная хирургия и удаление разрушенных зубов (приводит к 85 % редукции содержания метилмеркаптана), мероприятия по коррекции ксеростомии.
В домашней гигиене полости рта таким пациентам рекомендуют использовать пульсирующие ирригаторы для полости рта со специальными канюлями-насадками, позволяющие добиться более эффективного удаления инфицированных масс и пищевых остатков из зубо-десневых карманов, а также улучшить оксигенацию полости рта. Эффективность ирригации повышается при использовании в качестве рабочей жидкости препаратов диоксида хлора и ацетата цинка.
Современные лечебно-профилактические препараты и методы, позволяют эффективно предупреждать и устранять оральный — как физиологический, так и патологический галитоз.
Стоматологическая помощь в профилактике и лечении экстраорального патологического галитоза (TN-3)Пациенты, страдающие внеоральным галитозом, после оказания стоматологической помощи по протоколу TN-1 должны быть направлены к соответствующим специалистам.
Стоматологическая помощь в профилактике и лечении псевдогалитоза (TN-4)Поскольку псевдогалитоз является проблемой скорее психологической, стоматолог, успешно реализовавший для пациента протокол TN-1, должен приложить усилия к тому, чтобы повысить самооценку пациента: в частности, убедить пациента в том, что его дыхание больше не может вызывать негативные реакции у окружающих несмотря на то, что содержит некоторое, подпороговое или пороговое для восприятия количество одоригенов (TN-4).
Добиться успеха в работе с пациентом, страдающим псевдогалитозом, можно лишь опираясь на данные объективных исследований и методы психологического воздействия:
· следует проявить эмпатию и установить доверительные отношения с пациентом;
· спорить с пациентом о том, имеется ли запах, нецелесообразно — полезнее подвести пациента к нужному выводу на основании объективных аргументов;
· используя специальную, авторитетную для пациента литературу, следует убедить его в том, что судить о своем дыхании по поведению («избегающему, негативному») собеседников нерезонно;
· провести исследования выдыхаемого воздуха, ротовой жидкости и налета на языке, обычно используемые для диагностики галитоза, и подробно обсудить результаты исследований с пациентом (большую убедительную силу имеют сравнительные галиграммы; при недоступности специальной аппаратуры можно предложить пациенту провести самостоятельное «слепое» органолептическое сравнение образцов воздуха, полученных от него самого и от других людей).
Стоматологическая помощь в профилактике и лечении галитоза (TN 1-5)Основное лечение этой патологии по протоколу TN-5 лежит за рамками стоматологии. Однако, стоматолог, к которому обращаются такие пациенты, должен выполнить всю диагностическую работу для того, чтобы исключить истинный галитоз: как показывает опыт специализированых клиник, часть больных с диагнозом «галитофобия», поставленном на основании жалоб и консультативных заключений, в действительности имеют слабый физиологический галитоз и, следовательно, нуждаются в соответствующей стоматологической помощи. Выполнение протоколов TN-1 (а при необходимости — TN-2, TN-3 и TN-4) в ряде случаев может предотвратить серьезные социальные и психические проблемы пациентов. Если и после успешного проведения протоколов TN 1–4 пациент продолжает страдать от своей убежденности в наличии дурных запахов, стоматолог обязан в крайне деликатной форме рекомендовать пациенту консультации специалистов, имеющих возможности для оказания помощи в такой сложной ситуации — невропатолога, психолога, психиатра.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ.
1. Arowojulo, M. O. Halitosis (Fetor oris) in patients seen at the periodontology clinic of the University College Hospital, Ibadan — a subjective evaluation / M. O. Arowojulo, E. B. Dosumu // Niger.Postgrad. Med. J. 2004. Vol. 11, № 3. P. 221–4.
2. The assessment of methyl mercaptan, an important clinical marker for the diagnosis of oral malodor / S. Awano [et al.] // J. Dent. 2004. Vol. 32, № 74. P. 555–9.
3. Brunette, D. M. Effects of baking-soda-containing dentifrices on oral malodor / D. M. Brunette // Compend. Contin. Educ. Dent. Suppl. 1997. Vol. 18, № 21. P. S22–32; quiz S 46.
4. Effect of tongue brushing on oral malodor in adolescents / Y. Cicek [et al.] // Pediatr Int. 2003. Vol. 45, № 6. P. 719–23.
5. An inventory of patients’ response to treatment at a multidisciplinary breath odor clinic
/ G. Delanghe [et al.] // Quintessence Int. 1999. Vol. 30. P. 307–310.
6. The effects of a new therapeutic triclosan/copolymer/sodium-fluoride dentifrice on oral bacteria, including odorigenic species / D. Furgang [et al.] // Compend. Contin. Educ. Dent. 2003. Vol. 24, № 9, Suppl 4. P. 14–9; quiz 42.
7. Clinical effectiveness of a triclosan/copolymer/sodium-fluoride dentifrice in controlling oral malodor: a three-week clinical trial / D. Hu [et al.] // Compend. Contin. Educ. Dent. 2003. Vol. 24, № 9 Suppl. P. 34–41; quiz 4.
8. The effects of methyl mercaptan on epithelial cell growth and proliferation / T. Setoguchi [et al.] // Int. Dent. J. 2002. Vol. 52. Suppl. 3. P. 241–6.
0 комментариев