Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Хирургии
Зав. кафедрой д. м. н.
Реферат
на тему:
"Кардиогенный и травматический шок"
Выполнила: студентка V курса
Проверил: к. м. н., доцент
Пенза
2008
План
1. Кардиогенный шок
2. Травматический шок
Литература
1. Кардиогенный шок
Кардиогенный шок развивается у больных вследствие снижения минутного объема сердца за счет нарушений сократительной функции левого желудочка (инфаркт миокарда, миокардиты, кардиомиопатии, токсические поражения), вследствие нарушений внутрисердечной гемодинамики из-за механических причин (разрыв клапанов, хорд, папилярных мышц, межжелудочковой перегородки, тяжелые пороки, шаровидный тромб предсердий, опухоли сердца), вследствие слишком высокой или слишком низкой частоты сердечных сокращений (тахи- и брадиаритмии, нарушения предсердно-желудочковой проводимости), а также вследствие невозможности адекватного наполнения камер сердца в период диастолы из-за развившейся тампонады перикарда.
Обычно кардиогенным называется и шок, обусловленный тромбоэмболией легочной артерии. Наиболее частая причина кардиогенного шока - инфаркт миокарда.
Диагноз. Шок - это клинический синдром. Диагноз основывается на характерном симптомокомплексе, отражающем нарушение перфузии тканей как в отдельных органах, так и в организме в целом.
Симптомы:
1) артериальная гипотония (систолическое АД 80 мм рт. ст. и менее) и уменьшение пульсового давления до 20 мм рт. ст. и менее;
2) олигурия (анурия) до 20 мл/ч и менее;
3) нарушение сознания (заторможенность);
4) нарушение периферического кровообращения; бледность, иногда мраморность кожных покровов, особенно на конечностях, снижение кожной температуры, акроцианоз. Иногда к характерным признакам шока относят метаболический ацидоз.
Следует подчеркнуть, что при шоке нет патогномонического симптома, поэтому диагноз должен основываться на совокупности клинических признаков, выраженность которых в каждом случае может варьировать.
Неотложная помощь. Лечение кардиогенного шока определяется особенностями его патогенеза в каждом конкретном случае. Так, при инфаркте миокарда различают "рефлекторный", "истинный" кардиогенный и "аритмический" шок.
В механизме развития "рефлекторного" шока имеет значение нарушение регуляции сосудистого тонуса с последующим депонированием крови в сосудах и выход жидкой фракции крови в интерсициальное пространство, что приводят к уменьшению венозного притока к сердцу. Вместе с тем вследствие патологических рефлекторных влияний, особенно при инфарктах миокарда задней стенки, может развиваться брадикардия, что значительно уменьшает минутный объем сердца и снижает АД.
Лечение рефлекторной формы шока начинают с того, что на 18-20 ˚ приподнимают ноги, чтобы увеличить приток крови к сердцу. При брадикардии показано введение 0,5-1 мл 0,1% раствора атропина внутривенно. Для успешного лечения любой формы шока при инфаркте миокарда необходимо адекватное обезболивание.
Учитывая, что наркотические анальгетики могут усугублять гипотонию, целесообразно их введение комбинировать с симпатомиметиками, например с мезатоном (0,3-0,5 мл 17% раствора).
В ряде случаев этих мер оказывается недостаточно вследствие уменьшения объема циркулирующей крови, снижения притока к сердцу, уменьшения давления заполнения левого желудочка, ведущего к снижению сердечного выброса и развитию артериальной, гипотонии.
Увеличение притока крови быстро нормализует гемодинамику, исчезают симптомы шока, что служит обоснованием для введения кровезаменителей.
Предпочтительнее использование реополиглюкина (начальная доза 200 мл), который благоприятно влияет на реологические свойства крови, улучшает микроциркуляцию. Лечение желательно проводить под контролем давления заполнения левого желудочка (о котором обычно судят по уровню диастолического давления в легочной артерии или величине "заклинивающего" давления в легочной артерии) и АД.
Вводить реополиглюкин следует достаточно быстро - около 20 мл/мин, чтобы скорость выхода жидкости из сосудистого русла была меньше скорости вливания. Общий объем введенных внутривенно плазмозаменителей в отдельных случаях достигает 2-5 л/сут и более.
К терапии плазмозаменителями не следует прибегать, если в исходном состоянии давление заполнения левого желудочка достаточно высоко - 24 мм рт. ст. и более. Для дифференциальной диагностики "гиповолемического" и других форм шока, а также динамического контроля за эффективностью лечебных мероприятий важное значение имеет постоянный контроль за такими показателями гемодинамики, как давление заполнения левого желудочка и АД.
Лечение "истинного" кардиогенного шока, в основе которого лежит резкое снижение сократительной способности левого желудочка, представляет большую сложность. Используют лекарственные препараты, обладающие положительным инотропным действием, в первую очередь катехоламины.
Норадреналин в малых дозах оказывает преимущественно инотропное действие на миокард, а в высоких дозах - сосудосуживающее действие; вводят внутривенно капельно 1-2 мл 0,2% раствора в изотоническом растворе хлорида натрия или глюкозы.
Скорость введения регулируется в зависимости от уровня АД и ритма сердца, которые необходимо контролировать постоянно. Не следует стремиться к тому, чтобы систолическое АД превышало 110-115 мл рт. ст., однако у больных с предшествующей стойкой и высокой артериальной гипертонией этот уровень может достигать 130-140 мм рт. ст.
Другой эффективный препарат для лечения кардиогенного шока - допамин, который наряду с положительным инотропным действием на миокард уменьшает сопротивление коронарных, мозговых, почечных, мезентериальных сосудов.
Допамин вводят внутривенно капельно со скоростью 0,1-1,5 мг/мин. Желательно мониторный контроль за ритмом сердца, так как нередко препарат вызывает желудочковые аритмии. Сердечные гликозиды при кардиогенном шоке у больных инфарктом миокарда малоэффективны. Не оправдано в этих случаях и применение кортикостероидов.
Коррекция кислотно-щелочного состояния, микроциркуляции (за счет изменения реологических свойств крови), гипоксемии занимает определенное место в лечении этих больных, однако, как правило, они не имеют решающего значения.
При безуспешности медикаментозной терапии "истинного" кардиогенного шока необходимо прибегать к вспомогательному кровообращению (контрпульсации).
Если же в основе развития шока лежат такие осложнения, как, например, внутренние разрывы сердца, надежду на успех дает лишь хирургическое вмешательство. Важный метод лечения "истинного" кардиогенного шока - восстановление кровотока по окклюзированной венечной артерии (тромболизис, транслюминальная ангиопластика).
При аритмическом шоке первостепенная задача - восстановление нормальной частоты желудочковых сокращений. При тахиаритмиях методом выбора является электроимпульсная терапия. При брадиаритмиях - электрическая стимуляция сердца. Медикаментозное лечение этих состояний при шоке обычно менее эффективно, однако в ряде случаев позволяет добиться успеха.
2. Травматический шок
Тяжелый патологический процесс; развивающийся в ответ на травму и касающийся практически всех систем организма, в первую очередь кровообращения.
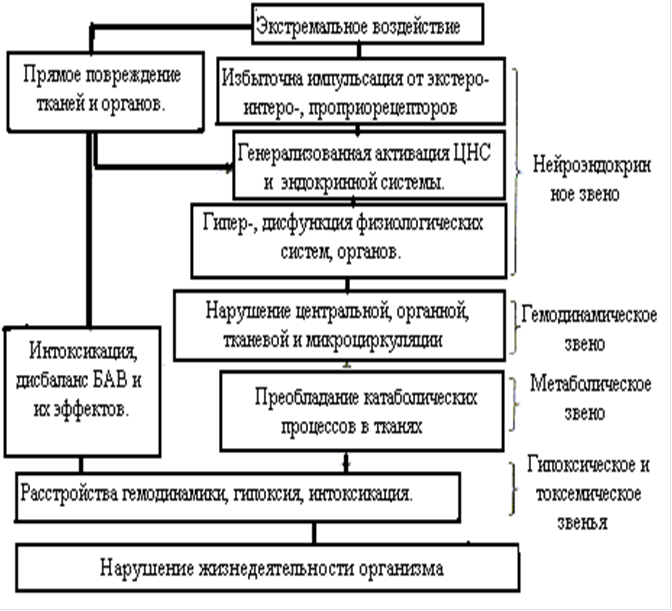
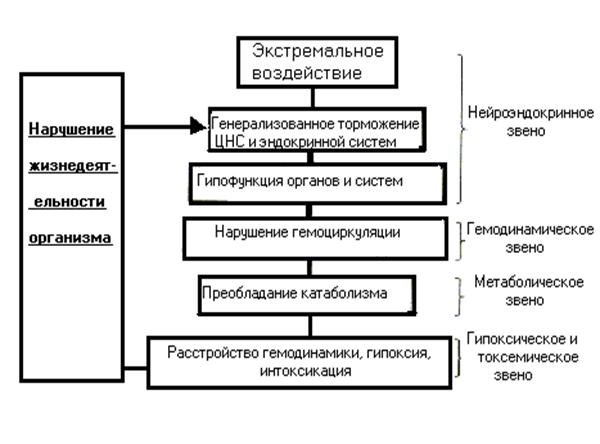
В основе патогенеза шока лежат: гемодинамической фактор (уменьшение объема циркулирующей крови в результате ее вытекания из сосудистого русла и депонирования), анемический фактор, боль и нарушение целости костных образований. Наряду с этим может быть и повреждение внутренних органов.
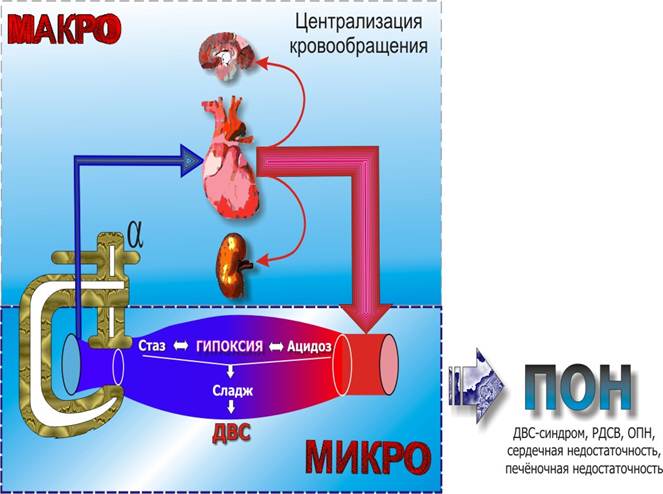
В отличие от коллапса травматический шок протекает в форме фазового процесса. Вначале наступает централизация гемодинамики за счет спазма периферических сосудов, затем их парез и так называемый кризис микроциркуляции. Жидкость начинает перемещаться из тканей в кровеносное русло. Наступает внеклеточная, а затем и клеточная дегидрация.
Если больной длительно находился в состоянии сосудистой гипотонии без оказания квалифицированной помощи, у него вследствие длительного спазма, а затем пореза и шунтирования периферических сосудов развиваются необратимые изменения: образование прижизненных микротромбов "сладжей") - конгломератов из форменных элементов крови в капиллярах, в мелких венозных, а затем и в артериальных сосудах, что приводит к дистрофии паренхиматозных органов.
В таких случаях больных или не удается вывести из состояния шока, или, будучи выведенными, они на 3-4-е сутки погибают от острой почечной, печеночной или дыхательной недостаточности ("шоковая почка", "шоковая печень", "шоковое легкое").
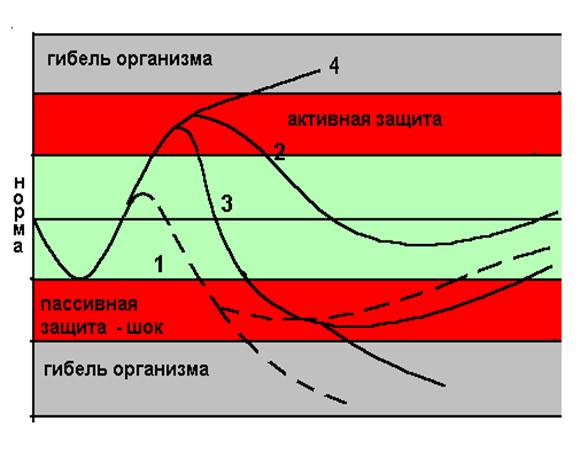
В начальном периоде шока, особенно если травме предшествовало сильное нервное перенапряжение, пострадавший может быть возбужден, эйфоричен, не сознавать тяжести своего состояния и полученных повреждений (эректильная фаза). Затем наступает так называемая торпидная фаза: пострадавший становится заторможенным, апатичным. Сознание сохранено, в результате централизации кровообращения. Кожные покровы и видимые слизистые оболочки бледные.
При шоке I степени (компенсированная кровопотеря, обычно в объеме 5-10 мл/кг) явных нарушений гемодинамики может не быть, АД не снижено, пульс учащен.
При шоке II степени (субкомпенсированная кровопотеря, обычно в объеме 11-18 мл/кг) систолические АД снижается до 90-100 мм рт. ст., пульс учащен, усиливается бледность кожных покровов, периферические вены спавшиеся.
При шоке III степени (некомпенсированная кровопотеря, обычно в объеме 19-30 мл/кг) состояние тяжелое. Систолическое АД 60-80 мм рт. ст., пульс учащен до 120 в 1 мин, слабого наполнения. Резкая бледность кожных покровов, холодный пот.
При шоке IV степени (декомпенсированная кровопотеря, обычно больше 35 мл/кг массы) состояние крайне тяжелое. Сознание становится спутанным и угасает.
На фоне бледности кожных покровов появляется цианоз, пятнистый рисунок. Систолическое АД ниже 60 мм рт. ст. Резкая тахикардия - до 140-160 в 1 минуту. Пульс определяется только на крупных сосудах.
Неотложная помощь. Мероприятия на месте происшествия: в первую очередь необходимо остановить кровотечение (если это возможно) наложением жгутов, тугих повязок, тампонады, и, в крайнем случае, и наложением зажимов на кровоточащий сосуд, прижатием сосуда и т.д.
При шоке I-II степени показана внутренняя инфузия крупномолекулярных растворов - от 400 до 800 мл полиглюкина или желатиноля. Такая инфузия особенно целесообразна для профилактики углубления шока при необходимости транспортировать пострадавшего на большие расстояния.
При шоке II-III степени после переливания 400 мл полиглюкина следует перелить 500 мл раствора Рингера или 5% раствора глюкозы, а затем возобновить инфузию полиглюкина. В растворы можно добавить 125-250 мг гидрокортизона.
Если у больного длительно (более 40-60 минут) было низкое систолическое АД (ниже 60 мм рт. ст) и нет быстрой реакции на внутривенную трансфузию, одновременно с внутривенной следует начинать внутриартериальную трансфузию полиглюкина, но общая доза его не должна превышать 1600 мл.
С этой целью необходимо иметь набор стерильных инструментов, достаточный для обнажения лучевой артерии: скальпель, 5 - 6 зажимов Бильрота, ножницы, иглодержатель, иглы, пинцет, а также стерильные салфетки, кетгут и шелк.
Внутриартериальное переливание особенно показано при угрожающем состоянии больных для предотвращения внезапной смерти и при наличии признаков сердечной недостаточности: цианозе, набухании подкожных вен, экстрасистолии.
Наряду с инфузиями следует проводить обезболивание в виде местной анестезии 0,25/-0,5% раствором новокаина в область переломов по 150-200 мл, проводниковой, футлярной анестезии. При переломах костей таза показана блокада по Школьникову: введение 250-300 мл 0,25% раствора новокаина в тазовую клетчатку длинной иглой.
Иглу вводят на 1,5-2 см внутрь от оси подвздошной кости и проводят вниз и внутрь так, чтобы ее конец скользил по внутренней поверхности подвздошной кости.
При шоке III-IV степени (систолическое АД ниже 60 мм рт. ст) обезболивание следует проводить только после переливания 400-500 мл растворов показана тщательная иммобилизация переломов путем наложения транспортных шин.
При шоке III-IV степени показано одномоментное внутривенное введение 60-90 мг преднизолона или 6-8 мг дексаметазона.
Не следует стремиться быстро, поднимать АД как можно выше. Противопоказано введение прессорных аминов (мезатона, норадреналина и т.д.), так называемых противошоковых жидкостей.
Нельзя вводить наркотические анальгетики при подозрении на повреждение внутренних органов или внутреннее кровотечение, а также при уровне систолического АД ниже 60 мм рт. ст. при шоке III-IV степени.
Вообще введение анальгетиков длительного действия, т.е. малоуправляемых, на месте происшествия и во время транспортировки нецелесообразно. Особенно это относится к нейролептанальгетикам и нейролептикам.
Осторожнее всего следует относиться к больным с психомоторным возбуждением, так как последнее может быть обусловлено гипоксией или травмой мозга. Методом выбора является ингаляционный наркоз (закись азота с кислородом в соотношении 2: 1, метоксифлюран).
Мероприятия во время транспортировки больного. Постоянное внутривенное вливание полиглюкина или желатиноля должно быть продолжено. При множественных травмах и шоке III-IV степени пострадавшего целесообразно транспортировать под закисно-кислородным наркозом в соотношении закиси азота и кислорода 1: 1,2:
1. При выраженных расстройствах дыхания (нарушения его ритма, резкая одышка), а особенно при агональном типе дыхания показаны интубация трахеи и проведение искусственной вентиляции легких мешком Рубена либо мешком наркозного аппарата. Если интубацию трахеи по каким-либо причинам осуществить невозможно, искусственное дыхание проводят при помощи маски.
Больного с тяжелой травмой необходимо как можно быстрее доставить в стационар. Если же состояние больного крайне тяжелое и ему предстоит транспортировка на большое расстояние, особенно в сельской местности, спешить не следует. Желательно на месте хотя бы частично восполнить кровопотерю, провести обезболивание, надежную иммобилизацию и т.д. Однако при подозрении на внутреннее кровотечение госпитализацию следует произвести как можно быстрее.
При транспортировке больного силами санитарной авиации желательно, чтобы полет проходил на небольшой (250-350 м) и, что особенно важно, постоянной высоте. Если больной интубирован или ему произведена трахеостомия, перед полетом следует выпустить воздух из надувной манжетки эндотрахеальной трубки и заполнить ее изотоническим раствором натрия хлорида, так как при снижении окружающего давления воздуха последняя может обтурировать трахею.
Мероприятия в стационаре. В стационаре одним из основным мероприятий является окончательная остановка кровотечения. Если диагностировано внутреннее кровотечение, проводят немедленное оперативное вмешательство под эндотрахельным наркозом с внутренней и внутриартериальной гемотрасфузией.
Восполнение объема циркулирующей крови наряду с инфузией кристаллоидных растворов осуществляют путем гемотрасфузии при шоке II-III степени - не менее 75% кровопотери, а при шоке IV степени - до 100% и более. Желательно переливать кровь, заготовленную по рецептам 76,126. После переливания каждых 500 мл крови вводят 10мл 10% раствора глюконата кальция.
При сохраняющейся гипотонии и длительном (более 30 мин) периоде снижения систолического АД ниже 70-80 мм рт. ст. показаны внутриартериальная трансфузия и введение 90-180 мг преднизолона. Введение прессорных аминов противопоказано. Гемотрансфузия не должна прекращаться сразу после нормализации АД.
Переливание крови следует чередовать с введением 50 раствора глюкозы и раствора Рингера по 250-500 мл. При шоке III-IV степени в первые 20-30 минут после поступления в стационар скорость внутривенных инфузий должна быть большой - до 100 мл в 1 минуту. Проводить их необходимо в крупные вены (подключичную, бедренную) и под контролем центрального венозного давления.
После повышения и стабилизации систолического АД на уровне не ниже 100 мм рт. ст. показано внутривенное введение смести полиглюкина или 5% раствора глюкозы с 0,25% раствором новокаина в равных количествах при контроле за АД, пульсом, почасовым диурезом и цветом кожных покровов.
Введение смести в дозах 150-200 мл следует чередовать с переливанием плазмы, белковых плазмозаменители крови до полного выведения больного из состояния шока. Обычно доза полиглюкин-новокаиновой смеси в первые сутки после травмы колеблется в зависимости от состояния больного от 500-1000 мл.
Для устранения метаболического ацидоза после возмещения объема циркулирующей крови вводят 4% раствор гидрокарбоната натрия в дозе 200-600 мл в зависимости от состояния больного и длительности периода гипотонии.
В течение первых суток показано внутривенное введение 6-12 г хлорида калия. Калий следует вводить в 20% раствор глюкозы с инсулином из расчета не более 1,5 г калия на 200 мл раствора и 1 ЕД инсулина на 2 г сухой глюкозы. Полезно также введение витаминов группы В и аскорбиновой кислоты.
После окончания оперативного вмешательства не следует прекращать искусственную вентиляцию легких до полного устранения гиповолемии и расстройств гемодинамики. Нельзя также прекращать искусственное дыхание, если на месте травмы или во время транспортировки имелись нарушения легочной вентиляции.
Необходимо контролировать состояние свертывающей и противосвертывающей систем крови. Обычно со вторых суток после травмы возникают показания к применению гепарина (20000-30000 ЕД/сут), a иногда и фибринолизина. Антикоагулянты являются мощным средством профилактики легочных осложнений, прежде всего шокового легкого.
Литература
1. "Неотложная медицинская помощь", под ред. Дж.Э. Тинтиналли, Рл. Кроума, Э. Руиза, Перевод с английского д-ра мед. наук В.И. Кандрора, д. м. н. М.В. Неверовой, д-ра мед. наук А.В. Сучкова, к. м. н. А.В. Низового, Ю.Л. Амченкова; под ред.Д. м. н.В.Т. Ивашкина, Д.М. Н.П.Г. Брюсова; Москва "Медицина" 2001
2. Елисеев О.М. (составитель) Справочник по оказанию скорой и неотложной помощи, "Лейла", СПБ, 1996 год
Похожие работы
... , объема кровопотери. Лечение геморрагического шока предусматривает остановку кровотечения, применение инфузионной терапии для восстановления ОЦК, использование сосудорасширяющих средств. Травматический шок. Эректильная фаза. Эректильная стадия характеризуется: 1. Обширным возбуждением речевым и двигательным. 2. Бледность кожных покровов. 3. Частым и глубоким дыханием. 4. ...
... и Sadov четко и ясно обозначили имеющееся противоречие во взглядах на исследуемые экстремальные состояния, в мире так и не существует единой позиции по этому вопросу. Например, российские ученые склонны считать острую массивную кровопотерю геморрагическим шоком, а не коллапсом, в то время как за рубежом понятия «шок» и «коллапс» не разграничиваются. Этому способствует и тот факт, что в настоящее ...
... увеличение содержания в крови таких, обычно выделяющихся с мочой соединений, как мочевина и креатинин. Таким образом, одним из основных патофизиологических механизмов в развитии инфекционно-токсического шока при пневмониях следует считать развитие гиповолемии вследствие секвестрации крови в микроциркуляторном русле и выхода ее в ткани из-за повышения проницаемости капилляров. По образному ...
... агент в месте его внедрении. На МАС, как правило, накладывается ГАС, образованный развивающимися общими явлениями. Наоборот, ГАС вторично влияет на МАС с помощью нейрогуморальных механизмов (например, антивоспалительных гормонов). Шок (англ. shock – удар) – патологический процесс, возникающий при действии на организм сверхсильных патогенных раздражителей и характеризующийся фазным нарушением ...

0 комментариев