Клиническая физиология гемотрансфузии
Гемотрансфузия используется для восполнения ОЦК при кровопотерях, а также как компонент гемосорбции, гемодиализа, искусственного кровообращения и других методов экстракорпорального кровообращения.
В зависимости от целей и условий гемотрансфузии она может выполняться в четырёх вариантах: переливание донорской консервированной крови, прямое переливание крови от доноров, реинфузия и аутогемотрансфузия заготовленной заранее крови больного.
Патологическое действие донорской крови
Это самый частый и самый простой вариант. Однако следует помнить, что представление о гемотрансфузии как сравнительно безопасной процедуре многоцелевого назначения сегодня пересмотрено. Связано это со многими обстоятельствами, прежде всего с иммунологической несовместимостью.
Иммунная несовместимость крови. Совместимость крови реципиента и донора определяется лишь по двум эритроцитарным антигенным системам, которых в эритроцитах в несколько раз больше, не говоря уже об антигенных системах лейкоцитов, тромбоцитов и плазмы. Поскольку трансфузия крови является трансплантацией живой гомологичной ткани, мы вправе ожидать двух типов реакций – иммунизации и отторжения. Установлено, что в первые дни критического состояния, когда клеточный иммунитет угнетён, эффективность гемотрансфузии выше, чем в последующие дни, когда организм способен активно отторгать чужеродную ткань.
Существует хорошо аргументированное представление, что гемотрансфузия всегда вызывает дисиммунитет, который не может не оставить в организме какого-либо следа. Например, после онкохирургических операций, сопровождающихся гемотрансфузией, рецидивы злокачественного роста возникают чаще, чем после операций без гемотрансфузии.
Очевидно, выражение мы братья по крови должно восприниматься как метафора. Если донор и реципиент будут характеризоваться так в буквальном смысле, то неизбежно последует кровная месть, которая необязательно проявится немедленно: она бывает длительной и даже передаваемой из поколения в поколение.
Следовательно, мы должны совершенно чётко себе представить, что трансфузия цельной донорской крови или её компонентов – это трансплантация чужеродного органа со всеми её положительными и отрицательными следствиями.
Инфицированность крови. Эта опасность увеличивается с каждым годом, причём если раньше опасались главным образом загрязнения крови бактериями и вирусом гепатита В, то сегодня это ВИЧ-инфекция, мегаловирусы, гепатит С и прочие гепатиты, на которые скоро не хватит букв латинского алфавита. И это не гипотетическая опасность, а совершенно реальное заражение. По материалам, приведённым академиком А.И. Воробьёвым, 80% детей-гемофиликов в США и Японии заражены СПИДом при гемотрансфузии, а 6% доноров заражены гепатитом.
Несчастье состоит ещё и в том, что доноры могут быть уже заражены, когда серодиагностика ещё не выявляет этого. И такой период может длиться до 2–3 месяцев! Удивительно ли, что сегодня в цивилизованном мире от гемотрансфузии отказывается всё больше и больше людей!
Метаболическое несовершенство консервированной крови. В крови, особенно при длительных сроках хранения, повышены уровни плазменного калия, аммония, содержится свободный гемоглобин, повышена кислотность, содержится цитрат натрия. Эта опасность относится не только к донорской, но и к аутокрови.
Функциональное несовершенство. Консервированная кровь хуже переносит кислород из-за уменьшения сродства гемоглобина к кислороду, которое в числе прочих факторов зависит от содержания органических фосфатов, в частности 2,3 – дифосфоглицерата. Уровень его резко снижается, а при двухнедельном хранении 2,3 – ДФГ исчезает полностью. Помимо этого, в консервированной крови повышены уровни различных биологически активных веществ, её реологические свойства ухудшены.
Консервированная кровь имеет нарушенные свёртывающие свойства не только из-за наличия в ней консерванта, но и в связи с недостатком тромбоцитов, V, VIII и других факторов.
Негомогенность. В 1 мл консервированной цитратом крови содержится в 1-й день около 200, а при двухнедельном хранении около 20.000 агрегатов и сгустков фибрина диаметром до 200 мкм. Следовательно, при переливании 1 л крови в сосудистое русло больного будет инфузировано 200.000 сгустков, а длительно хранившейся крови – около 20 млн. Первый капиллярный фильтр на пути этих взвесей – лёгкие, которые страдают в первую очередь. Количество агрегатов зависит не только от сроков хранения крови, но и от характера консерванта, метода взятия крови у донора, приёма донором различных лекарств и, возможно, от ёмкости, в которой хранится кровь.
Перечисленные важные недостатки консервированной крови заставили, помимо ограничения показаний к гемотрансфузиям, искать способы метаболической реставрации крови, очистки её от взвесей с помощью микрофильтров и расширить применение гемотрансфузий непосредственно от доноров, реинфузии и аутогемотрансфузии.
Прямая трансфузия от доноров. К ней имеется только одно показание – отсутствие подходящей консервированной крови. В остальных случаях коррекции кровопотери нет необходимости в прямом переливании крови, которое более трудоёмко и не позволяет достаточно надёжно контролировать качество донорской крови.
Реинфузия крови
Реинфузия крови используется реже, чем того заслуживает этот важный метод, нередко спасающий жизнь, хотя реинфузия стала проводиться задолго до появления консервированной крови. Как мы уже отмечали, Дж. Бланделл ещё в 1818 г. реинфузировал кровь, собранную из влагалища рожениц.
Метод реинфузии крови имеет по крайней мере два достоинства:
1) нет риска несовместимости и не нужно проводить дополнительные исследования;
2) кровь эта почти всегда под рукой и почти в том же объёме, что и кровопотеря.
Метаболический состав крови, излившейся в полости тела. несколько ухудшен, но всё же лучше, чем состав консервированной крови после ее хранения в течение недели. То же можно сказать и о коагулологических свойствах излившейся крови.
Однако ещё 30 лет назад любопытные эксперименты показали особые достоинства реинфузии в сравнении с трансфузией донорской крови. У собак реинфузировали их собственную кровь, в которую добавляли 30 г. измельчённой печени, 30 г. селезёнки, 10 мл желчи, 10 г. жировой ткани и 10 г. кала – всё, взятое от той же собаки. У всех кровь становилась стерильной в течение суток, благодаря аутоиммунным свойствам крови. Разумеется мы не призываем читателя пренебрегать правилами асептики, а лишь подчёркиваем достоинства реинфузии и принципиальные, практически неустранимые недостатки донорской крови.
Считается, что существуют два противопоказания к реинфузии – гемолиз или инфицирование излившейся в полость крови.
Для реинфузии собираемую стерильно кровь стабилизируют гепарином или цитратом натрия, фильтруют и инфузируют. Существуют специальные аппараты для реинфузии, с помощью которых кровь собирают, снабжают антикоагулянтом, фильтруют и под контролем реинфузируют больному. Ради исторической справедливости надо отметить, что примитивным аппаратом для реинфузии крови пользовался ещё Дж. Бланделл.
Аутогемотрансфузия
Аутогемотрансфузия – метод коррекции предвидимой кровопотери в тех случаях, когда по каким-то соображениям больному нельзя переливать кровь другого человека. Заранее у больного забирают и консервируют около 500–1000 мл крови, которую немедленно возмещают инфузией плазмозаменителя, а при возникновении кровопотери больному переливают его собственную кровь.
В клинико-физиологическом аспекте концепция аутогемотрансфузии как универсальной методики при плановых операциях заслуживает пристального внимания. В самом деле, изъятие крови за несколько часов до операции с компенсацией гиповолемии различными кровезаменителями создаёт условия гемодилюции, при которых операционный стресс должен в меньшей степени сказаться на реологических свойствах крови. Возврат больному в ходе операционной кровопотери собственной крови исключает опасность гемотрансфузионной антигенной несовместимости. Следовательно, при плановых операциях аутогемотрансфузия должна стать правилом, а не исключением, что, кстати, было рекомендовано Комитетом экспертов ВОЗ ещё в 1968 г.
По сути дела аутогемотрансфузия при операции является нормоволемической управляемой гемодилюцией – методом, имеющим достаточно широкое распространение. Снижение гематокрита при операции до 30% уменьшает вязкость крови и периферическое сосудистое сопротивление, а значит увеличивает производительность сердца и тканевую перфузию. Несмотря на уменьшение кислородной ёмкости крови, транспорт кислорода остаётся достаточным благодаря повышению циркуляции. Необходимо иметь в виду, что при некомпенсированной кровопотере до 30% ОЦК, кислородный гомеостаз бывает нарушен из-за циркуляторной, а отнюдь не из-за гемической гипоксии. Лишь при потере более 30% ОЦК гемическая гипоксия может – и то не всегда – выразиться в тяжёлом нарушении функций организма.
Поскольку при реинфузии и аутогемотрансфузии не возникает реакция отторжения, эффективность этих методов при равных дозах инфузии должна быть значительно выше, чем трансфузии донорской крови.
Не следует забывать и об экономическом эффекте. По нашим подсчётам, реинфузия 1 л крови экономит государству около 1140 руб., если бы они работали в дни отгула).
Поскольку предварительная заготовка аутокрови, как и донорской крови, требует оплаты труда персонала, то при ней экономия несколько меньше: на каждом литре аутокрови экономится «всего» 990 руб. Основное количество крови в Республиканской больнице РК переливается анестезиологами и реаниматологами. Если в отделениях ИТАР усилится внимание к реинфузии и аутогемотрансфузии, это должно иметь не только клинико-физиологическое, но и экономическое значение для здравоохранения, тем более, что сегодня оно уже не так сказочно богато, как это было раньше.
Переливание больших количеств крови, консервированной цитратом натрия, требует его нейтрализации, так как при больших объёмах инфузии могут проявиться кардиотоксический и коагулопатический эффекты нитрата, который связывают обычно с гипокальцнемией. Чтобы его нейтрализовать, рекомендуется вводить 5–10 мл 10% раствора хлорида натрия на каждые 0,5 л переливаемой крови. В настоящее время этот вопрос едва ли может быть решён однозначно: существует мнение о плохом влиянии столь больших количеств кальция на возбудимость миокарда. Кроме того, даже при очень быстрой трансфузии цитратной крови уровень ионизированного кальция снижается вдвое лишь на короткий срок, а затем происходит мобилизация его из связанных форм и количество Са+ нормализуется в течение 5 мин. после окончания трансфузии. Нам представляется оптимальным такой вывод: методы определения уровня кальция достаточно просты, и решать вопрос, вводить или не вводить препараты кальция при трансфузии крови, надо не гипотетически, а на основании исследований.
Синдром массивного крововозмещения
В клинической практике наиболее частой ситуацией, при которой может возникнуть синдром массивного крововозмещения, является интенсивная терапия геморрагического шока, в том числе при синдроме РВС.
Не существует чёткой градации, позволяющей решить, какой объём перелитой крови подходит под определение массивное крововозмещение. Мы считаем таким критическим объёмом крововозмещение, превышающее половину нормального ОЦК. Мы вынуждены были проводить несколько десятков крововозмещений свыше 10–15 л, максимальный объём крововозмещения с благоприятным исходом был 23 л крови.
Обычно такие объёмы крови приходится переливать из-за неостановленного кровотечения, чаще всего – в связи с синдромом РВС. Фактически мы многократно «промываем» систему кровобращения донорской кровью. Чтобы выбраться из такого «промывания» живым, больной должен быть очень везучим.
Физиологические механизмы
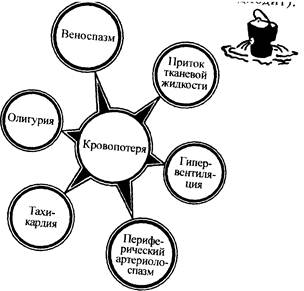
Все опасности, возникающие при массивном крововозмещении и схематически представленные на рис. 3, можно разделить на четыре взаимосвязанные группы явлений:
1) действие патологических факторов трансфузируемой крови;
2) непосредственные реакции организма на кровь;
3) развитие главных синдромов;
4) возникновение органных расстройств.
Многообразное переплетение этих эффектов массивной гемотрансфузии создаёт несколько наиболее частых клинико-физиологических ситуаций, опасных для жизни больного.
Первая опасность – это несовместимость крови – групповая и генетическая, о которой уже шла речь. Можно утверждать, что при массивном крововозмещении эта опасность почти всегда превращается в осложнение, потому что мы проверяем совместимость крови донора и реципиента, но не доноров друг с другом. А их при массивном крововозмещении может быть более 10–15 человек.
Физиологические следствия несовместимости крови могут быть систематизированы достаточно чётко:
• нарушаются реологические свойства крови, и в результате агрегации клеток происходит секвестрация крови в системах микроциркуляции; всё это ведёт к гиповолемии, метаболическому ацидозу, органным расстройствам;
• развивается внутрисосудистый гемолиз как результат цитолитической реакции антиген-антитело, последствия гемолиза укладываются в синдромы РВС, острой печёночной и почечной недостаточности, нарушения электролитного баланса и кислотно-основного состояния.
Функциональные расстройства при синдроме массивного крововозмещения.
В названные два физиологических следствия несовместимости крови при массивном крововозмещении можно уложить все клинические варианты, встречающиеся в практике: озноб, лихорадку, гемотрансфузионный шок, коагулопатические кровотечения, острую почечную недостаточность и др. При смертельном исходе из-за переливания несовместимой крови, наступившем в первые часы, главными механизмами танатогенеза являются гемолиз и коагулонатическое кровотечение, а не острая почечная недостаточность.
Вторая опасность массивного крововозмещения – цитратная интоксикация, поскольку консервированная кровь содержит обычно в качестве консерванта цитрат натрия. При массивном крововозмещении большие дозы цитрата вызывают гипокальциемию, снижают возбудимость миокарда и его сократительную способность, повышают лёгочное сосудистое сопротивление, способствуя возникновению СОЛП – синдрома острого лёгочного повреждения. При нормальной функции печени цитрат натрия преобразуется в лактат натрия, вызывая ощелачивание крови и метаболический алкалоз.
Третья опасность – метаболическое несовершенство консервированной крови, в которой при длительном хранении повышена кислотность. При массивном крововозмещении это может привести к метаболическому ацидозу, особенно если функция печени нарушена, и цитрат натрия не преобразуется в ней в лактат. Гиперкалиемия в связи с эффузией калия из эритроцитов при длительном хранении крови может угнетать возбудимость и сократимость миокарда. К+ плазмы в консервированной крови трёхнедельною хранения может достигать 25 ммоль/л, т.е. быть в 5–6 раз выше нормы.
Свободный гемоглобин консервированной крови при массивном крововозмещении оказывает такой же патологический эффект, как при внутрисосудистом гемолизе. Поскольку массивное крововозмещение всегда производится срочно, нередко прибегают к введению крови под давлением. Существует прямо пропорциональная зависимость между давлением, под которым вводится кровь, и степенью гемолиза.
Массивное крововозмещение неизбежно повреждает лёгкие, потому что консервированная кровь содержит большие количества агрегатов клеток и сгустков фибрина, задерживаемых лёгочным капиллярным фильтром. Физиологическая и морфологическая характеристика лёгкого при СМК не отличается от синдрома острого лёгочного повреждения.
В нашей практике не было случаев, чтобы лёгкие в той или иной степени не повреждались при крововозмещениях свыше 1 л. Именно поэтому ставится вопрос о том, чтобы при переливании консервированной крови всегда использовались специальные микрофильтры, предупреждающие или хотя бы снижающие степень повреждения лёгких.
Патологические эффекты массивного крововозмещения можно свести к двум физиологическим механизмам и двум взаимосвязанным клиническим следствиям.
Механизмы: 1) нарушение реологических свойств и микроциркуляции крови; 2) гемолиз и внутрисосудистое свёртывание крови.
Клинические следствия:
1) коагулопатическое кровотечение;
2) полиорганная недостаточность.
Каждое из названных клинических следствий, особенно ПОН – это комплект таких синдромов, из которых больному удаётся выбраться при немаловажном сочетании двух факторов: редкого везения и очень толкового врача.
Принципы интенсивной терапии
Будем считать, что два упомянутых фактора у больного есть. Что следует делать второму из названных факторов?
Интенсивная терапия СМК должна быть ранней, чтобы успеть предупредить возникновение многих опасных клинических следствий. Поскольку в начале развития синдрома самые опасные проявления – это внутрисосудистый гемолиз и острая дыхательная недостаточность, начинать надо с двух действий – стимуляции диуреза и респираторной терапии.
Стимуляция диуреза преследует три цели:
вывести через почки свободный гемоглобин, снизить интерстициальный отёк, в первую очередь лёгких, и предупредить острую почечную недостаточность.
Если она уже развилась, должны применяться экстракорпоральные методы детоксикации, которые сами по себе могут повредить лёгкие, но приходится выбирать меньшее из двух зол.
Респираторная терапия должна начинаться с аэрозольных ингаляций муколитических препаратов, стимуляции кашля и прочих методов улучшения дренирования дыхательных путей, поскольку при СМК резко повышается продукция мокроты. Спонтанная вентиляция должна осуществляться в многообразных режимах респираторной поддержки, но во многих случаях приходится применять раннюю ИВЛ, которая необходима для увеличения объёма вентиляции, ликвидации отёка лёгких и облегчения туалета дыхательных путей. Фактически при синдроме массивного крововозмещения всегда возникает СОЛП-РДСВ, о респираторной терапии которого см.
Улучшение реологических и коагулологических свойств крови – важный компонент интенсивной терапии СМК. Оно достигается применением реополигюкина, ацетилсалициловой кислоты, гепарина. Подобная рискованная терапия не может быть бесконтрольной: специальные методы исследования гемостаза и фибринолиза являются необходимой составной частью интенсивной терапии СМК.
Представленные рассуждения убеждают, что гемотрансфузия является опасным методом, осложнения которого нередко превышают его сомнительную пользу. Не случайно всё чаще публикуются материалы, свидетельствующие о том, что исходы интенсивной терапии кровопотерь, леченных неограниченной гемотрансфузией, значительно хуже, чем у тех больных, которым переливали кровь лишь в самых крайних ситуациях и в минимальных количествах.
To обстоятельство, что сегодня от гемотрансфузии всё чаще отказываются и врачи, и больные, можно объяснить несколькими причинами.
Во-первых, показания к гемотрансфузии до последних лет были несомненно гипертрофированы, потому, возможно, что она считалась достаточно безопасным методом.
Во-вторых, надёжно установлено, что множество осложнений, связанных с гемотрансфузией, опасны для жизни, а сам метод, наряду с первоначальной кратковременной пользой, ведёт к ухудшению здоровья людей, а не к улучшению, как полагали раньше. Если врачи и больные объективно информированы об этом, трудно ожидать, что первые будут часто предлагать, а вторые безоговорочно соглашаться на гемотрансфузию.
В-третьих, некоторые больные отказываются от гемотрансфузии но религиозным соображениям.
Все эти причины достаточно весомы, и возникает вопрос, а существуют ли какие-либо методы, которые позволяют обойтись вообще без гемотрансфузии и войти в III тысячелетие с бескровной медициной?
Попытаемся ответить на этот вопрос:
• принципы сбережения крови больных, направленные на то, чтобы кровопотеря не возникала вообще,
• альтернативные методы, которыми может быть заменена гемотрансфузия, если значительная кровопотеря всё-таки происходит.
Похожие работы
... увеличения ОЦК, сколько для нормализации факторов свёртывания крови. В ней их содержится даже больше, чем в нативной плазме, потому, возможно, что в процессе замораживания стимулируется высвобождение этих факторов из клеток крови. Кровопотеря меньше 30% ОЦК не требует, как правило, трансфузии крови, потому что транспорт и утилизация кислорода бывают вполне достаточными при уровнях гемоглобина, ...
... врач влил ему в вену молодую кровь. Были умерщвлены 3 мальчика, и их кровь использована для переливания, и папа умер во время этой процедуры среди чаш с кровью: об этом ужасном эпизоде в истории гемотрансфузии пишут также Лео Таксиль [10] и G.Lindenboom [16]. Переливание крови, питьё крови и даже ванны из крови долгое время котировались как весьма эффективный способ омоложения. О том, что молоко ...
... ларингоспазм. Боли иррадиируют в ухо, провоцируются приемом пищи и глотанием. Болевая точка определяется на боковой поверхности шеи, несколько выше щитовидного хряща. Оказание помощи. Неотложная помощь аналогична той, которая оказывается больным с невралгией тройничного нерва. Глоссалгии. Клиника. Глоссалгии обусловлены поражением периферических соматических образований полости рта, но главным ...
... микоплазм представляют собой группу повышенного риска по развитию у них неопластического процесса, однако эти вопросы требуют дальнейшего изучения. Хламидийная инфекция в акушерстве и гинекологии В. Н. Прилепская, И. Ю. Абуд Инфекции, вызываемые микроорганизмом Chlamydia Trachomatis (СТ), в настоящее время признаны одними из наиболее распространенных заболеваний, передаваемых половым путем ...
0 комментариев