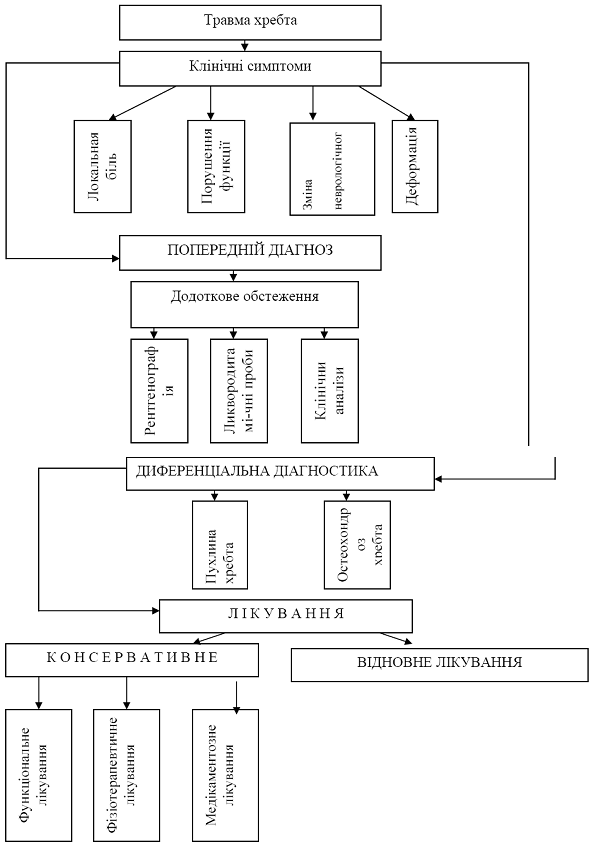
Остеохондроз.
Міжхребцеві диски — це фіброзно-хрящові прошарки між тілами хребців. Вони складаються з фіброзного кільця і драглистого ядра в центрі. Міжхребцеві диски виконують роль зв'язок і суглобів, а також буферів, що пом'якшують осьове навантаження на хребетний стовп. Для міжхребцевих дисків властиві ранні ознаки зношування: він стає тоншим, у кільці утворюються тріщини, через які тканина драглистого ядра проникає в тканину тіла хребця. В подальшому вона перетворюється на хрящ з утворенням хрящового вузлика — грижа Шморля, який звичайно клінічно не проявляється і переважно свідчить про порушення структури міжхребцевого диска. З віком відбуваються структурні зміни і в драглистому ядрі. У ньому зменшується вміст води, що спричинює втрату основної його функції — рівномірного розподілу осьового навантаження на фіброзне кільце в поперечному напрямку. У кільці диска з'являються ділянки розм'якшення, щілини, тріщини, які поширюються радіально (від центра до периферії), головним чином назад і в напрямку міжхребцевого отвору. У кінцевій стадії дегенерації міжхребцевии диск проростає сполучною тканиною, яка скріплює тіла хребців майже нерухомо, або, навпаки, дегенеративні зміни призводять до порушення щільності з'єднання хребців, відбувається зміщення їх один відносно одного — спондилолістез. Дегенеративні процеси в дисках часто супроводжуються реактивними змінами структури тіл хребців, крайовими кістковими розростаннями, склерозуванням хрящової тканини. Сукупність дегенеративних змін у дисках і реактивних процесів у тілах хребців називається остеохондрозом. Це прогресуюче захворювання, що зумовлене руйнуванням усіх анатомічних елементів диска, яке призводить з часом до фіброзного анкілозу тіл суміжних хребців.
Трапляються також денання тканин фіброзного кільця сприяє відриванню його зовнішніх волокон від краю тіла хребця, подразненню поздовжніх зв'язок з подальшим звапненням їх і утворенням остеофітів (спондильоз). Задні остеофіти можуть стискувати корінці спинномозкових нервів. Розростання і звапнення суглобових поверхонь суглобових відростків хребців у ділянках найбільшого навантаження зумовлюють розвиток спондилоартрозу. У деяких випадках унаслідок розриву або розтягнення дегенеративно змінених волокон фіброзного кільця елементи диска зміщуються вперед або назад. Оскільки задня поздовжня зв'язка не така міцна, як передня, диск зміщується здебільшого назад латерально, у бік міжхребцевого отвору, рідше — вздовж середньої лінії . Переднім зміщенням дисків звичайно не надають великого значення, оскільки вони клінічно себе не виявляють.
Зміщення диска без проривання фіброзного кільця називають грижею диска. Якщо через розірване фіброзне кільце дегенеративно змінене драглисте ядро виходить за його межі, говорять про випадання диска. Найчастіше спостерігається зміщення дисків між хребцями L4—L5 і L5— S1, оскільки на них припадає найінтенсивніше статоди-намічне навантаження. У грудному відділі хребетного стовпа зміщення дисків трапляється рідко.
Клінічна картина ураження міжхребцевих дисків зумовлюється не тільки безпосереднім впливом зміщеного диска на спинний мозок і корінці спинномозкових нервів, але й іншими змінами: венозним застоєм, набряком корінців і прилеглих м'яких тканин. Саме тому часто Інфекція або незначна травма сприяє загостренню до того прихованого перебігу процесу, тобто ніби грає роль етіологічного чинника.
Патологія міжхребцевих дисків у попереково-крижовому відділі хребетного стовпа розвивається найчастіше. Заднє зміщення диска може бути серединним і латеральним. Оскільки середня частина задньої поздовжньої зв'язки міцніша від бічної, то найчастіше диск зміщується латерально, в місці виходу корінця з твердої мозкової оболонки, і стискує його. Основною скаргою у разі заднього зміщення диска є біль. Тільки в поодиноких випадках на перший план виступають інші розлади. Здебільшого біль локалізується в попереково-крижовій ділянці хребетного стовпа, іррадіюючи в нижні кінцівки. Захворювання в одних випадках починається поступово, в інших — гостро, несподівано, з появи різкого болю, який може наростати протягом кількох годин, діб. Крім постійного болю під час різких рухів, нагинання тулуба, підняття важких предметів може виникати стріляючий гострий біль, шо нагадує удар електричним струмом (люмбаго), поширюючись на нижню кінцівку за ходом іннервації від ураженого корінця. Характерне посилення болю під час кашлю, напруження, що пояснюється підвищенням тиску в підпавутинному просторі. У положенні лежачи, а також у вимушеній позі біль може зменшуватися.
Зони іррадіації болю в нижню кінцівку мають різну топографію і майже завжди вирізняються чітким моно-або бірадикулярним характером. Зона іррадіації, як правило, обмежується вузькою смугою з досить чіткою межею, рідше розпливчастою. Іррадіація болю вздовж задньої поверхні ноги в ділянку п'ятки або уздовж зовнішнього краю стопи найчастіше є наслідком ушкодження корінця. Поширення болю з латеральних відділів кінцівки на тильну поверхню стопи, І—II пальців свідчить про стиснення корінця L5. Інколи після виникнення такого болю гостро розвивається парез стопи. Другим важливим симптомом є розлад чутливості в зонах іннервації ушкоджених корінців у вигляді парестезії, гіпестезії або анестезії. Здебільшого дерматом корінця у разі розладів чутливості виявляється значно чіткіше, ніж у разі іррадіації болю. Інколи під час стиснення грижею диска коріндів L4 або L5 виникає синдром ураження спинного мозку на рівні конуса. Це буває тоді, коли цей відділ постачається кров'ю не гілочкою артерії Адамкевича, а артерією корінця L4, або L5 (Депрож-Гаттерона; синдром її стиснення має таку саму назву).
Під час обстеження звертає на себе увагу наявність характерного сколіозу (гомо- або гетеролатерального), частіше — сплощення фізіологічного лордозу в поперековому відділі. Хребетний стовп вигинається у протилежний бік, що сприяє ослабленню компресії корінця, зменшенню болю. Майже завжди визначається напруження довгих м'язів спини в поперековому відділі. Воно може бути однаковим з обох боків, проте частіше переважає на боці болю. Рухомість у поперековій ділянці хребетного стовпа обмежена. Біль під час рухів є постійним симптомом заднього зміщення диска. Найчастіше порушуються згинання і розгинання тулуба, нахили обмежені більше у бік локалізації болю.
Під час пальпації виявляють болючість остистих відростків хребців L4 – L5 і Si а також паравертебрально на боці ураження. Часто біль іррадіює в нижню кінцівку. Спостерігаються зміни рефлексів. Для ушкодження корінців Цу властива зміна колінного рефлексу: частіше — зниження, рідше — підвищення. Повністю випадає п'ятковий рефлекс за ушкодження корінця S1.
Рухові розлади виявляються парезом довгих розгиначів і згиначів великого пальця, довгого розгинача пальців. Парез м'язів має значення для топічної діагностики: зменшення сили розгиначів властиве для стиснення корінця L5, парез згиначів — для ураження S1. Тривале стиснення корінців спинномозкових нервів призводить до атрофії м'язів на боці ураження, що помітніша в ділянці гомілки і стопи.
Позитивний симптом Ласега — один із постійних симптомів заднього зміщення дисків нижніх поперекових хребців.
Для діагностики ушкодження дисків поперекового відділу певне значення мають дослідження ліквородина-міки і складу спинномозкової рідини. У разі задньосерединного зміщення диска з синдромом стиснення кінського хвоста здебільшого відбуваються порушення прохідності підпавутинного простору того чи того ступеня і білково-клітинна дисоціація. Бічне зміщення дисків лїквородина-мічними порушеннями не супроводжується, у спинномозковій рідині може з'являтися незначна кількість білково-клітинної дисоціації. Рентгенологічно виділяють прямі й непрямі симптоми ураження дисків. До перших належать хмароподібна тінь або цяткові кальцинати випалого драглистого ядра, розрив фіброзного кільця, що виявляється у вигляді лінійних просвітлень диска. Непрямими симптомами є задні і зад-ньобічні остеофіти тіл хребців, зменшення висоти диска, згладженість, витягнення і загострення країв, дзьобо-подібні й скобоподібні кісткові розростання на передніх, бічних, рідше — задніх поверхнях тіл хребців, нерівність, ущільнення і склероз замикаючих пластин, звапнення зв'язок і фіброзного кільця, порушення співвідношень тіл хребців під час функціональних проб, зміна статики хребетного стовпа, випрямлення фізіологічного лордозу, кутовий сколіоз, кіфоз, звуження міжхребцевих отворів, внутрішньохребцеві хрящові вузли, деформівний артроз міжхребцевих суглобів.
У шийному відділі зміщення дисків трапляється відносно рідко, найчастіше тут утворюються задні остеофіти і спостерігається випинання дисків, які можуть спричинити ушкодження спинного мозку, корінців, корінцевих І хребетних артерій, симпатичного стовбура. Найчастіше спостерігається корінцевий синдром: біль пекучого або тягнучого характеру, що іррадіює в надпліччя, верхні кінцівки, потиличну і лопаткову ділянки. Інтенсивний уночі і в стані спокою, біль стихає під час руху. В зоні іннервації ушкоджених корінців виникають розлади чутливості у вигляді парестезії, гіпестезії, гіпотонія і атрофія м'язів, знижуються або випадають сухожилкові рефлекси.
Синдром ушкодження спинного мозку має назву мієлопатії. Розвиток цього синдрому зумовлений стисненням судин, які живлять спинний мозок. Найчастіше стискується передня спинномозкова артерія, рідше — передня корінцева. Розвиток мієлопатії внаслідок стиснення однієї з артерій, які кровопостачають спинний мозок, пов'язаний із тим, що в спинному мозку слабо розвинена система колатералей і порушення кровообігу фактично не компенсується.
Клінічно дискогенна шийна мієлопатія виявляється спінальною симптоматикою, що повільно прогресує. Часто виражені біль і корінцеві розлади чутливості. На перший план виступають незначний парез верхніх кінцівок змішаного типу і спастичний нижній парапарез. Порушення поверхневої чутливості, як правило, незначне, найхарактернішою ознакою є парестезія в ділянці кистей. Розлади глибокої чутливості непостійні. Остеофіти, спрямовані в міжхребцевий отвір, зумовлюють стиснення хребетної артерії і її симпатичного сплетення. Ця компресія може бути постійною або виникати періодично, під час зміни положення голови і шиї. Виникають симптоми вертебробазилярної недостатності: запаморочення, шум і дзвін у вухах, порушення координації, слабкість у кінцівках, короткочасна непритомність. Крім погіршення кровоплину в хребетних артеріях, подразнюється судинне симпатичне сплетення, внаслідок чого виникає спазм судин вертебробазилярної системи і розвивається ішемія в ділянках, що постачаються ними. Стиснення передньої спинномозкової або корінцевої артерії (остеофітом, зміщеним диском) супроводжується ішемією певних ділянок спинного мозку.
Патологія міжхребцевих дисків у грудному відділі хребетного стовпа трапляється рідко. Переважно уражуються нижні грудні диски. Біль від стиснення задніх корінців спинномозкових нервів може бути таким, як у разі міжреберної невралгії або патології внутрішніх органів. Так, корінцевий больовий синдром на рівні Т3 - Т4 може симулювати картину больового синдрому стенокардії. Відомі випадки, коли проводили операції у зв'язку з помилково діагностованими захворюваннями органів черевної порожнини. Частіше спостерігається клініка переднього стиснення спинного мозку, що нагадує клініку екстра-дуральних пухлйНііереднвої локалізації, за винятком того, що повна блокада підпавутинного простору в першому разі буває рідко. Рівень стиснення встановлюється за допомогою мієлографії, магнітно-резонансної томографії. Лікування у разі больових форм патології дисків починають з консервативних методів: застосування лікарських засобів, фізіотерапевтичні процедури, лікувальна гімнастика, механічне розвантаження, мануальна терапія, голкотерапія, санаторно-курортне лікування.
Головним патогенетичним принципом лікування хворих з дискогенним радикулітом попереково-крижового відділу є декомпресія стиснутого корінця. її здійснюють як консервативним, так і хірургічним способами. Декомпресію корінця можна проводити за допомогою витягання за тазовий пояс на спеціальному ліжку. Перевагу віддають курсу витягання невеликими тягарями (2 — 6 кг) на кожну нижню кінцівку протягом 2 тиж. Тривалість витягання протягом доби визначається самопочуттям хворого. Збільшення болю в поперековій ділянці внаслідок скорочення м'язів спини є показанням для зменшення маси тягаря. Можна застосовувати підводне витягання в басейні вертикальним і горизонтальним способами. Після припинення болю всі види витягання відміняють, інакше подальше розкриття міжхребцевої щілини може призвести до повторного зміщення диска. Існують також інші способи, які грунтуються на тракції хребетного стовпа і комплексі згинально-обертальних рухів з механічними ударами по ньому для вправлення диска.
Принциповим є знеболювання, оскільки всі ці маніпуляції болісні, а захисне скорочення м'язів спини перешкоджає проведенню потрібного комплексу рухів. Найпоширенішим є місцеве знеболювання — введення анестезуючого засобу в зону уражених структур міжхреб-цевого диска, задньої поздовжньої зв'язки і фіброзного кільця. У разі зміщення диска тривалістю понад 6 міс. і зменшення висоти міжхребцевої щілини більше ніж на третину всі маніпуляції із закритого вправлення диска є малоефективними. У такому разі потрібно застосовувати оперативне лікування. Абсолютним показанням до операції є компресія кінського хвоста або спинного мозку. У всіх інших випадках показання є відносними. Операція доцільна також тоді, коли больовий синдром не знімається всіма видами консервативної і мануальної терапії. Існує кілька хірургічних способів видалення зміщеного диска: за допомогою ламінектомії, гемі- та інтерламінек-томії. Знеболювання загальне. Під час операції на боці ураження відтинають жовту зв'язку від краю дуг і від суглобових відростків, оголюють корінець і змішений під ним диск. Обережно гачком з диска зсувають корінець і через центр опуклості диска розтинають задню поздовжню зв'язку і капсулу диска. Після цього, як правило, в рану відразу випинається фіброзно-хряшова змінена тканина диска, яку легко видаляють. Потім кюреткою вишкрібають залишки його.
Радикальне видалення диска створює кращі умови для формування фіброзного анкілозу між хребцями. Невидалені частинки диска заважають утворенню анкілозу і можуть бути причиною рецидиву захворювання. Якщо диск зміщується серединно і його важко видалити екстраду-рально, рекомендують трансдуральний підхід. При цьому розтинають задню стінку термінального шлуночка, корінці кінського хвоста відводять у боки, над грижею диска розтинають передній листок шлуночка і диск видаляють.
За латерального зміщення диска частіше виконують ге-міламінектомію з видаленням однієї, рідше двох дуг тільки з одного боку із збереженням остистого відростка. В останні роки найбільшого поширення набула інтерламінектомія — видалення тільки жовтої зв'язки між дугами без розтину їх. Часто під час інтерла-мінектомії відтинають фрагменти дуг або накладають фрезовий отвір, після чого через розширений отвір, який утворився між двома суміжними дугами хребців, проникають у хребетний канал і видаляють диск, що випав.
У разі патології міжхребцевих дисків шийного відділу хребта спочатку обмежуються консервативним лікуванням: періодично проводять витягання хребта, іммобілізацію шийного відділу пластичними комірами, фізіотерапевтичні процедури, блокади, санаторно-курортне лікування. За тривалого больового синдрому і недостатності судин вертебробазилярної системи показане оперативне втручання через передній доступ (як з приводу травми хребетного стовпа).
Якщо в міжхребцевий отвір проникають остеофіти, стискаючи корінець, розширюють отвір, і в разі зміщення диска його видаляють.
За ушкодження хребетної артерії і її симпатичного сплетення проводять декомпресію артерії видаленням передньої і бічної стінок отвору поперекового відростка хребця, потім видаляють остеофіти.
Переважно операцію завершують іммобілізацією хребців шляхом переднього спондилодезу. У разі вираженої мієло-патії для декомпресії спинного мозку частіше проводять задню ламінектомію. У разі серединного зміщення диска в грудній ділянці хребетного стовпа застосовують трансдуральний підхід, латерального — як у разі зміщення у поперековому відділі.
В останні роки все більшого поширення набувають ма-лотравматичні пункційні лазерні та ендоскопічні методи видалення міжхребцевих дисків.
Пухлини і запальні захворювання спинного мозку.
Співвідношення пухлин спинного і головного мозку становить 1 : 9. Пухлини спинного мозку частіше розвиваються не з мозкової речовини, а з прилеглих тканин і, розростаючись, стискують ЇЇ. Вони трапляються майже однаково часто у чоловіків і жінок, переважно у віці 30 — 55 років. Існує певний зв'язок між віком хворого і структурно-біологічними властивостями пухлини. Так, у осіб середнього віку найчастіше розвивається невринома, рідше — менінгіома. У дітей таких пухлин майже не буває. Перше місце серед них займають ліпома, дермоїдні кісти, саркома, епендимома, ангіома. У осіб літнього віку виявляють переважно мінінгіому, рідше — невриному, інші пухлини практично не діагностують (крім метастазів раку).
Класифікація. У клінічній практиці до пухлин спинного мозку зараховують не тільки пухлини мозкової речовини та її елементів, а й пухлини, що походять з хребта і м'яких тканин хребетного каналу. Спільними для них є симптоматика, прогресуючий перебіг, компресійний синдром, блокада підпавутинного простору. Відповідно до загальновживаних класифікацій пухлини спинного мозку поділяють за гістогенезом, ступенем злоякісності і локалізацією. За гістогенезом розрізняють види пухлин, шо походять із тканин мозку — епендимома, астроцитома, із судин — ангіома, з оболонок — менінгіома, з корінців спинного мозку — невринома, із сполучнотканинних елементів — саркома, із жирової тканини — ліпома. За локалізацією виділяють пухлини шийного, грудного, поперекового відділів спинного мозку, ділянки мозкового конуса, кінського хвоста, а також екстра-, або епіду-ральні, та інтра-, або субдуральні. Найчастіше трапляються інтрадуральні пухлини.
Інтрадуральні пухлини ділять на внутрішньомозкові (інтрамедулярні), які виникають з клітинних елементів мозкової речовини (справжні пухлини спинного мозку), і позамозкові (екстрамедулярні), що походять з оболонок мозку, його корінців і прилеглих тканин.
Внутрішньомозкові пухлини порівняно з гліомою головного мозку трапляються значно рідше; часто виявляють астроцитому, олігодендрогліому, епендимому, медулобла-стому та ін. Перше місце за частотою посідає астроцитома, за нею — епендимома. Часто ці пухлини можуть проростати в ділянку кінського хвоста, тобто частково розташовуватися екстрамедулярно. Типовою локалізацією епендимоми є шийне, рідше поперекове потовщення. Часто епендимома розвивається як позамозкова пухлина в ділянці кінського хвоста, виходячи з клітин епендими термінальної нитки, і досягає великих розмірів, особливо у дітей. Значно рідше трапляються гетеротопічні пухлини — ліпома, дермоїдна кіста, холестеатома.
Позамозкові пухлини головним чином є доброякісними. Вони становлять більшу частину всіх новоутворень спинного мозку. Найчастіше розвиваються менінгіома та невринома. Менінгіома має вигляд вузла з широкою основою, спаяна з твердою оболонкою, стискає спинний мозок, утворюючи в ньому ложе. Іноді звапнюється (псамо-ма). Невринома має капсулу і досягає великих розмірів. Походить з корінців спинного мозку, частіше задніх. Локалізується переважно в грудному відділі і в ділянці кінського хвоста. Може рости й екстрадурально або одночасно екстра- та інтрадурально, набуваючи форми піщаного годинника. Крім менінгіоми і невриноми, інтрадурально локалізуються, хоча й рідко, судинні пухлини (гемангіома, лімфангіома).
Екстрадуральні пухлини трапляються значно рідше, ніж: інтрадуральні. Справжні екстрадуральні пухлини виникають у хребетному каналі із зовнішньої пластинки твердої мозкової оболонки, спинномозкових корінців, епідураль-ної клітковини, жирових тканин і судин (менінгіома, невринома, саркома, ліпома, ангіома). Ці пухлини спричинюють вторинні зміни в хребиях, призводячи до розширення і руйнування хребетного каналу, переважно за рахунок ураження дуг, суглобових відростків і тіл хребців. Іноді вторинні зміни у хребцях настільки значні, що наводять на думку про первинне ураження їх пухлинним процесом.
Пухлини хребта можуть бути первинними і вторинними, доброякісними і злоякісними. Серед доброякісних частіше трапляється ангіома, рідше — остеобластокласто-ма, хондрома та остеома. Пухлини ростуть повільно, руйнують хребці, звужують хребетний канал, стискають спинний мозок і його структури. Первинні злоякісні пухлини трапляються рідко (остео- і хондросаркома). До вторинних злоякісних пухлин належать передусім метастази раку і гіпернефрома. Частіше метастазує рак легенів, молочної, щитовидної та передміхурової залоз, рідше — інших органів. Іноді метастазування раку в хребет відбувається через багато років (10 — 20) після радикального видалення первинного осередку і без Його рецидивів. Рідше бувають метастази саркоми, меланоми. Усі злоякісні пухлини — як первинні, так і вторинні, ростуть швидко, руйнують кісткову тканину хребців, їх зв'язковий апарат, прилеглі м'які тканини, що зумовлює стиснення спинного мозку. У тверду оболонку мозку не проростають.
Клініка. Для всіх пухлин головного мозку, незалежно від їх гістологічного характеру та локалізації, характерне прогресуюче, частіше хвилеподібне наростання симптомів, що зумовлено поступовим стисненням спинного мозку. Початковим симптомом переважно є біль у зоні іннервації спинного мозку відповідно до рівня локалізації пухлини. Біль спочатку непостійний і виникає під час рухів, кашлю, натужування. Потім він стає постійним, двобічним, інтенсивним.
Розладів чутливості в зоні іннервації корінця спочатку немає або спостерігається гіперестезія. У міру стиснення корінця гіперестезія змінюється гіпестезією, яка переходить у анестезію. Корінцевий біль спричинюють переважно позамозкові пухлини, особливо невринома, і рідко — внут-рішньомозкові, найчастіше пухлини у ділянці кінського хвоста і шийного відділу. Корінцевий біль має важливе значення не лише для раннього розпізнавання пухлини, а й для топічної діагностики.
До частих симптомів інтрадуральної невриноми належить симптом цереброспінального поштовху — виникнення або посилення корінцевого болю під час стиснення яремних вен: при цьому затримується відплив крові з головного мозку, мозок збільшується в об'ємі, швидко підвищується внутрішньочерепний тиск, і хвиля цереб-роспінальної рідини спрямовується в бік підпавутинного простору спинного мозку у вигляді поштовху, діючи на пухлину, стискаючи або натягуючи корінець, внаслідок чого посилюється або з'являється біль, У разі невриноми, особливо в ділянці кінського хвоста, інтенсивність болю часто залежить від положення хворого: в горизонтальному — посилюється, у вертикальному — послаблюється, через що часто хворі змушені стояти, ходити, сидіти, навіть спати в положенні сидячи.
Менінгіома супроводжується частіше болем оболонко-вого походження, ригідністю хребетного стовпа, іншими симптомами. Характерний вертебральний біль під час постукування по остистому відростку хребця на рівні пухлини.
За больовим синдромом поступово наростають провідникові порушення нижче від рівня розташування пухлини. Іноді розвиваються елементи синдрому Броуна-Секара: розлади руху на боці пухлини, чутливості — на протилежному. У деяких випадках захворювання починається з рухових розладів, а біль приєднується пізніше.
Ріст пухлин у замкненому хребетному каналі призводить до виникнення прогресуючого повного або часткового стиснення спинного мозку (компресійний синдром), що спричинює рухові, вегетативно-трофічні й тазові порушення, а також втрату чутливості.
При внутрішньомозкових пухлинах у міру стиснення мозку порушується його провідність одночасно з обох боків. До сегментів, що розташовані нижче від пухлини, імпульси центральних рухових нейронів доходять ослабленими, внаслідок чого виникають явища центрального тетра- або парапарезу. Хворий ходить, але швидко стомлюється, ноги ніби підкошуються. Часто вже на цій стадії приєднуються розлади функцій органів таза у вигляді слабко вираженої затримки сечовипускання або прискорення позивів до нього.
Нижче від рівня пухлини поступово згасають усі види поверхневої та глибокої чутливості. Припинення проведення імпульсів спинномозковими шляхами на рівні пухлини призводить до паралічу м'язів, що розташовані нижче, анестезії, затримки сечовиділення і випорожнення. Швидкість розвитку паралічу та анестезії залежить від ступеня стиснення пухлиною спинного мозку і його провідних шляхів, а також від ішемії мозку внаслідок стиснення судин, що живлять його. Оборотність або необоротність симптомів ураження спинного мозку залежить від тривалості стиснення. Параліч при пухлинах спинного мозку характеризується високою спа-стичністю, нерідко — розвитком контрактур у суглобах кінцівок і навіть трофічних розладів (пролежнів).
Середня тривалість клінічного розвитку від початкових симптомів рухових і чутливих розладів до паралічу й анестезії при позамозкових доброякісних пухлинах становить 1,5—2 роки і більше, при внутрішньомозкових 4—6 міс.
Розвиток рухових і чутливих провідникових розладів при внутрішньо- і позамозкових пухлинах неоднаковий. Для пухлин позамозкової локалізації є властивим висхідний тип розладів: поява початкових симптомів порушення чутливості в дистальних відділах тіла (стопа, промежина), поступове поширення їх у напрямку вгору, до рівня локалізації пухлини, що пояснюється поступовим стисненням провідників спинного мозку ззовні, де розташовані найдовші волокна, які іннервують дистальні частини тіла. Низхідний тип розвитку порушень функцій спинного мозку є типовим для внутрішньомозкових пухлин, коли раніше стискаються внутрішні, коротші, волокна, що закінчуються в сегментах на рівні розташування пухлини. Важливе діагностичне значення має стан чутливості в ділянці промежини та зовнішніх статевих органів. У разі позамозкової локалізації пухлин вона може бути збережена, у разі внутрішньомозкової — чутливість втрачається І на цій ділянці.
Діагностика розташування пухлин у тому чи тому відділі спинного мозку грунтується на симптомах сегментарного та провідникового походження.
Пухлини на рівні сегментів С1—С4. Виникає ранній і стійкий корінцевий біль у потиличній ділянці, іноді стріляючого характеру, який змушує хворого обмежувати рухи в шийному відділі хребта. Повільно наростають прояви центрального тетрапарезу. Ураження сегмента Сіу призводить до паралічу діафрагми, розладу дихання. У разі залучення довгастого мозку приєднуються бульбарні симптоми.
Пухлини у ділянці шийного потовщення (С5—Т1) характеризуються млявим парезом або паралічем верхніх кінцівок з атрофією м'язів, втратою сухожилкових рефлексів, наявністю синдрому Горнера (звуження зіниці, очної щілини, енофтальм) з центральним парапарезом, пізніше — параплегією нижніх кінцівок, розладом чутливості (аж до анестезії) нижче від рівня ураження, порушенням функцій органів таза центрального типу.
Пухлини на рівні сегментів Т2—Т7- Спостерігається корінцевий біль (оперізуючий) уздовж міжреберних нервів, у підребер'ї, в ділянці живота, порушення рухових функцій нижніх кінцівок за центральним типом і функцій органів таза, розлад чутливості відповідно до рівня ураження.
Якщо пухлина локалізується у верхньому відділі потовщення, може розвиватися змішана параплегія: у проксимальній групі м'язів — за периферичним (млявим) типом, у дистальній — за центральним, колінні рефлекси при цьому не викликаються або помітно знижені, а п'яткові підвищені. Якщо пухлина уражує нижні сегменти потовщення, то зберігаються колінні рефлекси і втрачаються п'яткові; параліч і анестезія дистальних відділів кінцівок поширюються до рівня колін і вище.
Подібна клінічна картина характерна і для пухлин у ділянці мозкового конуса. У всіх хворих з пухлинами спинного мозку від шийного відділу до рівня мозкового конуса спостерігається розлад функцій органів таза за центральним типом (затримка сечовипускання і дефекації).
Пухлини в ділянці мозкового конуса. Внаслідок ураження пухлинними процесами первинного центру тазових органів виникають порушення функцій цих органів за периферичним типом (нетримання сечі і калу, статева слабкість), розлади чутливості в ділянці сідниць, промежини, зовнішніх статевих органів. Якщо уражена тільки ділянка конуса, рухи в нижніх кінцівках не порушуються.
Пухлини в ділянці кінського хвоста. Типовий різкий і стійкий, що поступово наростає, біль у ділянці крижів, заднього проходу, нижніх кінцівок. Біль посилюється в горизонтальному положенні. Рухові розлади і розлади чутливості за корінцевим типом, почавшись в одній нозі, поступово переходять на іншу, приєднуються порушення функцій органів таза за периферичним типом, часткове нетримання сечі й калу змінюється повним.
Для діагностики пухлин спинного мозку велике значення має поперекова пункція з проведенням ліквороди-намічних проб і дослідженням цереброспінальної рідини.
При пухлинах спинного мозку порушується прохідність підпавутинного простору і ускладнюється відплив рідини, аж до повного роз'єднання підпавутинного простору пухлиною. Повна блокада цереброспінальних шляхів раніше виникає у разі внутрішньомозкових пухлин, й іноді передує появі симптомів грубого стиснення провідних рухових і чутливих шляхів; хворі ходять, функція органів таза не порушена або порушена неістотно. При позамозкових пухлинах повна блокада настає пізніше, коли вогнищеві сегментарні й провідникові розлади вже виражені значною мірою. Повній блокаді при позамозкових пухлинах передує часткова клапанна блокада.
У хворих з позамозкови-ми пухлинами, особливо з невриномою, після поперекової пункції і виведення цереброспінальної рідини розвивається синдром вклинення — посилюється порушення функцій спинного мозку, особливо його провідних шляхів — парез посилюється або переходить у параліч, посилюються розлади чутливості (виведення цереброспінальної рідини призводить або до незначного зміщення пухлини донизу, або до додаткового порушення кровообігу спинного мозку).
Під час дослідження цереброспінальної рідини виявляють білково-клітинну дисоціацію, що властива для по-замозкових пухлин. Що нижче розташована пухлина, то більший рівень білка в рідині. Якщо вміст білка значний, рідина навіть зсідається.. Інколи за відсутності блокади підпавутинного простору кількість білка в рідині в межах норми. У разі повної ліквородинамічної блокади і при судинних пухлинах може спостерігатися ксантохромія. Під час цитологічного дослідження рідини часто виявляють пухлинні клітини. Для визначення верхньої і нижньої меж пухлини застосовують низхідну і висхідну мієлографію. Найінфор-мативнішою є магнітно-резонансна томографія.
Лікування при пухлинах спинного мозку лише хірургічне. Доступ до пухлини здійснюється шляхом ламінек-томії допомогою широкого распатора або долота від задньої поверхні дуг відокремлюють м'язи. Для зупинення кровотечі порожнину, що утворилася між остистими відростками і відшарованими м'язами, щільно тампонують марлевими серветками, змоченими у розчині водню пероксиду. Судини, що інтенсивно кровоточать, коагулюють. Так само скелетують дуги з іншого боку. Після видалення тампонів м'язову рану розширюють автоматичними ретракторами, розтинають міжостисті зв'язки, потім ламінекто.мом скушують остисті відростки біля основи, спеціальними кусачками скушують дуги, кровотечу з кісткової тканини зупиняють втиранням воску. Переважно для видалення пухлини достатньо оголити хребетний канал між двома дугами, у разі потреби скушують ще кілька дуг. Після розтину хребетного каналу епідуральну клітковину відшаровують у боки. Оголену тверду оболонку спинного мозку розтинають уздовж середньої лінії. Для кращого огляду глибини рани краї твердої оболонки з обох боків кількома довгими нитками прошивають і розводять. Далі проводити операцію бажано із застосуванням мікрохірургічної техніки. Якщо пухлина розташована поза мозком, обережно роз'єднують спайки павутинної оболонки, за допомогою спеціальних лопаток звільняють верхній І нижній полюси пухлини від спайок з мозком та корінцями; судини коагулюють біполярною коагуляцією, пухлину гачком відводять від спинного мозку і видаляють.
Слід пам'ятати, що всі рухи під час іммобілізації та видалення пухлини повинні бути спрямовані у бік пухлини, для того щоб запобігти травмуванню спинного мозку. Корінці потрібно перетинати лише тоді, коли неможливо виділити пухлину.
Із внутрішньомозкових пухлин хірургічному видаленню підлягають епендимома центрального каналу, менінгі-ома, холестеатома та інші гетеротопічні пухлини, що не проростають у мозкову речовину. Для видалення їх уздовж середньої лінії найбільшої опуклості обережно очним скальпелем розтинають спинний мозок до поверхні пухлини. Видаляють її частинами, не травмуючи мозкову речовину Після видалення поза- або внутрішньомозкової пухлини ретельно зупиняють кровотечу, герметично зашивають тверду мозкову оболонку, потім накладають шви через усю товщу м'язів (окремо на апоневроз і на шкіру). Злоякісні поза- і внутрішньомозкові пухлини, як правило, радикальному видаленню не підлягають. Операція обмежується декомпрс-сивною ламінектомією; на тверду мозкову оболонку шви не накладають. Променева і хіміотерапія малоефективні. Наслідки своечасного хірургічного видалення позамозкових доброякістних пухлин сприятливі.
Похожие работы
... травм. Малюнок 8. – Мультимодальна реабілітаційна концепція Методика Козявкіна (Система інтенсивної нейрофізіологічної реабілітації СІНР) – високоефективна технологія лікування пацієнтів з дитячим церебральним паралічем, остеохондрозом, наслідками травм і органічного ураження нервової системи. В основі системи реабілітації лежить полімодальний підхід із застосуванням різнобічних методів ...
... оптика 3,3 Д освітлення, налобним прожектором, мікрохірургічний інструментарій, стандартний набір для установки системи "Мост". 3.2 Розробка програми відновлення рухової діяльності та фізичної активності пацієнтів з спінальними травмами з використанням інтенсивного тренінгу Травма хребта та спинного мозку (ускладнена) складає велику соціальну проблему. Щорічно на Україні ускладнена хребетно ...
... захворювання або травми. Нерідко у спортсменів трапляються рецидиви захворювань через надмірні навантаження або передчасне виконання окремих вправ. 4. Лікувальна фізична культура при органічних захворюваннях і травмах центральної нервової системи До захворювань і ушкоджень головного мозку належать розлади мозкового кровообігу, травми, пухлини головного мозку, інфекційні захворювання. Різні ...
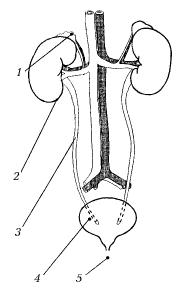
... ї системи, бездоганному дотриманні правил асептики і антисептики при проведенні інструментальних урологічних обстежень (цистоскопія, катетеризація тощо). ГЛАВА 2. КОМПЛЕКСНА ФІЗИЧНА РЕАБІЛІТАЦІЯ ПРИ ХРОНІЧНИХ ЗАПАЛЮВАЛЬНИХ ЗАХВОРЮВАННЯХ СЕЧОВИВІДНОЇ СИСТЕМИ (ПІЄЛОНЕФРИТ, ГЛОМЕРУЛОНЕФРИТ) НА ПОЛІКЛІНІЧНОМУ ЕТАПІ ФІЗИЧНОЇ РЕАБІЛІТАЦІЇ 2.1 Загальна характеристика засобів фізичної реабілітації ...
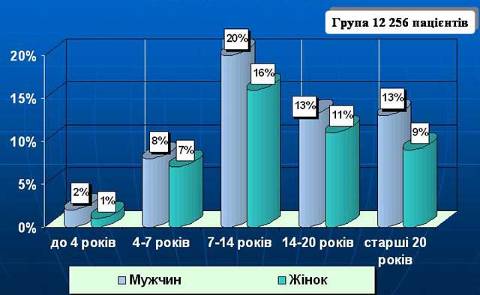
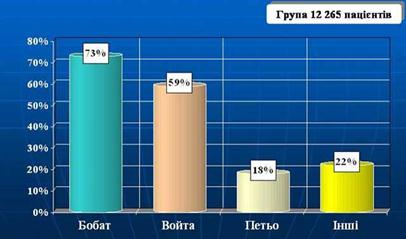
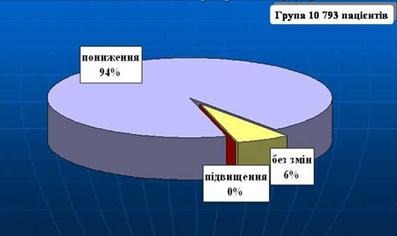
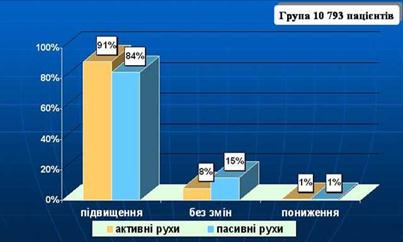
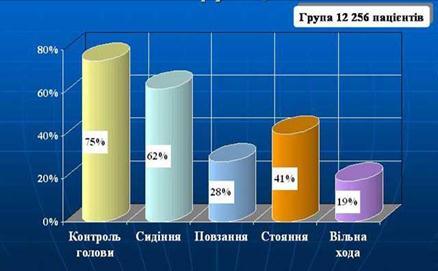

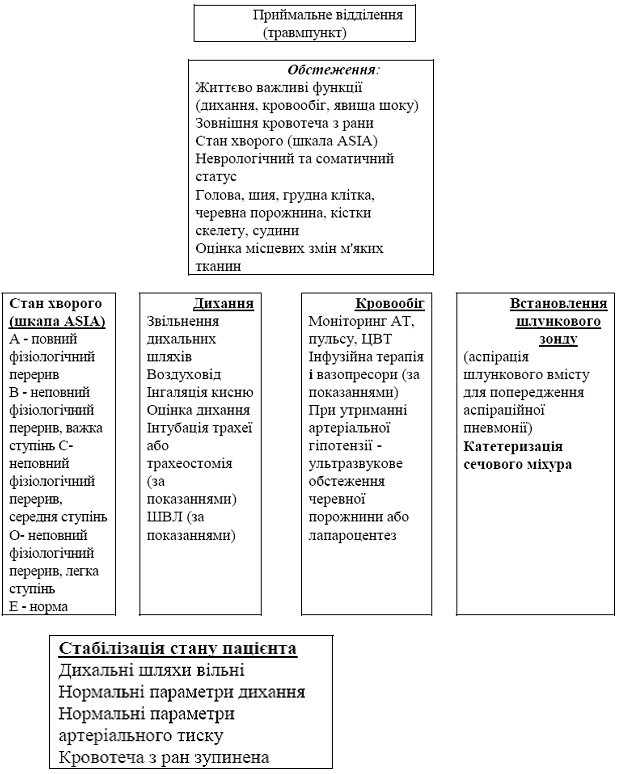
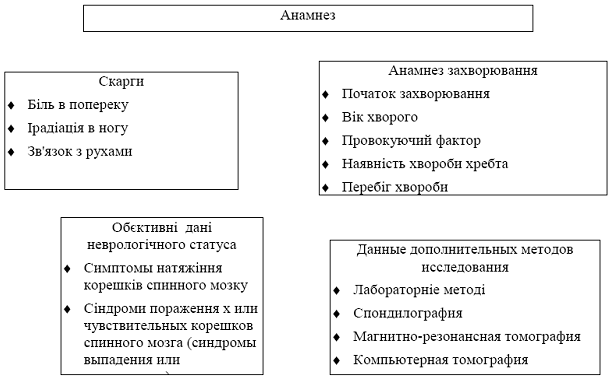
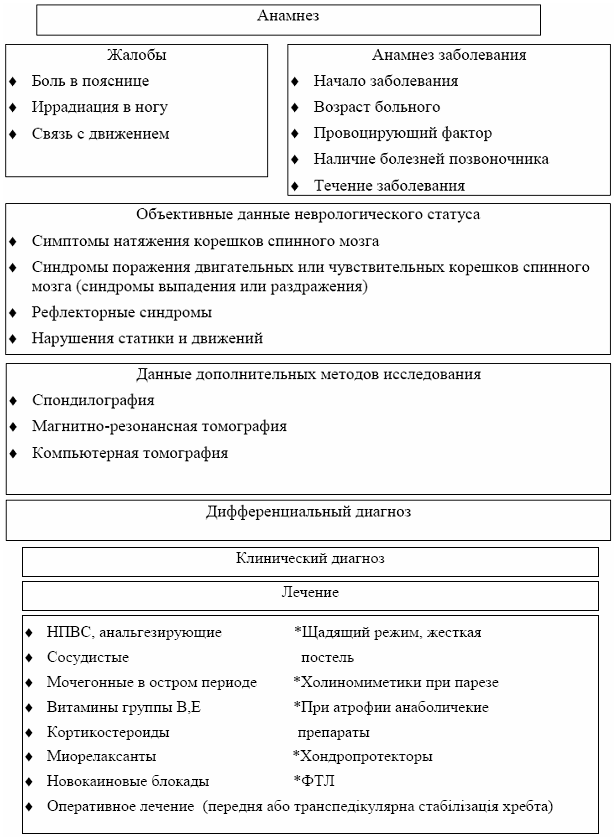



0 комментариев