МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
ЛУБЕНСКОЕ МЕДИЦИНСКОЕ УЧИЛИЩЕ
РЕФЕРАТ
По АНГИОЛОГИИ
НА ТЕМУ: Эмболии и тромбозы брюшной аорты и периферических артерий
Выполнила:
студентка группы Ф-31
Тинякова Лена
Лубны 2009
Эмболии и тромбозы брюшной аорты и периферических артерий
Эмбологенные и тромботические поражения аорты и переферических артерий приводят к резкому нарушению регионарного кровообращения и имеют ряд общих закономерностей в развитии патологического процесса, как только магистральное артериальное русло оказывается внезапно блокированным. Между тем эмболия (от греч. embole - вбрасывание, вторжение) как патологический процесс принципиально отличается от острого тромбоза, также являющегося следствием (осложнением) ряда заболеваний. Это различие становится понятным, если учесть, что эмбол (т.е. постороннее для крови тело, чаше всего тромб, оторвавшаяся от интимы атеросклеротическая бляшка и др.), устремляясь с мощным потоком крови, внедряется в просвет артерии, причем на участке с малоизмененной, здоровой сосудистой стенкой. Нарушение общего и регионарного кровотока в таком случае является «внезапным», что приводит к быстрому изменению кислородной ситуации в тканях, ранее не подготовленных к быстро прогрессирующей гипоксии. Резкое увеличение периферического сопротивления сосудистого русла при эмболии крайне неблагоприятно сказывается на состоянии энергетического режима миокарда, вынужденного увеличить работу на его преодоление. Мы намеренно подчеркнули эти особенности патогенеза эмболии аорты и артерий с тем, чтобы показать основное отличие эмболии от тромботической непроходимости: острый тромбоз, как правило, возникает на участке с патологически измененной стенкой. Ему предшествует длительный патологический процесс с постепенным стенозированием участка аорты или артерии вследствие атеросклероза, реже неспецифического аорто-артериита и других заболеваний. Отличие от эмболии состоит в том, что блокирование артериального русла, ранее стенозированного патологическим процессом не оказывается для тканей конечностей столь «внезапным» и не создает для них столь критической кислородной ситуации - энергетический обмен в тканях при таком течении патологического процесса успевает» перестроиться для обеспечения жизнеспособности клетки в условиях гипоксии. Кроме того, постепенное стенозирование артерии приводит к увеличению перфузионного давления на коллатерали и их развитию. Эти основные механизмы компенсации нарушенного кровообращения при остром тромбозе оказываются более состоятельными, чем при эмболии, что обусловливает во многом различия в течении и прогнозе заболеваний.
Эмболию нельзя рассматривать лишь как механическую закупорку просвета артерии. Вопросы этиологии и патогенеза эмбологенных поражений большого круга кровообращения детально изложены в ряде монографий, перечень которых приведен в конце данного раздела. Здесь мы лишь кратко напомним основные механизмы, участвующие в развитии патологического процесса, развивающегося при эмболии, подчеркнем роль отдельных факторов, предопределяющих тяжесть и особенности течения эмболии и имеющих важное значение в решении ряда тактических вопросов в лечении этой группы больных. Среди ряда заболеваний, которые могут осложниться эмболией аорты и артерии, но частоте в настоящее время конкурируют два: ревматизм, комбинированный митральный порок (чаще с преобладанием стенозирования митрального отверстия) и атеросклероз, атеросклеротический кардиосклероз. При том и другом заболевании основным источником тромботических поражений с последующим отрывом тромба и развитием эмболии являются левые камеры сердца. Тромбозу способствуют нарушения ритма сердца, в частности мерцательная аритмия, нередко осложняющая течение заболевания. Тромбы вегетируют на створках клапана, папиллярных мышцах и в полости левого ушка. Почти 90% больных, поступающих в стационары по поводу эмбологенных поражений аорты и артерий конечностей, страдают либо ревматизмом, либо атеросклеротическим кардиосклерозом с нарушениями сердечного ритма. Значительно реже эмболия осложняет течение инфаркта миокарда, может быть вызвана отрывом тромбов из аневризмы грудного или брюшного отдела аорты или бляшки при атероматозе последней. В.С. Савельев и И.И. Затевахин (1974) указывают на другие возможные источники эмболии: тромбозы, опухолевые поражения легочных вен, тромбозы в системе верхней, нижней полых вен при наличии дефекта межпредсердной или межжелудочковой перегородки.
Эмбол «заклинивает» артерию в том месте, где диаметру сосуда становится меньше диаметра самого эмбола. Ответом на внезапное раздражение мощного рецепторного поля в стенке блокированной артерии является выраженный спазм артерий на стороне поражения, а нередко эта рефлекторная реакция захватывает и сосуды контрлатеральной конечности. Выше упоминалось значение внезапного блокирования peгионарного сосудистого русла, как фактора, увеличивающего общее сосудистое сопротивление и затрудняющего условия деятельности сердца, как правило пораженного основным заболеванием (ревматизм, атеросклеротический кардиосклероз, инфаркт миокарда и др.) Эти моменты вполне объясняют внезапное ухудшение общего состояния, которое также усугубляется неспецифическим нейрогуморальным ответом на болевую реакцию (стресс) еще до развития метаболических осложнений, вызванных нарастанием ишемии конечности. Для краткости изложения многочисленных факторов, влияющих; на течение ишемии, представим их в схеме (рис. 2).
 | |||
| |||
![]()
|

| |||||
Рис. 2
Образование продолженного тромба в блокированной эмболом артерии встречается почти у всех больных с таким видом артериальной непроходимости. Обычно тромб распространяется в проксимальном направлении лишь до уровня первой крупной коллатерали, а в дистальном - может захватывать магистральное русло на большом протяжении. Опасность продолженного тромбоза состоит в том, что он перекрывает все новые и новые коллатерали, этим усугубляя ишемию. Темп наростания ишемических признаков особенности клиники эмболии зависят от уровня окклюзии. Наиболее тяжелые последствия возникают при эмболии бифуркации аорты. Среди ряда «злокачественных» локализаций эмбола, когда условия коллатерального кровообращения особенно неблагоприятны, можно назвать общую бедренную, подколенную, проксимальный отдел подключичной артерии. По частоте поражения при эмболии артерий после бедренной (около 40%) следуют подвздошные (20%), бифуркация аорты (10%), плечевая (7%), подмышечная (7%), подколенная (5%), подключичная и др.
Нарушения микроциркуляции являются прямым следствием ишемии, в основе которой лежит быстро возникающий дефицит кислорода, расстройство процессов генерации энергии с переходом от окислительного фосфорелировання на гликолиз. Последний в энергетическом отношении во много раз менее эффективен, несмотря па резкую активацию анаэробного метаболизма глюкозы. Снижение уровня содержания адениловых нуклеотидов приводит к нарушениям анаболических реакций, повышается проницаемость клеточных мембран, возникают структурные изменения в клетке. Эти изменения по мере их прогрессирования обусловливают выход в кровь калия, лактата, аденина и ряда высокомолекулярных соединений: белков, ферментов, креатинфосфокиназы, лактатдегидрогеназы и др. Развивается метаболический ацидоз, резко усиливается перекисное окисление липидов. Нарушение гомеостаза вызвано также поступлением токсических метаболитов, и прежде всего «ишемнческого токсина», открытого Т.М. Оксман и М.В. Долиной (1971).
Эмболия приводит к повышению свертываемости крови, активации ингибиторов фибринолиза, усилению агрегации форменных элементов крови. Низкое содержание АТФ в клетке ведет к изменению формы эритроцитов и их электрокинетических свойств,
Таким образом, эмболия магистральных артерий не только приводит к грубым нарушениям, связанным с расстройством регионарного кровообращения, но и угрожает развитием постишемической интоксикации, вызванной поступлением токсических метаболитов в кровь. Подытоживая основные причины ухудшения состояния больного при эмболии артерий, следует отметить главные:

|
|
|
|
Рис. 3
Клинические проявления заболевания варьируют в зависимости от следующих факторов: характера фонового (основного) заболевания, приведшего к эмболии, локализации обструкции, степени тяжести ишемии и темпа ее развития, постишемической интоксикации, наконец, от сроков эмболии аорты; или периферических артерий. Характеризуя семиотику эмбологенных поражений, все симптомы заболевания условно можно разделить на три группы: в первую могут войти признаки, позволяющие поставить диагноз острой эмбологенной непроходимости артерий;
во вторую – симптомы, симптомы, помогающие выяснить степень тяжести ишемии, во многом определяющей хирургическую тактику в лечении больных;
в третью - симптомы, указывающие, где расположен эмбол.
В типичных случаях распознать эмболию магистральных артерий нетрудно: в анамнезе, как указывалось выше, у многих пациентов ревматизм, комбинированный митральный порок, атеросклеротический и постинфарктный кардиосклероз, пульс аритмичен. Характерны внезапная сильная боль, побледнение, похолодание конечности. Довольно быстро к болевым ощущениям, связанным с раздражением интеррецепторов сосудов и ангпоспазмом, присоединяются ишемические боли. По мере прогрессирования ишемии постепенно исчезают все виды чувствительности, движения в пальцах становятся «скованными», а позднее н вовсе невозможными. Тотчас дистальнее змбола пульса на артерии нет. Клиническая картина усугубляется и ухудшением общего состояния больного, прогрес-сированием застойной сердечной недостаточности, тахикардии, аритмии.
Однако такой вариант клиники эмболии артерии встречается не всегда и не у всех больных. «Атипичность» симптомов эмболии возникает у тех больных, у которых острой закупорке артерии предшествует длительно развивавшийся облитерируюший атеросклероз. Сохранение достаточного кровотока в конечности и сформировавшаяся адаптация тканей к гипоксии объясняют «стертость» клинической картины эмболии, которую трудно в таком случае дифференцировать от острого тромбоза, осложнившего тот же патологический процесс в сосудах.
О симптомах второй группы уже упоминалось во II главе: дли оценки тяжести ишемии такие признаки, как боль, бледность кожных покровов, похолодание конечности, отсутствие пульса, значения не имеют. Здесь важно отличить больных с компенсированным кровообращением в конечности от пациентов с более выраженной клиникой ишемии - субкомпенсациеи кровотока н угрожающей ишемией - декомпенсацией кровообращения в конечности. Сделать это необходимо у постели больного, не прибегая даже к специальным методам исследований. У больных с компенсированным кровотоком в конечности активные движения и болевая чувствительность полностью сохранены. У больных второй группы эти движения возможны, но «скованы», болевая чувствительность снижена, но сохранена. При декомпенсации кровообращения активных движений в пальцах нет, болевая чувствительность отсутствует, нарастает мышечная контрактура.
Третья группа симптомов, как указывалось, позволяет определить, где расположен эмбол. Локализация эмболии обнаруживается путем комплексного анализа уровня интенсивности признаков ишемии (изменения окраски кожных покровов и температуры, уровень исчезновения или снижения тактильной и болевой чувствительности и др.). Есть два признака, указывающих на локализацию эмбола: тотчас выше эмбола пульсация артерии, встречающей препятствие, усилена, и пальпация над эмболом вызывает локальную боль.
Более детально характеристика степени регионарной ишемии конечности при эмболии магистральных артерии дана в классификации В.С. Савельева. Различают ишемию напряжения (Ин), когда признаки ишемии выявляются лишь при физической нагрузке.
При ишемии I степени отсутствуют нарушения чувствительности и активных движений. 1а степень характеризуется наличием чувства онемения, похолодания, парастезии. При 1б степени появляются боли в дистальных отделах конечности.
При ишемии II степени появляются расстройства чувствительности, и снижение активных движений, от пареза (Па) до плегии (Пб).
При ишемии III степени появляются признаки некробиотических нарушений, которые клинически проявляются субфасцнальным отеком (IIIa), а в последующем - мышечной контрактурой парциальной (ПIб) или тотальной (IIIв). Когда имеются клинические симптомы глубокой ишемии конечности y больного с эмболией артерии, всякий раз приходится - решать и вопрос об обратимости имеющихся ишемических pacстройств: что перед нами - гангрена или жизнеспособность тканей еще сохранена и восстановительная операция возможна? Вопрос этот сложен, но если врач не располагает современными экспресс-методами диагностики глубины ишемических расстройств, ответить на него можно так: лишь два клинических признака безусловно свидетельствуют о гангрене - тотальная длительная (более 2 часов) мышечная контрактура и трупная имбибиция тканей конечности. В остальных случаях ответить на вопрос об обратимости имеющихся расстройств; без специальных методов исследования с точностью нельзя.
Так на основании опроса и применения несложных физикальных методов обследования можно правильно поставить диагноз, определить, где расположен эмбол, и уточнить степень компенсации возникших ишемических нарушений. Примерно у четверти больных с эмболией приходится прибегать к ангиографии, которая должна применяться в следующих случаях:
1. При неясном диагнозе, когда нужно дифференцировать эмболию от тромботической окклюзии, ангиоспазма, хронической патологии артерий.
2. При неясной локализации эмбола.
3. При неадекватном ретроградном кровотоке, подозрении на «вторичный» блок дистального сосудистого русла.
Когда диагноз ясен, нет необходимости вводить рентгеноконтрастное вещество в сосуды, памятуя о том, что ангиография - небезопасный метод исследования. Современные рентгеноконтрастные средства, обладая, гиперомолярностью, влияют на инотропные свойства мышечной ткани, могут спровоцировать ангиоспазм, прогрессирование ишемии.
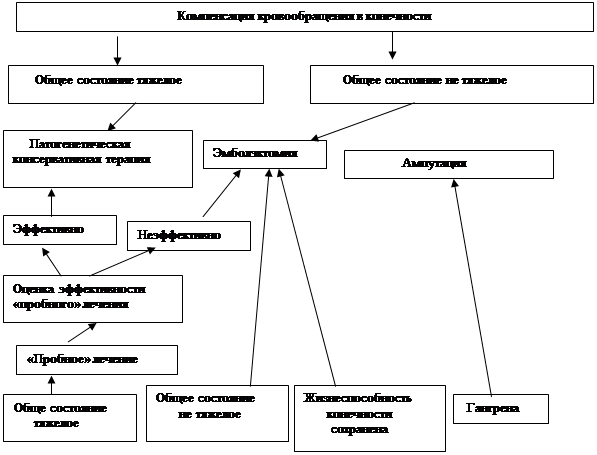
Решение тактических вопросов, связанных с выбором метода лечения, сроков выполнения операции, определения ее объема, доступа к сосудам и др., зависит от трех факторов: общего состояния больного, выраженности ишемии конечности, от времени, прошедшего с момента эмболии. Что касается последнего, то следует подчеркнуть, что фактор времени играет решающую роль только у больных с декомпенснрованным кровообращением, когда угроза потери конечности становится реальной. Подготовка к операции в таком случае должна быть максимально короткой, вопрос о сохранении органа нередко решают минуты. Разумеется, у всех больных с эмболией, чем раньше начато лечение, включая и оперативное, тем лучше результаты - это общее направление в хирургической тактике. Однако у больных с компенсированным или субкомпенсированным кровообращением фактор времени не играет ведущей роли в вопросе, будет ли конечность сохранена, или придется делать ампутацию. У таких больных временной фактор имеет большее значение для выбора способа восстановительной операции, поскольку уже через 12 и более часов во внутренней оболочке артерии вокруг эмбола развиваются реактивные, воспалительные изменения. Последние нередко являются причиной неудач «поздней» эмболзктомии и требуют расширить объем вмешательства (резекция, протезирование, обходное шунтирование и др.).
Ранняя эмболэктомня - основа хирургической тактики у больных с острой эмбологенной непроходимостью артерии. С введением в практику баллонных катетеров Фогарти технические аспекты выполнения операции эмболэктомии были фактически решены. «Непрямая» эмболэктомия, выполняемая с помощью баллонного катетера, стала нетравматичной и несложной восстановительной операцией, позволяющей удалить эмбол и продолженный тромб даже при «труднодоступных» локализациях: бифуркация аорты, подключичная, подколенная артерии и др. Сейчас такая операция выполняется под местной инфильтрационной анестезией, что немаловажно для больных, общее состояние которых отягощается сердечной патологией, застойной недостаточностью кровообращения, метаболическими нарушениями, усугубляющимися при эмболии.
Решение технических аспектов вмешательства, снижение его травматичности и повышение эффективности позволили максимально расширить показания к его выполнению. С другой стороны, современная медицина располагает мощными средствами тромболитической терапии, основанной на применении стрептокиназы, урокиназы, фнбрннолизина, позволяющих у ряда больных добиться лизиса эмбола, продолженного тромба и восстановить артериальное магистральное кровообращение. Оценивая достоинство и недостатки каждого из перечисленных методов терапии, следует сформулировать показания к ранней эмболэктомии, как наиболее эффективной: у больных с компенсацией кровообращения, если состояние больного позволяет, лучше эмбол удалить. Цель такой эмболэктомии - предупредить развитие в последующем хронической артериальной недостаточности. При общем тяжелом состоянии показано консервативное лечение, включая применение фибринолитических средств (стрептаза, урокиназа), гепарина, спазмолитических препаратов, дезагрегантов, реополиглюкина, симптоматическую терапию. Последняя должна быть направлена на борьбу с метаболическими расстройствами, застойной сердечной недостаточностью и др. По мере прогрессирования ишемии показания к ранней эмболэктомии должны быть расширены. У больных с субкомпенсацией кровообращения и нетяжелым общим состоянием нужна срочная эмболэктомия. Если эмбол расположен в «труднодоступной» зоне (например, подколенная артерия, где риск операции высок), а состояние больного тяжелое, нужно прибегнуть к «пробному» консервативному лечению, которое по продолжительности не должно превышать 2 часов. Этого времени достаточно, чтобы оценить перспективы консервативного лечения. Такая «пробная» терапия должна быть интенсивной и патогенетичной. Внутривенно вводятся фибринолизин (30000 ед.), 10000 ед. гепарина, спазмолитики, курантил 2,0мл, трентал 2,0 мл, 0,5% раствор новокаина 100,0—150,0 мл, под контролем центрального венозного давления - реополиглюкин, гемодез, по показаниям - осмотические диуретики, «поляризующая смесь» - 5% раствор глюкозы – 300,0, панангин—10,0 мл, витамины группы А, С, В, проводят коррекцию кислотно-щелочного состояния электролитов. Через 2 часа при проведении такой терапии оценивают ее эффективность при явном улучшении общего состояния больного и регионарного кровообращения в конечности консервативную терапию усиливают и дальнейшем придерживаются консервативной тактики. Если эффекта от пробной терапии нет - показана экстренная эмболэктомня. Наконец, в третьей группе больных с декомпенсацией кровообращения, если конечность показывает признаки жизни нужна эмболэктомия. Предоперационная подготовка максимально короткая и обычно проводится по ходу, подготовки инструментария, персонала, анестезиологического пособия к самой операции. Понятно, что приведенная схема (рис. 4) отражает лишь принципиальное направление в хиругической тактике
ХИРУРГИЧЕСКАЯ ТАКТИКА В ЛЕЧЕНИИ ЭМБОЛИИ АРТЕРИЙ
![]()
|
|
Рис. 4
у больных с эмболией аорты и артерий конечностей не должна противопоставляться принципу индивидуального подхода к вопросам терапии каждого больного, почему есть немало исключений из правил: например, при эмболии бифуркации аорты больного может спасти только эболэктомия, если она выполнена своевременно; при поражении подколенной артерии «непрямая» эмболэктомия из бедренного доступа удается с трудом, сложно удалить таким образом продолженный тромб избирательно из передней и задней бoльшеберцовых артерий. Эти технические трудности и слабо развитое коллатеральное кровообращение в подколенной зоне расширяют показания к тромболитической терапии у таких больных и т. д. Главное в приведенной схеме - оптимальное сочетание эмболэктомии н возможностей современной тромболитической терапии.
Восстановление артериального кровотока в длительно ишемизированной конечности может привести, как указывалось к развитию так называемого постишемического синдрома. Последний, как считается, связан с поступлением в кровь токсических метаболитов, эмболизацией ветвей легочной артерии микро- и макроагрегатами форменных элементов крови. Первые проявления данного синдрома могут быть отмечены уже на операционном столе, когда восстановление кровообращения приводит к нарастанию тахикардии, уменьшению сердечного выброса, снижению артериального давления. Такие нарушения в сердечно-сосудистой системе связываются с рядом; факторов, в числе которых первое место занимает метаболическая агрессия, влияние ряда субстанций на инотропную функцию миокарда. Микро- и макроэмболизация системы легочной артерии приводит к нарушениям соотношения между легочным кровотоком и вентиляцией, снижается оксигенация крови, спазм легочных сосудов ведет к росту давления в системе легочной артерии и правожелудочковой недостаточности.
Наконец, поступление в кровь миоглобина, вследствие распада мышечной ткани, приводит к отложению этого пигмента в почечных канальцах. Развитие миоглобинурического нефроза приводит к олигурии, анурии - острой почечной недостаточности.
Прогнозирование развития данного синдрома у конкретного больного на основе клинических данных не всегда возможно, поскольку тяжесть клинических признаков ишемии не коррелирует с частотой развития постишемической интоксикации. Поэтому предложены различные способы профилактики данного синдрома у больных с длительной и тяжелой ишемией. С целью улучшения кровообращения в тканях у больных с тяжелой и длительной ишемией прибегают к фасциотомии, т.е. рассечению собственной фасции голени, что предупреждает субфасциальное сдавление мышц из-за отека. Фибулэктомия, резекция части малоберцовой кости, приводит к вскрытию всех фасциальных влагалищ голени и лучше осуществляет декомпрессию пораженных тканей. Не исключается возможность проведения «острого» гемодиализа с целью удаления токсических метаболитов и окснгенации тканей конечности.
Хирургическая тактика у больных с острыми тромботическими поражениями аорты и артерий конечностей отличается от таковой при эмболии в основном по двум причинам:
1. Острый тромбоз всегда связан с «местными» изменениями интимы в результате основного заболевания, в таком случае тромб всегда фиксирован и восстановительная операция типа тромбэктомни нередко не приводит к успеху, так как не устраняется причина острой непроходимости артерии (стеноз и т. д.). Вот почему операция по поводу тромботического поражения аорты или артерий носит характер реконструктивной, а значит, более сложной, чем тромбэктомия баллонным катетером Фогартн.
2. Острому тромбозу предшествует постепенное и длительное стенозирование, перестройка магистрального н коллатерального русла. Как указывалось, такой процесс способствует перестройке энергетического обмена и адаптации тканей к гипоксии. Перекрытие артериального русла при тромбозе нередко возникает при субтотальном стенозировании артерии и тогда клиническая картина осложнения протекает не столь остро, как при эмболии.
Следует подчеркнуть, что такие особенности клиники тромботических поражений встречаются часто, но не у всех больных. В ряде случаев возникновение тромбоза артерии, в особенности в так называемых «критических» зонах, может сопровождаться очень резкими болями, быстрым прогрессированием ишемии. Как и при эмболии артерий, ишемия может прогрессировать, регрессировать или оставаться стабильной.
Лечение больных с острым тромбозом артерий различной; локализации начинают с интенсивных консервативных мероприятий, которые должны включать применение фибринолитнческих средств (стрептокиназа, урокиназа, фибрннолизнн, стрептаза), гепарина, спазмолитиков, средств нормализующих гомеостаз, реологические свойства крови, микроциркуляцию.
Оперативному вмешательству подлежат; больные, у которых имеется прогрессирующий тип тяжелой ишемии и «пробная» терапия оказалась неэффективной. В большинстве таких случаев необходима экстренная ангиография с целью уточнения характера поражения сосудов как в проксимальном, так и дистальном отделах. Операция должна преследовать цель устранения причины острого тромбоза (резекция с протезированием аорты, артерии, обходное шунтированне и т.д.) с обязательной коррекцией гемокоагуляции и предупреждением внутрисосудистого диссеминированного свертывания крови.
Больных с нерезко выраженной ишемией конечности лечат консервативно, добиваясь улучшения их общего состояния и регионарного кровообращения в конечности. В плановом порядке выполняют ангиографию, уточняют характер основного патологического процесса. Стабилизация регионарного кровообращения в результате такой терапии позволяет выиграть время для клинического обследования больного, подготовки и выполнения реконструктивной операции.
Следует подчеркнуть первоочередную роль реабилитации больных, перенесших острую артериальную недостаточность, сущность которой состоит в терапии основного заболевания и предупреждении повторных осложнений. Летальность от эмболии бифуркации аорты и периферических артерий достигает, по данным различных авторов, 25 - 30%, а при эмболии бифуркации аорты - 60%. Основные причины смерти связаны с острой сердечно-сосудистой недостаточностью (45%), повторной эмболией мозговых сосудов (23%), инфарктом миокарда (10%) эмболией легочной артерии (9,4,%) - приводится по И.И. Затевахину (1975).
Использованная литература:
1. Ангиология. Под ред. М. В. Иванов – Ф48 М.: Медецина, 1981. – 674 с.
Похожие работы
... случае операцию выполняют через несколько недель после заживления раны. При ишемии периферического отдела конечности, опасности разрыва и увеличении гематомы, а также при развитии тромбоэмболических осложнений показана немедленная операция. Истинные аневризмы. Аневризма грудного отдела аорты чаще обусловлена дегенеративными изменениями средней оболочки аортальной стенки (кистозная дегенерация, ...
... артерий голени и стопы: ОА - не часто, особенно у пожилых и при сахарном диабете; ОЭ - как правило, определяется • Кальциноз артерий: ОА - часто, ОЭ - редко. Клинический диагноз: Атеросклероз аорты и ее ветвей. Окклюзия ОБА справа и ПБА с обеих сторон (3 уровень). Состояние после протезирования ОБА справа. Ишемия ног IIb степени. Атеросклероз - системное заболевание, поражающее артерии ...
... скорости оседания эритроцитов, другие обязательные общеклинические исследования крови и мочи. Определить концентрация холестерина крови, кислотно-основное состояние и электролитный баланс крови. Различные специальные методы исследования (капилляроскопия, электротермометрия, плетизмография, прямая и объемная сфигмография, термография, реовазография, радиоизотопная индикация, полярография и др.) ...
мии конечности больше. Отдельные виды острых окклюзии магистральных артерий. Острая окклюзия сосудов конечностей обусловлена эмболией или тромбозом сосудов. Клиническая картина характеризуется внезапной болью в конечности (75-80%). Боль может отсутствовать в тех случаях, когда с самого начала быстро развивается полная анестезия, боль может быть минимальной в случае сохранения коллатерального ...
0 комментариев