Выводы.
Приоритетным направлением в стоматологии должна быть первичная профилактика, то есть профилактика в группе здоровых детей. При разработке программы первичной профилактики кариеса основными задачами, которые решает стоматолог должны быть:
создание условий для полноценного формирования и первичной минерализации твёрдых тканей зуба;
обеспечение физиологического течения процесса созревания твёрдых тканей зуба (вторичная минерализация), при необходимости – стимуляция этих процессов;
предотвращение или устранение формирования кариесогенной ситуации в полости рта.
Наиболее эффективными профилактическими мероприятиями являются:
эндогенное применение фторсодержащих препаратов;
герметизация фиссур постоянных моляров.
В связи с ростом соматических заболеваний растёт нуждаемость в стоматологической помощи, то есть во вторичной профилактике, предусматривающей мероприятия, направленные на раннее выявление заболеваний, предупреждение рецидивов, прогрессирования процесса и возможных осложнений.
Наиболее рациональным путём, позволяющим предупредить и добиться максимального снижения стоматологических заболеваний является диспансеризация.
Многолетняя работа в школах и ДДУ позволяет сделать вывод о необходимости введения должности помощника стоматолога (гигиениста) для повышения качества диспансерного наблюдения, а так же для осуществления ряда профилактических мероприятий по первичной профилактике кариеса.
Для достижения хороших лечебно-профилактических результатов необходима прочная материально-техническая база профилактического отделения.
Лечебная работа.
В своей лечебной работе большое значение придаю взаимоотношениям с детьми, особенно с детьми первых классов. В начале года учителя приводят первоклассников “на экскурсию” для знакомства с кабинетом, врачом, правилами поведения во время лечения зубов. Взаимоотношения врача и ребенка во многом зависят от первой встречи. При лечении у легковозбудимых неуравновешеных детей применяю аппликационную (2% раствор дикаина, 5-10% раствор лидокаина), реже иньекционную (Mepivastesin, Xylestesin, Ultracain, Lidocoini 1%) анестезию.
Кариес – полиэтиологический процесс. Самое распространенное стоматологическое заболевание с прогрессирующей деминерализацией твердых тканей зуба и и образованием кариозной полости. Пользуюсь классификацией профессора Виноградовой Т.Ф., оценивающей процесс:
по локализации: фиссурный; проксимальный; пришеечный;
по глубине поражения твердых тканей зуба: начальный; поверхностный; средний; глубокий;
по степени активности процесса: компенсированный; субкомпенсированный; декомпенсированный.
На основании определения степени активности кариеса строю лечебную и профилак-
тическую работу.
Кариес в стадии пятна – начальное поражение эмали (очаговая деминерализация). Для диагностики использую:
метод визуального исследования
зондирование
метод окрашивания
Чаще поражаются фронтальные зубы и пришеечные области. В этой стадии жалоб нет, пятна выявляются при осмотре (меловидное с гладкой или шероховатой поверхностью). Дифференциальную диагностику провожу с гипоплазией и пятнистой формой флюороза, что достигается методом витального окрашивания анилиновыми красителями. В результате повышения проницаемости эмали при начальном кариесе, пятно окрашивается. Сейчас для этих целей можно использовать отечественный препарат Колор-тест. Степень поражения эмали (норма, легкая, средняя, тяжелая) регистрируется по 4-балльной системе Окушко В.Р. При гипоплазии и флюоорозе окрашивание не происходит. При флюорозе поражаются зубы, развивающиеся в одно и то же время, пятна множественные, тенденции к увеличению пятен нет. При гипоплазии зуб прорезывается с пятном, оно не увеличивается, эмаль гладкая, блестящая, характерно симметричное поражение зубов.
При начальном кариесе в зависимости от возраста рекомендую: тщательную двукратную чистку зубов пастами с кальцием и фтором; интенсивное жевание твердой пищи; ограничение углеводов; полоскание рта после еды.
Медикаментозное лечение включает в себя аппликационный метод Леуса-Боровского с10 % раствором глюконата кальция № 10-15 по 15-20 минут, затем с 2 % раствором фторида натрия на 2 минуты. При правильно проведенном лечении возможна стабилизация процесса, пятна могут исчезать. Если же рекомендации врача не соблюдаются, дальнейшее развитие процесса приводит к образованию дефекта эмали, т. е. к поверхностному кариесу.
Поверхностный кариес характеризуется разрушением эмали до эмалево-дентинной границы. Появляются жалобы на боль при чистке зубов, от сладкого, соленого. При осмотре видно изменение цвета эмали, при зондировании резко выраженная шероховатость, задержка зонда, дефект эмали. У детей с декомпенсированной формой кариеса границы дефектов размягчены, снимаются инструментом. Во временном прикусе (особенно фронтальных зубах) сошлифовываю пораженные участки алмазными борами,провожу метод серебрения или покрываю фторлаком. Постоянные зубы с поверхностным кариесом препарирую и пломбирую.
Средний кариес является наиболее распространенной формой кариеса у детей, когда кариозный процесс разрушает эмаль, эмалево-дентиновую границу и переходит в дентин. Клинически средний кариес может протекать бессимптомно или с болевой реакцией на химические и термические раздражители. При осмотре полость неглубокая, выполнена плотным или рыхлым дентином ( в зависимости от степени активности кариеса), зондирование болезненно в области эмалево-дентинной границы.
Лечение состоит из иссечения измененных тканей, формирования полости, антисептической ее обработки и пломбирования. При препарировании зубов у детей необходимо помнить, что твердые ткани у детей менее насыщены минеральными веществами, а потому более мягкие.
Для медикаментозной обработки кариозных полостей применяю 0,02% хлоргексидин, 3% гипохлорит натрия. При постановке пломб из композитов не рекомендуется применение таких традиционных средств, как спирт и эфир, которые усиливают ток дентинной жидкости из дентинных канальцев, что ухудшает адгезию материала. Нельзя пересушивать дентин, поэтому струю воздуха в полость направляю издалека, в противном случае после спазма дентинных канальцев вода возвращается под пломбу.
В качестве изолирующих подкладок использую унифас, фосфат-цемент, фосцем, бактерицидный цемент, в последний год в основном использую стеклоиономеры - Стион-АПХ, Base Line, которые химически соединяясь с дентином длительно выделяют фтор, усиливающий минерализацию твёрдых тканей зуба. Материал накладывается тонким слоем не перекрывая эмалево-дентинной границы. Время травления эмали сокращено до 15 секунд, что не приводит к уменьшению адгезии и не повреждает микроструктуру эмали. Лишь в случае гипоплазии требуется более длительное травление, т.к. структура эмали в таких зубах нарушена, призмы имеют неправильную форму, более толстые и короткие. Время смывания не должно быть меньше времени травления. Смывание провожу дистиллированной водой, изолирую зуб от слюны, так как попадание её в кариозную полость ухудшает фиксацию пломбировачного материала.
Для пломбирования кариозных полостей использую: Стион-РС, эвикрол, Crystalline, комподент, призмафил, амадент.
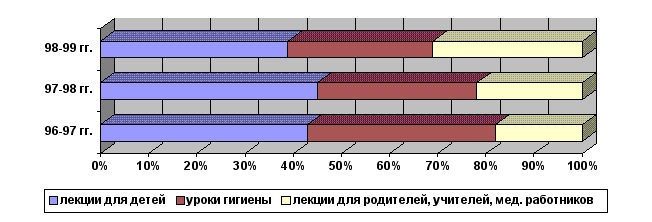
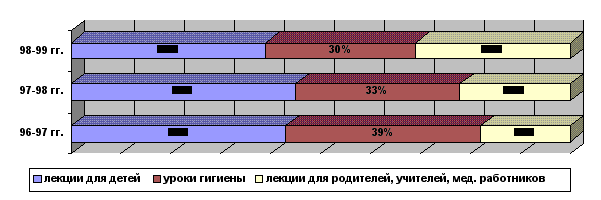
Количественное соотношение пломб из амальгамы, поставленных на участке №1 и профилактическом отделении.
Таблица 4
| 96-97 | 97-98 | 98-99 | ||||
| №1 | отделение | №1 | отделение | №1 | отделение | |
| Пломб всего | 1242 | 27516 | 1583 | 24595 | 1785 | 19965 |
| Пломб из амальгамы | 193 | 4261 | 151 | 1853 | 195 | 2705 |
| % соотношение | 15,5 | 15 | 8,3 | 7,5 | 10,9 | 13 |
Количество пломб из амальгамы уменьшается, её вытесняют более эстетические композиционные материалы.
Глубокий кариес. Характеризуется наличием глубокой кариозной полости с тонким слоем декальцинированного дентина и дегенеративными изменениями в одонтобластах. В силу этих причин глубокий кариес во временных и постоянных зубах с несформированными корнями практически не встречается.
Больные жалуются на локализованные боли от химических, механических и термических раздражителей (особенно холодного), при устранении которых боль быстро проходит. Показания ЭОД – 10-15 мА, если воспаление не достигло пульпы. Дифференциальную диагностику необходимо проводить с хроническим пульпитом и хроническим периодонтитом.
Лечение глубокого кариеса провожу в несколько посещений. У детей с первой степенью активности кариеса после механической обработки кариозной полости оставляю тампон с 1 % р-ром диоксидина под временную пломбу на 1 - 2 дня. При отсутствии жалоб во второе посещение накладываю одонтотропную пасту (тимодент, кальмецин, кальрадент, кальцин, dycal), водный дентин, изолирующую подкладку, постоянную пломбу. Кариес у детей с третьей степенью активности имеет тенденцию к распространению в глубину, а затем в ширину. Поэтому глубокий кариес у этих детей встречается редко. У детей с третьей степенью активности кариозная полость может быть светлой, с размягченным дентином, края полости острые, хрупкие. При препарировании ткани снимаются пластами, дно полости после обработки не становится твердым, определить границу между патологической и здоровой тканью невозможно. Это свидетельство незрелости, неполноценности тканей зуба. В таких зубах применяю отсроченное пломбирование с использованием отжатой эвгеноловой пасты и ревизией кариозной полости несколько раз с интервалом 1-1,5 месяца. Применение композиционных пломбировочных материалов у детей с третьей степенью активности кариеса ограничено, так как протравливающая жидкость оказывает деминерализирующее действие. Но если необходимо ставить пломбу из композита, то время протравливания эмали сокращается до 15 секунд.
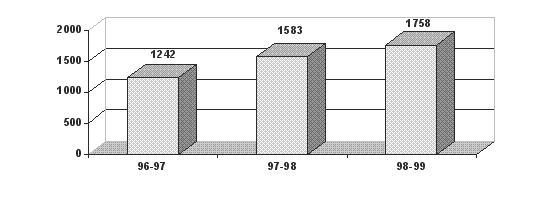
Количество пломб, поставленных по поводу кариеса
Периодонтиты.
При диагностике пользуюсь классификацией профессора Виноградовой Т.Ф., основанной на клиническом течение заболевания (острый, хронический, обострившийся) и патоморфологических изменениях (острый серозный, острый гнойный; хронические: гранулемотозный, гранулирующий и фиброзный). В связи с проведением ежегодной санации детей и соблюдением сроков диспансеризации периодонтиты в школах встречаются редко.
У детей, как и у взрослых, чаще встречаются хронические формы в первых молярах и центральных резцах верхней челюсти. Периодонтиты моляров возникают чаще, как осложнение кариеса. Периодонтиты центральных резцов являются, как правило, следствием травм.
Во временных зубах встречаются все формы периодонтитов, но преобладает хронический гранулирующий периодонтит, патологический процесс чаще локализуется в области бифуркации корней. Хронические периодонтиты временных зубов протекают часто бессимптомно. Основным диагностическим признаком является рентгенография, по которой определяется характер деструктивных изменений в периодонте, степень распространения патологического процесса на фолликулы и зачатки постоянных зубов. Временный зуб подлежит удалению в следующих случаях:
патологический процесс распространился на зачаток постоянного зуба, на что указывает разрушение кортикальной пластинки фолликула;
при перфорации дна кариозной полости
обострении процесса после 3-х посещений
резорбции корней на 2/3 длины
негативное поведение ребёнка
Хронические периодонтиты постоянных зубов у детей развиваются как первично-хронический процесс. Коронка зуба чаще изменена в цвете. Полость зуба открыта или закрыта. На слизистой оболочке десны может быть свищевой ход. ЭОД-100-200 ма. Для правильной диагностики и выбора метода лечения необходима рентгенограмма. Без рентгенологического исследования нельзя начинать лечение зуба. Основные принципы лечения периодонтитов:
- воздействие на микрофлору микро и макроканалов зуба;
- снятие воспаления в периодонте;
- обтурация каналов.
При лечении периодонтитов большое внимание должно уделяться эндодонтической обработке каналов.
Механическая обработка корневых каналов при периодонтите проводится с целью удаления инфицированных слоев дентина, расширения каналов для последующего качественного их пломбирования. Раскрываю полость зуба, снимаю нависающие края для создания хорошего доступа к устью канала. Далее – раскрываю и расширяю устья канала, для более удобного его прохождения, использую шаровидные боры и дрильборы на малых оборотах. Определяю длину корня корневой иглой. Путридные массы удаляю под прикрытием антисептика, фракционно. Затем снимаю корневым буравом наиболее инфицированный слой дентина, выравниваю стенки рашпилем. Инструментальную обработку каналов заканчиваю расширением на уровне дентина – цементного соединения (0,5-1 мм до анатомической верхушки). При использовании эндодонтического инструментария фирмы «Maillefer» применяю методику расширения каналов от меньшего размера к большему. При наличии деструктивных изменений в костной ткани провожу раскрытие верхушечного отверстия. Пломбирование каналов провожу до апикального отверстия.
Для химического расширения каналов начала применять: 3% гипохлорит натрия. Для медикаментозной обработки каналов применяю: 3% хлорамин, 3% перекись водорода, 0,01-0,03% раствор хлоргексидина, канал-дез.
Пломбирование каналов провожу на всю длину корня, медленно твердеющими пастами с антисептическим и противовоспалительным действием: цинкэвгеноловой, эвгедентом, эндометазоновой, резодентом.
При незначительном выведении пломбировочного материала за верхушку и возникновении постпломбировочных болей, можно назначить дарсонвализацию 3-5 процедур, по 3 мин. ежедневно или через день, магнито-инфракрасную лазерную терапию аппаратом МИЛТА 3-5 процедур по 5 мин. ежедневно. При лечении зубов с незаконченным формированием корня главной задачей является сохранение зоны роста корня. Поэтому все эндодотические манипуляции должны проводиться осторожно, без применения прижигающих средств (фенол, формалин). Недопустимо для остановки кровотечения применение диатермокоагуляции, целесообразнее пользоваться гемостатической губкой, альгипором, статином. При пломбировании каналов в апикальную часть вводится одонтотропная паста, на основе гидрата окиси кальция («Hipocal»,«Pulpdent»), далее твердеющие пасты (цинк-эвгеноловая, эвгедент, эвгецент, Endomethasone, Esteson, Resoplast, диакет). В случае гибели ростковой зоны необходимо провести качественную эндодонтическую обработку и пломбирование корневого канала твердеющей пастой, обладающей высокими бактерицидными свойствами. В однокорневых зубах при наличии свищевого хода лечение провожу в одно посещение. В многокорневых зубах при искривлении плохопроходимых каналах применяю электрофорез с 5% йодистым калием. В последующем каналы допломбировываю пастой.
Дети после лечения хронических периодонтитов при несформированном корне находятся на диспансерном учёте со сроками наблюдения через 3-6-12 месяцев, до окончания формирования корня.
Профилактическая работа.
Национальной программы стоматологических заболеваний в России нет. Существуют региональные программы, финансируемые из местного бюджета, которые не могут решить проблему, учитывая высокую распространённость стоматологических заболеваний. Не финансирование профилактических мероприятий и в системе ОМС отрицательно сказывается на профилактике стоматологических заболеваний.
Профилактика в стоматологии – это умение управлять физиологическими процессами в тканях и органах зубочелюстной системы.
Для своевременного выявления и устранения факторов риска, способствующих возникновению зубочелюстных аномалий, нужны знания о закономерности развития лицевого скелета во время беременности и после рождения ребёнка, периоды активного роста челюстей и стабилизации, их периодичность.
Важнейшее значение имеют закономерности чередования активного роста костей лицевого и мозгового черепа после рождения ребёнка, (6 мес; 3-4 года; 7-11 лет; 16-19 лет), закономерности развития челюстей в зонах роста.
Для сроков проведения эндо- и экзогенной профилактики кариеса необходимо помнить о сроках и стадиях созревания эмали:
первичная минерализация (с 18 недель беременности у временных зубов, первые три года жизни у постоянных);
вторичная (окончательная) перед прорезыванием зубов;
третичная – после прорезывания зубов.
Если в первом и втором периоде процесс идёт через пульпу, то в третьем – через минерализующие свойства слюны (3 года после прорезывания) – это время активной реминерализующей терапии.
Знание возрастных особенностей строения костей, кровообращения в них, стадий развития пульпы зубов у детей, свойств и функций слюны – помогут врачу своевременно предотвратить заболевание или оказать квалифицированную помощь на ранних стадиях заболевания. Профилактика в стоматологии должна быть направлена на предупреждение всей зубочелюстной патологии.
Пути профилактики:
Оздоровление внешней среды.
Повышение защитных свойств организма (медикаментозными и немедикаментозными средствами).
Воздействие на функции слюны.
Повышение резистентности твёрдых тканей зуба к кариесу.
Гигиеническое воспитание населения.
Специфическая профилактика кариеса основана на эндо- и экзогенном воздействии фтора на твёрдые ткани зуба до и после их прорезывания.
Фтор при приёме внутрь:
улучшает иммунную систему, попадая через кровь в эмаль, вызывает образование более резистентной к действию кислот кристаллической структуры эмали;
фториды в полости рта снижают метаболизм сахаров бактериями, что приводит к снижению кислотообразования и роста зубного налёта.
В организованных детских коллективах, школах, ДДУ делается акцент делается на местную профилактику, проводимую с меньшими затратами и строго индивидуально.
До назначения препаратов фтора определяется кариесвосприимчивость с помощью теста эмалевой резистентности. Способ позволяет оценить соотношение процессов де- и реминерализации.
После чистки зубов на центральный резец верхней челюсти наносится 1 капля однонормального раствора HCl на 5 секунд, ватой одним движением снимаем раствор, затем окрашиваем 2% метиленовым синим (можно воспользоваться колор-тестом, жидкость №3). От степени прокрашивания протравленного участка эмали зуба судят по оттеночной типографской шкале синего цвета. Результат оценивается по 10-ти польной шкале (одно поле 10%). Если кариесвосприимчивость 50% и выше – нужны профилактические мероприятия, если ниже – нет. В этом случае пасты с фтором нужно рекомендовать с осторожностью, в небольших количествах, после чистки зубов энергично полоскать рот. Этим же тестом определяется реминерализующая способность слюны, т.е. время восстановления структуры эмали на протравленном участке.
Согласно приказа № 112 от 01.12.1995 г. « О внедрении массовых методов профилактики стоматологических заболеваний среди детей г. Архангельска » провожу разъяснительную работу на собраниях с родителями, воспитателями, медицинскими работниками о целесообразности эндогенной профилактике кариеса фторсодержащими препаратами.
Требования, которые необходимо соблюдать при назначении препаратов фтора внутрь:
Ребёнку может быть назначена только одна лекарственная форма.
Назначение препаратов согласовывается с педиатром.
Препараты назначаются при содержании фтора в воде менее 0,5 мг на литр.
Препараты нельзя назначать вместе с препаратами кальция.
Назначение препаратов, содержащих фтор не допускается, если:
Ребёнок употребляет фторированную воду, молоко или соль.
Имеются признаки гипервитаминоза А и Д.
Имеются противопоказания по общему состоянию.
В качестве фторсодержащих таблеток рекомендую флюорат натрия и фторид натрия:
Tab. Natrii fluorati 0,001
В 1 таблетке содержится 1,0 мг NaF
Дозировка по 1 таблетке в день детям с 3-х до 6-ти лет,
по 2 таблетки в день детям с 7-ми до 14-ти лет.
Tab. Natrii fluoridi 0,0011
В 1 таблетке содержится 1,1 мг NaF
Дозировка по 1 таблетке в день детям с 3-х до 6-ти лет,
по 2 таблетки в день детям с 7-ми до 14-ти лет.
В упаковке 250 таблеток.
По рекомендации Минздрава СССР от 1986 года фторсодержащие таблетки рекомендуется
принимать ежедневно в течении 240-250 дней в году с перерывом на летние месяцы, детям с 2-х лет до 15 лет, т.е. до полной минерализации тканей зубов.
Детям младшего возраста рекомендую «Витафтор», содержащий фторид натрия и комплекс витаминов (A, C, D2 ) в дозировке:
детям до года – по 1 капле на 1 кг веса в сутки;
от года до 6 лет – по 0,5 чайной ложки;
после 6 лет – по 1 чайной ложке в день.
Препарат принимают во время или после еды в течение месяца, затем двухнедельный перерыв. Повторные курсы проводят до 6 раз в год.
Детям среднего и старшего возраста советую пользоваться фтористыми гелями: «Флюодент», «Флюокаль», «Эльмекс», которые наносятся зубной щёткой на чистые зубы на 1-5 минут ( в зависимости от степени активности кариеса ). После аппликации не рекомендуется полоскать рот в течение 30 минут. Частота использования 2 раза в год по 3-5 аппликаций.
К эндогенной профилактике можно отнести сбалансированное четырёхразовое питание без частых перекусываний, ограничение мучных, кондитерских изделий, карамели, которые способствуют загрязнению полости рта пищевыми остатками и развитию кислотообразующей микрофлоры, ограничение приёма газированных напитков, вызывающих образование эрозии эмали.
Из общеукрепляющих препаратов целесообразно назначить:
поливитамины: ундевит, гендевит, ревит;
фторсодержащие витамины: олеговит, тековит, тонавит, витамакс;
морскую капусту, богатую микроэлементами (1 чайная ложка ежедневно в течение месяца 2 раза в год);
нуклеинат натрия – 0,1 – 3 раза в день №10 для стимуляции фосфорно – кальциевого обмена
калия оротат 0,05 – 2 раза в день (детям 7-12 лет) за час до еды 10 дней 2 раза в год;
метилуроцил, элеутерокок.
Одним из основных и доступных методов профилактики кариеса у дошкольников и младших школьников являются экзогенная профилактика, большое значение, в которой придаётся обучению правильного ухода за полостью рта. Сначала обучаю детей младших групп ДК полосканию полости рта, затем чистке зубов щёткой без пасты; когда у ребёнка вырабатывается навык, учу пользоваться зубной пастой. В основном дети подготовительных групп имеют навыки и знания по чистке зубов, но не все родители закрепляют знания, полученные детьми. При опросах выясняется, что не все дети имеют щётку и зубную пасту.
Недостаточная гигиена полости рта, неблагоприятные условия для самоочищения зубов (отсутствие зубов - антагонистов), нахождение зубов в неполной окклюзии и другие причины, приводят к недостаточности минерализации твёрдых тканей зуба. При осмотре фиссуры таких зубов меловидного цвета, с матовым оттенком, эти зубы быстрее поражаются кариесом.
Наиболее эффективным методом экзогенной профилактики кариеса в настоящее время является герметизация фиссур постоянных моляров, средний возраст прорезывания которых в г. Архангельске определяется в 5,5-6 лет.
Герметики, в состав которых входит фтор, оказывает минерализующее действие на эмаль и создают физический барьер для кариесогенных факторов. С этой целью использую 5% фтористый цемент, витакрил, в последнее время - стеклоиономерный цемент «Стион» химического отверждения. Фтор, выделяющийся в ротовую жидкость, усиливает минерализацию и других зубов.
Этапы герметизации:
Удаление мягкого зубного налета со стенок и дна фиссур;
По показаниям провожу расшлифовывание;
Протравливание эмали в случае применения композитов (эвикрол) с последующим тщательным смыванием кислоты и хорошей изоляцией от слюны;
Нанесение без давления герметика;
Сошлифовка суперконтактов после отверждения материала;
Покрытие зубов фтористым лаком.
Пользуюсь лаком на основе кедровой смолы «Кедровит», обладающий антимикробным и антигезирующим действием, лаком, «Фторол», «Белагель», прозрачным лаком фирмы «Радуга». С целью профилактики применяю серебрение фиссур постоянных зубов, полоскание полости рта 0,2% раствором фтористого натрия. Часть школьников охвачена профилактикой по методу профессора Виноградовой Т.Ф. Этот метод использую реже из-за недостаточного снабжения участка 10% раствором глюконата кальция.
Экзогенная профилактика кариеса у дошкольников.
| Методы профилактики | 96-97 | 97-98 | 98-99 |
| Серебрение фиссур постоянных зубов | 36 | 28 | 24 |
| Покрытие зубов фтористым лаком | 167 | 148 | 156 |
| Полоскание рта 0,2% NaF | 132 | 128 | 129 |
| Герметизация фиссур | ------ | 8 | 17 |
| Всего | 335 | 312 | 326 |
| % охвата проф. мероприятий к общему числу | 51,9 | 51,5 | 52,7 |
Экзогенная профилактика кариеса у школьников.
| Методы | 96-97 | 97-98 | 98-99 |
| Метод Т.Ф.Виноградовой | 112 | 89 | 76 |
| Покрытие зубов фтор лаком | 638 | 675 | 668 |
| Серебрение фиссур постоянных зубов | 21 | 23 | 18 |
| Герметизация фиссур | 24 | 31 | 34 |
| Полоскание 0,2% раствором NaF | 695 | 712 | 634 |
| Всего | 1490 | 1530 | 1430 |
| % охвата | 80,7 | 79,8 | 75,4 |
Контрольные рентгенограммы зубов, вылеченных по поводу периодонтитов
R-грамма 26 больного В., 17 лет
DS: хронический фиброзный периодонтит, канал запломбирован
эндометазоновой пастой.
R-грамма 26 больного Б., 15 лет
DS: хронический фиброзный периодонтит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 35 больного С., 16 лет
DS: хронический фиброзный периодонтит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 24 больного Б., 16 лет
DS: хронический гранулирующий периодонтит, канал запломбирован эндометазоновой пастой.
R-грамма 16 больной О., 16 лет
DS: хронический гранулирующий периодонтит канал запломбирован эндометазоновой пастой.
Контрольные рентгенограммы зубов, вылеченных
по поводу пульпитов
R-грамма 14 больного Б., 16 лет
DS: хронический фиброзный пульпит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 27 больной М., 15 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
R-грамма 46 больной С., 18 лет
DS: хронический фиброзный пульпит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 25 больного Г., 14 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
Травмы зубов.
Травматические повреждения зубов в детской практике встречаются как самостоятельный тип травмы. Чаще встречаются у мальчиков во фронтальном отделе верхней челюсти, наблюдаются в основном в зимний период. В работе применяю классификацию ВОЗ, по которой выделяется 8 классов травматических поражений. На школьном приеме приходится сталкиваться в основном с 1, 2, 3 классами. Выбор метода лечения и его результаты зависят от времени обращения после травмы, степени сформированности корня зуба. После сбора анамнеза и клинического обследования направляю ребенка на рентгенографию, ЭОД в детскую стоматологическую поликлинику.
При I классе – тип 1,2: ушибе зуба с незаконченным ростом корня и с несформированной верхушкой жалоб может не быть. Показатель ЭОД может быть снижен вследствие несформированности корня, сотрясения и отека пульпы, рентгенологических изменений нет. Показан покой, щадящая диета, выведение зуба из прикуса (незначительное сошлифовывание, не более 0,5 мм). При лечении надо помнить о высокой способности к регенерации тканей зубов у детей. Назначаю ротовые ванночки (шалфей, ромашка, натрия гидрокарбонат), ионофорез с раствором новокаина. Наблюдение 2-3 дня, через 1 месяц, 3 месяца - повторная рентгенограмма и ЭОД.
Класс I – тип 3: ушиб с последующим некрозом пульпы. Обычно эти травмы обнаруживаются при плановых осмотрах. При этом коронка изменена в цвете, на слизистой десны может быть свищ. Лечение периодонтита проводится по известной методике.
Класс II, тип 1 неосложненный перелом коронки в пределах эмали с различной степенью сформированности корня. Лечение заключается в сошлифовывании острых краев зуба, покрытие его фтор лаком 3 раза через день. При необходимости проводится косметическое восстановление коронки.
Класс II, тип 2 перелом коронки зуба в пределах эмали и дентина без вскрытия полости с несформированной корневой системой. Необходимо защитить пульпу как можно быстрее от инфекции, термических раздражителей, место перелома закрыть кальцийсодержащим препаратом (кальмецин, кальрадент), покрыть защитным колпачком и направить к ортодонту для изготовления металлической коронки. Если рост корня завершен, коронка восстанавливается химическими или светоотверждающими композитами.
При III классе травм (осложненный перелом коронки зуба) использую биологический метод (если с момента травмы прошло несколько часов) и методы витальной ампутации или экстирпации пульпы (если после травмы прошло более суток) в зависимости от степени сформированности корня.
Дети с травмами находятся на диспансерном наблюдении до полного формирования корня, что подтверждается рентгенографически, после чего проводятся реставрационные работы на участке или МУ “ДСП”.
Реставрация коронки 21 фотополимеризационным материалом «Призмафил».
Учитывая низкий уровень знаний по гигиене и профилактике стоматологических заболеваний, провожу беседы с родителями, посещаю родительские собрания и педсоветы, выпускаю санбюллетени для школьных кабинетов, оформляю стенды, уголки гигиены, участвую во врачебных конференциях. Ежемесячно выделяю на медико-воспитательную работу с детьми, родителями, учителями не менее 4 часов.
Уголок гигиены в школе №2.
33
Выводы.
Индивидуальный подход к детям, ответственность за их здоровье, работа с родителями и преподавателями позволили уменьшить число детей, отказывающихся от лечения, и повысить охват плановой санацией школьников до 96-97%, при 84-89% по отделению, и дошкольников до 82-85%, при 61-67% по отделению.
Работа с современными пломбировочными материалами, в том числе фотополимеризационными, герметиками, позволила добиться хорошего качества работы, о чём свидетельствует показатель количества дефектов пломб на одного обследованного 0,2 на участке, при 0,6-0,8 по отделению.
Приобретение турбинной стоматологической установки «Chiradent», галогеновой лампы «Chromalux», постоянная профилактика медицинского оборудования позволили повысить эффективность стоматологического обслуживания детского населения на участке, о чём свидетельствует показатель выполнения функции врачебной должности: 103,4%, 114,2%, 120,6% при работе без медицинской сестры.
Первичная профилактика должна быть приоритетным направлением в стоматологии. Самый эффективный метод – герметизация фиссур, которые нужно проводить уже в раннем возрасте.
Многолетняя работа в школах и ДДУ позволяет сделать вывод о необходимости введения должности помощника стоматолога (гигиениста) для осуществления ряда профилактических мероприятий по первичной профилактике кариеса.
Заболевания краевого пародонта.
В работе применяю классификацию, принятую в 1983 году на XVI пленуме Правления Всесоюзного общества стоматологов: гингивит, пародонтит, идиопатическая патология, пародонтома, пародонтоз. Среди болезней пародонта в школах чаще сталкиваюсь с гингивитами и пародонтитами.
Гингивит – воспаление десны, обусловленное неблагоприятными воздействиями местных и общих факторов без нарушения целостности зубодесневого прикрепления и деструкции кости лунки.
По течению заболевание может быть острым (катаральным, язвенным), хроническим (катаральным, язвенным, гипертрофическим).
По распространенности – локализованным и генерализованным.
При осмотре и опросе в большинстве случаев удается определить причину заболевания. В основном это негигиеничное содержание полости рта (ГИ>2), гормональные сдвиги в пубертатном периоде, соматические заболевания, гиповитаминозы.
Пародонтит – это хронический воспалительный дистрофический процесс, в который вовлечены: десна, периодонт и альвеолярная часть (кортикальная пластинка и альвеолярная перегородка). Чаще встречается у старшеклассников. Может возникнуть в следствии нерадикального лечения гингивита и как самостоятельное поражение. Локализованные формы встречаются в результате местно-действующих причин: скученности зубов, аномалиях прикуса и прикрепления мягких тканей, мелком преддверии рта, травматической окклюзии, неправильной конструкции ортодонтических аппаратов.
С диагностической целью провожу осмотр и опрос, определяю гигиеническое состояние полости рта по методу Фёдорова и Володкиной раствором Писарева – Шиллера. Гигиенический индекс (ГИ) оцениваю по пятибалльной системе. Можно пользоваться индексом Green и Vermillion (1964), рекомендуемым ВОЗ, оценивающим количество зубного налёта по трёхбалльной системе. Степень воспаления дёсен устанавливаю с помощью индекса гингивита PMA (папиллярно – маргинально – альвеолярный индекс), оцениваю его по шкале Парма. При показателе до 30% степень заболевания расценивается, как лёгкая, выздоровление может наступить при проведении профессиональной и соблюдении личной гигиены полости рта; от 30% до 60% - средняя, дополняемая медикаментозным лечением; >60% - тяжёлая (генерализованная форма) с обязательным общим соматическим лечением. Обязательно провожу рентгенологическое обследование.
В начальных стадиях, возникающих при неблагоприятных местных факторах с отсутствием деструкции костной ткани, истинных патологических зубодесневых карманов, можно добиться полного выздоровления, если устранить причины воспаления.
Лечение заболеваний пародонта начинаю с обучения тщательной чистке зубов, удаления зубных отложений. После удаления зубных бляшек воспалительный процесс чаще всего ликвидируется. По показаниям направляю детей к ортодонту и хирургу. Местно применяю антисептики (фурациллин 1:5000, микроцид, хлоргексидин 0,02%, галаскорбин 1%, имудон, диоксидин, иодинол) в виде полосканий, аппликаций, турунд. Хороший результат дают водорослевые препараты и физиолечение (МИЛТА, электрофорез с гепариновой мазью, лазеротерапия).
Старшим школьникам рекомендую механические и термические тренировки (метод Удавицкой Е.В.). Это комплекс упражнений по дозированному сжатию челюстей и термотренировка в сочетании с массажом по схеме наращивания интенсивности раздражителей. Достигается чередованием умеренно и предельно горячей и холодной воды. Воду необходимо взбурлить в предверии рта в течении 1-2 минут, рекомендуется 10-20 упражнений в день. Также с целью профилактики дистрофических и воспалительных заболеваний пародонта, рекомендую гидромассаж с отварами трав по 5-10 минут в день, пальцевой аутомассаж по 2-3 минуты 3 раза в день, вибромассаж, чистку зубов пастами, в состав которых входят вещества противовоспалительного и специального действий: «Пародонтол», «Пародонтол с триклозаном», «Лесная», «Sensodyne F,C», «Parodontax».
Профилактика заболеваний пародонта предусматривает:
постоянную и качественную гигиену полости рта
рациональное сбалансированное питание с достаточным содержанием макро- и микроэлементов, употребление овощей и фруктов
по показаниям – эндогенное применение фтора для укрепления костной ткани
предупреждение и лечение патологического прикуса
качественное пломбирование зубов
своевременное лечение соматических заболеваний
В последнее время разрабатывается методика остеостимуляции с помощью коллапана или коллапола.
Все дети с заболеваниями пародонта находятся на диспансерном учете, повторные
осмотры 2-3 раза в год, в зависимости от распространенности и степени тяжести заболевания. Показателем эффективности лечения является снятие с диспансерного учета в связи с выздоровлением или перевод в группу наблюдения с более благоприятным течением.
Дети, находящиеся на диспансерном учёте с гингивитами.
| Годы | Состояло на учёте | Взято на Учёт | Снято по выздоровлению | Выбыло | Состоит на учёте |
| 1996-1997 | 9 | 2 | 1 | --- | 10 |
| 1997-1998 | 10 | 3 | 1 | 1 | 11 |
| 1998-1999 | 11 | 2 | 2 | 1 | 10 |
Заболевания слизистой оболочки полости рта.
Во время работы в поликлинике в летней период и на субботних дежурствах из заболеваний слизистой оболочки полости рта (СОПР) чаще встречаюсь с острым герпетическим стоматитом (ОГС) и острым псевдомембранозным кандидозом (молочницей). В настоящее время 95% взрослого и 20% детского населения являются вирусоносителями простого герпеса. Более всего инфекции подвержены дети от 1 года до 3 лет. У искусственно вскармливаемых детей ОГС наблюдается и на первом году жизни. Вирус герпеса передаётся воздушно – капельным путём. Клиническая картина складывается из симптомов общего токсикоза и местных проявлений на СОПР.
Токсическое действие вируса проявляется в виде симптомов поражения нервной системы различной степени выраженности: вялость, сонливость, повышенная возбудимость, нарушение сна, отсутствие аппетита, головные боли, артральгии и миальгии.
ОГС имеет 4 основных периода: продромальный, катаральный, высыпания и угасания болезни. Ранними симптомами являются повышение температуры, гингивит, лимфаденит, адинамия, раздражительность, развивающиеся на фоне картины, идентичной ОРВИ. Поэтому до 85 % детей впервые обращаются на приём к педиатру. Только спустя некоторое время (5-7 дней) появляются высыпания в полости рта. При их появлении температура снижается. При лёгкой степени течения лечения заболевания температура тела не более 37,5. Общие симптомы минимальны, количество элементов до 5, они не глубокие, сроки эпителизации 3-5 дней. Самая распространённая степень – средняя: температура тела до 38,5 на фоне симптомов поражении нервной системы. Количество элементов 5-20, от эрозии до некроза. Обязательно диагностируется лимфаденит подчелюстных, реже переднешейных лимфоузлов (чаще безболезненных). При инфекционных болезнях определяется лимфаденит задних шейных узлов, подвижных и мягких, болезненных при пальпации. При тяжёлой форме температура тела до 40, афт больше 20, они сливаются в некротические участки.
Общее лечение включает в себя: обильное питьё, десенсибилизирующую терапию (фенкарол, супрастин, тавегил, пипольфен), жаропонижающие средства в возрастных дозах.
Центральное место в лечении ОГС отводится противовирусной терапии: интерферон человеческий лейкоцитарный сухой (по 2 капли 5 раз в день в рот и нос), для стимуляции иммунитета – витамины, метилурацил (0,25 гр. 3 раза в день), лизоцим (50 мг 2-3 дня в порошках или инъекциях), индукторы интерферона: циклоферон, полудан.
Местно обязательно применение противовирусных средств, как в полости рта, так и в носоглотке, где с вирусом бороться гораздо труднее. С первых дней болезни обязательно назначение обезболивающих препаратов: 5% анестезирующая эмульсия, 3% анестезиновая мазь, 5% пиромикоиновая мазь, колгель за 5 минут до приёма пищи и перед смазыванием СОПР противовирусными препаратами: теброфеновая 0,5% мазь, бонафтоновая 0,05%, риодоксоловая 0,5%, алпизориновая 2% мази, ацикловир (зовиракс), флореналь 0,5%, полудан 200 мкг № 10 для аппликации, масло туи, МПХ – медная производная хлорофилла в масле (продукция водорослевого комбината), аэрозоли («Рибовирин», «Виразол»).
В качестве дезинфицирующих средств используются настои эвкалипта, календулы, коры дуба, МПХ спиртовой раствор 1:10. В стадии эпителизации – кератопластические средства: каратолин, масло шиповника, ретинола ацетат 3,44%, алоэ линимент, солкосерил мазь и желе, коланхоэ сок. После снижения интоксикации для ускорения эпителизации афт назначается физиолечение: гелий – неоновый лазер (5-7 сеансов), МИЛТА №5.
70-90 % людей после острой герпетической инфекции остаются пожизненными носителями вируса. У каждого десятого ребенка, переболевшего ОГС наступают рецидивы с переходом в хроническую форму, характерным признаком которого является постоянство анатомических мест высыпания. Добиться успеха можно при проведении комплексного этиологического и патогенетического лечения, направленного на угнетение возбудителя инфекции и повышение иммунитета.
В профилактике ОГС в ДДУ важную роль играют следующие мероприятия: медконтроль здоровья детей при приеме утром, предупреждение контактов с больными детьми,профилактические мероприятия в группе, соблюдение санитарно-эпидемиологического режима, исключение контактов детей со взрослыми, имеющими герпес, разъяснительная работа с родителями.
Работа по профилактике зубо-челюстных аномалий.
В настоящее время частота анамалий зубо-челюстной системы по данных различных авторов колеблется от 23 до 70%, в зависимости от подхода к этой проблеме. Во время ежегодных осмотров детей обращаю внимание на ранние признаки отклонений в развитии зубо-челюстной системы, используя определение нормы и патологии в различные возрастные периоды. Одновременно выявляю детей с так назывемыми факторами риска, т.к. от умения своевременно выявить и устранить фактор риска во многом зависит последующее развитие и формирование ортогнатического прикуса.
В своей работе руководствуюсь классификацией факторов риска, предложенной профессором Образцовым Ю.Л:
антенатальные, интранатальные и неонатальные факторы;
- общесоматические заболевания ребенка в первые годы жизни;
- нарушение структуры тканей и органов зубочелюстной системы;
нарушение основных функций зубочелюстной системы.
Ранний дошкольный и школьный возраст наиболее значимый для профилактики зубо-челюстных аномалий, т.к. это период активного роста челюстей, связанный с формированием временного и постоянного прикуса. При ежегодном осмотре выявляю детей с факторами риска: нарушением носового дыхания, жевания, глотания, речи, вредными привычками (сосание пальца, облизывание и прикусывание губ и т.д.). Особое внимание обращаю на глубину преддверия рта, аномалии мягких тканей: уздечек языка и губ. Таких детей направляю на консультацию к хирургу-стоматологу. При задержаном и неравномерном стирании временных зубов провожу избирательное пришлифовывание зубов с последующей реминерализующей терапией; при патологическом стирании, раннем удалении временных и постоянных зубов направляю детей на протезирование. Детей, с формирующимися и сформированными зубо-челюстными анамалиями направляю на консультацию и лечение к ортодонту. У школьников с постоянным прикусом зубо-челюстные аномалии являются, как правило, сформированными и требуют в большей части лечения, а не профилактических мероприятий.
При работе в поликлинике обращаю особое внимание родителей с детьми до года на необходимость естественного вскармливания, правильного подбора соски-пустышки и ее использование, контроль за носовым дыханием, формированием функций жевания, правильной позы во время сна, предупреждение вредных привычек.
При проведении в детских садах и школах лекций, бесед с детьми, родителями и учителями рассказываю о причинах возникновения зубо-челюстных аномалий и их последствиях, сроках и методах устранения. Дети с факторами риска находятся на диспансерном учёте и осматриваются 3 раза в год; дети, находящиеся на аппаратурном лечении - во II диспансерной группе с осмотрами 2 раза в год, которые включают в себя контроль врача за санацией, гигиеной полости рта, за своевременной явкой к врачу-ортодонту согласно списку детей, находящихся на аппаратурном лечении, который врач – ортодонт ежегодно подаёт на участок.
Количество случаев ортодонтических патологий, выявленных на участке №1:
| 1996-1997 | 1997-1998 | 1998-1999 | |
| Всего детей, нуждающихся в ортодонтических мероприятиях со сформированной патологией и факторами риска | 426 | 469 | 487 |
| % нуждающихся в ортодонтическом лечении | 23,0 | 24,4 | 26,0 |
| Находятся на аппаратурном лечении | 31 | 26 | 21 |
| % детей, находящихся на аппаратурном лечении | 7,2 | 5,5 | 4,3 |
В связи с наличием большого числа детей, нуждающихся в ортодонтической помощи (при норме 1 ортодонт на 10.000 детей), не все нуждающиеся дети своевременно начинают лечение у ортодонта.
Используемая литература:
Боровский Е.В., Данилевский Н.Ф. «Атлас заболеваний слизистой оболочки полости рта». М. «Медицина» 1981 г.
Под редакцией Виноградовой Т.Ф. «Стоматология детского возраста». М. «Медицина» 1987 г.
Виноградова Т.Ф. «Диспансеризация детей у стоматолога». М. «Медицина» 1988 г.
Виноградова Т.Ф., Максимова О.П. «Заболевания пародонта и слизистой оболочки полости рта». М. «Медицина» 1982 г.
Виноградова Т.Ф., Морозова Н.В. «Организация профилактики кариеса у детей в различных возрастных группах». М. «Медицина» 1987 г.
Варава Г.М., Стрелковский К.М. «Ортодонтия и протезирование в детском возрасте». М. «Медицина» 1979 г.
Грошиков М.И. «Некариозные поражения тканей зубов». М. «Медицина» 1985 г.
Горбатова Л.Н. «Характеристика и методика применения пломбировочных материалов при лечении зубов у детей». Учебно-методическое пособие АГМА. Кафедра детской стоматологии. 2000 г.
Зеновский В.П. «Профилактика неосложнённого кариеса зубов у детей Архангельской области». АГМИ. Методическое указание. 1978 г.
Котов Г.А., Киселёва Е.Г., Абрамов А.А., Иванова Г.А. «Профилактика кариеса фиссур». Новое в стоматологии. 1998г. №8.
Марченко А.И. «Фармакотерапия в стоматологии». Киев. «Здоровье» 1986 г.
Образцов Ю.Л. «Выявление и устранение факторов риска возникновения зубочелюстных аномалий у детей». АГМИ 1990 г.
Шопен Ф. «Гидроксид кальция в стоматологии». Клиническая стоматология. 1997 г. №4.
«Квинтэссенция». 1997-1999 гг.
Содержание
ОПИСАНИЕ УЧАСТКА, ПРИНЦИПЫ РАБОТЫ НА НЁМ ………………………………………… 2
ПОКАЗАТЕЛИ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКОЙ РАБОТЫ ЗА ТРИ ГОДА ………………… 3
Анализ количественных и качественных показателей
плановой санации школьников ………………………………………………….. 3
Анализ количественных и качественных показателей
плановой санации дошкольников ……………………………………………….. 7
ЛЕЧЕБНАЯ РАБОТА ……………………………………………………………………………………… 9
Кариес ……………………………………………………………………………... 9
Пульпиты …………………………………………………………………………. 12
Периодонтиты ……………………………………………………………………. 14
Травмы зубов ……………………………………………………………………... 17
Некариозные поражения зубов ………………………………………………….. 18
Хейлиты …………………………………………………………………………… 20
Заболевания краевого пародонта ………………………………………………... 23
Заболевания слизистой оболочки полости рта …………………………………. 24
Работа по профилактике зубочелюстных аномалий ………..…………….……. 25
ПРОФИЛАКТИЧЕСКАЯ РАБОТА ……………………………………………………………………… 27
МЕДИКО-ГИГИЕНИЧЕСКАЯ РАБОТА ……………………………………………………………….. 30
ВЫВОДЫ …………………………………………………………………………………………………….. 34
ИСПОЛЬЗУЕМАЯ ЛИТЕРАТУРА ……………………………………………………………………….. 35
РАБОТА ПО ПОДГОТОВКЕ К ДЕЙСТВИЮ В ЧРЕЗВЫЧАЙНЫХ СИТУАЦИЯХ
МИРНОГО И ВОЕННОГО ВРЕМЕНИ…………………………………………………………………... 36
Лечение в профилактическом отделении.
В профилактическом отделении МУ «ДСП» работа организована по участковому принципу, децентрализованному методу. Я работаю на дошкольно-школьном участке №1 в состав которого входят стационарные стоматологические кабинеты школ № 1, № 2, д/к № 37, передвижные кабинеты ДДУ № 124, 166, 171. Периодически веду приём по обращаемости в поликлинике, в основном, в летнее время.
Общая численность детей на участке:
| Годы | Школьники | Дошкольники | Общее количество |
| 96-97 | 1801 | 480 | 2281 |
| 97-98 | 1928 | 540 | 2468 |
| 98-99 | 1895 | 532 | 2427 |
Соотношение возрастных групп детей на участке ежегодно меняется: число старшеклассников увеличивается, число учеников младших классов ежегодно сокращается.
Количество школьников до 14 лет и подростков 15-17 лет:
| Годы | Школьники до 14 лет | Подростки 15-17 лет |
| 96-97 | 1622 | 179 |
| 97-98 | 1645 | 283 |
| 98-99 | 1652 | 243 |
В школах имеются стационарные стоматологические кабинеты. Кабинет школы № 2 оснащен турбинной установкой УС-02, механическим креслом КЗ-2, воздушным стерилизатором ГП-23, стоматологическим инструментарием в достаточном количестве.
В 1998 году совместными усилиями администрации школы и администрации области переоборудовала кабинет школы № 1 турбинной стоматологической установкой “Chiradent” (вместо УС-30). В кабинете имеется стоматологическое кресло КСЭМ-01, сухожаровой шкаф 2В-151. В обоих школах имеются амальгамосмесители АС-1. За отчётный период кабинеты школ №1 и №2 оснащены бактерицидными лампами, раковинами с 2 мойками.
Имеются пломбировочные материалы, средства для лечения и профилактики стоматологических заболеваний, аптечки неотложной помощи.
Стоматологическую помощь дошкольникам оказываю в передвижных кабинетах, укомплектованных на это время стоматологической установкой БС-10, креслом КСРД, сухожаровым шкафом 2в-151, инструментарием. В 1999 году в д/к №37 оборудован стоматологический кабинет, оснащённый стоматологической установкой УС-30, стоматологическим креслом КСЭМ-01, что позволило улучшить качество оказания стоматоло-
гической помощи.
Плановая санация проводится в основном в дни школьных каникул. Дети, социально запущенные, со сниженным интеллектом, с неустойчивой психикой, требующие особого внимания, приглашаются с родителями на санацию в школы.
Анализ работы на участке № 1.
Некоторые показатели работы на участке № 1 в сравнении со средними показателями профилактического отделения МУ «ДСП» за три года.
Таблица 1
| Показатели | 96 – 97 уч. г. | 97 – 98 уч. г. | 98 – 99 уч. г. | |||
| уч. № 1 | отделение | уч. № 1 | отделение | уч. № 1 | отделение | |
| Всего детей | 1864 | 32240 | 1928 | 32552 | 1895 | 31528 |
| Осмотрено всего | 1845 | 30941 | 1915 | 30209 | 1870 | 28737 |
| % осмотренных | 98,9 | 96,0 | 99,3 | 92,8 | 98,6 | 91,1 |
| Нуждаются в санации | 597 | 15905 | 677 | 14946 | 760 | 13168 |
| % нуждающихся | 32,4 | 51,4 | 36,6 | 49,5 | 40,6 | 45,8 |
| Санировано | 560 | 13673 | 639 | 12659 | 705 | 11169 |
| % санированных | 93,8 | 86,0 | 94,3 | 84,7 | 92,7 | 84,8 |
| Интактных всего | 340 | 4666 | 345 | 4386 | 309 | 4224 |
| % интактных | 18,4 | 15,1 | 18,0 | 14,5 | 16,5 | 14,7 |
| Ранее санированных всего | 908 | 10370 | 893 | 10877 | 787 | 11345 |
| % ранее санированных | 49,2 | 33,5 | 46,6 | 36,0 | 43,0 | 39,5 |
| Охват плановой санации % | 97,9 | 89,0 | 97,2 | 85,8 | 96,0 | 84,8 |
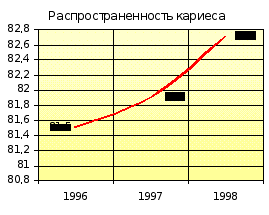
| Распространённость кариеса % | 81,5 | 85,5 | 81,9 | 85,5 | 82,7 | 83,3 |
| Прирост кариеса | 0,3 | 0,5 | 0,3 | 0,4 | 0,4 | 0,4 |
| Интенсивность кариеса | 1,4 | 2,2 | 1,5 | 2,2 | 2,0 | 2,2 |
| Прирост дефектов пломб | 0,2 | 0,8 | 0,2 | 0,6 | 0,2 | 0,6 |
| Индекс здоровья % | 67,0 | 48,0 | 64,7 | 50,5 | 59,5 | 53,3 |
| Количество зубов, подлежащих удалению на 1000 осмотренных | 3,0 | 4,3 | 2,1 | 5,0 | 1,6 | 4,4 |
| Количество осложнённого кариеса на 1000 осмотренных | 16,8 | 17,8 | 18,2 | 20,6 | 20,8 | 21,1 |
| Количество ранее удалённых зубов на 1000 осмотренных | 3,2 | 11,1 | 2,0 | 8,5 | 2,6 | 11,4 |
Количество школьников, планируемых для санации увеличивается за счёт учащихся, прибывающих из различных районов города (Маймаксы, Соломбалы, Посёлка Первых пятилеток) и районов области (Ленского, Онежского, Лешуконского).
Увеличивается число классов коррекции, выравнивания и классов с детьми замедленного психического развития. На 1999 год число таких классов на участке составило 7, с числом учащихся 125. Санация таких детей требует специального подхода и затрат большего количества времени.
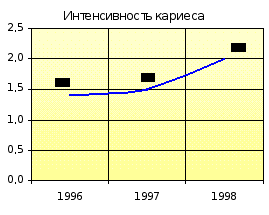
Показатель распространённости кариеса на участке увеличивается с 81,5 % (1996-1997 гг.) до 82,7 % (1998-1999 гг.), оставаясь ниже показателя отделения. Прирост кариеса на участке в 1996-1997 гг. был ниже показателя отделения, а в1998-1999 гг. сравнялся с ним. Наблюдается увеличение интенсивности кариеса с 1,4 (1996-1997 гг.) до 2,0 (1998-1999 гг.) при ежегодном показателе по отделению 2,2.
Рост стоматологических заболеваний связываю с длительным снижением уровня жизни населения, ухудшением здоровья беременных женщин, ростом соматических заболеваний, ухудшением качества пищевых продуктов и питьевой воды, неблагоприятной экологичиской обстановкой в регионе.
Процент осмотренных детей выше, чем по отделению и в 1998-1999 гг. составил 98,6 % при показателе по отделению 91,1 %. Процент нуждающихся в санации ежегодно увеличивается, оставаясь ниже показателя по отделению на 5,2 % (1998-1999 гг.). Рост числа детей, нуждающихся в санации идёт за счёт вновь прибывших, в том числе первоклассников не посещавших детские сады и не санированных при поступлении в школу.
Процент санированных от нуждающихся на участке выше, чем по отделению и составляет 92,7 % к 84,8 % в 1998-1999 гг. Индекс здоровья снижается пропорционально снижению числа ранее санированных и интактных. Количество случаев осложнённого кариеса на 1000 осмотренных увеличилось с 31 в 1996-1997 гг. до 39 в 1998-1999 гг. за счёт вновь прибывших детей. Прирост дефектов пломб на одного обследованного остаётся постоянным и составляет 0,2 , что ниже среднего показателя по отделению (0,8 в 1996-1997 гг. и 0,6 в 1997-1999 гг.), что указывает на качественную лечебную работу с использованием хороших пломбировочных материалов: амадента и композиционных материалов.
Рабочее место стоматолога в школе №2.
Количественные и качественные показатели работы на участке № 1 в сравнении со средними показателями профилактического отделения МУ «ДСП».
Таблица 2
| Показатели | 96-97 уч.г. | 97-98 уч.г. | 98-99 уч.г. | |||
| уч. №1 | Отделение | уч. №1 | отделение | уч. №1 | отделение | |
| Рабочих дней всего | 208,7 | 3771,0 | 246,6 | 3703,2 | 242,0 | 3295,9 |
| Всего посещений | 2702 | 50037 | 2943 | 50378 | 3076 | 46599 |
| Из них первичных | 2178 | 36979 | 2302 | 37165 | 2243 | 34171 |
| Первичных в день | 10,4 | 9,8 | 9,3 | 10,0 | 9,3 | 10,4 |
| Посещений в день | 12,9 | 13,1 | 12,0 | 13,6 | 12,7 | 14,0 |
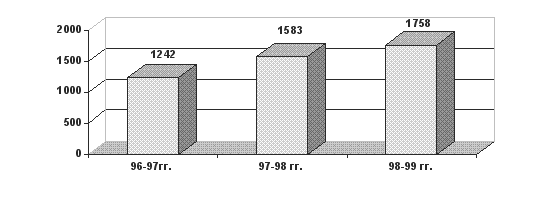
| Всего пломб | 1242 | 27516 | 1583 | 24595 | 1785 | 19965 |
| Пломб в день | 6,0 | 7,3 | 6,4 | 6,6 | 7,4 | 6,1 |
| В т.ч. неосложнённого кариеса постоянных зубов | 934 | 18653 | 983 | 15888 | 1082 | 13606 |
| В т.ч. осложнённого кариеса постоянных зубов | 31 | 553 | 35 | 404 | 39 | 410 |
| Удельный вес неосложнённого кариеса постоянных зубов | 96,8 | 97,1 | 96,5 | 97,5 | 96,5 | 97,0 |
| Пломб из амальгамы | 193 | 4261 | 151 | 1835 | 195 | 2705 |
| Всего санаций | 682 | 12379 | 780 | 11000 | 859 | 9309 |
| Санаций в день | 3,3 | 3,3 | 3,3 | 3,0 | 3,7 | 2,8 |
| Всего оздоровлено | 2148 | 33676 | 2260 | 33241 | 2246 | 31070 |
| Оздоровлено в день | 10,3 | 8,9 | 9,3 | 9,0 | 9,3 | 9,4 |
| Всего УЕТ | 5463,5 | 93059 | 6058,0 | 91841 | 6396 | 84822 |
| УЕТ в день | 26,2 | 24,7 | 24,6 | 24,8 | 26,4 | 25,7 |
| Посещений на одну санацию | 4,0 | 4,0 | 3,6 | 4,6 | 3,5 | 5,0 |
| Посещений на одну пломбу | 2,2 | 1,8 | 1,9 | 2,0 | 1,7 | 2,3 |
| Пломб на одного первичного | 0,6 | 0,7 | 0,7 | 0,7 | 0,8 | 0,6 |
| Пломб на одного санированного | 1,8 | 2,2 | 2,0 | 2,2 | 2,0 | 2,2 |
| Выполнение функции Врачебной должности | 103,4 % | ----------- | 114,2 | ----------- | 120,6 | ----------- |
В 1996-1997 гг. число рабочих дней меньше в связи с заболеванием. Количество первичных в день на участке ниже показателя в среднем по отделению на 0,4 , а посещений на 1,1 в связи с отсутствием на участке медсестры из-за неукомплектованности кадрами профилактического отделения. Количество пломб в день на участке ежегодно увеличивается с 6,0 в 1996-1997 гг. до 7,4 в 1998-1999 гг. в связи с ростом заболеваемости у детей. Средний показатель удельного веса неосложнённого кариеса составляет 96,6 %, что на 0,7 % меньше показателя отделения. Количество случаев осложнённого кариеса увеличивается в связи с ежегодным прибыванием старшеклассников во вновь формируемые правовые классы. Средний показатель числа оздоровленных в день на участке 9,6 против 9,1 по отделению. Число санаций в день выше, чем по отделению и составляло в 1998-1999 гг. 3,7 к 2,8. В отличие от показателей по отделению снижается число посещений на одну пломбу (с 2,2 до 1,7) и одну санацию (4,0 до 3,5).
В связи с проблемами вызова учащихся с уроков стараюсь использовать метод максимальной санации в одно посещение. Количество УЕТ, выработанных в день 25,7 при норме 21 УЕТ.
Выполнение функции врачебной должности составило по отчётным годам соответственно 103,4 %, 114,2 % и 120,6 %.
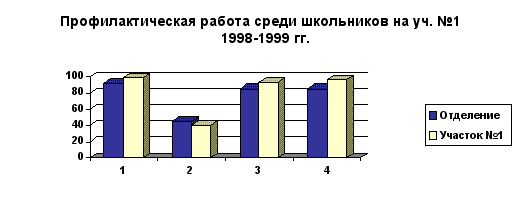
1 - % осмотренных
2 - % нуждающихся в санации
3 - % санированных от нуждающихся
4 – % охвата плановой санацией

Показатели плановой санации дошкольников.
Таблица 3
| Учебный год | ||||||
| 1996/97 | 1997/98 | 1998/99 | ||||
| Уч. №1 | отд. | Уч. №1 | отд. | Уч. №1 | отд. | |
| Количество дошкольников | 480 | 10099 | 540 | 9927 | 532 | 8746 |
| Индекс здоровья | 62,0 | 47,6 | 53,0 | 47,2 | 52,3 | 52,39 |
| Осмотрено дошкольников всего %% осмотренных | 415 86,4 | 8027 79,5 | 455 84,2 | 7918 79,8 | 464 87,2 | 6607 75,5 |
| Подлежало санации всего %% детей подлежавших санации | 161 38,7 | 4203 52,4 | 213 46,8 | 4185 52,9 | 209 45,0 | 3134 47,4 |
| Санировано из числа подлежавших санации %% санированных из числа подлежавших санации | 152 94,4 | 2983 71 | 201 94,3 | 2933 70,1 | 193 92,3 | 1878 59,9 |
| Ранее санированных всего %% ранее санированных | 87 20,9 | 1601 20,0 | 74 16,2 | 1367 17,2 | 102 21,9 | 1278 19,3 |
| Количество детей с интактными зубами %% детей с интактными зубами | 171 41,0 | 2223 27,7 | 168 36,9 | 2366 29,9 | 141 30,3 | 2195 33,2 |
| Охват плановой санацией | 85,0 | 67,4 | 82,0 | 67,2 | 82,0 | 61,2 |
| Кол-во случаев осложненного кариеса Временных зубов на 1000 обследованных Постоянных зубов на 1000 обследованных | 115,6 -------- | 126,0 0,75 | 90,1 ------- | 94,1 0,63 | 73,2 --------- | 72,8 1,2 |
| Всего наложено пломб | 340 | 6151 | 480 | 6071 | 401 | 2,0 |
| Количество пломб на 1 санированного | 2,3 | 2,1 | 2,3 | 2,1 | 2,0 | 2,0 |
| Прирост кариеса на 1 обследованного: Во временном прикусе В постоянном прикусе | 0,48 0,01 | 0,7 0,05 | 0,72 0,02 | 0,64 0,042 | 0,64 0,01 | 0,5 0,03 |
| Интенсивность кариеса во временном прикусе на 1 обследованного на 1 имеющего кариес | 2,1 5,0 | 2,6 4,7 | 2,1 4,5 | 2,5 3,5 | 2,0 4,0 | 2,0 3,0 |
Количество дошкольников на участке №1 с 480 человек в 1996-1997 гг. увеличилось до 532 человек 1998-1999 гг. за счёт вновь открывающих групп. В частности, в д/к № 124 - для детей с церебральным параличом, в д/к № 37 – логопедической группы и круглосуточной социальной для детей из неблагополучных семей, более других нуждающихся в санации полости рта.
Распространённость кариеса увеличилась с 60 % в 1996-1997 гг. до 67 % в 1998-1999 гг. Этому способствует рост соматических заболеваний, несбалансированное (с преобладанием углеводов) питание дома и в детских садах, увеличение числа детей, находящихся на попечении родственников. Индекс здоровья снизился до показателя по отделению и составил 52,3 % в 1998-1999 гг. В то же время интенсивность кариеса во временном прикусе на одного обследованного и одного имеющего кариес снижается как на участке, так и по отделению в связи со своевременным проведением лечебных и профилактических мероприятий. Охват плановой санацией снизился за счёт уменьшения числа детей с интактными зубами и составил в 1998-1999 гг. 82 % против 61,2 % в отделении.
Для оказания стоматологической помощи детям ДДУ в необходимом объёме и хорошего качества требуется улучшение материально-технической базы профилактического отделения.
Диспансеризация детей, разработанная профессором Виноградовой Т.Ф. остаётся самым прогрессивным методом работы детских стоматологов. По этому методу работаю на участке с 1989 г.
В начале каждого учебного года при заполнении паспортов классов анализируется количественный и возрастной состав учащихся, у фельдшера школы беру данные о группе здоровья и соматических заболеваниях у вновь прибывших учеников, у военрука (или учителя ОБЖ) – списки допризывников, которые санируются в первую очередь вместе с учащимися III диспансерной группы. Коррекцию диспансерных групп провожу в начале учебного года.
Диспансеризация предусматривает плановую профилактику и лечение стоматологических заболеваний с учётом соматической и стоматологической патологии. В конце учебного года по данным годового отчёта составляю план-график участкового стоматолога, где планирую периодичность осмотра и лечения детей разных диспансерных групп с указанием количества рабочих дней, необходимых для осмотра, санации, профилактических мероприятий в каждой диспансерной группе. Составляю график санации школ и ДДУ на каждый год с указанием срока санации детей каждого объекта. График согласовывается с заведующей отделением МУ «ДСП» и медицинскими работниками детских садов и школ. В последние годы не всегда удавалось следовать срокам, запланированным графиком. Причиной этого было уменьшение количества учебных дней в связи с забастовками учителей.
Диспансерные группы формируются с учётом общего здоровья, степени активности кариеса и тяжести заболевания краевого пародонта, а также заболеваний хирургического и ортодонтического профиля. Диспансеризация – это динамический процесс. Дети, находящиеся в одной диспансерной группе могут быть переведены в другую группу в зависимости от активности или стабилизации, как соматической, так и стоматологической патологии.
Учётно-отчётная документация участка:
Медицинская карта стоматологического больного ф. № 043/у.
Лист ежедневного учета врача-стоматолога ф. 037-у.
Сводная ведомость учета работы врача-стоматолога ф. № 39/2-у 88.
Статистический талон ф. № 025-2/у.
Паспорт класса.
Паспорт школы.
Паспорт класса II-й диспансерной группы.
Паспорт класса III-й диспансерной группы.
В течение 3 лет для пломбирования кариозных полостей применяла пломбировочный
материал ССТА-01, амадент, эвикрол, компадент, стомадент. В 1999 году приобрела на деньги спонсоров галогеновую лампу “Chromalux” и начала работу с фотополимеризационным материалом “Призмафил”.
В качестве изолирующих подкладок использую Стион-АПХ, Base Line – глассомеры, уникальным свойствам которых является выделение природного фтора, усиливающего минерализацию твёрдых тканей зуба. В качестве лечебных подкладок использую пасты с гидроокисью кальция (кальцин, кальмецин, кальрадент). Для заполнения корневых каналов использую как нетвердеющие пасты: этоний, так и твердеющие: цинк-эвгеноловую, эндометазоновую, эвгедент, тимодент.
Развитие эндодонтии требует более тщательного подхода к методике и материалам для обтурации корневых каналов (КК). Имеются данные о токсичности и раздражающем действии паст, в состав которых входит эвгенол, резорцин, формалин. Это заставляет искать более щадящие препараты: стиодент – стеклоиономер, эвгедент с гидроксил аппатитом кальция, фосфодент с фосфатом серебра, резодент. В качестве защитных повязок использую безэвгенольную пасту “Темпопро”, которая обеспечивает герметизм, не пропускает пары фенола, формалина, мышьяковистой пасты, что исключает ожоги слизистой оболочки рта. В качестве силантов использую эвикрол, витакрил, стомасил.
С нового учебного года планирую начать герметизацию фиссур светоотверждаемыми композитами.
За три отчётных года внедрила:
ВОЗ формулу обозначения зубов;
для пломбирования зубов: фотополимеризационный материал “Призмафил”,
стеклоиономеры реставрационные и подкладочные Стион-РС, Стион-АПХ, Base Line;
герметизацию фиссур постоянных моляров стомасилом;
для профилактики кариеса на индивидуальном уровне фторсодержащие таблетки;
переоборудовала кабинет школы №1 турбинной стоматологической установкой “Chiradent”;
приобрела полимеризационную лампу “Chromalux”;
оснастила кабинеты школ №1 и №2 бактерицидными лампами и мойками с двумя раковинами;
оборудовала стационарный стоматологический кабинет в д/к № 37 УС-30;
для медикаментозной обработки и расширения корневых каналов гипохлорит натрия 3%, эндодонтические инструменты фирмы “Maillefer”;
современные анестетики: Mepivastesin, Xylestesin, Ultracain.
Лечебная работа.
В своей лечебной работе большое значение придаю взаимоотношениям с детьми, особенно с детьми первых классов. В начале года учителя приводят первоклассников “на экскурсию” для знакомства с кабинетом, врачом, правилами поведения во время лечения зубов. Взаимоотношения врача и ребенка во многом зависят от первой встречи. При лечении у легковозбудимых неуравновешеных детей применяю аппликационную (2% раствор дикаина, 5-10% раствор лидокаина), реже иньекционную (Mepivastesin, Xylestesin, Ultracain, Lidocoini 1%) анестезию.
Кариес – полиэтиологический процесс. Самое распространенное стоматологическое заболевание с прогрессирующей деминерализацией твердых тканей зуба и и образованием кариозной полости. Пользуюсь классификацией профессора Виноградовой Т.Ф., оценивающей процесс:
по локализации: фиссурный; проксимальный; пришеечный;
по глубине поражения твердых тканей зуба: начальный; поверхностный; средний; глубокий;
по степени активности процесса: компенсированный; субкомпенсированный; декомпенсированный.
На основании определения степени активности кариеса строю лечебную и профилак-
тическую работу.
Кариес в стадии пятна – начальное поражение эмали (очаговая деминерализация). Для диагностики использую:
метод визуального исследования
зондирование
метод окрашивания
Чаще поражаются фронтальные зубы и пришеечные области. В этой стадии жалоб нет, пятна выявляются при осмотре (меловидное с гладкой или шероховатой поверхностью). Дифференциальную диагностику провожу с гипоплазией и пятнистой формой флюороза, что достигается методом витального окрашивания анилиновыми красителями. В результате повышения проницаемости эмали при начальном кариесе, пятно окрашивается. Сейчас для этих целей можно использовать отечественный препарат Колор-тест. Степень поражения эмали (норма, легкая, средняя, тяжелая) регистрируется по 4-балльной системе Окушко В.Р. При гипоплазии и флюоорозе окрашивание не происходит. При флюорозе поражаются зубы, развивающиеся в одно и то же время, пятна множественные, тенденции к увеличению пятен нет. При гипоплазии зуб прорезывается с пятном, оно не увеличивается, эмаль гладкая, блестящая, характерно симметричное поражение зубов.
При начальном кариесе в зависимости от возраста рекомендую: тщательную двукратную чистку зубов пастами с кальцием и фтором; интенсивное жевание твердой пищи; ограничение углеводов; полоскание рта после еды.
Медикаментозное лечение включает в себя аппликационный метод Леуса-Боровского с10 % раствором глюконата кальция № 10-15 по 15-20 минут, затем с 2 % раствором фторида натрия на 2 минуты. При правильно проведенном лечении возможна стабилизация процесса, пятна могут исчезать. Если же рекомендации врача не соблюдаются, дальнейшее развитие процесса приводит к образованию дефекта эмали, т. е. к поверхностному кариесу.
Поверхностный кариес характеризуется разрушением эмали до эмалево-дентинной границы. Появляются жалобы на боль при чистке зубов, от сладкого, соленого. При осмотре видно изменение цвета эмали, при зондировании резко выраженная шероховатость, задержка зонда, дефект эмали. У детей с декомпенсированной формой кариеса границы дефектов размягчены, снимаются инструментом. Во временном прикусе (особенно фронтальных зубах) сошлифовываю пораженные участки алмазными борами,провожу метод серебрения или покрываю фторлаком. Постоянные зубы с поверхностным кариесом препарирую и пломбирую.
Средний кариес является наиболее распространенной формой кариеса у детей, когда кариозный процесс разрушает эмаль, эмалево-дентиновую границу и переходит в дентин. Клинически средний кариес может протекать бессимптомно или с болевой реакцией на химические и термические раздражители. При осмотре полость неглубокая, выполнена плотным или рыхлым дентином ( в зависимости от степени активности кариеса), зондирование болезненно в области эмалево-дентинной границы.
Лечение состоит из иссечения измененных тканей, формирования полости, антисептической ее обработки и пломбирования. При препарировании зубов у детей необходимо помнить, что твердые ткани у детей менее насыщены минеральными веществами, а потому более мягкие.
Для медикаментозной обработки кариозных полостей применяю 0,02% хлоргексидин, 3% гипохлорит натрия. При постановке пломб из композитов не рекомендуется применение таких традиционных средств, как спирт и эфир, которые усиливают ток дентинной жидкости из дентинных канальцев, что ухудшает адгезию материала. Нельзя пересушивать дентин, поэтому струю воздуха в полость направляю издалека, в противном случае после спазма дентинных канальцев вода возвращается под пломбу.
В качестве изолирующих подкладок использую унифас, фосфат-цемент, фосцем, бактерицидный цемент, в последний год в основном использую стеклоиономеры - Стион-АПХ, Base Line, которые химически соединяясь с дентином длительно выделяют фтор, усиливающий минерализацию твёрдых тканей зуба. Материал накладывается тонким слоем не перекрывая эмалево-дентинной границы. Время травления эмали сокращено до 15 секунд, что не приводит к уменьшению адгезии и не повреждает микроструктуру эмали. Лишь в случае гипоплазии требуется более длительное травление, т.к. структура эмали в таких зубах нарушена, призмы имеют неправильную форму, более толстые и короткие. Время смывания не должно быть меньше времени травления. Смывание провожу дистиллированной водой, изолирую зуб от слюны, так как попадание её в кариозную полость ухудшает фиксацию пломбировачного материала.
Для пломбирования кариозных полостей использую: Стион-РС, эвикрол, Crystalline, комподент, призмафил, амадент.
Количественное соотношение пломб из амальгамы, поставленных на участке №1 и профилактическом отделении:
Таблица 4
| 96-97 | 97-98 | 98-99 | ||||
| №1 | отделение | №1 | отделение | №1 | отделение | |
| Пломб всего | 1242 | 27516 | 1583 | 24595 | 1785 | 19965 |
| Пломб из амальгамы | 193 | 4261 | 151 | 1853 | 195 | 2705 |
| % соотношение | 15,5 | 15 | 8,3 | 7,5 | 10,9 | 13 |
Количество пломб из амальгамы уменьшается, её вытесняют более эстетические композиционные материалы.
Глубокий кариес. Характеризуется наличием глубокой кариозной полости с тонким слоем декальцинированного дентина и дегенеративными изменениями в одонтобластах. В силу этих причин глубокий кариес во временных и постоянных зубах с несформированными корнями практически не встречается.
Больные жалуются на локализованные боли от химических, механических и термических раздражителей (особенно холодного), при устранении которых боль быстро проходит. Показания ЭОД – 10-15 мА, если воспаление не достигло пульпы. Дифференциальную диагностику необходимо проводить с хроническим пульпитом и хроническим периодонтитом.
Лечение глубокого кариеса провожу в несколько посещений. У детей с первой степенью активности кариеса после механической обработки кариозной полости оставляю тампон с 1 % р-ром диоксидина под временную пломбу на 1 - 2 дня. При отсутствии жалоб во второе посещение накладываю одонтотропную пасту (тимодент, кальмецин, кальрадент, кальцин, dycal), водный дентин, изолирующую подкладку, постоянную пломбу. Кариес у детей с третьей степенью активности имеет тенденцию к распространению в глубину, а затем в ширину. Поэтому глубокий кариес у этих детей встречается редко. У детей с третьей степенью активности кариозная полость может быть светлой, с размягченным дентином, края полости острые, хрупкие. При препарировании ткани снимаются пластами, дно полости после обработки не становится твердым, определить границу между патологической и здоровой тканью невозможно. Это свидетельство незрелости, неполноценности тканей зуба. В таких зубах применяю отсроченное пломбирование с использованием отжатой эвгеноловой пасты и ревизией кариозной полости несколько раз с интервалом 1-1,5 месяца. Применение композиционных пломбировочных материалов у детей с третьей степенью активности кариеса ограничено, так как протравливающая жидкость оказывает деминерализирующее действие. Но если необходимо ставить пломбу из композита, то время протравливания эмали сокращается до 15 секунд.
Количество пломб, поставленных по поводу кариеса:
Пульпиты.
В своей работе применяю классификацию профессора Виноградовой Т.Ф., учитывая особенности клинического течения пульпитов у детей:
пульпиты могут возникать в зубах с небольшой кариозной полостью;
чаще встречаются хронические формы пульпитов (первично-хронический процесс);
быстрое распространение воспалительного процесса, чем меньше возраст ребенка, тем быстрее воспаление охватывает всю пульпу;
более часто, чем у взрослых реакция со стороны периодонта, сопровождающаяся болезненной перкуссией, отеком мягких тканей;
общая реакция организма на интоксикацию из пульпы в виде головной боли, повышения температуры тела.
Пульпиты у детей чаще встречаются в молярах временного и постоянного прикуса. Во временных зубах пульпиты чаще встречаются в возрасте от трех до шести лет, в зубах со сформированными корнями. Острые пульпиты чаще встречаются у детей первой группы здоровья, при компенсированной форме кариеса. Хронические формы пульпитов диагностируются, как правило, во время плановой санации детей, чаще встречается хронический фиброзный пульпит.
Для диагностики использую тщательный сбор анамнеза, термометрию, зондирование, перкуссию, рентгенографию, ЭОД. Учитывая особенности клинического течения пульпитов у детей, диагностика затруднений не вызывает.
Для лечения пульпитов применяю консервативные и хирургические методы лечения. Выбор метода зависит от степени сформированности корня, характера воспалительного процесса, групповой принадлежности зуба, активности кариозного процесса.
Биологический метод. Метод сохранения всей пульпы, восстановления ее функций. Показан при остром серозном общем и частичном пульпите, при случайно вскрытом роге пульпы при атипичном расположении её ответвлений, при травмах с отломом части коронки зуба. Биологический метод неэффективен у ослабленных детей с субкомпенсированной и декомпенсированной формой кариеса. Технику выполнения метода провожу по общепринятым методикам. В качестве подкладок использую препараты на основе гидроокиси кальция: кальцин, кальмецин, кальрадент, кальцидонт. Преимущества этих препаратов: гидроксид кальция, обладая выраженным противовоспалительным действием, благодаря сильной щелочной реакции (рн 12), способствует отложению вторичного дентина; нейтрализует кислую среду; обеспечивает длительное антибактериальное действие; не вызывает аллергических реакций у детей;
Метод витальной (прижизненной) ампутации. Метод перспективен тем, что сохраняет возможность дальнейшего роста и формирования корней зубов, обусловлен большими регенеративными способностями корневой пульпы и устойчивостью ее к различным воздействиям. Показан при остром частичном и общем серозном пульпите, острой травме в зубах с неформированной корневой системой, при хроническом простом пульпите без изменений в периодонте. Преимущество метода – односеансность.
Сложность метода в условиях школьного кабинета обусловлена проведением качественной регионарной и внутрипульпарной анастезии. Лечение проводится в одно посещение с применением кальцийсодержащих паст. Реабилитационное наблюдение предусматривает осмотры в 5-7 дней, затем 3-6-12 месяцев до окончания формирования корней.
Метод полного удаления (экстирпации) пульпы. Проводится у детей при лечении зубов с законченным ростом корня и сформированным верхушечным отверстием.
Экстирпацию пульпы можно проводить под инъекционным обезболиванием или после девитализации пульпы мышьяковистой пастой. В последнее время чаще использую пасты, не содержащие мышьяк («Пульпекс-Д,С»). Большое внимание после экстирпации пульпы надо уделять эндодонтической обработке корневых каналов. Для пломбирования КК применяю медленнотвердеющие пасты: цинк-эвгеноловую, эндометазоновую, тимодент. Пломбирование каналов провожу на уровне физиологического отверстия, на 1-1,5 мм не доходя до анатомической верхушки.
Основные требования к пломбировочным материалам для обтурации КК: совместимость с биологическими тканями; отсутствие рассасывания и усадки со временем в КК зубов со сформированными корнями и рассасывание в случае выведения за верхушку; лёгкость введения и выведения из КК; рентгеноконтрастность
Основной метод при лечении пульпитов временных зубов – метод девитальной ампутации с последующей мумификацией пульпы резоцин-формалиновой смесью. У школьников лечение пульпитов временных зубов проводится, как правило, в два посещения ввиду резорбции корней.
В настоящее время доказано токсическое и раздражающее влияние препаратов на основе резоцина и формалина на периапикальные ткани, а также влияние в целом на организм, поэтому Правление СтАР приняло решение о запрещении использования резоцин-формалинового метода у взрослых. Однако, на массовом клиническом приёме, а также в детской стоматологии часто им нет замены. В последнее время для антисептической обработки и пломбирования КК с неполной экстирпацией пульпы, а также труднопроходимых каналов использую отечественную пасту «Резодент».
Дети с пульпитами в постоянных зубах переводятся во II диспансерную группу для наблюдения.
Контрольные рентгенограммы зубов, вылеченных по поводу пульпитов:
R-грамма 14 больного Б., 16 лет
DS: хронический фиброзный пульпит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 27 больной М., 15 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
R-грамма 46 больной С., 18 лет
DS: хронический фиброзный пульпит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 25 больного Г., 14 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
R-грамма 22 больной О., 14 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
Периодонтиты.
При диагностике пользуюсь классификацией профессора Виноградовой Т.Ф., основанной на клиническом течение заболевания (острый, хронический, обострившийся) и патоморфологических изменениях (острый серозный, острый гнойный; хронические: гранулемотозный, гранулирующий и фиброзный). В связи с проведением ежегодной санации детей и соблюдением сроков диспансеризации периодонтиты в школах встречаются редко.
У детей, как и у взрослых, чаще встречаются хронические формы в первых молярах и центральных резцах верхней челюсти. Периодонтиты моляров возникают чаще, как осложнение кариеса. Периодонтиты центральных резцов являются, как правило, следствием травм.
Во временных зубах встречаются все формы периодонтитов, но преобладает хронический гранулирующий периодонтит, патологический процесс чаще локализуется в области бифуркации корней. Хронические периодонтиты временных зубов протекают часто бессимптомно. Основным диагностическим признаком является рентгенография, по которой определяется характер деструктивных изменений в периодонте, степень распространения патологического процесса на фолликулы и зачатки постоянных зубов. Временный зуб подлежит удалению в следующих случаях:
патологический процесс распространился на зачаток постоянного зуба, на что указывает разрушение кортикальной пластинки фолликула;
при перфорации дна кариозной полости
обострении процесса после 3-х посещений
резорбции корней на 2/3 длины
негативное поведение ребёнка
Хронические периодонтиты постоянных зубов у детей развиваются как первично-хронический процесс. Коронка зуба чаще изменена в цвете. Полость зуба открыта или закрыта. На слизистой оболочке десны может быть свищевой ход. ЭОД-100-200 мА. Для правильной диагностики и выбора метода лечения необходима рентгенограмма. Без рентгенологического исследования нельзя начинать лечение зуба. Основные принципы лечения периодонтитов:
- воздействие на микрофлору микро и макроканалов зуба;
- снятие воспаления в периодонте;
- обтурация каналов.
При лечении периодонтитов большое внимание должно уделяться эндодонтической обработке каналов.
Механическая обработка корневых каналов при периодонтите проводится с целью удаления инфицированных слоев дентина, расширения каналов для последующего качественного их пломбирования. Раскрываю полость зуба, снимаю нависающие края для создания хорошего доступа к устью канала. Далее – раскрываю и расширяю устья канала, для более удобного его прохождения, использую шаровидные боры и дрильборы на малых оборотах. Определяю длину корня корневой иглой. Путридные массы удаляю под прикрытием антисептика, фракционно. Затем снимаю корневым буравом наиболее инфицированный слой дентина, выравниваю стенки рашпилем. Инструментальную обработку каналов заканчиваю расширением на уровне дентинно – цементного соединения (0,5-1 мм до анатомической верхушки). При использовании эндодонтического инструментария фирмы «Maillefer» применяю методику расширения каналов от меньшего размера к большему. При наличии деструктивных изменений в костной ткани провожу раскрытие верхушечного отверстия. Пломбирование каналов провожу до апикального отверстия.
Для химического расширения каналов начала применять: 3% гипохлорит натрия. Для медикаментозной обработки каналов применяю: 3% хлорамин, 3% перекись водорода, 0,01-0,03% раствор хлоргексидина, канал-дез.
Пломбирование каналов провожу на всю длину корня, медленно твердеющими пастами с антисептическим и противовоспалительным действием: цинкэвгеноловой, эвгедентом, эндометазоновой, резодентом.
При незначительном выведении пломбировочного материала за верхушку и возникновении постпломбировочных болей, можно назначить дарсонвализацию 3-5 процедур, по 3 мин. ежедневно или через день, магнито-инфракрасную лазерную терапию аппаратом МИЛТА 3-5 процедур по 5 мин. ежедневно. При лечении зубов с незаконченным формированием корня главной задачей является сохранение зоны роста корня. Поэтому все эндодотические манипуляции должны проводиться осторожно, без применения прижигающих средств (фенол, формалин). Недопустимо для остановки кровотечения применение диатермокоагуляции, целесообразнее пользоваться гемостатической губкой, альгипором, статином. При пломбировании каналов в апикальную часть вводится одонтотропная паста, на основе гидрата окиси кальция («Hipocal»,«Pulpdent»), далее твердеющие пасты (цинк-эвгеноловая, эвгедент, эвгецент, Endomethasone, Esteson, Resoplast, диакет). В случае гибели ростковой зоны необходимо провести качественную эндодонтическую обработку и пломбирование корневого канала твердеющей пастой, обладающей высокими бактерицидными свойствами. В однокорневых зубах при наличии свищевого хода лечение провожу в одно посещение. В многокорневых зубах при искривлении плохопроходимых каналах применяю электрофорез с 5% йодистым калием. В последующем каналы допломбировываю пастой.
Дети после лечения хронических периодонтитов при несформированном корне находятся на диспансерном учёте со сроками наблюдения через 3-6-12 месяцев, до окончания формирования корня.
Контрольные рентгенограммы зубов, вылеченных по поводу периодонтитов:
R-грамма 26 больного В., 17 лет
DS: хронический фиброзный периодонтит, канал запломбирован
эндометазоновой пастой.
R-грамма 24 больного Б., 15 лет
DS: хронический фиброзный периодонтит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 35 больного С., 16 лет
DS: хронический фиброзный периодонтит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 24 больного Б., 16 лет
DS: хронический гранулирующий периодонтит, канал запломбирован эндометазоновой пастой.
R-грамма 15 больной О., 16 лет
DS: хронический гранулирующий периодонтит канал запломбирован эндометазоновой пастой.
Травмы зубов.
Травматические повреждения зубов в детской практике встречаются как самостоятельный тип травмы. Чаще встречаются у мальчиков во фронтальном отделе верхней челюсти, наблюдаются в основном в зимний период. В работе применяю классификацию ВОЗ, по которой выделяется 8 классов травматических поражений. На школьном приеме приходится сталкиваться в основном с 1, 2, 3 классами. Выбор метода лечения и его результаты зависят от времени обращения после травмы, степени сформированности корня зуба. После сбора анамнеза и клинического обследования направляю ребенка на рентгенографию, ЭОД в детскую стоматологическую поликлинику.
При I классе – тип 1,2: ушибе зуба с незаконченным ростом корня и с несформированной верхушкой жалоб может не быть. Показатель ЭОД может быть снижен вследствие несформированности корня, сотрясения и отека пульпы, рентгенологических изменений нет. Показан покой, щадящая диета, выведение зуба из прикуса (незначительное сошлифовывание, не более 0,5 мм). При лечении надо помнить о высокой способности к регенерации тканей зубов у детей. Назначаю ротовые ванночки (шалфей, ромашка, натрия гидрокарбонат), ионофорез с раствором новокаина. Наблюдение 2-3 дня, через 1 месяц, 3 месяца - повторная рентгенограмма и ЭОД.
Класс I – тип 3: ушиб с последующим некрозом пульпы. Обычно эти травмы обнаруживаются при плановых осмотрах. При этом коронка изменена в цвете, на слизистой десны может быть свищ. Лечение периодонтита проводится по известной методике.
Класс II, тип 1 неосложненный перелом коронки в пределах эмали с различной степенью сформированности корня. Лечение заключается в сошлифовывании острых краев зуба, покрытие его фтор лаком 3 раза через день. При необходимости проводится косметическое восстановление коронки.
Класс II, тип 2 перелом коронки зуба в пределах эмали и дентина без вскрытия полости с несформированной корневой системой. Необходимо защитить пульпу как можно быстрее от инфекции, термических раздражителей, место перелома закрыть кальцийсодержащим препаратом (кальмецин, кальрадент), покрыть защитным колпачком и направить к ортодонту для изготовления металлической коронки. Если рост корня завершен, коронка восстанавливается химическими или светоотверждающими композитами.
При III классе травм (осложненный перелом коронки зуба) использую биологический метод (если с момента травмы прошло несколько часов) и методы витальной ампутации или экстирпации пульпы (если после травмы прошло более суток) в зависимости от степени сформированности корня.
Дети с травмами находятся на диспансерном наблюдении до полного формирования корня, что подтверждается рентгенографически, после чего проводятся реставрационные работы на участке или МУ “ДСП”.
Реставрация коронки 21 фотополимеризационным материалом «Призмафил».
Некариозные поражения зубов.
По данным профессора Фёдорова Ю.А., второе место после кариеса (72-80%) занимают некариозные поражения зубов. Причинами этого являются:
ухудшение здоровья женщин и антенатальная патология;
нарушение функции эндокринных желёз;
ухудшение здоровья детей, особенно до 3-х лет (время минерализации фиссур, контактных поверхностей временных зубов);
выхаживание недоношенных детей;
рост потребления углеводов, газированных напитков;
нарушение технологии фторирования воды в Архангельске и Новодвинске (до 1991 года) и много других причин.
Чаще в своей работе сталкиваюсь с очаговой, местной и системной гипоплазией, особенно пятнистой формой, флюорозом. По данным доцента АГМА Юшмановой Т.Н. распространённость флюороза в Архангельске среди детей в возрасте 12 лет состовляет 68,5%.
Причинами местной гипоплазии являются:
травма зачатка (вколачивание в зачаток постоянного зуба)
воспалительный очаг (периодонтит) в области корней молочных зубов
переломы челюсти (когда линия перелома проходит через зачаток постоянного зуба)
операционные травмы (киста)
опухоли
При очаговой форме гипоплазии поражается 1 или 2 зуба, чаще на верхней челюсти, с локализацией на режущем крае или жевательной поверхности премоляров. Это дефект эмали без блеска шероховатый, быстро переходящий в кариес, при местной гипоплазии поражается более двух зубов.
Для системной гипоплазии характерно поражение симметричных зубов, развивающихся в одни и те же сроки. Клиника зависит от стадии действия поражающего фактора. Объективно пятнистая форма гипоплазии характерезуется наличием пятен различной величины, окраски и формы. В более тяжёлых случаях недоразвитие зубных тканей проявляется в виде чашеобразных и точечных углублений, бороздок. При обработке очагов гипоплазии и флюороза анилиновыми красителями окрашивание не происходит в отличии от начальных форм кариеса. Для флюороза характерно поражение симметричных зубов. Различают: штриховую, пятнистую, меловидно-крапчатую (уже с минус-тканью), эрозивную и деструктивную формы.
Успех лечения зависит от клинической формы. Лечение общее и местное:
Общее:
реминерализующая терапия с 3-х летнего возраста в сочетании с глицерофосфатом кальция в течение месяца (7-9 лет – 0,5 гр; 10-13 – 1 гр; 14-16 – 1,5 гр. в течение месяца, 2-3 курса в год)
аппликации с глицерофосфатом кальция за час до еды
с 10 лет добавляют биопрепараты (кламин – для улучшения усвояемости кальция, 0,5 гр. 3 раза в день в течении месяца, за 30 мин. до еды)
поливитамины (комплевит, квадевит)
Местно:
аппликации с зубными пастами, содержащим и кальций, и фтор: «Жемчуг», «Чебурашка», «Бэмби» по 10 минут 1 раз в день; маленьким детям 2 раза в день по 5 минут (можно с помощью капп) после полоскания пищу не принимать 1 час.
электрофорез с 2,5% глицерофосфата кальция №10 по 15 минут через день, с последующими аппликациями 1% фторида кальция на 15 секунд (при этом кальций и фтор внутрь не назначать).
При глубоких дефектах эмали показано пломбирование, если корень не сформирован истончённую эмаль защищают подкладками из стеклоиономеров. При грубых нарушениях показано винирование или протезирование. Перед винированием в течение месяца проводится реминерализующая терапия, эмаль при этом не протравливается.
Больной В., 7 лет. DS: системная гипоплазия, бороздчатая форма.
Больной Е., 12 лет. DS: флюороз, меловидно – крапчатая форма.
Хейлиты.
В своей работе пользуюсь классификацией ММСИ 1972 года.
На приёме чаще встречаюсь c экзематозным (атопическим) хейлитом. Это стадия экземы, развивающаяся как аллергическое заболевание с переходом в нейродермит. Начинается на 2-4 месяце жизни, продолжаясь до 5-7 лет, затем переходит в хроническую форму.
В патогенезе – поломка иммунной системы. Наибольшее значение здесь имеют: дефицит иммуноглобулина А, повышение концентрации иммуноглобулина G, нарушение клеточного иммунитета: уменьшение Т – лимфоцитов и увеличение Т – супрессоров и В-лимфоцитов.
Неиммунные механизмы: нарушение гомеостаза и микроциркуляции, дисбаланс в состоянии вегетативной нервной системы, патология ЖКТ и других систем.
В тонком кишечнике вырабатывается почти весь иммуноглобулин А и биологически активные вещества; здесь же находится микрофлора (B. biphidum, B. coli, B. lactis). Если палочек недостаточно, пища не переваривается и организм отвечает аллергической реакцией, на фоне которой могут возникнуть хейлиты. У ребёнка до 12 лет на уровне подкорки есть механизмы, позволяющие ему интуитивно выбирать нужную пищу. Не надо кормить ребёнка тем, от чего он постоянно отказывается.
Клиника хейлита на стадии экземы:
Отёк, гиперемия губ с распространением на кожу, щёки, уши, локтевые сгибы.Пузырьки лопаются, образуются корочки, у ребёнка появляется зуд, особенно ночью, красный дермографизм, географический язык, кандидоз.
Общее лечение проводится у педиатра. Оно заключается в устранении висцеральной патологии, выявлении пищевых аллергенов (в настоящее время кожно-аллергеновые пробы запрещены). Ребёнку нельзя употреблять молоко, особенно с консервантами (при экземе и нейродермите в организме наблюдается избыток кальция) многокомпонентые продукты (колбасы, сосиски), мёд (до 3-х лет), сладости, экзотические фрукты (ананас, мандарин, банан).
Показана сорбционная терапия: активированный уголь, полифепам, альгинаты (Na, Ca, K, Mg), стимуляторы неспецифического иммунитета: пентоксил, метилурацил, антигистаминные и седативные средства, поливитамины, отвары трав.
Местно:
1. подсушивающие средства: жидкость Бурова, этакридин 0,1%, фурациллин 1:5000, паста Лассара, цинковая, 1% нафталановая мазь, настой череды и отвар калины - для купания ребёнка.
2. 5% анестезиновая эмульсия с вазелиновым маслом для обезболивания губ, перед снятием корочек.
3. метаболиты: 2% папавериновый крем, 5% дибуноловая мазь, ацеликовая мазь.
При эрозиях: солкосерил мазь, противомикробные средства. Мазь надо периодически менять во избежании аллергии (прежде чем применять мазь, её надо на ночь в небольшом количестве нанести за ухо ребёнка; если аллергической реакции нет, то можно использовать). Хороший эффект даёт МИЛТА (3-5 сеансов). Гормоны применяются крайне осторожно. Они вызывают спазм сосудов, нарушают трофику кожи, приводят к образованию трофических язв.
Локализованный хейлит на фоне нейродермита без стадии экземы встречается в 30% случаев. Процесс локализуются только на губах, с вовлечением красной каймы и углов рта. Наблюдается гиперемия губ, наличие папул, лихенизация (усиление рисунка) с множественными радиальными складками на губах, более глубокими в углах рта, размытость красной каймы, отрубевидное шелушение. В результате спазма сосудов наблюдается белый дермографизм (в отличии от хейлита на стадии экземы). Общее лечение у педиатра (тщательное обследование у гастроэнтеролога, аллерголога, иммуннолога. Иммуннограмму можно сделать в «Центре СПИД», в фирме «Биокор» и в АГМА.
Местное лечение: 10% примочки ихтиола на глицерине для снятия спазма сосудов; 10% линимент нафталана со стрептоцидом при вторичной инфекции; нистатиновая, левориновая и 1% клотримазоловая мази при присоединении грибковой инфекции; биоактивные мази – гепариновая, дибуноловая, метилурациловая, солкосерил.
Эксфолиативный хейлит является результатом нарушения психоэмоциональной сферы. Возникает на фоне патологии щитовидной железы, аллергизации организма, депрессий, неблагоприятных метеорологических факторов.
Эксудативная форма встречается редко. На красной кайме в зоне Клейна корочки, свисающие в виде «фартука», при отслаивании чешуек обнаруживается вязкий эксудат, губы красные, отёчные. Процесс никогда не переходит на кожу и слизистую оболочку полости рта. Эксудативная форма может перейти в сухую.
Сухая форма эксудативного хейлита (по Максимовой О.П.) – это метеорологический хейлит. В результате влияния ветра, температурных раздражителей, запылённости воздуха, повышенной сухости может развиваться диффузное воспаление губ. «Пёстрый» вид губ объясняется неравномерной застойной гиперемией, незначительной инфильтрацией, сухостью и небольшим шелушением. Длительное воздействие неблагоприятных факторов способствует появлению эрозий или трещин с уплотнением их основания.
Хронические рецидивирующие трещины губ. Возникают как на нижней, так и на верхней губе и локализуются чаще в средней части, иногда в углах рта. Впервые возникшие трещины представляют собой щелевидной формы дефект эпителия и собственно слизистой оболочки губы, окружённый гиперемированной красной каймой и кровянистыми корочками. При рецидивах края трещин уплотняются, огрубевают с образованием участков рубцовой атрофии.
Обследование и общее лечение назначается педиатром.
Местно: антибактериальные и кератопластические средства, смягчающие мази, гигиенические помады.
Стрептококковый хронический ангулярный хейлит. Появляется у детей после перенесённых соматических заболеваний. Сочетается со стрептококкодермией по типу стрептококкового импетиго с фликтэнами, окружёнными ободком гиперемии с последующим образованием корочек и трещин в углах рта. У детей трещины могут быть без других патологических изменений. Ангулярные хейлиты стафилококковой и микотической этиологии встречаются реже. Для постановки диагноза необходим посев.
Лечение: антибактериальные мази: 5-10 % стрептоцидовая, “Сунореф”, стрептомициновая эмульсия 1%, подсушивающие средства: цинковая мазь, паста Лассара, хлорфиллипт (спиртовый раствор на новокаине), МИЛТА (3-5 сеансов по 3 мин).
Дети с хейлитами находятся на диспансерном учёте. В 1999 году состояло 8 человек. В сложных случаях направляю детей на кафедру детской стоматологии АГМА для консультаций.
Больной В., 7 лет. DS: хронические трещины нижней губы, боковая и срединная.
Больной С., 13 лет. DS: атопический хейлит.
Заболевания краевого пародонта.
В работе применяю классификацию, принятую в 1983 году на XVI пленуме Правления Всесоюзного общества стоматологов: гингивит, пародонтит, идиопатическая патология, пародонтома, пародонтоз. Среди болезней пародонта в школах чаще сталкиваюсь с гингивитами и пародонтитами.
Гингивит – воспаление десны, обусловленное неблагоприятными воздействиями местных и общих факторов без нарушения целостности зубодесневого прикрепления и деструкции кости лунки.
По течению заболевание может быть острым (катаральным, язвенным), хроническим (катаральным, язвенным, гипертрофическим).
По распространенности – локализованным и генерализованным.
При осмотре и опросе в большинстве случаев удается определить причину заболевания. В основном это негигиеничное содержание полости рта (ГИ>2), гормональные сдвиги в пубертатном периоде, соматические заболевания, гиповитаминозы.
Пародонтит – это хронический воспалительный дистрофический процесс, в который вовлечены: десна, периодонт и альвеолярная часть (кортикальная пластинка и альвеолярная перегородка). Чаще встречается у старшеклассников. Может возникнуть в следствии нерадикального лечения гингивита и как самостоятельное поражение. Локализованные формы встречаются в результате местно-действующих причин: скученности зубов, аномалиях прикуса и прикрепления мягких тканей, мелком преддверии рта, травматической окклюзии, неправильной конструкции ортодонтических аппаратов.
С диагностической целью провожу осмотр и опрос, определяю гигиеническое состояние полости рта по методу Фёдорова и Володкиной раствором Писарева – Шиллера. Гигиенический индекс (ГИ) оцениваю по пятибалльной системе. Можно пользоваться индексом Green и Vermillion (1964), рекомендуемым ВОЗ, оценивающим количество зубного налёта по трёхбалльной системе. Степень воспаления дёсен устанавливаю с помощью индекса гингивита PMA (папиллярно – маргинально – альвеолярный индекс), оцениваю его по шкале Парма. При показателе до 30% степень заболевания расценивается, как лёгкая, выздоровление может наступить при проведении профессиональной и соблюдении личной гигиены полости рта; от 30% до 60% - средняя, дополняемая медикаментозным лечением; >60% - тяжёлая (генерализованная форма) с обязательным общим соматическим лечением. Обязательно провожу рентгенологическое обследование.
В начальных стадиях, возникающих при неблагоприятных местных факторах с отсутствием деструкции костной ткани, истинных патологических зубодесневых карманов, можно добиться полного выздоровления, если устранить причины воспаления.
Лечение заболеваний пародонта начинаю с обучения тщательной чистке зубов, удаления зубных отложений. После удаления зубных бляшек воспалительный процесс чаще всего ликвидируется. По показаниям направляю детей к ортодонту и хирургу. Местно применяю антисептики (фурациллин 1:5000, микроцид, хлоргексидин 0,02%, галаскорбин 1%, имудон, диоксидин, иодинол) в виде полосканий, аппликаций, турунд. Хороший результат дают водорослевые препараты и физиолечение (МИЛТА, электрофорез с гепариновой мазью, лазеротерапия).
Старшим школьникам рекомендую механические и термические тренировки (метод Удавицкой Е.В.). Это комплекс упражнений по дозированному сжатию челюстей и термотренировка в сочетании с массажом по схеме наращивания интенсивности раздражителей. Достигается чередованием умеренно и предельно горячей и холодной воды. Воду необходимо взбурлить в предверии рта в течении 1-2 минут, рекомендуется 10-20 упражнений в день. Также с целью профилактики дистрофических и воспалительных заболеваний пародонта, рекомендую гидромассаж с отварами трав по 5-10 минут в день, пальцевой аутомассаж по 2-3 минуты 3 раза в день, вибромассаж, чистку зубов пастами, в состав которых входят вещества противовоспалительного и специального действий: «Пародонтол», «Пародонтол с триклозаном», «Лесная», «Sensodyne F,C», «Parodontax».
Профилактика заболеваний пародонта предусматривает:
постоянную и качественную гигиену полости рта
рациональное сбалансированное питание с достаточным содержанием макро- и микроэлементов, употребление овощей и фруктов
по показаниям – эндогенное применение фтора для укрепления костной ткани
предупреждение и лечение патологического прикуса
качественное пломбирование зубов
своевременное лечение соматических заболеваний
В последнее время разрабатывается методика остеостимуляции с помощью коллапана или коллапола.
Все дети с заболеваниями пародонта находятся на диспансерном учете, повторные
осмотры 2-3 раза в год, в зависимости от распространенности и степени тяжести заболевания. Показателем эффективности лечения является снятие с диспансерного учета в связи с выздоровлением или перевод в группу наблюдения с более благоприятным течением.
Дети, находящиеся на диспансерном учёте с гингивитами:
| Годы | Состояло на учёте | Взято на Учёт | Снято по выздоровлению | Выбыло | Состоит на учёте |
| 1996-1997 | 9 | 2 | 1 | --- | 10 |
| 1997-1998 | 10 | 3 | 1 | 1 | 11 |
| 1998-1999 | 11 | 2 | 2 | 1 | 10 |
Заболевания слизистой оболочки полости рта.
Во время работы в поликлинике в летней период и на субботних дежурствах из заболеваний слизистой оболочки полости рта (СОПР) чаще встречаюсь с острым герпетическим стоматитом (ОГС) и острым псевдомембранозным кандидозом (молочницей). В настоящее время 95% взрослого и 20% детского населения являются вирусоносителями простого герпеса. Более всего инфекции подвержены дети от 1 года до 3 лет. У искусственно вскармливаемых детей ОГС наблюдается и на первом году жизни. Вирус герпеса передаётся воздушно – капельным путём. Клиническая картина складывается из симптомов общего токсикоза и местных проявлений на СОПР.
Токсическое действие вируса проявляется в виде симптомов поражения нервной системы различной степени выраженности: вялость, сонливость, повышенная возбудимость, нарушение сна, отсутствие аппетита, головные боли, артральгии и миальгии.
ОГС имеет 4 основных периода: продромальный, катаральный, высыпания и угасания болезни. Ранними симптомами являются повышение температуры, гингивит, лимфаденит, адинамия, раздражительность, развивающиеся на фоне картины, идентичной ОРВИ. Поэтому до 85 % детей впервые обращаются на приём к педиатру. Только спустя некоторое время (5-7 дней) появляются высыпания в полости рта. При их появлении температура снижается. При лёгкой степени течения лечения заболевания температура тела не более 37,5. Общие симптомы минимальны, количество элементов до 5, они не глубокие, сроки эпителизации 3-5 дней. Самая распространённая степень – средняя: температура тела до 38,5 на фоне симптомов поражении нервной системы. Количество элементов 5-20, от эрозии до некроза. Обязательно диагностируется лимфаденит подчелюстных, реже переднешейных лимфоузлов (чаще безболезненных). При инфекционных болезнях определяется лимфаденит задних шейных узлов, подвижных и мягких, болезненных при пальпации. При тяжёлой форме температура тела до 40, афт больше 20, они сливаются в некротические участки.
Общее лечение включает в себя: обильное питьё, десенсибилизирующую терапию (фенкарол, супрастин, тавегил, пипольфен), жаропонижающие средства в возрастных дозах.
Центральное место в лечении ОГС отводится противовирусной терапии: интерферон человеческий лейкоцитарный сухой (по 2 капли 5 раз в день в рот и нос), для стимуляции иммунитета – витамины, метилурацил (0,25 гр. 3 раза в день), лизоцим (50 мг 2-3 дня в порошках или инъекциях), индукторы интерферона: циклоферон, полудан.
Местно обязательно применение противовирусных средств, как в полости рта, так и в носоглотке, где с вирусом бороться гораздо труднее. С первых дней болезни обязательно назначение обезболивающих препаратов: 5% анестезирующая эмульсия, 3% анестезиновая мазь, 5% пиромикоиновая мазь, колгель за 5 минут до приёма пищи и перед смазыванием СОПР противовирусными препаратами: теброфеновая 0,5% мазь, бонафтоновая 0,05%, риодоксоловая 0,5%, алпизориновая 2% мази, ацикловир (зовиракс), флореналь 0,5%, полудан 200 мкг № 10 для аппликации, масло туи, МПХ – медная производная хлорофилла в масле (продукция водорослевого комбината), аэрозоли («Рибовирин», «Виразол»).
В качестве дезинфицирующих средств используются настои эвкалипта, календулы, коры дуба, МПХ спиртовой раствор 1:10. В стадии эпителизации – кератопластические средства: каратолин, масло шиповника, ретинола ацетат 3,44%, алоэ линимент, солкосерил мазь и желе, коланхоэ сок. После снижения интоксикации для ускорения эпителизации афт назначается физиолечение: гелий – неоновый лазер (5-7 сеансов), МИЛТА №5.
70-90 % людей после острой герпетической инфекции остаются пожизненными носителями вируса. У каждого десятого ребенка, переболевшего ОГС наступают рецидивы с переходом в хроническую форму, характерным признаком которого является постоянство анатомических мест высыпания. Добиться успеха можно при проведении комплексного этиологического и патогенетического лечения, направленного на угнетение возбудителя инфекции и повышение иммунитета.
В профилактике ОГС в ДДУ важную роль играют следующие мероприятия: медконтроль здоровья детей при приеме утром, предупреждение контактов с больными детьми,профилактические мероприятия в группе, соблюдение санитарно-эпидемиологического режима, исключение контактов детей со взрослыми, имеющими герпес, разъяснительная работа с родителями.
Работа по профилактике зубочелюстных аномалий.
В настоящее время частота анамалий зубочелюстной системы по данных различных авторов колеблется от 23 до 70%, в зависимости от подхода к этой проблеме. Во время ежегодных осмотров детей обращаю внимание на ранние признаки отклонений в развитии зубочелюстной системы, используя определение нормы и патологии в различные возрастные периоды. Одновременно выявляю детей с так назывемыми факторами риска, т.к. от умения своевременно выявить и устранить фактор риска во многом зависит последующее развитие и формирование ортогнатического прикуса.
В своей работе руководствуюсь классификацией факторов риска, предложенной профессором Образцовым Ю.Л:
антенатальные, интранатальные и неонатальные факторы;
- общесоматические заболевания ребенка в первые годы жизни;
- нарушение структуры тканей и органов зубочелюстной системы;
нарушение основных функций зубочелюстной системы.
Ранний дошкольный и школьный возраст наиболее значимый для профилактики зубочелюстных аномалий, т.к. это период активного роста челюстей, связанный с формированием временного и постоянного прикуса. При ежегодном осмотре выявляю детей с факторами риска: нарушением носового дыхания, жевания, глотания, речи, вредными привычками (сосание пальца, облизывание и прикусывание губ и т.д.). Особое внимание обращаю на глубину преддверия рта, аномалии мягких тканей: уздечек языка и губ. Таких детей направляю на консультацию к хирургу-стоматологу. При задержаном и неравномерном стирании временных зубов провожу избирательное пришлифовывание зубов с последующей реминерализующей терапией; при патологическом стирании, раннем удалении временных и постоянных зубов направляю детей на протезирование. Детей, с формирующимися и сформированными зубочелюстными анамалиями направляю на консультацию и лечение к ортодонту. У школьников с постоянным прикусом зубочелюстные аномалии являются, как правило, сформированными и требуют в большей части лечения, а не профилактических мероприятий.
При работе в поликлинике обращаю особое внимание родителей с детьми до года на необходимость естественного вскармливания, правильного подбора соски-пустышки и ее использование, контроль за носовым дыханием, формированием функций жевания, правильной позы во время сна, предупреждение вредных привычек.
При проведении в детских садах и школах лекций, бесед с детьми, родителями и учителями рассказываю о причинах возникновения зубочелюстных аномалий и их последствиях, сроках и методах устранения. Дети с факторами риска находятся на диспансерном учёте и осматриваются 3 раза в год; дети, находящиеся на аппаратурном лечении - во II диспансерной группе с осмотрами 2 раза в год, которые включают в себя контроль врача за санацией, гигиеной полости рта, за своевременной явкой к врачу-ортодонту согласно списку детей, находящихся на аппаратурном лечении, который врач – ортодонт ежегодно подаёт на участок.
Количество случаев ортодонтических патологий, выявленных на участке №1:
| 1996-1997 | 1997-1998 | 1998-1999 | |
| Всего детей, нуждающихся в ортодонтических мероприятиях со сформированной патологией и факторами риска | 426 | 469 | 487 |
| % нуждающихся в ортодонтическом лечении | 23,0 | 24,4 | 26,0 |
| Находятся на аппаратурном лечении | 31 | 26 | 21 |
| % детей, находящихся на аппаратурном лечении | 7,2 | 5,5 | 4,3 |
В связи с наличием большого числа детей, нуждающихся в ортодонтической помощи (при норме 1 ортодонт на 10.000 детей), не все нуждающиеся дети своевременно начинают лечение у ортодонта.
Профилактическая работа.
Национальной программы стоматологических заболеваний в России нет. Существуют региональные программы, финансируемые из местного бюджета, которые не могут решить проблему, учитывая высокую распространённость стоматологических заболеваний. Не финансирование профилактических мероприятий и в системе ОМС отрицательно сказывается на профилактике стоматологических заболеваний.
Профилактика в стоматологии – это умение управлять физиологическими процессами в тканях и органах зубочелюстной системы.
Для своевременного выявления и устранения факторов риска, способствующих возникновению зубочелюстных аномалий, нужны знания о закономерности развития лицевого скелета во время беременности и после рождения ребёнка, периоды активного роста челюстей и стабилизации, их периодичность.
Важнейшее значение имеют закономерности чередования активного роста костей лицевого и мозгового черепа после рождения ребёнка, (6 мес; 3-4 года; 7-11 лет; 16-19 лет), закономерности развития челюстей в зонах роста.
Для сроков проведения эндо- и экзогенной профилактики кариеса необходимо помнить о сроках и стадиях созревания эмали:
первичная минерализация (с 18 недель беременности у временных зубов, первые три года жизни у постоянных);
вторичная (окончательная) перед прорезыванием зубов;
третичная – после прорезывания зубов.
Если в первом и втором периоде процесс идёт через пульпу, то в третьем – через минерализующие свойства слюны (3 года после прорезывания) – это время активной реминерализующей терапии.
Знание возрастных особенностей строения костей, кровообращения в них, стадий развития пульпы зубов у детей, свойств и функций слюны – помогут врачу своевременно предотвратить заболевание или оказать квалифицированную помощь на ранних стадиях заболевания. Профилактика в стоматологии должна быть направлена на предупреждение всей зубочелюстной патологии.
Пути профилактики:
Оздоровление внешней среды.
Повышение защитных свойств организма (медикаментозными и немедикаментозными средствами).
Воздействие на функции слюны.
Повышение резистентности твёрдых тканей зуба к кариесу.
Гигиеническое воспитание населения.
Специфическая профилактика кариеса основана на эндо- и экзогенном воздействии фтора на твёрдые ткани зуба до и после их прорезывания.
Фтор при приёме внутрь:
улучшает иммунную систему, попадая через кровь в эмаль, вызывает образование более резистентной к действию кислот кристаллической структуры эмали;
фториды в полости рта снижают метаболизм сахаров бактериями, что приводит к снижению кислотообразования и роста зубного налёта.
В организованных детских коллективах, школах, ДДУ делается акцент делается на местную профилактику, проводимую с меньшими затратами и строго индивидуально.
До назначения препаратов фтора определяется кариесвосприимчивость с помощью теста эмалевой резистентности. Способ позволяет оценить соотношение процессов де- и реминерализации.
После чистки зубов на центральный резец верхней челюсти наносится 1 капля однонормального раствора HCl на 5 секунд, ватой одним движением снимаем раствор, затем окрашиваем 2% метиленовым синим (можно воспользоваться колор-тестом, жидкость №3). От степени прокрашивания протравленного участка эмали зуба судят по оттеночной типографской шкале синего цвета. Результат оценивается по 10-ти польной шкале (одно поле 10%). Если кариесвосприимчивость 50% и выше – нужны профилактические мероприятия, если ниже – нет. В этом случае пасты с фтором нужно рекомендовать с осторожностью, в небольших количествах, после чистки зубов энергично полоскать рот. Этим же тестом определяется реминерализующая способность слюны, т.е. время восстановления структуры эмали на протравленном участке.
Согласно приказа № 112 от 01.12.1995 г. « О внедрении массовых методов профилактики стоматологических заболеваний среди детей г. Архангельска » провожу разъяснительную работу на собраниях с родителями, воспитателями, медицинскими работниками о целесообразности эндогенной профилактике кариеса фторсодержащими препаратами.
Требования, которые необходимо соблюдать при назначении препаратов фтора внутрь:
Ребёнку может быть назначена только одна лекарственная форма.
Назначение препаратов согласовывается с педиатром.
Препараты назначаются при содержании фтора в воде менее 0,5 мг на литр.
Препараты нельзя назначать вместе с препаратами кальция.
Назначение препаратов, содержащих фтор не допускается, если:
Ребёнок употребляет фторированную воду, молоко или соль.
Имеются признаки гипервитаминоза А и Д.
Имеются противопоказания по общему состоянию.
В качестве фторсодержащих таблеток рекомендую флюорат натрия и фторид натрия:
Tab. Natrii fluorati 0,001
В 1 таблетке содержится 1,0 мг NaF
Дозировка по 1 таблетке в день детям с 3-х до 6-ти лет,
по 2 таблетки в день детям с 7-ми до 14-ти лет.
Tab. Natrii fluoridi 0,0011
В 1 таблетке содержится 1,1 мг NaF
Дозировка по 1 таблетке в день детям с 3-х до 6-ти лет,
по 2 таблетки в день детям с 7-ми до 14-ти лет.
В упаковке 250 таблеток.
По рекомендации Минздрава СССР от 1986 года фторсодержащие таблетки рекомендуется
принимать ежедневно в течении 240-250 дней в году с перерывом на летние месяцы, детям с 2-х лет до 15 лет, т.е. до полной минерализации тканей зубов.
Детям младшего возраста рекомендую «Витафтор», содержащий фторид натрия и комплекс витаминов (A, C, D2 ) в дозировке:
детям до года – по 1 капле на 1 кг веса в сутки;
от года до 6 лет – по 0,5 чайной ложки;
после 6 лет – по 1 чайной ложке в день.
Препарат принимают во время или после еды в течение месяца, затем двухнедельный перерыв. Повторные курсы проводят до 6 раз в год.
Детям среднего и старшего возраста советую пользоваться фтористыми гелями: «Флюодент», «Флюокаль», «Эльмекс», которые наносятся зубной щёткой на чистые зубы на 1-5 минут ( в зависимости от степени активности кариеса ). После аппликации не рекомендуется полоскать рот в течение 30 минут. Частота использования 2 раза в год по 3-5 аппликаций.
К эндогенной профилактике можно отнести сбалансированное четырёхразовое питание без частых перекусываний, ограничение мучных, кондитерских изделий, карамели, которые способствуют загрязнению полости рта пищевыми остатками и развитию кислотообразующей микрофлоры, ограничение приёма газированных напитков, вызывающих образование эрозии эмали.
Из общеукрепляющих препаратов целесообразно назначить:
поливитамины: ундевит, гендевит, ревит;
фторсодержащие витамины: олеговит, тековит, тонавит, витамакс;
морскую капусту, богатую микроэлементами (1 чайная ложка ежедневно в течение месяца 2 раза в год);
нуклеинат натрия – 0,1 – 3 раза в день №10 для стимуляции фосфорно – кальциевого обмена
калия оротат 0,05 – 2 раза в день (детям 7-12 лет) за час до еды 10 дней 2 раза в год;
метилуроцил, элеутерокок.
Одним из основных и доступных методов профилактики кариеса у дошкольников и младших школьников являются экзогенная профилактика, большое значение, в которой придаётся обучению правильного ухода за полостью рта. Сначала обучаю детей младших групп ДК полосканию полости рта, затем чистке зубов щёткой без пасты; когда у ребёнка вырабатывается навык, учу пользоваться зубной пастой. В основном дети подготовительных групп имеют навыки и знания по чистке зубов, но не все родители закрепляют знания, полученные детьми. При опросах выясняется, что не все дети имеют щётку и зубную пасту.
Недостаточная гигиена полости рта, неблагоприятные условия для самоочищения зубов (отсутствие зубов - антагонистов), нахождение зубов в неполной окклюзии и другие причины, приводят к недостаточности минерализации твёрдых тканей зуба. При осмотре фиссуры таких зубов меловидного цвета, с матовым оттенком, эти зубы быстрее поражаются кариесом.
Наиболее эффективным методом экзогенной профилактики кариеса в настоящее время является герметизация фиссур постоянных моляров, средний возраст прорезывания которых в г. Архангельске определяется в 5,5-6 лет.
Герметики, в состав которых входит фтор, оказывает минерализующее действие на эмаль и создают физический барьер для кариесогенных факторов. С этой целью использую витакрил, стомасил, в последнее время - стеклоиономерный цемент «Стион» химического отверждения. Фтор, выделяющийся в ротовую жидкость, усиливает минерализацию и других зубов.
Этапы герметизации:
Удаление мягкого зубного налета со стенок и дна фиссур;
По показаниям провожу расшлифовывание;
Протравливание эмали в случае применения композитов (эвикрол) с последующим тщательным смыванием кислоты и хорошей изоляцией от слюны;
Нанесение без давления герметика;
Сошлифовка суперконтактов после отверждения материала;
Покрытие зубов фтористым лаком.
Пользуюсь лаком на основе кедровой смолы «Кедровит», обладающий антимикробным и антигезирующим действием, лаком, «Фторол», «Белагель», прозрачным лаком фирмы «Радуга». С целью профилактики применяю серебрение фиссур постоянных зубов, полоскание полости рта 0,2% раствором фтористого натрия. Часть школьников охвачена профилактикой по методу профессора Виноградовой Т.Ф. Этот метод использую реже из-за недостаточного снабжения участка 10% раствором глюконата кальция.
Экзогенная профилактика кариеса у дошкольников:
| Методы профилактики | 96-97 | 97-98 | 98-99 |
| Серебрение фиссур постоянных зубов | 36 | 28 | 24 |
| Покрытие зубов фтористым лаком | 167 | 148 | 156 |
| Полоскание рта 0,2% NaF | 132 | 128 | 129 |
| Герметизация фиссур | ------ | 8 | 17 |
| Всего | 335 | 312 | 326 |
| % охвата проф. мероприятий к общему числу детей | 51,9 | 51,5 | 52,7 |
Экзогенная профилактика кариеса у школьников:
| Методы | 96-97 | 97-98 | 98-99 |
| Метод Т.Ф.Виноградовой | 112 | 89 | 76 |
| Покрытие зубов фтор лаком | 638 | 675 | 668 |
| Серебрение фиссур постоянных зубов | 21 | 23 | 18 |
| Герметизация фиссур | 24 | 31 | 34 |
| Полоскание 0,2% раствором NaF | 695 | 712 | 634 |
| Всего | 1490 | 1530 | 1430 |
| % охвата | 80,7 | 79,8 | 75,4 |
Медико – гигиеническая работа.
Гигиеническое воспитание детей состоит из санитарно – просветительной работы и обучения рациональной гигиене полости рта. Формы и методы зависят от контингента, возраста и цели, стоящей перед аудиторией. При проведении уроков гигиены использую наглядные пособия.
В лекциях для медицинских работников и воспитателей детских садов напоминаю им о необходимости правильного глотания, жевания, дыхания детей, правильного положения тела ребёнка во время сна, о своевременном информировании родителей, чьи дети имеют вредные привычки и нарушенные функции.
Для работы с детьми младших групп детских садов использую фланелеграф, с помощью которого в доступной форме рассказываю об уходе за зубами. Детям среднего и старшего возраста сообщаю краткие данные о строении зубов, их функциях, кариесе и его осложнениях, о вредных привычках и их роли в возникновении зубо - челюстных аномалий , о мерах предупреждения стоматологических заболеваний, о правильном питании (употреблении твёрдой пищи), правильном жевании, глотании, вреде частых перекусываний. Во время бесед дети задают много вопросов. Санитарно – просветительная работа предшествует обучению гигиене полости рта и является первым этапом во внедрение первичной профилактики стоматологических заболеваний. Уроки гигиены – одна из наиболее распространённых форм гигиенического воспитания детей школьного и младшего школьного возраста. Во второй части урока обучаю детей правилам гигиены полости рта. Объясняю последовательность манипуляций при чистке зубов. Для наглядности показываю правила чистки зубов на муляже. Затем каждому ребенку чищу зубы у раковины. В конце урока провожу профилактику кариеса фторлаком. Детям уроки гигиены очень нравятся.
Старшим школьникам читаю лекции, провожу идивидуальные беседы. В предпубертатном и пубертатном периодах необходимо учитывать лёгкую ранимость личности ребёнка и вопросы гигиенического воспитания решать на уровне индивидуального общения.
Для ежедневного применения рекомендую отечественные зубные пасты фабрик:
«Свобода» г. Москва ( «Чистюля», «Каримед детский», «Парадонтол», «Парадонтол с триклозаном»).
«Уральские самоцветы» г. Екатеринбург («Фтородент», «Дракоша»)
«Невская косметика» г. Санкт-Петербург («Жемчуг-фтор», «Жемчуг-кальций», «Лесная»)
В состав этих паст входят препараты фтора, кальция, фосфора, высококачественный абразив – диоксид кремния, биоактивные и бактерицидные вещества (витамины, микроэлементы, триклозан, травяные препараты).
Зубные щётки рекомендую подбирать в зависимости от возраста с учётом состояния
твёрдых тканей зубов и тканей парадонта; учу пользоваться флоссами.
1 – музыкальная зубная щетка рекомендуется для родителей в период обучения детей в возрасте 2,5-3 лет для привития навыков по гигиене полости рта;
2-3 – чтобы заинтересовать ребенка, ручкам зубной щетки придают разнообразные формы, для перевозок применяют футляры;
4 – детская зубная щетка с небольшой изогнутой ручкой, по форме ладони ребенка, для лучшей фиксации и более удобного использования;
5 – зубная щетка с зигзагообразно подстриженными волосками, ручка покрыта резиновой прокладкой для лучшей фиксации во влажной руке;
6 – зубная щетка имеет гибкое соединение ручки и рабочей части;
7 – зубная щетка фирмы «Colgate» имеет щетины трех длин (короткие щетинки для очищения жевательных поверхностей зубов; длинные внутренние – межзубных промежутков; длинные внешние, расположенные под углом, - придесневого края);
8 – зубная щетка фирмы Oral-B имеет индикатор - щетинки синего цвета, обесцвечивание которых указывает на необходимость замены зубной щетки;
9 – зубная щетка фирмы Аквафреш – сочетает упругое соединение рабочей части и ручки, имеет специальные резиновые накладки на ручку и закругленные кончики щетины, один из лучших вариантов зубной щетки.
Учитывая низкий уровень знаний по гигиене и профилактике стоматологических заболеваний, провожу беседы с родителями, посещаю родительские собрания и педсоветы, выпускаю санбюллетени для школьных кабинетов, оформляю стенды, уголки гигиены, участвую во врачебных конференциях. Ежемесячно выделяю на медико-воспитательную работу с детьми, родителями, учителями не менее 4 часов.
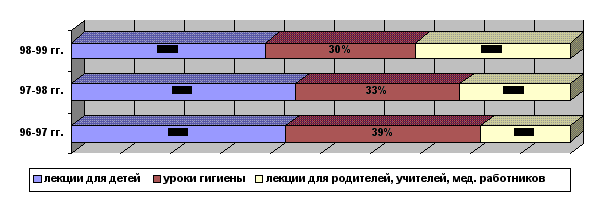
Уголок гигиены в школе №2.
Выводы.
Индивидуальный подход к детям, ответственность за их здоровье, работа с родителями и преподавателями позволили уменьшить число детей, отказывающихся от лечения, и повысить охват плановой санацией школьников до 96-97%, при 84-89% по отделению, и дошкольников до 82-85%, при 61-67% по отделению.
Работа с современными пломбировочными материалами, в том числе фотополимеризационными, герметиками, позволила добиться хорошего качества работы, о чём свидетельствует показатель количества дефектов пломб на одного обследованного 0,2 на участке, при 0,6-0,8 по отделению.
Приобретение турбинной стоматологической установки «Chiradent», галогеновой лампы «Chromalux», постоянная профилактика медицинского оборудования позволили повысить эффективность стоматологического обслуживания детского населения на участке, о чём свидетельствует показатель выполнения функции врачебной должности: 103,4%, 114,2%, 120,6% при работе без медицинской сестры.
Первичная профилактика должна быть приоритетным направлением в стоматологии. Самый эффективный метод – герметизация фиссур, которую нужно проводить уже в раннем возрасте.
Многолетняя работа в школах и ДДУ позволяет сделать вывод о необходимости введения должности помощника стоматолога (гигиениста) для осуществления ряда профилактических мероприятий по первичной профилактике кариеса.
Используемая литература:
Боровский Е.В., Данилевский Н.Ф. «Атлас заболеваний слизистой оболочки полости рта». М. «Медицина», 1981 г.
Под редакцией Виноградовой Т.Ф. «Стоматология детского возраста». М. «Медицина», 1987 г.
Виноградова Т.Ф. «Диспансеризация детей у стоматолога». М. «Медицина», 1988 г.
Виноградова Т.Ф., Максимова О.П. «Заболевания пародонта и слизистой оболочки полости рта». М. «Медицина», 1982 г.
Виноградова Т.Ф., Морозова Н.В. «Организация профилактики кариеса у детей в различных возрастных группах». М. «Медицина», 1987 г.
Варава Г.М., Стрелковский К.М. «Ортодонтия и протезирование в детском возрасте». М. «Медицина», 1979 г.
Грошиков М.И. «Некариозные поражения тканей зубов». М. «Медицина», 1985 г.
Горбатова Л.Н. «Характеристика и методика применения пломбировочных материалов при лечении зубов у детей». Учебно-методическое пособие АГМА. Кафедра детской стоматологии. 2000 г.
Зеновский В.П. «Профилактика неосложнённого кариеса зубов у детей Архангельской области». АГМИ. Методическое указание. 1978 г.
Котов Г.А., Киселёва Е.Г., Абрамов А.А., Иванова Г.А. «Профилактика кариеса фиссур». Новое в стоматологии. 1998г. №8.
Марченко А.И. «Фармакотерапия в стоматологии». Киев. «Здоровье», 1986 г.
Образцов Ю.Л. «Выявление и устранение факторов риска возникновения зубочелюстных аномалий у детей». АГМИ, 1990 г.
Шопен Ф. «Гидроксид кальция в стоматологии». Клиническая стоматология. 1997 г. №4.
«Квинтэссенция». 1997-1999 гг.
Лечение в профилактическом отделении.
В профилактическом отделении МУ «ДСП» работа организована по участковому принципу, децентрализованному методу. Я работаю на дошкольно-школьном участке №1 в состав которого входят стационарные стоматологические кабинеты школ № 1, № 2, д/к № 37, передвижные кабинеты ДДУ № 124, 166, 171. Периодически веду приём по обращаемости в поликлинике, в основном, в летнее время.
Общая численность детей на участке:
| Годы | Школьники | Дошкольники | Общее количество |
| 96-97 | 1801 | 480 | 2281 |
| 97-98 | 1928 | 540 | 2468 |
| 98-99 | 1895 | 532 | 2427 |
Соотношение возрастных групп детей на участке ежегодно меняется: число старшеклассников увеличивается, число учеников младших классов ежегодно сокращается.
Количество школьников до 14 лет и подростков 15-17 лет:
| Годы | Школьники до 14 лет | Подростки 15-17 лет |
| 96-97 | 1622 | 179 |
| 97-98 | 1645 | 283 |
| 98-99 | 1652 | 243 |
В школах имеются стационарные стоматологические кабинеты. Кабинет школы № 2 оснащен турбинной установкой УС-02, механическим креслом КЗ-2, воздушным стерилизатором ГП-23, стоматологическим инструментарием в достаточном количестве.
В 1998 году совместными усилиями администрации школы и администрации области переоборудовала кабинет школы № 1 турбинной стоматологической установкой “Chiradent” (вместо УС-30). В кабинете имеется стоматологическое кресло КСЭМ-01, сухожаровой шкаф 2В-151. В обоих школах имеются амальгамосмесители АС-1. За отчётный период кабинеты школ №1 и №2 оснащены бактерицидными лампами, раковинами с 2 мойками.
Имеются пломбировочные материалы, средства для лечения и профилактики стоматологических заболеваний, аптечки неотложной помощи.
Стоматологическую помощь дошкольникам оказываю в передвижных кабинетах, укомплектованных на это время стоматологической установкой БС-10, креслом КСРД, сухожаровым шкафом 2в-151, инструментарием. В 1999 году в д/к №37 оборудован стоматологический кабинет, оснащённый стоматологической установкой УС-30, стоматологическим креслом КСЭМ-01, что позволило улучшить качество оказания стоматоло-
гической помощи.
Плановая санация проводится в основном в дни школьных каникул. Дети, социально запущенные, со сниженным интеллектом, с неустойчивой психикой, требующие особого внимания, приглашаются с родителями на санацию в школы.
Анализ работы на участке №1.
Некоторые показатели работы на участке №1 в сравнении со средними показателями профилактического отделения МУ «ДСП» за три года.
Таблица 1
| Показатели | 96 – 97 уч. г. | 97 – 98 уч. г. | 98 – 99 уч. г. | |||
| уч. № 1 | отделение | уч. № 1 | отделение | уч. № 1 | отделение | |
| Всего детей | 1864 | 32240 | 1928 | 32552 | 1895 | 31528 |
| Осмотрено всего | 1845 | 30941 | 1915 | 30209 | 1870 | 28737 |
| % осмотренных | 98,9 | 96,0 | 99,3 | 92,8 | 98,6 | 91,1 |
| Нуждаются в санации | 597 | 15905 | 677 | 14946 | 760 | 13168 |
| % нуждающихся | 32,4 | 51,4 | 36,6 | 49,5 | 40,6 | 45,8 |
| Санировано | 560 | 13673 | 639 | 12659 | 705 | 11169 |
| % санированных | 93,8 | 86,0 | 94,3 | 84,7 | 92,7 | 84,8 |
| Интактных всего | 340 | 4666 | 345 | 4386 | 309 | 4224 |
| % интактных | 18,4 | 15,1 | 18,0 | 14,5 | 16,5 | 14,7 |
| Ранее санированных всего | 908 | 10370 | 893 | 10877 | 787 | 11345 |
| % ранее санированных | 49,2 | 33,5 | 46,6 | 36,0 | 43,0 | 39,5 |
| Охват плановой санации % | 97,9 | 89,0 | 97,2 | 85,8 | 96,0 | 84,8 |
| Распространённость кариеса % | 81,5 | 85,5 | 81,9 | 85,5 | 82,7 | 83,3 |
| Прирост кариеса | 0,3 | 0,5 | 0,3 | 0,4 | 0,4 | 0,4 |
| Интенсивность кариеса | 1,4 | 2,2 | 1,5 | 2,2 | 2,0 | 2,2 |
| Прирост дефектов пломб | 0,2 | 0,8 | 0,2 | 0,6 | 0,2 | 0,6 |
| Индекс здоровья % | 67,0 | 48,0 | 64,7 | 50,5 | 59,5 | 53,3 |
| Количество зубов, подлежащих удалению на 1000 осмотренных | 3,0 | 4,3 | 2,1 | 5,0 | 1,6 | 4,4 |
| Количество осложнённого кариеса на 1000 осмотренных | 16,8 | 17,8 | 18,2 | 20,6 | 20,8 | 21,1 |
| Количество ранее удалённых зубов на 1000 осмотренных | 3,2 | 11,1 | 2,0 | 8,5 | 2,6 | 11,4 |
Количество школьников, планируемых для санации увеличивается за счёт учащихся, прибывающих из различных районов города (Маймаксы, Соломбалы, Посёлка Первых пятилеток) и районов области (Ленского, Онежского, Лешуконского).
Увеличивается число классов коррекции, выравнивания и классов с детьми замедленного психического развития. На 1999 год число таких классов на участке составило 7, с числом учащихся 125. Санация таких детей требует специального подхода и затрат большего количества времени.
Показатель распространённости кариеса на участке увеличивается с 81,5 % (1996-1997 гг.) до 82,7 % (1998-1999 гг.), оставаясь ниже показателя отделения. Прирост кариеса на участке в 1996-1997 гг. был ниже показателя отделения, а в1998-1999 гг. сравнялся с ним. Наблюдается увеличение интенсивности кариеса с 1,4 (1996-1997 гг.) до 2,0 (1998-1999 гг.) при ежегодном показателе по отделению 2,2.
Рост стоматологических заболеваний связываю с длительным снижением уровня жизни населения, ухудшением здоровья беременных женщин, ростом соматических заболеваний, ухудшением качества пищевых продуктов и питьевой воды, неблагоприятной экологичиской обстановкой в регионе.
Процент осмотренных детей выше, чем по отделению и в 1998-1999 гг. составил 98,6 % при показателе по отделению 91,1 %. Процент нуждающихся в санации ежегодно увеличивается, оставаясь ниже показателя по отделению на 5,2 % (1998-1999 гг.). Рост числа детей, нуждающихся в санации идёт за счёт вновь прибывших, в том числе первоклассников не посещавших детские сады и не санированных при поступлении в школу.
Процент санированных от нуждающихся на участке выше, чем по отделению и составляет 92,7 % к 84,8 % в 1998-1999 гг. Индекс здоровья снижается пропорционально снижению числа ранее санированных и интактных. Количество случаев осложнённого кариеса на 1000 осмотренных увеличилось с 31 в 1996-1997 гг. до 39 в 1998-1999 гг. за счёт вновь прибывших детей. Прирост дефектов пломб на одного обследованного остаётся постоянным и составляет 0,2 , что ниже среднего показателя по отделению (0,8 в 1996-1997 гг. и 0,6 в 1997-1999 гг.), что указывает на качественную лечебную работу с использованием хороших пломбировочных материалов: амадента и композиционных материалов.
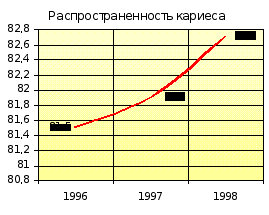
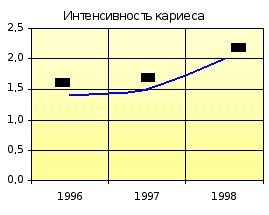
Рабочее место стоматолога в школе №2.
Количественные и качественные показатели работы на участке №1 в сравнении со средними показателями профилактического отделения МУ «ДСП»
Таблица 2
| Показатели | 96-97 уч.г. | 97-98 уч.г. | 98-99 уч.г. | |||
| уч. №1 | Отделение | уч. №1 | отделение | уч. №1 | отделение | |
| Рабочих дней всего | 208,7 | 3771,0 | 246,6 | 3703,2 | 242,0 | 3295,9 |
| Всего посещений | 2702 | 50037 | 2943 | 50378 | 3076 | 46599 |
| Из них первичных | 2178 | 36979 | 2302 | 37165 | 2243 | 34171 |
| Первичных в день | 10,4 | 9,8 | 9,3 | 10,0 | 9,3 | 10,4 |
| Посещений в день | 12,9 | 13,1 | 12,0 | 13,6 | 12,7 | 14,0 |
| Всего пломб | 1242 | 27516 | 1583 | 24595 | 1785 | 19965 |
| Пломб в день | 6,0 | 7,3 | 6,4 | 6,6 | 7,4 | 6,1 |
| В т.ч. неосложнённого кариеса постоянных зубов | 934 | 18653 | 983 | 15888 | 1082 | 13606 |
| В т.ч. осложнённого кариеса постоянных зубов | 31 | 553 | 35 | 404 | 39 | 410 |
| Удельный вес неосложнённого кариеса постоянных зубов | 96,8 | 97,1 | 96,5 | 97,5 | 96,5 | 97,0 |
| Пломб из амальгамы | 193 | 4261 | 151 | 1835 | 195 | 2705 |
| Всего санаций | 682 | 12379 | 780 | 11000 | 859 | 9309 |
| Санаций в день | 3,3 | 3,3 | 3,3 | 3,0 | 3,7 | 2,8 |
| Всего оздоровлено | 2148 | 33676 | 2260 | 33241 | 2246 | 31070 |
| Оздоровлено в день | 10,3 | 8,9 | 9,3 | 9,0 | 9,3 | 9,4 |
| Всего УЕТ | 5463,5 | 93059 | 6058,0 | 91841 | 6396 | 84822 |
| УЕТ в день | 26,2 | 24,7 | 24,6 | 24,8 | 26,4 | 25,7 |
| Посещений на одну санацию | 4,0 | 4,0 | 3,6 | 4,6 | 3,5 | 5,0 |
| Посещений на одну пломбу | 2,2 | 1,8 | 1,9 | 2,0 | 1,7 | 2,3 |
| Пломб на одного первичного | 0,6 | 0,7 | 0,7 | 0,7 | 0,8 | 0,6 |
| Пломб на одного санированного | 1,8 | 2,2 | 2,0 | 2,2 | 2,0 | 2,2 |
| Выполнение функции Врачебной должности | 103,4 % | ----------- | 114,2 | ----------- | 120,6 | ----------- |
В 1996-1997 гг. число рабочих дней меньше в связи с заболеванием. Количество первичных в день на участке ниже показателя в среднем по отделению на 0,4 , а посещений на 1,1 в связи с отсутствием на участке медсестры из-за неукомплектованности кадрами профилактического отделения. Количество пломб в день на участке ежегодно увеличивается с 6,0 в 1996-1997 гг. до 7,4 в 1998-1999 гг. в связи с ростом заболеваемости у детей. Средний показатель удельного веса неосложнённого кариеса составляет 96,6 %, что на 0,7 % меньше показателя отделения. Количество случаев осложнённого кариеса увеличивается в связи с ежегодным прибыванием старшеклассников во вновь формируемые правовые классы. Средний показатель числа оздоровленных в день на участке 9,6 против 9,1 по отделению. Число санаций в день выше, чем по отделению и составляло в 1998-1999 гг. 3,7 к 2,8. В отличие от показателей по отделению снижается число посещений на одну пломбу (с 2,2 до 1,7) и одну санацию (4,0 до 3,5).
В связи с проблемами вызова учащихся с уроков стараюсь использовать метод максимальной санации в одно посещение. Количество УЕТ, выработанных в день 25,7 при норме 21 УЕТ.
Выполнение функции врачебной должности составило по отчётным годам соответственно 103,4 %, 114,2 % и 120,6 %.
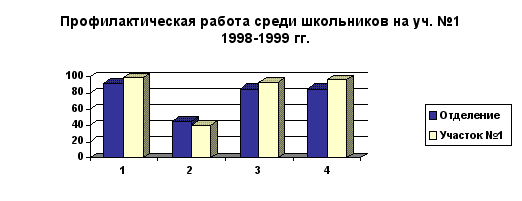
1 - % осмотренных
2 - % нуждающихся в санации
3 - % санированных от нуждающихся
4 – % охвата плановой санацией

Диспансеризация детей у стоматолога, разработанная профессором Виноградовой Т.Ф. остаётся актуальной в связи с высокой распространённостю и интенсивностью кариеса.
В начале каждого учебного года при заполнении паспортов классов анализируется количественный и возрастной состав учащихся, у фельдшера школы беру данные о группе здоровья и соматических заболеваниях у вновь прибывших учеников, у военрука (или учителя ОБЖ) – списки допризывников, которые санируются в первую очередь вместе с учащимися III диспансерной группы. Коррекцию диспансерных групп провожу в начале учебного года.
Диспансеризация предусматривает плановую профилактику и лечение стоматологических заболеваний с учётом соматической и стоматологической патологии. В конце учебного года по данным годового отчёта составляю план-график участкового стоматолога, где планирую периодичность осмотра и лечения детей разных диспансерных групп с указанием количества рабочих дней, необходимых для осмотра, санации, профилактических мероприятий в каждой диспансерной группе. Составляется график санации школ и ДДУ на каждый год с указанием срока санации детей каждого объекта. График согласовывается с зав. отделением «ДСП» и мед. работниками детских садов и школ. В последние годы не всегда удавалось следовать срокам, запланированным графиком. Причиной этого было уменьшение количества учебных дней в связи с заболеваниями учителей.
Диспансерные группы формируются с учётом общего здоровья, степени активности кариеса и тяжести заболевания краевого пародонта, а также заболеваний хирургического и ортодонтического профиля. Диспансеризация – это динамический процесс. Дети, находящиеся в одной диспансерной группе могут быть переведены в другую группу в зависимости от активности или стабилизации, как соматической, так и стоматологической патологии.
Выделяю 3 группы диспансеризации:
I. Группа:
здоровые дети, не имеющие стоматологических заболеваний;
здоровые дети, имеющие один или несколько следующих признаков:
а. компенсированная форма кариеса;
б. гингивиты, обусловленные негигиеническим содержанием рта, отсутствием функции зубов, некачественными пломбами.
Первую группу осматриваю и санирую один раз в год.
П. Группа:
дети с хроническими заболеваниями внутренних органов, не имеющие стоматологических заболеваний;
здоровые дети, имеющие:
а. субкомпенсированную форму кариеса;
б. гингивиты, обусловленные аномалиями прикуса;
в. зубы, леченные по поводу осложненного кариеса (период реабилитации);
дети, перенесшие:
а. воспалительные процессы челюстно-лицевой области;
б. операцию удаления доброкачественного образования.
дети, находящиеся на аппаратурном лечении.
Вторую группу осматриваю и санирую два раза в год с интервалом в шесть месяцев.
III. Группа:
дети с хроническими заболеваниями внутренних органов с суб- и декомпенсированной формой кариеса;
здоровые дети, имеющие один или несколько следующих признаков:
а. декомпенсированную форму кариеса;
б. все формы очаговой деминерализации;
в. тяжелые формы гипоплазии эмали;
г. локализованный или генерализованный пародонтит;
д. травматические повреждения зубов с несформированными корнями;
е. пораженные атипичные кариесрезистентные поверхности зубов;
ж. пораженные кариесом один или два фронтальных зуба к 10 годам.
Третью группу детей осматриваю и санирую 3 раза в год через каждые 3-4 месяца.
Далее провожу санацию школьников в соответствии со сроками диспансеризации.
Учётно-отчётная документация участка:
Санационная карта ф. № 267.
Медицинская карта стоматологического больного ф. № 043/у.
Лист ежедневного учета врача-стоматолога ф. 037-у.
Сводная ведомость учета работы врача-стоматолога ф. № 39/2-у 88.
Статистический талон ф. № 025-2/у.
Паспорт класса.
Паспорт школы.
Паспорт класса II-й диспансерной группы.
Паспорт класса III-й диспансерной группы.
В течение 3 лет для пломбирования кариозных полостей применяла пломбировочный
материал ССТА-01, амадент, эвикрол, компадент, стомадент. В 1999 году приобрела на деньги спонсоров галогеновую лампу “Chromalux” и начала работу со светоотверждаемым материалом “Призмафил”.
В качестве изолирующих подкладок использую Стион-АПХ, Base Line – глассомеры, уникальным свойствам которых является выделение природного фтора, усиливающего минерализацию твёрдых тканей зуба. В качестве лечебных подкладок использую пасты с гидроокисью кальция (кальцин, кальмецин, кальрадент). Для заполнения корневых каналов использую как нетвердеющие пасты: этоний, так и твердеющие: цинк-эвгеноловую, эвгедент, тимодент, пасту Гениса.
Развитие эндодонтии требует более тщательного подхода к методике и материалам для обтурации КК. Имеются данные о токсичности и раздражающем действии паст, в состав которых входит эвгенол, резорцин, формалин. Это заставляет искать более щадящие препараты: стиодент – стеклоиономер, эвгедент с гидроксил аппатитом кальция, фосфодент с фосфатом серебра. В качестве защитных повязок использую безэвгенольную пасту “Темпопро”, которая обеспечивает герметизм, не пропускает пары фенола, формалина, мышьяковистой пасты, что исключает ожоги слизистой оболочки рта. В качестве силантов использую 5% фтористый цемент, эвикрол.
С нового учебного года планирую начать герметизацию фиссур светоотверждаемыми композитами.
За три отчётных года внедрила:
ВОЗ формулу обозначения зубов;
для пломбирования зубов: фотополимеризационный материал “Призмафил”,
стеклоиономеры реставрационные и подкладочные Стион-РС, Стион-АПХ, Base Line.
герметизацию фиссур постоянных моляров стомасилом;
для профилактики кариеса на индивидуальном уровне фторсодержащие таблетки;
переоборудовала кабинет школы №1 турбинной стоматологической установкой “Chiradent”
приобрела полимеризационную лампу “Chromalux”
оснастила кабинеты школ №1 и №2 бактерицидными лампами и мойками с двумя раковинами
оборудовала стационарный стоматологический кабинет в д/к № 37 УС-30;
Работа по подготовке к действию
в чрезвычайных ситуациях мирного и военного времени.
Я, Токуева Татьяна Илларионовна, врач-стоматолог, состою в штате муниципального учреждения “Детская стоматологическая поликлиника”. Объектом моей работы является школа №1.
I. На территории города возможны следующие ЧС:
Транспортные аварии на железнодорожном и автомобильном транспорте. Маневровые работы на ст. Исакогорка могут привести к сходу цистерн, содержащих АХОВ, с рельс, взрывам, пожарам в момент нахождения пассажирских поездов на станции. Потери среди населения могут составить более 1000 человек. При авариях на автотранспорте возможна разгерметизация контейнеров с хлором, взрывы при перевозке ГСМ.
Аварии на химически опасных объектах. Запасы хлора, аммиака, соляной кислоты имеются на 17 объектах города. Суммарное количество АХОВ на них составляет 309,1 тонны: хлора – 136,6 т; аммиака – 52,5 т; соляной кислоты (38%) – 30 т, 25% - 120 т.
В результате аварии с выбросом АХОВ площадь заражения может составить 2,6 кв. км. с
количеством поражённых более 11.000 человек.
Аварии на коммунально-энергетических сетях. При отключении всех водогрейных котлов может произойти прекращение теплоснабжения 9056 квартир, где проживает около 300000 человек. При авариях на магистральных водоводах без воды могут остаться жители соответствующих округов более двух суток.
Возможны ЧС природного характера: сильные морозы, снегопады, высокие уровни воды; биолого-социального характера: массовые инфекционные заболевания, пожары, взрывы, обрушения зданий.
II. Школа №1 находится на пересечении Троицкого проспекта и улицы Комсомольская. Представляет из себя 3-х этажное кирпичное здание с подъездным путём со стороны улицы Комсомольская. Рядом со школой находятся следующие потенциально опасные объекты: кинотеатр «Искра», жилые 5-ти этажные кирпичные здания, церковь с дворовыми постройками, недостроенное здание кардиологического корпуса. В связи с этим можно ожидать следующих ЧС: террористические акты в здании школы или на соседних объектах, взрывы, пожары, попадание школы в зону химического заражения, аварии на теплоэнергетических сетях.
III. В мирное время совместно с фельдшером школы №1 вхожу в состав группы оказания неотложной помощи. Среди учителей и учащихся старших классов проводила практические занятия по оказанию само- и взаимопомощи при возникновению ЧС. Совместно с военруком школы участвовала в учебной эвакуации детей при пожаре (вывод детей через запасной выход).
В стоматологическом кабинете есть репродуктор для прослушивания сигналов штаба гражданской обороны. Имеются следующие средства индивидуальной защиты: ватно-марлевые повязки, колпаки, запасные халаты, дезинфицирующие средства: настойка йода, бриллиантовая зелень, натрия гидрокарбонат, аптечка неотложной помощи.
IV. В военное время МУ ДСП совместно с ОДКБ участвуют в создании МПБД №10 на 1200 мест. Отделение челюстно-лицевой хирургии на 25 коек разворачивается на базе МУ ДСП. Моя функция на период военного время уточняется.
V. Ежегодно обучаюсь по 35 часовой программе подготовки врачей и среднего медицинского персонала с отработкой практических навыков по оказанию медицинской помощи пострадавшим в условиях ЧС и действиями по сигналам ГО. Владею навыками оказания неотложной помощи при наружном кровотечении, обмороке, коллапсе, шоке, остановке дыхания. На практическом занятии отработала навыки сердечно-легочной реанимации на муляже «Резус-Анна» (искусственное дыхание «рот в рот», «рот в нос», непрямой массаж сердца).
Сдала зачеты по ООИ, ВИЧ-инфекции. Среди врачей среднего медицинского персонала прочитала лекции:
| Годы | Темы лекций | Аудитория | Количество слушателей |
| 96-97 | Оказание неотложной помощи при переломах конечностей | врачи | 15 |
| 97-98 | Первая помощь при обморожении и замерзании | медсёстры | 12 |
| 98-99 | Способы эвакуации поражённых Остановка кровотечения | врачи, м / с м / с | 26 16 |
В апреле 1999 года принимала участие в объектовой тренировке по теме: «Особо опасные инфекции» на объекте МУ ДСП, изучила их клинические признаки и способы их профилактики.
Используемая литература:
Алтунин А.Т. «Гражданская оборона»
Булгаков В.М. «Первая медицинская помощь»
Бурназян А.Н. «Руководство по медицинской службе»
Барачевский Ю.Е. «Организационные основы территориальной службы медицины катастроф».
Начальник объекта ГО / Фуртиков А.Я. /
Начальник штаба ГО / Думкина Е.А. /
Больной В., 7 лет. DS: системная гипоплазия, бороздчатая форма.
Больной Е., 12 лет. DS: флюороз, меловидно – крапчатая форма.
Некариозные поражения зубов.
По данным профессора Фёдорова Ю.А. второе место после кариеса (72-80%) занимают некариозные поражения зубов. Причинами этого являются:
ухудшение здоровья женщин и антенатальная патология;
нарушение функции эндокринных желёз;
ухудшение здоровья детей, особенно до 3-х лет (время минерализации фиссур, контактных поверхностей временных зубов);
выхаживание недоношенных детей;
рост потребления углеводов, газированных напитков;
нарушение технологии фторирования воды в Архангельске и Новодвинске (до 1991 года) и много других причин.
Чаще в своей работе сталкиваюсь с очаговой, местной и системной гипоплазией, особенно пятнистой формой, флюорозом. По данным доцента АГМА Юшмановой Т.Н. распространённость флюороза в Архангельске среди детей в возрасте 12 лет состовляет 68,5%.
Причиной местной гипоплазии является:
травма зачатка (вколачивание в зачаток постоянного зуба)
воспалительный очаг (периодонтит) в области корней молочных зубов
переломы челюсти (когда линия перелома проходит через зачаток постоянного зуба)
операционные травмы (киста)
опухоли
При очаговой форме гипоплазии поражается 1 или 2 зуба, чаще на верхней челюсти, с локализацией на режущем крае или жевательной поверхности премоляров. Это дефект эмали без блеска шероховатый, быстро переходящий в кариес, при местной гипоплазии поражается более двух зубов.
Для системной гипоплазии характерно поражение симметричных зубов, развивающихся в одни и те же сроки. Клиника зависит от стадии действия поражающего фактора. Объективно пятнистая форма гипоплазии характерезуется наличием пятен различной величины, окраски и формы. В более тяжёлых случаях недоразвитие зубных тканей проявляется в виде чашеобразных и точечных углублений, бороздок. При обработке очагов гипоплазии и флюороза анилиновыми красителями окрашивание не происходит в отличии от начальных форм кариеса. Для флюороза характерно поражение симметричных зубов. Различают: штриховую, пятнистую, меловидно-крапчатую (уже с минус-тканью), эрозивную и деструктивную формы.
Успех лечения зависит от клинической формы. Лечение общее и местное:
Общее:
реминерализующая терапия с 3-х летнего возраста в сочетании с глицерофосфатом кальция в течение месяца (7-9 лет – 0,5 гр; 10-13 – 1 гр; 14-16 – 1,5 гр. в течение месяца, 2-3 курса в год)
аппликации с глицерофосфатом кальция за час до еды
с 10 лет добавляют биопрепараты (кламин – для улучшения усвояемости кальция, 0,5 гр. 3 раза в день в течении месяца, за 30 мин. до еды)
поливитамины (комплевит, квадевит)
Местно:
аппликации с зубными пастами, содержащим и кальций, и фтор: «Жемчуг», «Чебурашка», «Бэмби» по 10 минут 1 раз в день; маленьким детям 2 раза в день по 5 минут (можно с помощью капп) после полоскания пищу не принимать 1 час.
электрофорез с 2,5% глицерофосфата кальция №10 по 15 минут через день, с последующими аппликациями 1% фторида кальция на 15 секунд (при этом кальций и фтор внутрь не назначать).
При глубоких дефектах эмали показано пломбирование, если корень не сформирован истончённую эмаль защищают подкладками из стеклоиономеров. При грубых нарушениях показано винирование или протезирование. Перед винированием в течение месяца проводится реминерализующая терапия, эмаль при этом не протравливается.
АТТЕСТАЦИОННЫЙ МАТЕРИАЛ
С АНАЛИЗОМ РАБОТЫ ЗА ТРИ ГОДА 1997-1999 гг. ВРАЧА-СТОМАТОЛОГА
МУ “ДЕТСКАЯ СТОМАТОЛОГИЧЕСКАЯ ПОЛИКЛИНИКА”
ТОКУЕВОЙ Т.И.
г. АРХАНГЕЛЬСК
2000 г.
Периодонтиты.
При диагностике пользуюсь классификацией профессора Виноградовой Т.Ф., основанной на клиническом течение заболевания (острый, хронический, обострившийся) и патоморфологических изменениях (острый серозный, острый гнойный; хронические: гранулемотозный, гранулирующий и фиброзный). В связи с проведением ежегодной санации детей и соблюдением сроков диспансеризации периодонтиты в школах встречаются редко.
У детей, как и у взрослых, чаще встречаются хронические формы в первых молярах и центральных резцах верхней челюсти. Периодонтиты моляров возникают чаще, как осложнение кариеса. Периодонтиты центральных резцов являются, как правило, следствием травм.
Во временных зубах встречаются все формы периодонтитов, но преобладает хронический гранулирующий периодонтит, патологический процесс чаще локализуется в области бифуркации корней. Хронические периодонтиты временных зубов протекают часто бессимптомно. Основным диагностическим признаком является рентгенография, по которой определяется характер деструктивных изменений в периодонте, степень распространения патологического процесса на фолликулы и зачатки постоянных зубов. Временный зуб подлежит удалению в следующих случаях:
патологический процесс распространился на зачаток постоянного зуба, на что указывает разрушение кортикальной пластинки фолликула;
при перфорации дна кариозной полости
обострении процесса после 3-х посещений
резорбции корней на 2/3 длины
негативное поведение ребёнка
Хронические периодонтиты постоянных зубов у детей развиваются как первично-хронический процесс. Коронка зуба чаще изменена в цвете. Полость зуба открыта или закрыта. На слизистой оболочке десны может быть свищевой ход. ЭОД-100-200 мА. Для правильной диагностики и выбора метода лечения необходима рентгенограмма. Без рентгенологического исследования нельзя начинать лечение зуба. Основные принципы лечения периодонтитов:
- воздействие на микрофлору микро и макроканалов зуба;
- снятие воспаления в периодонте;
- обтурация каналов.
При лечении периодонтитов большое внимание должно уделяться эндодонтической обработке каналов.
Механическая обработка корневых каналов при периодонтите проводится с целью удаления инфицированных слоев дентина, расширения каналов для последующего качественного их пломбирования. Раскрываю полость зуба, снимаю нависающие края для создания хорошего доступа к устью канала. Далее – раскрываю и расширяю устья канала, для более удобного его прохождения, использую шаровидные боры и дрильборы на малых оборотах. Определяю длину корня корневой иглой. Путридные массы удаляю под прикрытием антисептика, фракционно. Затем снимаю корневым буравом наиболее инфицированный слой дентина, выравниваю стенки рашпилем. Инструментальную обработку каналов заканчиваю расширением на уровне дентинно – цементного соединения (0,5-1 мм до анатомической верхушки). При использовании эндодонтического инструментария фирмы «Maillefer» применяю методику расширения каналов от меньшего размера к большему. При наличии деструктивных изменений в костной ткани провожу раскрытие верхушечного отверстия. Пломбирование каналов провожу до апикального отверстия.
Для химического расширения каналов начала применять: 3% гипохлорит натрия. Для медикаментозной обработки каналов применяю: 3% хлорамин, 3% перекись водорода, 0,01-0,03% раствор хлоргексидина, канал-дез.
Пломбирование каналов провожу на всю длину корня, медленно твердеющими пастами с антисептическим и противовоспалительным действием: цинкэвгеноловой, эвгедентом, эндометазоновой, резодентом.
При незначительном выведении пломбировочного материала за верхушку и возникновении постпломбировочных болей, можно назначить дарсонвализацию 3-5 процедур, по 3 мин. ежедневно или через день, магнито-инфракрасную лазерную терапию аппаратом МИЛТА 3-5 процедур по 5 мин. ежедневно. При лечении зубов с незаконченным формированием корня главной задачей является сохранение зоны роста корня. Поэтому все эндодотические манипуляции должны проводиться осторожно, без применения прижигающих средств (фенол, формалин). Недопустимо для остановки кровотечения применение диатермокоагуляции, целесообразнее пользоваться гемостатической губкой, альгипором, статином. При пломбировании каналов в апикальную часть вводится одонтотропная паста, на основе гидрата окиси кальция («Hipocal»,«Pulpdent»), далее твердеющие пасты (цинк-эвгеноловая, эвгедент, эвгецент, Endomethasone, Esteson, Resoplast, диакет). В случае гибели ростковой зоны необходимо провести качественную эндодонтическую обработку и пломбирование корневого канала твердеющей пастой, обладающей высокими бактерицидными свойствами. В однокорневых зубах при наличии свищевого хода лечение провожу в одно посещение. В многокорневых зубах при искривлении плохопроходимых каналах применяю электрофорез с 5% йодистым калием. В последующем каналы допломбировываю пастой.
Дети после лечения хронических периодонтитов при несформированном корне находятся на диспансерном учёте со сроками наблюдения через 3-6-12 месяцев, до окончания формирования корня.
Показатели плановой санации дошкольников
Таблица 3
| Учебный год | ||||||
| 1996/97 | 1997/98 | 1998/99 | ||||
| Уч. №1 | отд. | Уч. №1 | отд. | Уч. №1 | отд. | |
| Количество дошкольников | 480 | 10099 | 540 | 9927 | 532 | 8746 |
| Индекс здоровья | 62,0 | 47,6 | 53,0 | 47,2 | 52,3 | 52,39 |
| Осмотрено дошкольников всего %% осмотренных | 415 86,4 | 8027 79,5 | 455 84,2 | 7918 79,8 | 464 87,2 | 6607 75,5 |
| Подлежало санации всего %% детей подлежавших санации | 161 38,7 | 4203 52,4 | 213 46,8 | 4185 52,9 | 209 45,0 | 3134 47,4 |
| Санировано из числа подлежавших санации %% санированных из числа подлежавших санации | 152 94,4 | 2983 71 | 201 94,3 | 2933 70,1 | 193 92,3 | 1878 59,9 |
| Ранее санированных всего %% ранее санированных | 87 20,9 | 1601 20,0 | 74 16,2 | 1367 17,2 | 102 21,9 | 1278 19,3 |
| Количество детей с интактными зубами %% детей с интактными зубами | 171 41,0 | 2223 27,7 | 168 36,9 | 2366 29,9 | 141 30,3 | 2195 33,2 |
| Охват плановой санацией | 85,0 | 67,4 | 82,0 | 67,2 | 82,0 | 61,2 |
| Кол-во случаев осложненного кариеса Временных зубов на 1000 обследованных Постоянных зубов на 1000 обследованных | 115,6 -------- | 126,0 0,75 | 90,1 ------- | 94,1 0,63 | 73,2 --------- | 72,8 1,2 |
| Всего наложено пломб | 340 | 6151 | 480 | 6071 | 401 | 2,0 |
| Количество пломб на 1 санированного | 2,3 | 2,1 | 2,3 | 2,1 | 2,0 | 2,0 |
| Прирост кариеса на 1 обследованного: Во временном прикусе В постоянном прикусе | 0,48 0,01 | 0,7 0,05 | 0,72 0,02 | 0,64 0,042 | 0,64 0,01 | 0,5 0,03 |
| Интенсивность кариеса во временном прикусе на 1 обследованного на 1 имеющего кариес | 2,1 5,0 | 2,6 4,7 | 2,1 4,5 | 2,5 3,5 | 2,0 4,0 | 2,0 3,0 |
Количество дошкольников на участке №1 с 480 человек в 1996-1997 гг. увеличилось до 532 человек 1998-1999 гг. за счёт вновь открывающих групп. В частности, в д/к № 124 - для детей с церебральным параличом, в д/к № 37 – логопедической группы и круглосуточной социальной для детей из неблагополучных семей, более других нуждающихся в санации полости рта.
Распространённость кариеса увеличилась с 60 % в 1996-1997 гг. до 67 % в 1998-1999 гг. Этому способствует рост соматических заболеваний, несбалансированное (с преобладанием углеводов) питание дома и в детских садах, увеличение числа детей, находящихся на попечении родственников. Индекс здоровья снизился до показателя по отделению и составил 52,3 % в 1998-1999 гг. В то же время интенсивность кариеса во временном прикусе на одного обследованного и одного имеющего кариес снижается как на участке, так и по отделению в связи со своевременным проведением лечебных и профилактических мероприятий. Охват плановой санацией снизился за счёт уменьшения числа детей с интактными зубами и составил в 1998-1999 гг. 82 % против 61,2 % в отделении.
Для оказания стоматологической помощи детям ДДУ в необходимом объёме и хорошего качества требуется улучшение материально-технической базы профилактического отделения.
Профилактическая работа.
Национальной программы стоматологических заболеваний в России нет. Существуют региональные программы, финансируемые из местного бюджета, которые не могут решить проблему, учитывая высокую распространённость стоматологических заболеваний. Не финансирование профилактических мероприятий и в системе ОМС отрицательно сказывается на профилактике стоматологических заболеваний.
Профилактика в стоматологии – это умение управлять физиологическими процессами в тканях и органах зубочелюстной системы.
Для своевременного выявления и устранения факторов риска, способствующих возникновению зубочелюстных аномалий, нужны знания о закономерности развития лицевого скелета во время беременности и после рождения ребёнка, периоды активного роста челюстей и стабилизации, их периодичность.
Важнейшее значение имеют закономерности чередования активного роста костей лицевого и мозгового черепа после рождения ребёнка, (6 мес; 3-4 года; 7-11 лет; 16-19 лет), закономерности развития челюстей в зонах роста.
Для сроков проведения эндо- и экзогенной профилактики кариеса необходимо помнить о сроках и стадиях созревания эмали:
первичная минерализация (с 18 недель беременности у временных зубов, первые три года жизни у постоянных);
вторичная (окончательная) перед прорезыванием зубов;
третичная – после прорезывания зубов.
Если в первом и втором периоде процесс идёт через пульпу, то в третьем – через минерализующие свойства слюны (3 года после прорезывания) – это время активной реминерализующей терапии.
Знание возрастных особенностей строения костей, кровообращения в них, стадий развития пульпы зубов у детей, свойств и функций слюны – помогут врачу своевременно предотвратить заболевание или оказать квалифицированную помощь на ранних стадиях заболевания. Профилактика в стоматологии должна быть направлена на предупреждение всей зубочелюстной патологии.
Пути профилактики:
Оздоровление внешней среды.
Повышение защитных свойств организма (медикаментозными и немедикаментозными средствами).
Воздействие на функции слюны.
Повышение резистентности твёрдых тканей зуба к кариесу.
Гигиеническое воспитание населения.
Специфическая профилактика кариеса основана на эндо- и экзогенном воздействии фтора на твёрдые ткани зуба до и после их прорезывания.
Фтор при приёме внутрь:
улучшает иммунную систему, попадая через кровь в эмаль, вызывает образование более резистентной к действию кислот кристаллической структуры эмали;
фториды в полости рта снижают метаболизм сахаров бактериями, что приводит к снижению кислотообразования и роста зубного налёта.
В организованных детских коллективах, школах, ДДУ делается акцент делается на местную профилактику, проводимую с меньшими затратами и строго индивидуально.
До назначения препаратов фтора определяется кариесвосприимчивость с помощью теста эмалевой резистентности. Способ позволяет оценить соотношение процессов де- и реминерализации.
После чистки зубов на центральный резец верхней челюсти наносится 1 капля однонормального раствора HCl на 5 секунд, ватой одним движением снимаем раствор, затем окрашиваем 2% метиленовым синим (можно воспользоваться колор-тестом, жидкость №3). От степени прокрашивания протравленного участка эмали зуба судят по оттеночной типографской шкале синего цвета. Результат оценивается по 10-ти польной шкале (одно поле 10%). Если кариесвосприимчивость 50% и выше – нужны профилактические мероприятия, если ниже – нет. В этом случае пасты с фтором нужно рекомендовать с осторожностью, в небольших количествах, после чистки зубов энергично полоскать рот. Этим же тестом определяется реминерализующая способность слюны, т.е. время восстановления структуры эмали на протравленном участке.
Согласно приказа № 112 от 01.12.1995 г. « О внедрении массовых методов профилактики стоматологических заболеваний среди детей г. Архангельска » провожу разъяснительную работу на собраниях с родителями, воспитателями, медицинскими работниками о целесообразности эндогенной профилактике кариеса фторсодержащими препаратами.
Требования, которые необходимо соблюдать при назначении препаратов фтора внутрь:
Ребёнку может быть назначена только одна лекарственная форма.
Назначение препаратов согласовывается с педиатром.
Препараты назначаются при содержании фтора в воде менее 0,5 мг на литр.
Препараты нельзя назначать вместе с препаратами кальция.
Назначение препаратов, содержащих фтор не допускается, если:
Ребёнок употребляет фторированную воду, молоко или соль.
Имеются признаки гипервитаминоза А и Д.
Имеются противопоказания по общему состоянию.
В качестве фторсодержащих таблеток рекомендую флюорат натрия и фторид натрия:
Tab. Natrii fluorati 0,001
В 1 таблетке содержится 1,0 мг NaF
Дозировка по 1 таблетке в день детям с 3-х до 6-ти лет,
по 2 таблетки в день детям с 7-ми до 14-ти лет.
Tab. Natrii fluoridi 0,0011
В 1 таблетке содержится 1,1 мг NaF
Дозировка по 1 таблетке в день детям с 3-х до 6-ти лет,
по 2 таблетки в день детям с 7-ми до 14-ти лет.
В упаковке 250 таблеток.
По рекомендации Минздрава СССР от 1986 года фторсодержащие таблетки рекомендуется
принимать ежедневно в течении 240-250 дней в году с перерывом на летние месяцы, детям с 2-х лет до 15 лет, т.е. до полной минерализации тканей зубов.
Детям младшего возраста рекомендую «Витафтор», содержащий фторид натрия и комплекс витаминов (A, C, D2 ) в дозировке:
детям до года – по 1 капле на 1 кг веса в сутки;
от года до 6 лет – по 0,5 чайной ложки;
после 6 лет – по 1 чайной ложке в день.
Препарат принимают во время или после еды в течение месяца, затем двухнедельный перерыв. Повторные курсы проводят до 6 раз в год.
Детям среднего и старшего возраста советую пользоваться фтористыми гелями: «Флюодент», «Флюокаль», «Эльмекс», которые наносятся зубной щёткой на чистые зубы на 1-5 минут ( в зависимости от степени активности кариеса ). После аппликации не рекомендуется полоскать рот в течение 30 минут. Частота использования 2 раза в год по 3-5 аппликаций.
К эндогенной профилактике можно отнести сбалансированное четырёхразовое питание без частых перекусываний, ограничение мучных, кондитерских изделий, карамели, которые способствуют загрязнению полости рта пищевыми остатками и развитию кислотообразующей микрофлоры, ограничение приёма газированных напитков, вызывающих образование эрозии эмали.
Из общеукрепляющих препаратов целесообразно назначить:
поливитамины: ундевит, гендевит, ревит;
фторсодержащие витамины: олеговит, тековит, тонавит, витамакс;
морскую капусту, богатую микроэлементами (1 чайная ложка ежедневно в течение месяца 2 раза в год);
нуклеинат натрия – 0,1 – 3 раза в день №10 для стимуляции фосфорно – кальциевого обмена
калия оротат 0,05 – 2 раза в день (детям 7-12 лет) за час до еды 10 дней 2 раза в год;
метилуроцил, элеутерокок.
Одним из основных и доступных методов профилактики кариеса у дошкольников и младших школьников являются экзогенная профилактика, большое значение, в которой придаётся обучению правильного ухода за полостью рта. Сначала обучаю детей младших групп ДК полосканию полости рта, затем чистке зубов щёткой без пасты; когда у ребёнка вырабатывается навык, учу пользоваться зубной пастой. В основном дети подготовительных групп имеют навыки и знания по чистке зубов, но не все родители закрепляют знания, полученные детьми. При опросах выясняется, что не все дети имеют щётку и зубную пасту.
Недостаточная гигиена полости рта, неблагоприятные условия для самоочищения зубов (отсутствие зубов - антагонистов), нахождение зубов в неполной окклюзии и другие причины, приводят к недостаточности минерализации твёрдых тканей зуба. При осмотре фиссуры таких зубов меловидного цвета, с матовым оттенком, эти зубы быстрее поражаются кариесом.
Наиболее эффективным методом экзогенной профилактики кариеса в настоящее время является герметизация фиссур постоянных моляров, средний возраст прорезывания которых в г. Архангельске определяется в 5,5-6 лет.
Герметики, в состав которых входит фтор, оказывает минерализующее действие на эмаль и создают физический барьер для кариесогенных факторов. С этой целью использую витакрил, стомасил, в последнее время - стеклоиономерный цемент «Стион» химического отверждения. Фтор, выделяющийся в ротовую жидкость, усиливает минерализацию и других зубов.
Этапы герметизации:
Удаление мягкого зубного налета со стенок и дна фиссур;
По показаниям провожу расшлифовывание;
Протравливание эмали в случае применения композитов (эвикрол) с последующим тщательным смыванием кислоты и хорошей изоляцией от слюны;
Нанесение без давления герметика;
Сошлифовка суперконтактов после отверждения материала;
Покрытие зубов фтористым лаком.
Пользуюсь лаком на основе кедровой смолы «Кедровит», обладающий антимикробным и антигезирующим действием, лаком, «Фторол», «Белагель», прозрачным лаком фирмы «Радуга». С целью профилактики применяю серебрение фиссур постоянных зубов, полоскание полости рта 0,2% раствором фтористого натрия. Часть школьников охвачена профилактикой по методу профессора Виноградовой Т.Ф. Этот метод использую реже из-за недостаточного снабжения участка 10% раствором глюконата кальция.
Экзогенная профилактика кариеса у дошкольников
| Методы профилактики | 96-97 | 97-98 | 98-99 |
| Серебрение фиссур постоянных зубов | 36 | 28 | 24 |
| Покрытие зубов фтористым лаком | 167 | 148 | 156 |
| Полоскание рта 0,2% NaF | 132 | 128 | 129 |
| Герметизация фиссур | ------ | 8 | 17 |
| Всего | 335 | 312 | 326 |
| % охвата проф. мероприятий к общему числу | 51,9 | 51,5 | 52,7 |
Экзогенная профилактика кариеса у школьников
| Методы | 96-97 | 97-98 | 98-99 |
| Метод Т.Ф.Виноградовой | 112 | 89 | 76 |
| Покрытие зубов фтор лаком | 638 | 675 | 668 |
| Серебрение фиссур постоянных зубов | 21 | 23 | 18 |
| Герметизация фиссур | 24 | 31 | 34 |
| Полоскание 0,2% раствором NaF | 695 | 712 | 634 |
| Всего | 1490 | 1530 | 1430 |
| % охвата | 80,7 | 79,8 | 75,4 |
Пульпиты
В своей работе применяю классификацию профессора Виноградовой Т.Ф., учитывая особенности клинического течения пульпитов у детей:
пульпиты могут возникать в зубах с небольшой кариозной полостью;
чаще встречаются хронические формы пульпитов (первично-хронический процесс);
быстрое распространение воспалительного процесса, чем меньше возраст ребенка, тем быстрее воспаление охватывает всю пульпу;
более часто, чем у взрослых реакция со стороны периодонта, сопровождающаяся болезненной перкуссией, отеком мягких тканей;
общая реакция организма на интоксикацию из пульпы в виде головной боли, повышения температуры тела.
Пульпиты у детей чаще встречаются в молярах временного и постоянного прикуса. Во временных зубах пульпиты чаще встречаются в возрасте от трех до шести лет, в зубах со сформированными корнями. Острые пульпиты чаще встречаются у детей первой группы здоровья, при компенсированной форме кариеса. Хронические формы пульпитов диагностируются, как правило, во время плановой санации детей, чаще встречается хронический фиброзный пульпит.
Для диагностики использую тщательный сбор анамнеза, термометрию, зондирование, перкуссию, рентгенографию, ЭОД. Учитывая особенности клинического течения пульпитов у детей, диагностика затруднений не вызывает.
Для лечения пульпитов применяю консервативные и хирургические методы лечения. Выбор метода зависит от степени сформированности корня, характера воспалительного процесса, групповой принадлежности зуба, активности кариозного процесса.
Биологический метод. Метод сохранения всей пульпы, восстановления ее функций. Показан при остром серозном общем и частичном пульпите, при случайно вскрытом роге пульпы при атипичном расположении её ответвлений, при травмах с отломом части коронки зуба. Биологический метод неэффективен у ослабленных детей с субкомпенсированной и декомпенсированной формой кариеса. Технику выполнения метода провожу по общепринятым методикам. В качестве подкладок использую препараты на основе гидроокиси кальция: кальцин, кальмецин, кальрадент, кальцидонт. Преимущества этих препаратов: гидроксид кальция, обладая выраженным противовоспалительным действием, благодаря сильной щелочной реакции (рн 12), способствует отложению вторичного дентина; нейтрализует кислую среду; обеспечивает длительное антибактериальное действие; не вызывает аллергических реакций у детей;
Метод витальной (прижизненной) ампутации. Метод перспективен тем, что сохраняет возможность дальнейшего роста и формирования корней зубов, обусловлен большими регенеративными способностями корневой пульпы и устойчивостью ее к различным воздействиям. Показан при остром частичном и общем серозном пульпите, острой травме в зубах с неформированной корневой системой, при хроническом простом пульпите без изменений в периодонте. Преимущество метода – односеансность.
Сложность метода в условиях школьного кабинета обусловлена проведением качественной регионарной и внутрипульпарной анастезии. Лечение проводится в одно посещение с применением кальцийсодержащих паст. Реабилитационное наблюдение предусматривает осмотры в 5-7 дней, затем 3-6-12 месяцев до окончания формирования корней.
Метод полного удаления (экстирпации) пульпы. проводится у детей при лечении зубов с законченным ростом корня и сформированным верхушечным отверстием.
Экстирпацию пульпы можно проводить под инъекционным обезболиванием или после девитализации пульпы мышьяковистой пастой. В последнее время чаще использую пасты, не содержащие мышьяк («Пульпекс-Д,С»). Большое внимание после экстирпации пульпы надо уделять эндодонтической обработке корневых каналов. Для пломбирования КК применяю медленнотвердеющие пасты: цинк-эвгеноловую, эндометазоновую, тимодент. Пломбирование каналов провожу на уровне физиологического отверстия, на 1-1,5 мм не доходя до анатомической верхушки.
Основные требования к пломбировочным материалам для обтурации КК: совместимость с биологическими тканями; отсутствие рассасывания и усадки со временем в КК зубов со сформированными корнями и рассасывание в случае выведения за верхушку; лёгкость введения и выведения из КК; рентгеноконтрастность
Основной метод при лечении пульпитов временных зубов – метод девитальной ампутации с последующей мумификацией пульпы резоцин-формалиновой смесью. У школьников лечение пульпитов временных зубов проводится, как правило, в два посещения ввиду резорбции корней.
В настоящее время доказано токсическое и раздражающее влияние препаратов на основе резоцина и формалина на периапикальные ткани, а также влияние в целом на организм, поэтому Правление СтАР приняло решение о запрещении использования резоцин-формалинового метода у взрослых. Однако, на массовом клиническом приёме, а также в детской стоматологии часто им нет замены. В последнее время для антисептической обработки и пломбирования КК с неполной экстирпацией пульпы, а также труднопроходимых каналов использую отечественную пасту «Резодент».
Дети с пульпитами в постоянных зубах переводятся во II диспансерную группу для наблюдения.
Контрольные рентгенограммы зубов, вылеченных по поводу пульпитов
R-грамма 14 больного Б., 16 лет
DS: хронический фиброзный пульпит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 27 больной М., 15 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
R-грамма 46 больной С., 18 лет
DS: хронический фиброзный пульпит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 25 больного Г., 14 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
R-грамма 22 больной О., 14 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
Травмы зубов.
Травматические повреждения зубов в детской практике встречаются как самостоятельный тип травмы. Чаще встречаются у мальчиков во фронтальном отделе верхней челюсти, наблюдаются в основном в зимний период. В работе применяю классификацию ВОЗ, по которой выделяется 8 классов травматических поражений. На школьном приеме приходится сталкиваться в основном с 1, 2, 3 классами. Выбор метода лечения и его результаты зависят от времени обращения после травмы, степени сформированности корня зуба. После сбора анамнеза и клинического обследования направляю ребенка на рентгенографию, ЭОД в детскую стоматологическую поликлинику.
При I классе – тип 1,2: ушибе зуба с незаконченным ростом корня и с несформированной верхушкой жалоб может не быть. Показатель ЭОД может быть снижен вследствие несформированности корня, сотрясения и отека пульпы, рентгенологических изменений нет. Показан покой, щадящая диета, выведение зуба из прикуса (незначительное сошлифовывание, не более 0,5 мм). При лечении надо помнить о высокой способности к регенерации тканей зубов у детей. Назначаю ротовые ванночки (шалфей, ромашка, натрия гидрокарбонат), ионофорез с раствором новокаина. Наблюдение 2-3 дня, через 1 месяц, 3 месяца - повторная рентгенограмма и ЭОД.
Класс I – тип 3: ушиб с последующим некрозом пульпы. Обычно эти травмы обнаруживаются при плановых осмотрах. При этом коронка изменена в цвете, на слизистой десны может быть свищ. Лечение периодонтита проводится по известной методике.
Класс II, тип 1 неосложненный перелом коронки в пределах эмали с различной степенью сформированности корня. Лечение заключается в сошлифовывании острых краев зуба, покрытие его фтор лаком 3 раза через день. При необходимости проводится косметическое восстановление коронки.
Класс II, тип 2 перелом коронки зуба в пределах эмали и дентина без вскрытия полости с несформированной корневой системой. Необходимо защитить пульпу как можно быстрее от инфекции, термических раздражителей, место перелома закрыть кальцийсодержащим препаратом (кальмецин, кальрадент), покрыть защитным колпачком и направить к ортодонту для изготовления металлической коронки. Если рост корня завершен, коронка восстанавливается химическими или светоотверждающими композитами.
При III классе травм (осложненный перелом коронки зуба) использую биологический метод (если с момента травмы прошло несколько часов) и методы витальной ампутации или экстирпации пульпы (если после травмы прошло более суток) в зависимости от степени сформированности корня.
Дети с травмами находятся на диспансерном наблюдении до полного формирования корня, что подтверждается рентгенографически, после чего проводятся реставрационные работы на участке или МУ “ДСП”.
Реставрация коронки 21 фотополимеризационным материалом «Призмафил».
Больной В., 7 лет. DS: хронические трещины нижней губы, боковая и срединная.
Больной С., 13 лет. DS: атопический хейлит.
Хейлиты.
В своей работе пользуюсь классификацией ММСИ 1972 года.
На приёме чаще встречаюсь к экзематозным (атопическим) хейлитом. Это стадия экземы, развивающаяся как аллергическое заболевание с переходом в нейродермит. Начинается на 2-4 месяце жизни, продолжаясь до 5-7 лет, затем переходит в хроническую форму.
В патогенезе – поломка иммунной системы. Наибольшее значение здесь имеют: дефицит иммуноглобулина А, повышение концентрации иммуноглобулина G, нарушение клеточного иммунитета: уменьшение Т – лимфоцитов и увеличение Т – супрессоров и В-лимфоцитов.
Неиммунные механизмы: нарушение гомеостаза и микроциркуляции, дисбаланс в состоянии вегетативной нервной системы, патология ЖКТ и других систем.
В тонком кишечнике вырабатывается почти весь иммуноглобулин А и биологически активные вещества; здесь же находится микрофлора (B. biphidum, B. coli, B. lactis). Если палочек недостаточно, пища не переваривается и организм отвечает аллергической реакцией, на фоне которой могут возникнуть хейлиты. У ребёнка до 12 лет на уровне подкорки есть механизмы, позволяющие ему интуитивно выбирать нужную пищу. Не надо кормить ребёнка тем, от чего он постоянно отказывается.
Клиника хейлита на стадии экземы:
Отёк, гиперемия губ с распространением на кожу, щёки, уши, локтевые сгибы.Пузырьки лопаются, образуются корочки, у ребёнка появляется зуд, особенно ночью, красный дермографизм, географический язык, кандидоз.
Общее лечение проводится у педиатра. Оно заключается в устранении висцеральной патологии, выявлении пищевых аллергенов (в настоящее время кожно-аллергеновые пробы запрещены). Ребёнку нельзя употреблять молоко, особенно с консервантами (при экземе и нейродермите в организме наблюдается избыток кальция) многокомпонентые продукты (колбасы, сосиски), мёд (до 3-х лет), сладости, экзотические фрукты (ананас, мандарин, банан).
Показана сорбционная терапия: активированный уголь, полифепам, альгинаты (Na, Ca, K, Mg), стимуляторы неспецифического иммунитета: пентоксил, метилурацил, антигистаминные и седативные средства, поливитамины, отвары трав.
Местно:
1. подсушивающие средства: жидкость Бурова, этакридин 0,1%, фурациллин 1:5000, паста Лассара, цинковая, 1% нафталановая мазь, настой череды и отвар калины - для купания ребёнка.
2. 5% анестезиновая эмульсия с вазелиновым маслом для обезболивания губ, перед снятием корочек.
3. метаболиты: 2% папавериновый крем, 5% дибуноловая мазь, ацеликовая мазь.
При эрозиях: солкосерил мазь, противомикробные средства. Мазь надо периодически менять во избежании аллергии (прежде чем применять мазь, её надо на ночь в небольшом количестве нанести за ухо ребёнка; если аллергической реакции нет, то можно использовать). Хороший эффект даёт МИЛТА (3-5 сеансов). Гормоны применяются крайне осторожно. Они вызывают спазм сосудов, нарушают трофику кожи, приводят к образованию трофических язв.
Локализованный хейлит на фоне нейродермита без стадии экземы встречается в 30% случаев. Процесс локализуются только на губах, с вовлечением красной каймы и углов рта. Наблюдается гиперемия губ, наличие папул, лихенизация (усиление рисунка) с множественными радиальными складками на губах, более глубокими в углах рта, размытость красной каймы, отрубевидное шелушение. В результате спазма сосудов наблюдается белый дермографизм (в отличии от хейлита на стадии экземы). Общее лечение у педиатра (тщательное обследование у гастроэнтеролога, аллерголога, иммуннолога. Иммуннограмму можно сделать в «Центре СПИД», в фирме «Биокор» и в АГМА.
Местное лечение: 10% примочки ихтиола на глицерине для снятия спазма сосудов; 10% линимент нафталана со стрептоцидом при вторичной инфекции; нистатиновая, левориновая и 1% клотримазоловая мази при присоединении грибковой инфекции; биоактивные мази – гепариновая, дибуноловая, метилурациловая, солкосерил.
Эксфолиативный хейлит является результатом нарушения психоэмоциональной сферы. Возникает на фоне патологии щитовидной железы, аллергизации организма, депрессий, неблагоприятных метеорологических факторов.
Эксудативная форма встречается редко. На красной кайме в зоне Клейна корочки, свисающие в виде «фартука», при отслаивании чешуек обнаруживается вязкий эксудат, губы красные, отёчные. Процесс никогда не переходит на кожу и слизистую оболочку полости рта. Эксудативная форма может перейти в сухую.
Сухая форма эксудативного хейлита (по Максимовой О.П.) – это метеорологический хейлит. В результате влияния ветра, температурных раздражителей, запылённости воздуха, повышенной сухости может развиваться диффузное воспаление губ. «Пёстрый» вид губ объясняется неравномерной застойной гиперемией, незначительной инфильтрацией, сухостью и небольшим шелушением. Длительное воздействие неблагоприятных факторов способствует появлению эрозий или трещин с уплотнением их основания.
Хронические рецидивирующие трещины губ. Возникают как на нижней, так и на верхней губе и локализуются чаще в средней части, иногда в углах рта. Впервые возникшие трещины представляют собой щелевидной формы дефект эпителия и собственно слизистой оболочки губы, окружённый гиперемированной красной каймой и кровянистыми корочками. При рецидивах края трещин уплотняются, огрубевают с образованием участков рубцовой атрофии.
Обследование и общее лечение назначается педиатром.
Местно: антибактериальные и кератопластические средства, смягчающие мази, гигиенические помады.
Стрептококковый хронический ангулярный хейлит. Появляется у детей после перенесённых соматических заболеваний. Сочетается со стрептококкодермией по типу стрептококкового импетиго с фликтэнами, окружёнными ободком гиперемии с последующим образованием корочек и трещин в углах рта. У детей трещины могут быть без других патологических изменений. Ангулярные хейлиты стафилококковой и микотической этиологии встречаются реже. Для постановки диагноза необходим посев.
Лечение: антибактериальные мази: 5-10 % стрептоцидовая, “Сунореф”, стрептомициновая эмульсия 1%, подсушивающие средства: цинковая мазь, паста Лассара, хлорфиллипт (спиртовый раствор на новокаине), МИЛТА (3-5 сеансов по 3 мин).
Дети с хейлитами находятся на диспансерном учёте. В 1999 году состояло 8 человек. В сложных случаях направляю детей на кафедру детской стоматологии АГМА для консультаций.
Выводы.
Индивидуальный подход к детям, ответственность за их здоровье, работа с родителями и преподавателями позволили уменьшить число детей, отказывающихся от лечения, и повысить охват плановой санацией школьников до 96-97%, при 84-89% по отделению, и дошкольников до 82-85%, при 61-67% по отделению.
Работа с современными пломбировочными материалами, в том числе фотополимеризационными, герметиками, позволила добиться хорошего качества работы, о чём свидетельствует показатель количества дефектов пломб на одного обследованного 0,2 на участке, при 0,6-0,8 по отделению.
Приобретение турбинной стоматологической установки «Chiradent», галогеновой лампы «Chromalux», постоянная профилактика медицинского оборудования позволили повысить эффективность стоматологического обслуживания детского населения на участке, о чём свидетельствует показатель выполнения функции врачебной должности: 103,4%, 114,2%, 120,6% при работе без медицинской сестры.
Первичная профилактика должна быть приоритетным направлением в стоматологии. Самый эффективный метод – герметизация фиссур, которые нужно проводить уже в раннем возрасте.
Многолетняя работа в школах и ДДУ позволяет сделать вывод о необходимости введения должности помощника стоматолога (гигиениста) для осуществления ряда профилактических мероприятий по первичной профилактике кариеса.
Заболевания краевого пародонта.
В работе применяю классификацию, принятую в 1983 году на XVI пленуме Правления Всесоюзного общества стоматологов: гингивит, пародонтит, идиопатическая патология, пародонтома, пародонтоз. Среди болезней пародонта в школах чаще сталкиваюсь с гингивитами и пародонтитами.
Гингивит – воспаление десны, обусловленное неблагоприятными воздействиями местных и общих факторов без нарушения целостности зубодесневого прикрепления и деструкции кости лунки.
По течению заболевание может быть острым (катаральным, язвенным), хроническим (катаральным, язвенным, гипертрофическим).
По распространенности – локализованным и генерализованным.
При осмотре и опросе в большинстве случаев удается определить причину заболевания. В основном это негигиеничное содержание полости рта (ГИ>2), гормональные сдвиги в пубертатном периоде, соматические заболевания, гиповитаминозы.
Пародонтит – это хронический воспалительный дистрофический процесс, в который вовлечены: десна, периодонт и альвеолярная часть (кортикальная пластинка и альвеолярная перегородка). Чаще встречается у старшеклассников. Может возникнуть в следствии нерадикального лечения гингивита и как самостоятельное поражение. Локализованные формы встречаются в результате местно-действующих причин: скученности зубов, аномалиях прикуса и прикрепления мягких тканей, мелком преддверии рта, травматической окклюзии, неправильной конструкции ортодонтических аппаратов.
С диагностической целью провожу осмотр и опрос, определяю гигиеническое состояние полости рта по методу Фёдорова и Володкиной раствором Писарева – Шиллера. Гигиенический индекс (ГИ) оцениваю по пятибалльной системе. Можно пользоваться индексом Green и Vermillion (1964), рекомендуемым ВОЗ, оценивающим количество зубного налёта по трёхбалльной системе. Степень воспаления дёсен устанавливаю с помощью индекса гингивита PMA (папиллярно – маргинально – альвеолярный индекс), оцениваю его по шкале Парма. При показателе до 30% степень заболевания расценивается, как лёгкая, выздоровление может наступить при проведении профессиональной и соблюдении личной гигиены полости рта; от 30% до 60% - средняя, дополняемая медикаментозным лечением; >60% - тяжёлая (генерализованная форма) с обязательным общим соматическим лечением. Обязательно провожу рентгенологическое обследование.
В начальных стадиях, возникающих при неблагоприятных местных факторах с отсутствием деструкции костной ткани, истинных патологических зубодесневых карманов, можно добиться полного выздоровления, если устранить причины воспаления.
Лечение заболеваний пародонта начинаю с обучения тщательной чистке зубов, удаления зубных отложений. После удаления зубных бляшек воспалительный процесс чаще всего ликвидируется. По показаниям направляю детей к ортодонту и хирургу. Местно применяю антисептики (фурациллин 1:5000, микроцид, хлоргексидин 0,02%, галаскорбин 1%, имудон, диоксидин, иодинол) в виде полосканий, аппликаций, турунд. Хороший результат дают водорослевые препараты и физиолечение (МИЛТА, электрофорез с гепариновой мазью, лазеротерапия).
Старшим школьникам рекомендую механические и термические тренировки (метод Удавицкой Е.В.). Это комплекс упражнений по дозированному сжатию челюстей и термотренировка в сочетании с массажом по схеме наращивания интенсивности раздражителей. Достигается чередованием умеренно и предельно горячей и холодной воды. Воду необходимо взбурлить в предверии рта в течении 1-2 минут, рекомендуется 10-20 упражнений в день. Также с целью профилактики дистрофических и воспалительных заболеваний пародонта, рекомендую гидромассаж с отварами трав по 5-10 минут в день, пальцевой аутомассаж по 2-3 минуты 3 раза в день, вибромассаж, чистку зубов пастами, в состав которых входят вещества противовоспалительного и специального действий: «Пародонтол», «Пародонтол с триклозаном», «Лесная», «Sensodyne F,C», «Parodontax».
Профилактика заболеваний пародонта предусматривает:
постоянную и качественную гигиену полости рта
рациональное сбалансированное питание с достаточным содержанием макро- и микроэлементов, употребление овощей и фруктов
по показаниям – эндогенное применение фтора для укрепления костной ткани
предупреждение и лечение патологического прикуса
качественное пломбирование зубов
своевременное лечение соматических заболеваний
В последнее время разрабатывается методика остеостимуляции с помощью коллапана или коллапола.
Все дети с заболеваниями пародонта находятся на диспансерном учете, повторные
осмотры 2-3 раза в год, в зависимости от распространенности и степени тяжести заболевания. Показателем эффективности лечения является снятие с диспансерного учета в связи с выздоровлением или перевод в группу наблюдения с более благоприятным течением.
Дети, находящиеся на диспансерном учёте с гингивитами.
| Годы | Состояло на учёте | Взято на Учёт | Снято по выздоровлению | Выбыло | Состоит на учёте |
| 1996-1997 | 9 | 2 | 1 | --- | 10 |
| 1997-1998 | 10 | 3 | 1 | 1 | 11 |
| 1998-1999 | 11 | 2 | 2 | 1 | 10 |
Заболевания слизистой оболочки полости рта.
Во время работы в поликлинике в летней период и на субботних дежурствах из заболеваний слизистой оболочки полости рта (СОПР) чаще встречаюсь с острым герпетическим стоматитом (ОГС) и острым псевдомембранозным кандидозом (молочницей). В настоящее время 95% взрослого и 20% детского населения являются вирусоносителями простого герпеса. Более всего инфекции подвержены дети от 1 года до 3 лет. У искусственно вскармливаемых детей ОГС наблюдается и на первом году жизни. Вирус герпеса передаётся воздушно – капельным путём. Клиническая картина складывается из симптомов общего токсикоза и местных проявлений на СОПР.
Токсическое действие вируса проявляется в виде симптомов поражения нервной системы различной степени выраженности: вялость, сонливость, повышенная возбудимость, нарушение сна, отсутствие аппетита, головные боли, артральгии и миальгии.
ОГС имеет 4 основных периода: продромальный, катаральный, высыпания и угасания болезни. Ранними симптомами являются повышение температуры, гингивит, лимфаденит, адинамия, раздражительность, развивающиеся на фоне картины, идентичной ОРВИ. Поэтому до 85 % детей впервые обращаются на приём к педиатру. Только спустя некоторое время (5-7 дней) появляются высыпания в полости рта. При их появлении температура снижается. При лёгкой степени течения лечения заболевания температура тела не более 37,5. Общие симптомы минимальны, количество элементов до 5, они не глубокие, сроки эпителизации 3-5 дней. Самая распространённая степень – средняя: температура тела до 38,5 на фоне симптомов поражении нервной системы. Количество элементов 5-20, от эрозии до некроза. Обязательно диагностируется лимфаденит подчелюстных, реже переднешейных лимфоузлов (чаще безболезненных). При инфекционных болезнях определяется лимфаденит задних шейных узлов, подвижных и мягких, болезненных при пальпации. При тяжёлой форме температура тела до 40, афт больше 20, они сливаются в некротические участки.
Общее лечение включает в себя: обильное питьё, десенсибилизирующую терапию (фенкарол, супрастин, тавегил, пипольфен), жаропонижающие средства в возрастных дозах, жаропонижающие средства.
Центральное место в лечении ОГС отводится противовирусной терапии: интерферон человеческий лейкоцитарный сухой (по 2 капли 5 раз в день в рот и нос), для стимуляции иммунитета – витамины, метилурацил (0,25 гр. 3 раза в день), лизоцим (50 мг 2-3 дня в порошках или инъекциях), индукторы интерферона: циклоферон, полудан.
Местно обязательно применение противовирусных средств, как в полости рта, так и в носоглотке, где с вирусом бороться гораздо труднее. С первых дней болезни обязательно назначение обезболивающих препаратов: 5% анестезирующая эмульсия, 3% анестезиновая мазь, 5% пиромикоиновая мазь, колгель за 5 минут до приёма пищи и перед смазыванием СОПР противовирусными препаратами: теброфеновая 0,5% мазь, бонафтоновая 0,05%, риодоксоловая 0,5%, алпизориновая 2% мази, ацикловир (зовиракс), флореналь 0,5%, полудан 200 мкг № 10 для аппликации, масло туи, МПХ – медная производная хлорофилла в масле (продукция водорослевого комбината), аэрозоли («Рибовирин», «Виразол»).
В качестве дезинфицирующих средств используются настои эвкалипта, календулы, коры дуба, МПХ спиртовой раствор 1:10. В стадии эпителизации – кератопластические средства: каратолин, масло шиповника, ретинола ацетат 3,44%, алоэ линимент, солкосерил мазь и желе, коланхоэ сок. После снижения интоксикации для ускорения эпителизации афт назначается физиолечение: гелий – неоновый лазер (5-7 сеансов), МИЛТА №5.
70-90 % людей после острой герпетической инфекции остаются пожизненными носителями вируса. У каждого десятого ребенка, переболевшего ОГС наступают рецидивы с переходом в хроническую форму, характерным признаком которого является постоянство анатомических мест высыпания. Добиться успеха можно при проведении комплексного этиологического и патогенетического лечения, направленного на угнетение возбудителя инфекции и повышение иммунитета. В профилактике ОГС в ДДУ важную роль играют следующие мероприятия: медконтроль здоровья детей при приеме утром; предупреждение контактов с больными детьми;
профилактические мероприятия в группе, соблюдение санитарно-эпидемиологического режима; исключение контактов детей со взрослыми, имеющими герпес; разъяснительная работа с родителями.
Работа по профилактике зубо-челюстных аномалий.
В настоящее время частота анамалий зубо-челюстной системы по данных различных авторов колеблется от 23 до 70%, в зависимости от подхода к этой проблеме. Во время ежегодных осмотров детей обращаю внимание на ранние признаки отклонений в развитии зубо-челюстной системы, используя определение нормы и патологии в различные возрастные периоды. Одновременно выявляю детей с так назывемыми факторами риска, т.к. от умения своевременно выявить и устранить фактор риска во многом зависит последующее развитие и формирование ортогнатического прикуса.
В своей работе руководствуюсь классификацией факторов риска, предложенной профессором Образцовым Ю.Л:
антенатальные, интранатальные и неонатальные факторы;
- общесоматические заболевания ребенка в первые годы жизни;
- нарушение структуры тканей и органов зубочелюстной системы;
нарушение основных функций зубочелюстной системы.
Ранний дошкольный и школьный возраст наиболее значимый для профилактики зубо-челюстных аномалий, т.к. это период активного роста челюстей, связанный с формированием временного и постоянного прикуса. При ежегодном осмотре выявляю детей с факторами риска: нарушением носового дыхания, жевания, глотания, речи, вредными привычками (сосание пальца, облизывание и прикусывание губ и т.д.). Особое внимание обращаю на глубину преддверия рта, аномалии мягких тканей: уздечек языка и губ. Таких детей направляю на консультацию к хирургу-стоматологу. При задержаном и неравномерном стирании временных зубов провожу избирательное пришлифовывание зубов с последующей реминерализующей терапией; при патологическом стирании, раннем удалении временных и постоянных зубов направляю детей на протезирование. Детей, с формирующимися и сформированными зубо-челюстными анамалиями направляю на консультацию и лечение к ортодонту. У школьников с постоянным прикусом зубо-челюстные аномалии являются, как правило, сформированными и требуют в большей части лечения, а не профилактических мероприятий.
При работе в поликлинике обращаю особое внимание родителей с детьми до года на необходимость естественного вскармливания, правильного подбора соски-пустышки и ее использование, контролем за носовым дыханием, формированием функций жевания, правильной позы во время сна, предупреждением вредных привычек.
При проведении в детских садах и школах лекций, бесед с родителями и детьми рассказываю о последствиях вредных привычек, о необходимости своевременной санации полости рта. Дети с факторами риска находятся на диспансерном учёте и осматриваются 3 раза в год; дети, находящиеся на аппаратурном лечении - во II диспансерной группе с осмотрами 2 раза в год, которые включают в себя контроль врача за санацией, гигиеной полости рта, за своевременной явкой к врачу-ортодонту согласно списку детей, находящихся на аппаратурном лечении, который врач – ортодонт ежегодно подаёт на участок.
Количество случаев ортодонтических патологий, выявленных на участке №1.
| 1996-1997 | 1997-1998 | 1998-1999 | |
| Всего детей, нуждающихся в ортодонтических мероприятиях со сформированной патологией и факторами риска | 426 | 469 | 487 |
| % нуждающихся в орт. лечении | 23,0 | 24,4 | 26,0 |
| Находятся на аппарат. лечении | 31 | 26 | 21 |
| % детей, находящихся на аппарат. лечении | 7,2 | 5,5 | 4,3 |
В связи с наличием большого числа детей, нуждающихся в ортодонтической помощи (при норме 1 ортодонт на 10.000 детей), не все нуждающиеся дети своевременно начинают лечение у ортодонта.
Используемая литература:
Боровский Е.В., Данилевский Н.Ф. «Атлас заболеваний слизистой оболочки полости рта». М. «Медицина» 1981 г.
Под редакцией Виноградовой Т.Ф. «Стоматология детского возраста». М. «Медицина» 1987 г.
Виноградова Т.Ф. «Диспансеризация детей у стоматолога». М. «Медицина» 1988 г.
Виноградова Т.Ф., Максимова О.П. «Заболевания пародонта и слизистой оболочки полости рта». М. «Медицина» 1982 г.
Виноградова Т.Ф., Морозова Н.В. «Организация профилактики кариеса у детей в различных возрастных группах». М. «Медицина» 1987 г.
Варава Г.М., Стрелковский К.М. «Ортодонтия и протезирование в детском возрасте». М. «Медицина» 1979 г.
Грошиков М.И. «Некариозные поражения тканей зубов». М. «Медицина» 1985 г.
Горбатова Л.Н. «Характеристика и методика применения пломбировочных материалов при лечении зубов у детей». Учебно-методическое пособие АГМА. Кафедра детской стоматологии. 2000 г.
Зеновский В.П. «Профилактика неосложнённого кариеса зубов у детей Архангельской области». АГМИ. Методическое указание. 1978 г.
Котов Г.А., Киселёва Е.Г., Абрамов А.А., Иванова Г.А. «Профилактика кариеса фиссур». Новое в стоматологии. 1998г. №8.
Марченко А.И. «Фармакотерапия в стоматологии». Киев. «Здоровье» 1986 г.
Образцов Ю.Л. «Выявление и устранение факторов риска возникновения зубочелюстных аномалий у детей». АГМИ 1990 г.
Шопен Ф. «Гидроксид кальция в стоматологии». Клиническая стоматология. 1997 г. №4.
«Квинтэссенция». 1997-1999 гг.
Контрольные рентгенограммы зубов, вылеченных
по поводу периодонтитов
R-грамма 26 больного В., 17 лет
DS: хронический фиброзный периодонтит, канал запломбирован
эндометазоновой пастой.
R-грамма 36 больного Б., 17 лет
DS: хронический гранулирующий периодонтит, канал запломбирован эвгедентом.
R-грамма 26 больного Б., 15 лет
DS: хронический фиброзный периодонтит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 35 больного С., 16 лет
DS: хронический фиброзный периодонтит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 24 больного Б., 16 лет
DS: хронический гранулирующий периодонтит, канал запломбирован эндометазоновой пастой.
R-грамма 16 больной О., 16 лет
DS: хронический гранулирующий периодонтит канал запломбирован эндометазоновой пастой.
Лечебная работа.
В своей лечебной работе большое значение придаю взаимоотношениям с детьми, особенно детям первых классов. В начале года учитель приводит первоклассников “на экскурсию” для знакомства с кабинетом, врачом, правилами поведения во время лечения зубов. Взаимоотношения врача и ребенка во многом зависят от первой встречи. При лечении у легковозбудимых неуравновешеных детей применяю аппликационную (2% раствор дикаина, 5-10% раствор лидокаина), реже иньекционную (Mepivastesin, Hylasthesin, sol. Lidocoini 1%) анестезию.
Кариес – полиэтиологический процесс. Самое распространенное стоматологическое заболевание с прогрессирующей деминерализацией твердых тканей зуба и и образованием кариозной полости. Пользуюсь классификацией профессора Виноградовой Т.Ф., оценивающей процесс:
по локализации: фиссурный; проксимальный; пришеечный;
по глубине поражения твердых тканей зуба: начальный; поверхностный; средний; глубокий;
по степени активности процесса: компенсированный; субкомпенсированный; декомпенсированный.
На основании определения степени активности кариеса строю лечебную и профилак-
тическую работу.
Кариес в стадии пятна – начальное поражение эмали (очаговая деминерализация). Для диагностики использую:
метод визуального исследования
зондирование
метод окрашивания
Чаще поражаются фронтальные зубы и пришеечные области. В этой стадии жалоб нет, пятна выявляются при осмотре (меловидное с гладкой или шероховатой поверхностью). Дифференциальную диагностику провожу с гипоплазией и пятнистой формой флюороза, что достигается методом витального окрашивания анилиновыми красителями. В результате повышения проницаемости эмали при начальном кариесе, пятно окрашивается. Сейчас для этих целей можно использовать отечественный препарат Колор-тест. Степень поражения эмали (норма, легкая, средняя, тяжелая) регистрируется по 4-балльной системе Окушко. При гипоплазии и флюоорозе окрашивание не происходит. При флюорозе поражаются зубы, развивающиеся в одно и то же время, пятна множественные, тенденции к увеличению пятен нет. При гипоплазии зуб прорезывается с пятном, оно не увеличивается, эмаль гладкая, блестящая, характерно симметричное поражение зубов.
При начальном кариесе в зависимости от возраста рекомендую: тщательную двукратную чистку зубов пастами с кальцием и фтором; интенсивное жевание твердой пищи; ограничение углеводов; полоскание рта после еды.
Медикаментозное лечение включает в себя аппликационный метод Леуса-Боровского с10 % раствором глюконата кальция № 10-15 по 15-20 минут, затем с 2 % раствором фторида натрия на 2 минуты. При правильно проведенном лечении возможна стабилизация процесса, пятна могут исчезать. Если же рекомендации врача не соблюдаются, дальнейшее развитие процесса приводит к образованию дефекта эмали, т. е. к поверхностному кариесу.
Поверхностный кариес характеризуется разрушением эмали до эмалево-дентинной границы. Появляются жалобы на боль при чистке зубов, от сладкого, соленого. При осмотре видно изменение цвета эмали, при зондировании резко выраженная шероховатость, задержка зонда, дефект эмали. У детей с декомпенсированной формой кариеса границы дефектов размягчены, снимаются инструментом. Во временном прикусе (особенно фронтальных зубах) сошлифовываю пораженные участки алмазными борами,провожу метод серебрения или покрываю фторлаком. Постоянные зубы с поверхностным кариесом препарирую и пломбирую.
Средний кариес является наиболее распространенной формой кариеса у детей, когда кариозный процесс разрушает эмаль, эмалево-дентиновую границу и переходит в дентин. Клинически средний кариес может протекать бессимптомно или с болевой реакцией на химические и термические раздражители. При осмотре полость неглубокая, выполнена плотным или рыхлым дентином ( в зависимости от степени активности кариеса), зондирование болезненно в области эмалево-дентинной границы.
Лечение состоит из иссечения измененных тканей, формирования полости, антисептической ее обработки и пломбирования. При препарировании зубов у детей необходимо помнить, что твердые ткани у детей менее насыщены минеральными веществами, а потому более мягкие.
Для медикаментозной обработки кариозных полостей применяю 0,02% хлоргексидин, 3% гипохлорит натрия. При постановке пломб из композитов не рекомендуется применение таких традиционных средств, как спирт и эфир, которые усиливают ток дентинной жидкости из дентинных канальцев, что ухудшает адгезию материала. Нельзя пересушивать дентин, поэтому струю воздуха в полость направляю издалека, в противном случае после спазма дентинных канальцев вода возвращается под пломбу.
В качестве изолирующих подкладок использую унифас, фосфат-цемент, фосцем, бактерицидный цемент, в последний год в основном использую стеклоиономеры - Стион-АПХ, Base Line, которые химически соединяясь с дентином длительно выделяют фтор, усиливающий минерализацию твёрдых тканей зуба. Материал накладывается тонким слоем не перекрывая эмалево-дентинной границы. Время травления эмали сокращено до 15 секунд, что не приводит к уменьшению адгезии и не повреждает микроструктуру эмали. Лишь в случае гипоплазии требуется более длительное травление, т.к. структура эмали в таких зубах нарушена, призмы имеют неправильную форму, более толстые и короткие. Время смывания не должно быть меньше времени травления. Смывание провожу дистиллированной водой, изолирую зуб от слюны, т.к. попадание её в кариозную полость ухудшает фиксацию пломбировачного материала.
Для пломбирования кариозных полостей использую: Стион-РС, эвикрол, Crystalline, комподент, призмофил, амадент.
Количественное соотношение пломб из амальгамы, поставленных на участке №1 и профилактическом отделении.
| 96-97 | 97-98 | 98-99 | ||||
| №1 | отделение | №1 | отделение | №1 | отделение | |
| Пломб всего | 1242 | 27516 | 1583 | 24595 | 1785 | 19965 |
| Пломб из амальгамы | 193 | 4261 | 151 | 1853 | 195 | 2705 |
| % соотношение | 15,5 | 15 | 8,3 | 7,5 | 10,9 | 13 |
Количество пломб из амальгамы уменьшается, её вытесняют более эстетические композиционные материалы.
Глубокий кариес. Характеризуется наличием глубокой кариозной полости с тонким слоем декальцинированного дентина и дегенеративными изменениями в одонтобластах. В силу этих причин глубокий кариес во временных и постоянных зубах с несформированными корнями практически не встречается.
Больные жалуются на локализованные боли от химических, механических и термических раздражителей (особенно холодного), при устранении которых боль быстро проходит. Показания ЭОД – 10-15 мА, если воспаление не достигло пульпы. Дифференциальную диагностику необходимо проводить с хроническим пульпитом и хроническим периодонтитом.
Лечение глубокого кариеса провожу в несколько посещений. У детей с первой степенью активности кариеса после механической обработки кариозной полости оставляю тампон с 1 % р-ром диоксидина под временную пломбу на 1 - 2 дня. При отсутствии жалоб во второе посещение накладываю одонтотропную пасту (тимодент, кальмецин, кальрадент, кальцин, dycal), водный дентин, изолирующую подкладку, постоянную пломбу. Кариес у детей с третьей степенью активности имеет тенденцию к распространению в глубину, а затем в ширину. Поэтому глубокий кариес у этих детей встречается редко. У детей с третьей степенью активности кариозная полость может быть светлой, с размягченным дентином, края полости острые, хрупкие. При препарировании ткани снимаются пластами, дно полости после обработки не становится твердым, определить границу между патологической и здоровой тканью невозможно. Это свидетельство незрелости, неполноценности тканей зуба. В таких зубах применяю отсроченное пломбирование с использованием отжатой эвгеноловой пасты и ревизией кариозной полости несколько раз с интервалом 1-1,5 месяца. Применение композиционных пломбировочных материалов у детей с третьей степенью активности кариеса ограничено, так как протравливающая жидкость оказывает деминерализирующее действие. Но если необходимо ставить пломбу из композита, то время протравливания эмали сокращается до 15 секунд.
Количество пломб, поставленных по поводу кариеса
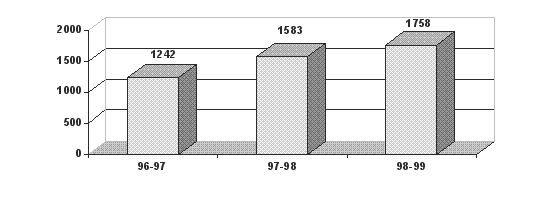
Лечение в профилактическом отделении.
В профилактическом отделении МУ ДСП работа организована по участковому принципу, децентрализованному методу. Я работаю на дошкольно-школьном участке №1 в состав которого входят стационарные стоматологические кабинеты школ № 1, № 2, д/к № 37, передвижные кабинеты ДДУ № 124, 166, 171. Периодически веду приём по обращаемости в поликлинике, в основном в летнее время.
Общая численность детей на участке:
| Годы | Школьники | Дошкольники | Общее количество |
| 96-97 | 1801 | 480 | 2281 |
| 97-98 | 1928 | 540 | 2468 |
| 98-99 | 1895 | 532 | 2427 |
Соотношение возрастных групп детей на участке ежегодно меняется: число старшеклассников увеличивается, число учеников младших классов ежегодно сокращается.
Количество школьников до 14 лет и подростков 15-17 лет:
| Годы | Школьники до 14 лет | Подростки 15-17 лет |
| 96-97 | 1622 | 179 |
| 97-98 | 1645 | 283 |
| 98-99 | 1652 | 243 |
В школах имеются стационарные стоматологические кабинеты. Кабинет школы № 2 оснащен турбинной установкой УС-02, механическим креслом КЗ-2, сухожаровым шкафом ГП-23, стоматологическим инструментарием в достаточном количестве.
В 1998 году совместными усилиями администрации школы и администрации области переоборудовала кабинет школы № 1 турбинной стоматологической установкой “Chiradent” (вместо УС-30). В кабинете имеется стоматологическое кресло КСЭМ-01, сухожаровой шкаф 2В-151. В обоих школах имеются амальгамосмесители АС-1. За отчётный период кабинеты школ №1 и №2 оснащены бактерицидными лампами, раковинами с 2 мойками.
Имеются пломбировочные материалы, средства для лечения и профилактики стоматологических заболеваний, аптечки неотложной помощи.
Стоматологическую помощь дошкольникам оказываю в передвижных кабинетах, укомплектованных на это время стоматологической установкой БС-10, креслом КСРД, сухожаровым шкафом 2в-151, инструментарием. В 1999 году в д/к №37 оборудован стоматологический кабинет, оснащённый стоматологической установкой УС-30, стоматологическим креслом КСЭМ-01, что позволило улучшить качество оказания стоматоло-
гической помощи.
Плановая санация проводится в основном в дни школьных каникул. Дети, социально запущенные, со сниженным интеллектом, с неустойчивой психикой, требующие особого внимания приглашаются с родителями на санацию в школы.
Анализ работы на участке №1.
Некоторые показатели работы на участке №1 в сравнении со средними показателями профилактического отделения м. п. ДСП за три года.
| Показатели | 96 – 97 уч. г. | 97 – 98 уч. г. | 98 – 99 уч. г. | |||
| уч. № 1 | отделение | уч. № 1 | отделение | уч. № 1 | отделение | |
| Всего детей | 1864 | 32240 | 1928 | 32552 | 1895 | 31528 |
| Осмотрено всего | 1845 | 30941 | 1915 | 30209 | 1870 | 28737 |
| % осмотренных | 98,9 | 96,0 | 99,3 | 92,8 | 98,6 | 91,1 |
| Нуждаются в санации | 597 | 15905 | 677 | 14946 | 760 | 13168 |
| % нуждающихся | 32,4 | 51,4 | 36,6 | 49,5 | 40,6 | 45,8 |
| Санировано | 560 | 13673 | 639 | 12659 | 705 | 11169 |
| % санированных | 93,8 | 86,0 | 94,3 | 84,7 | 92,7 | 84,8 |
| Интактных всего | 340 | 4666 | 345 | 4386 | 309 | 4224 |
| % интактных | 18,4 | 15,1 | 18,0 | 14,5 | 16,5 | 14,7 |
| Ранее санированных всего | 908 | 10370 | 893 | 10877 | 787 | 11345 |
| % ранее санированных | 49,2 | 33,5 | 46,6 | 36,0 | 43,0 | 39,5 |
| Охват плановой санации % | 97,9 | 89,0 | 97,2 | 85,8 | 96,0 | 84,8 |
| Распространённость кариеса % | 81,5 | 85,5 | 81,9 | 85,5 | 82,7 | 83,3 |
| Прирост кариеса | 0,3 | 0,5 | 0,3 | 0,4 | 0,4 | 0,4 |
| Интенсивность кариеса | 1,4 | 2,2 | 1,5 | 2,2 | 2,0 | 2,2 |
| Прирост дефектов пломб | 0,2 | 0,8 | 0,2 | 0,6 | 0,2 | 0,6 |
| Индекс здоровья % | 67,0 | 48,0 | 64,7 | 50,5 | 59,5 | 53,3 |
| Количество зубов, подлежащих удалению на 1000 осмотренных | 3,0 | 4,3 | 2,1 | 5,0 | 1,6 | 4,4 |
| Количество осложнённого кариеса на 1000 осмотренных | 16,8 | 17,8 | 18,2 | 20,6 | 20,8 | 21,1 |
| Количество ранее удалённых зубов на 1000 осмотренных | 3,2 | 11,1 | 2,0 | 8,5 | 2,6 | 11,4 |
Количество школьников, планируемых для санации увеличивается за счёт учащихся, прибывающих из различных районов города (Маймаксы, Соломбалы, Посёлка Первых пятилеток) и районов области (Ленского, Онежского, Лешуконского).
Увеличивается число классов коррекции, выравнивания и классов с детьми замедленного психического развития. На 1999 год число таких классов на участке составило 7, с числом учащихся 125. Санация таких детей требует специального подхода и затрат большего количества времени.
Показатель распространённости кариеса на участке увеличивается с 81,5 % (1996-1997 гг.) до 82,7 % (1998-1999 гг.), оставаясь ниже показателя отделения. Прирост кариеса на участке в 1996-1997 гг. был ниже показателя отделения, а в1998-1999 гг. сравнялся с ним. Наблюдается увеличение интенсивности кариеса с 1,4 (1996-1997 гг.) до 2,0 (1998-1999 гг.) при ежегодном показателе по отделению 2,2.
Рост стоматологических заболеваний связываю с длительным снижением уровня жизни населения, ухудшением здоровья беременных женщин, ростом соматических заболеваний, ухудшением качества пищевых продуктов и питьевой воды, неблагоприятной экологичиской обстановкой в регионе.
Процент осмотренных детей выше, чем по отделению и в 1998-1999 гг. составил 98,6 % при показателе по отделению 91,1 %. Процент нуждающихся в санации ежегодно увеличивается, оставаясь ниже показателя по отделению на 5,2 % (1998-1999 гг.). Рост числа детей, нуждающихся в санации идёт за счёт вновь прибывших, в том числе первоклассников не посещавших детские сады и не санированных при поступлении в школу.
Процент санированных от нуждающихся на участке выше, чем по отделению и составляет 92,7 % к 84,8 % в 1998-1999 гг. Индекс здоровья снижается пропорционально снижению числа ранее санированных и интактных. Количество случаев осложнённого кариеса на 1000 осмотренных увеличилось с 31 в 1996-1997 гг. до 39 в 1998-1999 гг. за счёт вновь прибывших детей. Прирост дефектов пломб на одного обследованного остаётся постоянным и составляет 0,2 , что ниже среднего показателя по отделению (0,8 в 1996-1997 гг. и 0,6 в 1997-1999 гг.), что указывает на качественную лечебную работу с использованием хороших пломбировочных материалов: амадент и композиционные материалы.
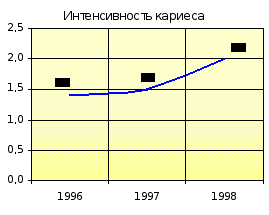
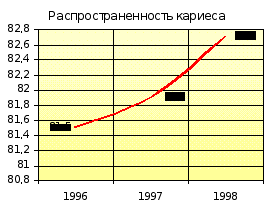
Рабочее место стоматолога в школе №2.
Количественные и качественные показатели работы на участке №1 в сравнении со средними показателями профилактического отделения м.п. ДСП
| Показатели | 96-97 уч.г. | 97-98 уч.г. | 98-99 уч.г. | |||
| уч. №1 | Отделение | уч. №1 | отделение | уч. №1 | отделение | |
| Рабочих дней всего | 208,7 | 3771,0 | 246,6 | 3703,2 | 242,0 | 3295,9 |
| Всего посещений | 2702 | 50037 | 2943 | 50378 | 3076 | 46599 |
| Из них первичных | 2178 | 36979 | 2302 | 37165 | 2243 | 34171 |
| Первичных в день | 10,4 | 9,8 | 9,3 | 10,0 | 9,3 | 10,4 |
| Посещений в день | 12,9 | 13,1 | 12,0 | 13,6 | 12,7 | 14,0 |
| Всего пломб | 1242 | 27516 | 1583 | 24595 | 1785 | 19965 |
| Пломб в день | 6,0 | 7,3 | 6,4 | 6,6 | 7,4 | 6,1 |
| В т.ч. неосложнённого кариеса постоянных зубов | 934 | 18653 | 983 | 15888 | 1082 | 13606 |
| В т.ч. осложнённого кариеса постоянных зубов | 31 | 553 | 35 | 404 | 39 | 410 |
| Удельный вес неосложнённого кариеса постоянных зубов | 96,8 | 97,1 | 96,5 | 97,5 | 96,5 | 97,0 |
| Пломб из амальгамы | 193 | 4261 | 151 | 1835 | 195 | 2705 |
| Всего санаций | 682 | 12379 | 780 | 11000 | 859 | 9309 |
| Санаций в день | 3,3 | 3,3 | 3,3 | 3,0 | 3,7 | 2,8 |
| Всего оздоровлено | 2148 | 33676 | 2260 | 33241 | 2246 | 31070 |
| Оздоровлено в день | 10,3 | 8,9 | 9,3 | 9,0 | 9,3 | 9,4 |
| Всего УЕТ | 5463,5 | 93059 | 6058,0 | 91841 | 6396 | 84822 |
| УЕТ в день | 26,2 | 24,7 | 24,6 | 24,8 | 26,4 | 25,7 |
| Посещений на одну санацию | 4,0 | 4,0 | 3,6 | 4,6 | 3,5 | 5,0 |
| Посещений на одну пломбу | 2,2 | 1,8 | 1,9 | 2,0 | 1,7 | 2,3 |
| Пломб на одного первичного | 0,6 | 0,7 | 0,7 | 0,7 | 0,8 | 0,6 |
| Пломб на одного санированного | 1,8 | 2,2 | 2,0 | 2,2 | 2,0 | 2,2 |
| Выполнение функции Врачебной должности | 103,4 % | ----------- | 114,2 | ----------- | 120,6 | ----------- |
В 1996-1997 гг. число рабочих дней меньше в связи с заболеванием. Количество первичных в день на участке ниже показателя в среднем по отделению на 0,4 , а посещений на 1,1 в связи с отсутствием на участке медсестры из-за неукомплектованности кадрами профилактического отделения. Количество пломб в день на участке ежегодно увеличивается с 6,0 в 1996-1997 гг. до 7,4 в 1998-1999 гг. в связи с ростом заболеваемости у детей. Средний показатель удельного веса неосложнённого кариеса составляет 96,6 %, что на 0,7 % меньше показателя отделения. Количество случаев осложнённого кариеса увеличивается в связи с ежегодным прибыванием старшеклассников во вновь формируемые правовые классы. Средний показатель числа оздоровленных в день на участке 9,6 против 9,1 по отделению. Число санаций в день выше, чем по отделению и составляло в 1998-1999 гг. 3,7 к 2,8. В отличие от показателей по отделению снижается число посещений на одну пломбу (с 2,2 до 1,7) и одну санацию (4,0 до 3,5).
В связи с проблемами вызова учащихся с уроков стараюсь использовать метод максимальной санации в одно посещение. Количество УЕТ, выработанных в день 25,7 при норме 21 УЕТ.
Выполнение функции врачебной должности составило по отчётным годам соответственно 103,4 %, 114,2 % и 120,6 %.
1 - % осмотренных
2 - % нуждающихся в санации
3 - % санированных от нуждающихся
4 – % охвата плановой санацией

Диспансеризация детей у стоматолога, разработанная профессором Виноградовой Т.Ф. остаётся актуальной в связи с высокой распространённостю и интенсивностью кариеса.
В начале каждого учебного года при заполнении паспортов классов анализируется количественный и возрастной состав учащихся, у фельдшера школы беру данные о группе здоровья и соматических заболеваниях у вновь прибывших учеников, у военрука (или учителя ОБЖ) – списки допризывников, которые санируются в первую очередь вместе с учащимися III диспансерной группы. Коррекцию диспансерных групп провожу в начале учебного года.
Диспансеризация предусматривает плановую профилактику и лечение стоматологических заболеваний с учётом соматической и стоматологической патологии. В конце учебного года по данным годового отчёта составляю план-график участкового стоматолога, где планирую периодичность осмотра и лечения детей разных диспансерных групп с указанием количества рабочих дней, необходимых для осмотра, санации, профилактических мероприятий в каждой диспансерной группе. Составляется график санации школ и ДДУ на каждый год с указанием срока санации детей каждого объекта. График согласовывается с зав. отделением ДСП и мед. работниками детских садов и школ. В последние годы не всегда удавалось следовать срокам, запланированным графиком. Причиной этого было уменьшение количества учебных дней в связи с заболеваниями учителей.
Диспансерные группы формируются с учётом общего здоровья, степени активности кариеса и тяжести заболевания краевого пародонта, а также заболеваний хирургического и ортодонтического профиля. Диспансеризация – это динамический процесс. Дети, находящиеся в одной диспансерной группе могут быть переведены в другую группу в зависимости от активности или стабилизации, как соматической, так и стоматологической патологии.
Выделяю 3 группы диспансеризации:
I. Группа:
здоровые дети, не имеющие стоматологических заболеваний;
здоровые дети, имеющие один или несколько следующих признаков:
а. компенсированная форма кариеса;
б. гингивиты, обусловленные негигиеническим содержанием рта, отсутствием функции зубов, некачественными пломбами.
Первую группу осматриваю и санирую один раз в год.
П. Группа:
дети с хроническими заболеваниями внутренних органов, не имеющие стоматологических заболеваний;
здоровые дети, имеющие:
а. субкомпенсированную форму кариеса;
б. гингивиты, обусловленные аномалиями прикуса;
в. зубы, леченные по поводу осложненного кариеса (период реабилитации);
дети, перенесшие:
а. воспалительные процессы челюстно-лицевой области;
б. операцию удаления доброкачественного образования.
дети, находящиеся на аппаратурном лечении.
Вторую группу осматриваю и санирую два раза в год с интервалом в шесть месяцев.
III. Группа:
дети с хроническими заболеваниями внутренних органов с суб- и декомпенсированной формой кариеса;
здоровые дети, имеющие один или несколько следующих признаков:
а. декомпенсированную форму кариеса;
б. все формы очаговой деминерализации;
в. тяжелые формы гипоплазии эмали;
г. локализованный или генерализованный пародонтит;
д. травматические повреждения зубов с несформированными корнями;
е. пораженные атипичные кариесрезистентные поверхности зубов;
ж. пораженные кариесом один или два фронтальных зуба к 10 годам.
Третью группу детей осматриваю и санирую 3 раза в год через каждые 3-4 месяца.
Далее провожу санацию школьников в соответствии со сроками диспансеризации.
Учётно-отчётная документация участка:
Санационная карта ф. № 267.
Медицинская карта стоматологического больного ф. № 043/у.
Лист ежедневного учета врача-стоматолога ф. 037-у.
Сводная ведомость учета работы врача-стоматолога ф. № 39/2-у 88.
Статистический талон ф. № 025-2/у.
Паспорт класса.
Паспорт школы.
Паспорт класса II-й диспансерной группы.
Паспорт класса III-й диспансерной группы.
В течение 3 лет для пломбирования кариозных полостей применяла пломбировочный
материал ССТА-01, амадент, эвикрол, компадент, стомадент. В 1999 году приобрела на деньги спонсоров галогеновую лампу “Chromalux” и начала работу со светоотверждаемым материалом “Призмафил”.
В качестве изолирующих подкладок использую Стион-АПХ, Base Line – глассомеры, уникальным свойствам которых является выделение природного фтора, усиливающего минерализацию твёрдых тканей зуба. В качестве лечебных подкладок использую пасты с гидроокисью кальция (кальцин, кальмецин, кальрадент). Для заполнения корневых каналов использую как нетвердеющие пасты: этоний, так и твердеющие: цинк-эвгеноловую, эвгедент, тимодент, пасту Гениса.
Развитие эндодонтии требует более тщательного подхода к методике и материалам для обтурации КК. Имеются данные о токсичности и раздражающем действии паст, в состав которых входит эвгенол, резорцин, формалин. Это заставляет искать более щадящие препараты: стиодент – стеклоиономер, эвгедент с гидроксил аппатитом кальция, фосфодент с фосфатом серебра. В качестве защитных повязок использую безэвгенольную пасту “Темпопро”, которая обеспечивает герметизм, не пропускает пары фенола, формалина, мышьяковистой пасты, что исключает ожоги слизистой оболочки рта. В качестве силантов использую 5% фтористый цемент, эвикрол.
С нового учебного года планирую начать герметизацию фиссур светоотверждаемыми композитами.
За три отчётных года внедрила:
ВОЗ формулу обозначения зубов;
для пломбирования зубов: фотополимеризационный материал “Призмафил”,
стеклоиономеры реставрационные и подкладочные Стион-РС, Стион-АПХ, Base Line.
герметизацию фиссур постоянных моляров стомасилом;
для профилактики кариеса на индивидуальном уровне фторсодержащие таблетки;
переоборудовала кабинет школы №1 турбинной стоматологической установкой “Chiradent”
приобрела полимеризационную лампу “Chromalux”
оснастила кабинеты школ №1 и №2 бактерицидными лампами и мойками с двумя раковинами
оборудовала стационарный стоматологический кабинет в д/к № 37 УС-30;
Медико – гигиеническая работа.
Гигиеническое воспитание детей состоит из санитарно – просветительной работы и обучения рациональной гигиене полости рта. Формы и методы зависят от контингента, возраста и цели, стоящей перед аудиторией. При проведении уроков гигиены использую наглядные пособия.
В лекциях для медицинских работников и воспитателей детских садов напоминаю им о необходимости правильного глотания, жевания, дыхания детей, правильного положения тела ребёнка во время сна, о своевременном информировании родителей, чьи дети имеют вредные привычки и нарушенные функции.
Для работы с детьми младших групп детских садов использую фланелеграф, с помощью которого в доступной форме рассказываю об уходе за зубами. Детям среднего и старшего возраста сообщаю краткие данные о строении зубов, их функциях, кариесе и его осложнениях, о вредных привычках и их роли в возникновении зубо - челюстных аномалий , о мерах предупреждения стоматологических заболеваний, о правильном питании (употреблении твёрдой пищи), правильном жевании, глотании, вреде частых перекусываний. Во время бесед дети задают много вопросов. Санитарно – просветительная работа предшествует обучению гигиене полости рта и является первым этапом во внедрение первичной профилактики стоматологических заболеваний. Уроки гигиены – одна из наиболее распространённых форм гигиенического воспитания детей школьного и младшего школьного возраста. Во второй части урока обучаю детей правилам гигиены полости рта. Объясняю последовательность манипуляций при чистке зубов. Для наглядности показываю правила чистки зубов на муляже. Затем каждому ребенку чищу зубы у раковины. В конце урока провожу профилактику кариеса фторлаком. Детям уроки гигиены очень нравятся.
Старшим школьникам читаю лекции, провожу идивидуальные беседы. В предпубертатном и пубертатном периодах необходимо учитывать лёгкую ранимость личности ребёнка и вопросы гигиенического воспитания решать на уровне индивидуального общения.
Для ежедневного применения рекомендую отечественные зубные пасты фабрик:
«Свобода» г. Москва ( «Чистюля», «Каримед детский», «Парадонтол», «Парадонтол с триклозаном»).
«Уральские самоцветы» г. Екатеринбург («Фтородент», «Дракоша»)
«Невская косметика» г. Санкт-Петербург («Жемчуг-фтор», «Жемчуг-кальций», «Лесная»)
В состав этих паст входят препараты фтора, кальция, фосфора, высококачественный абразив – диоксид кремния, биоактивные и бактерицидные вещества (витамины, микроэлементы, триклозан, травяные препараты).
Зубные щётки рекомендую подбирать в зависимости от возраста с учётом состояния
твёрдых тканей зубов и тканей парадонта; учу пользоваться флоссами.
1 – музыкальная зубная щетка рекомендуется для родителей в период обучения детей в возрасте 2,5-3 лет для привития навыков по гигиене полости рта;
2-3 – чтобы заинтересовать ребенка, ручкам зубной щетки придают разнообразные формы, для перевозок применяют футляры;
4 – детская зубная щетка с небольшой изогнутой ручкой, по форме ладони ребенка, для лучшей фиксации и более удобного использования;
5 – зубная щетка с зигзагообразно подстриженными волосками, ручка покрыта резиновой прокладкой для лучшей фиксации во влажной руке;
6 – зубная щетка имеет гибкое соединение ручки и рабочей части;
7 – зубная щетка фирмы «Colgate» имеет щетины трех длин (короткие щетинки для очищения жевательных поверхностей зубов; длинные внутренние – межзубных промежутков; длинные внешние, расположенные под углом, - придесневого края);
8 – зубная щетка фирмы Oral-B имеет индикатор - щетинки синего цвета, обесцвечивание которых указывает на необходимость замены зубной щетки;
9 – зубная щетка фирмы Аквафреш – сочетает упругое соединение рабочей части и ручки, имеет специальные резиновые накладки на ручку и закругленные кончики щетины, один из лучших вариантов зубной щетки.
Учитывая низкий уровень знаний по гигиене и профилактике стоматологических заболеваний, провожу беседы с родителями, посещаю родительские собрания и педсоветы, выпускаю санбюллетени для школьных кабинетов, оформляю стенды, уголки гигиены, участвую во врачебных конференциях.
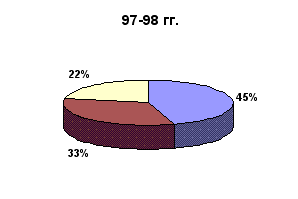
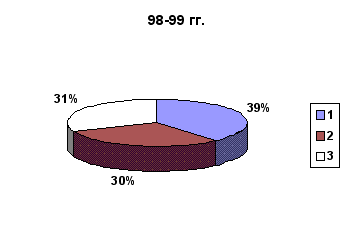
1 – лекции; 2 – уроки гигиены; 3 – лекции для родителей, учителей, медицинских работников
Ежемесячно выделяю на медико-воспитательную работу с детьми, родителями, учителями не менее 4 часов.
Уголок гигиены в школе №2.
Работа по подготовке к действию
в чрезвычайных ситуациях мирного и военного времени.
Я, Токуева Татьяна Илларионовна, врач-стоматолог, состою в штате м.п. ДСП. Объектом моей работы является школа №1.
I. На территории города возможны следующие ЧС:
1. Транспортные аварии на железнодорожном и автомобильном транспорте. Маневровые работы на ст. Исакогорка могут привести к сходу цистерн, содержащих АХОВ, с рельс, взрывам, пожарам в момент нахождения пассажирских поездов на станции. Потери среди населения могут составить более 1000 человек. При авариях на автотранспорте возможна разгерметизация контейнеров с хлором, взрывы при перевозке ГСМ.
2. Аварии на химически опасных объектах. Запасы хлора, аммиака, соляной кислоты имеются на 17 объектах города. Суммарное количество АХОВ на них составляет 309,1 тонны: хлора – 136,6 т; аммиака – 52,5 т; соляной кислоты (38%) – 30 т, 25% - 120 т.
В результате аварии с выбросом АХОВ площадь заражения может составить 2,6 кв. км. с количеством поражённых более 11.000 человек.
3. Аварии на коммунально-энергетических сетях. При отключении всех водогрейных котлов может произойти прекращение теплоснабжения 9056 квартир, где проживает около 300000 человек. При авариях на магистральных водоводах без воды могут остаться жители соответствующих округов более двух суток.
4. Возможны ЧС природного характера: сильные морозы, снегопады, высокие уровни воды; биолого-социального характера: массовые инфекционные заболевания, пожары, взрывы, обрушения зданий.
II. Школа №1 находится на пересечении Троицкого проспекта и улицы Комсомольская. Представляет из себя 3-х этажное кирпичное здание с подъездным путём со стороны улицы Комсомольская. Рядом со школой находятся следующие потенциально опасные объекты: кинотеатр «Искра», жилые 5-ти этажные кирпичные здания, церковь с дворовыми постройками, недостроенное здание кардиологического корпуса. В связи с этим можно ожидать следующих ЧС: террористические акты в здании школы или на соседних объектах, взрывы, пожары, попадание школы в зону химического заражения, аварии на теплоэнергетических сетях.
III. В мирное время совместно с фельдшером школы №1 вхожу в состав группы оказания неотложной помощи. Среди учителей и учащихся старших классов проводила практические занятия по оказанию само- и взаимопомощи при возникновению ЧС. Совместно с военруком школы участвовала в учебной эвакуации детей при пожаре (вывод детей через запасной выход).
В стоматологическом кабинете есть репродуктор для прослушивания сигналов штаба гражданской обороны. Имеются следующие средства индивидуальной защиты: ватно-марлевые повязки, колпаки, запасные халаты, дезинфицирующие средства: настойка йода, бриллиантовая зелень, натрия гидрокарбонат, аптечка неотложной помощи.
IV. В военное время м.п. ДСП совместно с ОДКБ участвуют в создании МПБД №10 на 1200 мест. Отделение челюстно-лицевой хирургии на 25 коек разворачивается на базе м.п. ДСП. Моя функция на период военного время уточняется.
V. Ежегодно обучаюсь по 35 часовой программе подготовки врачей и среднего медицинского персонала с отработкой практических навыков по оказанию медицинской помощи пострадавшим в условиях ЧС и действиями по сигналам ГО. Владею навыками оказания неотложной помощи при наружном кровотечении, обмороке, коллапсе, шоке, остановке дыхания. На практическом занятии отработала навыки сердечно-легочной реанимации на муляже «Резус-Анна» (искусственное дыхание «рот в рот», «рот в нос», непрямой массаж сердца).
Сдала зачеты по ООИ, ВИЧ-инфекции. Среди врачей среднего медицинского персонала прочитала лекции:
| Годы | Темы лекций | Аудитория | Количество слушателей |
| 96-97 | Оказание неотложной помощи при переломах конечностей | врачи | 15 |
| 97-98 | Первая помощь при обморожении и замерзании | медсёстры | 12 |
| 98-99 | Способы эвакуации поражённых Остановка кровотечения | врачи, м / с м / с | 26 16 |
В апреле 1999 года принимала участие в объектовой тренировке по теме: «Особо опасные инфекции» на объекте м.п. ДСП, изучила их клинические признаки и способы их профилактики.
Используемая литература:
Алтунин А.Т. «Гражданская оборона»
Булгаков В.М. «Первая мед. помощь»
Бурназян А.Н. «Руководство по мед. службе»
Барачевский Ю.Е. «Организационные основы территориальной службы медицины катастроф».
Больной В., 7 лет. DS: системная гипоплазия, бороздчатая форма.
Больной Е., 12 лет. DS: флюороз, меловидно – крапчатая форма.
Некариозные поражения зубов.
Второе место после кариеса (72-80%) занимают некариозные поражения зубов. Причинами этого являются:
ухудшение здоровья женщин и антенатальная патология;
нарушение функции эндокринных желёз;
ухудшение здоровья детей, особенно до 3-х лет (время минерализации фиссур, контактных поверхностей временных зубов);
выхаживание недоношенных детей;
рост потребления углеводов, газированных напитков;
нарушение технологии фторирования воды в Архангельске и Новодвинске (до 1991 года) и много других причин.
Чаще в своей работе сталкиваюсь с очаговой, местной и системной гипоплазией, особенно пятнистой формой, флюорозом. По данным доцента АГМА Т.Н.Юшмановой распространённость флюороза в Архангельске состовляет 68,5%.
Причиной местной гипоплазии является:
травма зачатка (вколачивание в зачаток постоянного зуба)
воспалительный очаг (периодонтит) в области корней молочных зубов
переломы челюсти (когда линия перелома проходит через зачаток постоянного зуба)
операционные травмы (киста)
опухоли
При очаговой форме гипоплазии поражается 1 или 2 зуба, чаще на верхней челюсти, с локализацией на режущем крае или жевательной поверхности премоляров. Это дефект эмали без блеска шероховатый, быстро переходящий в кариес, при местной гипоплазии поражается более двух зубов.
Для системной гипоплазии характерно поражение симметричных зубов, развивающихся в одни и те же сроки. Клиника зависит от стадии действия поражающего фактора. Объективно пятнистая форма гипоплазии характерезуется наличием пятен различной величины, окраски и формы. В более тяжёлых случаях недоразвитие зубных тканей проявляется в виде чашеобразных и точечных углублений, бороздок. При обработке очагов гипоплазии и флюорорза анилиновыми красителями окрашивание не происходит в отличии от начальных форм кариеса. Для флюороза характерно поражение симметричных зубов. Различают: штриховую, пятнистую, меловидно-крапчатую (уже с минус-тканью), эрозивную и деструктивную формы.
Успех лечения зависит от клинической формы. Лечение общее и местное:
Общее:
реминерализующая терапия с 3-х летнего возраста в сочетании с глицерофосфатом кальция в течение месяца (7-9 лет – 0,5 гр; 10-13 – 1 гр; 14-16 – 1,5 гр. в течение месяца, 2-3 курса в год)
аппликации с глицерофосфатом кальция за час до еды
с 10 лет добавляют биопрепараты (кламин – для улучшения усвояемости кальция, 0,5 гр. 3 раза в день в течении месяца, за 30 мин. до еды)
поливитамины (комплевит, квадевит)
Местно:
аппликации с зубными пастами, содержащим и кальций, и фтор: «Жемчуг», «Чебурашка», «Бэмби» по 10 минут 1 раз в день; маленьким детям 2 раза в день по 5 минут (можно с помощью капп) после полоскания пищу не принимать 1 час.
электрофорез с 2,5% глицерофосфата кальция №10 по 15 минут через день, с последующими аппликациями 1% фторида кальция на 15 секунд (при этом кальций и фтор внутрь не назначать).
При глубоких дефектах эмали показано пломбирование, если корень не сформирован истончённую эмаль защищают подкладками из стеклоиономеров. При грубых нарушениях показано винирование или протезирование. Перед винированием в течение месяца проводится реминерализующая терапия, эмаль при этом не протравливается.
Периодонтиты.
При диагностике пользуюсь классификацией профессора Виноградовой Т.Ф., основанной на клиническом течение заболевания (острый, хронический, обострившийся) и патоморфологических изменениях (острый серозный, острый гнойный; хронические: гранулемотозный, гранулирующий и фиброзный).
У детей чаще встречаются хронические формы в первых молярах и центральных резцах верхней челюсти. Периодонтиты моляров возникают чаще, как осложнение кариеса. Периодонтиты центральных резцов являются, как правило, следствием травм.
Во временных зубах преобладают хронические гранулирующие формы с образованием свища, разрежением костной ткани, особенно в области бифуркации корней, чему способствует распространение инфекции из коронковой пульпы через ответвления в область межкорневой перегородки.
Клиника скудная, болей нет, зуб не реагирует на термические раздражители, зондирование и перкуссия безболезненны. Основным диагностическим методом является рентгенограмма, по которой определяется характер деструкции в периодонте, распространённость процесса на фолликулы и зачатки постоянных зубов.
Временный зуб подлежит удалению в следующих случаях:
патологический процесс распространился на зачаток постоянного зуба, на что указывает разрушение кортикальной пластинки фолликула;
при перфорации дна кариозной полости
обострении процесса после 3-х посещений
резорбции корней на 2/3 длины
негативное поведение ребёнка
Хронические периодонты постоянных зубов у детей развиваются как первично хронические. Показанием к консервативному методу лечения является отсутствие деструктивных изменений в периодонте. При осмотре часто диагностирую изменённую в цвете коронку зуба, полость зуба может быть открыта или закрыта, на слизистой оболочке десны свищевой ход ЭОД – 100 – 200 мА. Для диагностики и выбора метода лечения обязательна рентгенограмма.
Выбор метода лечения зависит от: степени сформированности верхушки корня; степени патологической резорбции; состоянии зоны роста; проходимости КК.
Основные принципы лечения периодонтитов:
воздействие на микрофлору макро- и микроканалов зуба
снятие воспаления в периодонте
обтурация корневых каналов
При лечении периодонтитов большое внимание уделяю эндодонтической обработке канала. При препарировании полости зуба убираю все нависающие края для лучшего доступа к устьям канала.
Механическая обработка КК проводится с целью удаления инфицированного дентина, расширения КК для более качественного пломбирования. Расширение и раскрытие устьев каналов провожу шаровидными борами или дрильборами на малых оборотах, глубиномером определяю длину корня. Для химического расширения и дезинфекции КК начала применять 3% раствор гипохлорита натрия.
Под прикрытием антисептиков: Канал – дез, йодинол, удаляю путридные массы, буравами и рашпилем снимаю инфицированный слой дентина. Обработку каналов заканчиваю на уровне физиологического отверстия (апикального сужения), не доходя 0,5-1 мм до анатомической верхушки корня. При деструкции костной ткани провожу расширение и верхушечного отверстия. Пломбирование каналов провожу до апикального отверстия.
Пломбировочный материал, выведенный за верхушку, со временем рассасывается. При возникновении постпломбировочных болей можно назначить дарсонвализацию 3-5 процедур, по 3 мин. ежедневно или через день, магнито-инфракрасную лазерную терапию аппаратом МИЛТА 3-5 процедур по 5 мин. ежедневно. При лечении зубов с незаконченным формированием корня главной задачей является сохранение зоны роста корня. Поэтому все эндодотические манипуляции должны проводиться осторожно, без применения прижигающих средств (фенол, формалин). Недопустимо для остановки кровотечения применение диатермокоагуляции, целесообразнее пользоваться гемостатической губкой, альгипором, статином. При пломбировании каналов в апикальную часть вводится одонтотропная паста, на основе гидрата окиси кальция («Hipocal»,«Pulpdent»), далее твердеющие пасты (цинк-эвгеноловая, эвгедент, эвгецент, Endomethasone, Esteson, Resoplast, диакет). В случае гибели ростковой зоны необходимо провести качественную эндодонтическую обработку и пломбирование корневого канала твердеющей пастой, обладающей высокими бактерицидными свойствами. В однокорневых зубах при наличии свищевого хода лечение провожу в одно посещение. В многокорневых зубах при искривлении плохопроходимых каналах применяю резорцин-формалиновый метод. Импрегнацию смесью провожу 2-3 раза, при необходимости направляю больного на электрофорез с 5% йодистым калием. В последующем каналы допломбировываю пастой.
При сформированной корневой системе в многокорневых зубах использую также смешанный метод: над плохо проходимыми каналами провожу импрегнационный метод, хорошо проходимые пломбирую медленно твердеющими пастами.
Дети после лечения хронических периодонтитов при несформированном корне находятся на диспансерном наблюдении через 3-6-12 месяцев, до окончания формирования корня.
Показатели плановой санации дошкольников
| Учебный год | ||||||
| 1996/97 | 1997/98 | 1998/99 | ||||
| Уч. №1 | отд. | Уч. №1 | отд. | Уч. №1 | отд. | |
| Количество дошкольников | 480 | 10099 | 540 | 9927 | 532 | 8746 |
| Индекс здоровья | 62,0 | 47,6 | 53,0 | 47,2 | 52,3 | 52,39 |
| Осмотрено дошкольников всего %% осмотренных | 415 86,4 | 8027 79,5 | 455 84,2 | 7918 79,8 | 464 87,2 | 6607 75,5 |
| Подлежало санации всего %% детей подлежавших санации | 161 38,7 | 4203 52,4 | 213 46,8 | 4185 52,9 | 209 45,0 | 3134 47,4 |
| Санировано из числа подлежавших санации %% санированных из числа подлежавших санации | 152 94,4 | 2983 71 | 201 94,3 | 2933 70,1 | 193 92,3 | 1878 59,9 |
| Ранее санированных всего %% ранее санированных | 87 20,9 | 1601 20,0 | 74 16,2 | 1367 17,2 | 102 21,9 | 1278 19,3 |
| Количество детей с интактными зубами %% детей с интактными зубами | 171 41,0 | 2223 27,7 | 168 36,9 | 2366 29,9 | 141 30,3 | 2195 33,2 |
| Охват плановой санацией | 85,0 | 67,4 | 82,0 | 67,2 | 82,0 | 61,2 |
| Кол-во случаев осложненного кариеса Временных зубов на 1000 обследованных Постоянных зубов на 1000 обследованных | 115,6 -------- | 126,0 0,75 | 90,1 ------- | 94,1 0,63 | 73,2 --------- | 72,8 1,2 |
| Всего наложено пломб | 340 | 6151 | 480 | 6071 | 401 | 2,0 |
| Количество пломб на 1 санированного | 2,3 | 2,1 | 2,3 | 2,1 | 2,0 | 2,0 |
| Прирост кариеса на 1 обследованного: Во временном прикусе В постоянном прикусе | 0,48 0,01 | 0,7 0,05 | 0,72 0,02 | 0,64 0,042 | 0,64 0,01 | 0,5 0,03 |
| Интенсивность кариеса во временном прикусе на 1 обследованного на 1 имеющего кариес | 2,1 5,0 | 2,6 4,7 | 2,1 4,5 | 2,5 3,5 | 2,0 4,0 | 2,0 3,0 |
Количество дошкольников на участке №1 с 480 человек в 1996-1997 гг. увеличилось до 532 человек 1998-1999 гг. за счёт вновь открывающих групп. В частности, в д/к № 124 - для детей с церебральным параличом, в д/к № 37 – логопедической группы и круглосуточной социальной для детей из неблагополучных семей, более других нуждающихся в санации полости рта.
Распространённость кариеса увеличилась с 60 % в 1996-1997 гг. до 67 % в 1998-1999 гг. Этому способствует рост соматических заболеваний, несбалансированное (с преобладанием углеводов) питание дома и в детских садах, увеличение числа детей, находящихся на попечении родственников. Индекс здоровья снизился до показателя по отделению и составил 52,3 % в 1998-1999 гг. В то же время интенсивность кариеса во временном прикусе на одного обследованного и одного имеющего кариес снижается как на участке, так и по отделению в связи со своевременным проведением лечебных и профилактических мероприятий. Охват плановой санацией снизился за счёт уменьшения числа детей с интактными зубами и составил в 1998-1999 гг. 82 % против 61,2 % в отделении.
Для оказания стоматологической помощи детям ДДУ в необходимом объёме и хорошего качества требуется улучшение материально-технической базы профилактического отделения.
Профилактическая работа.
Национальной программы стоматологических заболеваний в России нет. Существуют региональные программы, финансируемые из местного бюджета, которые не могут решить проблему, учитывая высокую распространённость стоматологических заболеваний. Не финансирование профилактических мероприятий и в системе ОМС отрицательно сказывается на профилактике стоматологических заболеваний.
Профилактика в стоматологии – это умение управлять физиологическими процессами в тканях и органах зубочелюстной системы.
Для своевременного выявления и устранения факторов риска, способствующих возникновению зубочелюстных аномалий, нужны знания о закономерности развития лицевого скелета во время беременности и после рождения ребёнка, периоды активного роста челюстей и стабилизации, их периодичность.
Важнейшее значение имеют закономерности чередования активного роста костей лицевого и мозгового черепа после рождения ребёнка, (6 мес; 3-4 года; 7-11 лет; 16-19 лет), закономерности развития челюстей в зонах роста.
Для сроков проведения эндо- и экзогенной профилактики кариеса необходимо помнить о сроках и стадиях созревания эмали:
первичная минерализация (с 18 недель беременности у временных зубов, первые три года жизни у постоянных);
вторичная (окончательная) перед прорезыванием зубов;
третичная – после прорезывания зубов.
Если в первом и втором периоде процесс идёт через пульпу, то в третьем – через минерализующие свойства слюны (3 года после прорезывания) – это время активной реминерализующей терапии.
Знание возрастных особенностей строения костей, кровообращения в них, стадий развития пульпы зубов у детей, свойств и функций слюны – помогут врачу своевременно предотвратить заболевание или оказать квалифицированную помощь на ранних стадиях заболевания. Профилактика в стоматологии должна быть направлена на предупреждение всей зубочелюстной патологии.
Пути профилактики:
Оздоровление внешней среды.
Повышение защитных свойств организма (медикаментозными и немедикаментозными средствами).
Воздействие на функции слюны.
Повышение резистентности твёрдых тканей зуба к кариесу.
Гигиеническое воспитание населения.
Специфическая профилактика кариеса основана на эндо- и экзогенном воздействии фтора на твёрдые ткани зуба до и после их прорезывания.
Фтор при приёме внутрь:
улучшает иммунную систему, попадая через кровь в эмаль, вызывает образование более резистентной к действию кислот кристаллической структуры эмали;
фториды в полости рта снижают метаболизм сахаров бактериями, что приводит к снижению кислотообразования и роста зубного налёта.
В организованных детских коллективах, школах, ДДУ делается акцент делается на местную профилактику, проводимую с меньшими затратами и строго индивидуально.
До назначения препаратов фтора определяется кариесвосприимчивость с помощью теста эмалевой резистентности. Способ позволяет оценить соотношение процессов де- и реминерализации.
После чистки зубов на центральный резец верхней челюсти наносится 1 капля однонормального раствора HCl на 5 секунд, ватой одним движением снимаем раствор, затем окрашиваем 2% метиленовым синим (можно воспользоваться колор-тестом, жидкость №3). От степени прокрашивания протравленного участка эмали зуба судят по оттеночной типографской шкале синего цвета. Результат оценивается по 10-ти польной шкале (одно поле 10%). Если кариесвосприимчивость 50% и выше – нужны профилактические мероприятия, если ниже – нет. В этом случае пасты с фтором нужно рекомендовать с осторожностью, в небольших количествах, после чистки зубов энергично полоскать рот. Этим же тестом определяется реминерализующая способность слюны, т.е. время восстановления структуры эмали на протравленном участке.
Согласно приказа № 112 от 01.12.1995 г. « О внедрении массовых методов профилактики стоматологических заболеваний среди детей г. Архангельска » провожу разъяснительную работу на собраниях с родителями, воспитателями, медицинскими работниками о целесообразности эндогенной профилактике кариеса фторсодержащими препаратами.
Требования, которые необходимо соблюдать при назначении препаратов фтора внутрь:
Ребёнку может быть назначена только одна лекарственная форма.
Назначение препаратов согласовывается с педиатром.
Препараты назначаются при содержании фтора в воде менее 0,5 мг на литр.
Препараты нельзя назначать вместе с препаратами кальция.
Назначение препаратов, содержащих фтор не допускается, если:
Ребёнок употребляет фторированную воду, молоко или соль.
Имеются признаки гипервитаминоза А и Д.
Имеются противопоказания по общему состоянию.
В качестве фторсодержащих таблеток рекомендую флюорат натрия и фторид натрия:
Tab. Natrii fluorati 0,001
В 1 таблетке содержится 1,0 мг NaF
Дозировка по 1 таблетке в день детям с 3-х до 6-ти лет,
по 2 таблетки в день детям с 7-ми до 14-ти лет.
Tab. Natrii fluoridi 0,0011
В 1 таблетке содержится 1,1 мг NaF
Дозировка по 1 таблетке в день детям с 3-х до 6-ти лет,
по 2 таблетки в день детям с 7-ми до 14-ти лет.
В упаковке 250 таблеток.
По рекомендации Минздрава СССР от 1986 года фторсодержащие таблетки рекомендуется
принимать ежедневно в течении 240-250 дней в году с перерывом на летние месяцы, детям с 2-х лет до 15 лет, т.е. до полной минерализации тканей зубов.
Детям младшего возраста рекомендую «Витафтор», содержащий фторид натрия и комплекс витаминов (A, C, D2 ) в дозировке:
детям до года – по 1 капле на 1 кг веса в сутки;
от года до 6 лет – по 0,5 чайной ложки;
после 6 лет – по 1 чайной ложке в день.
Препарат принимают во время или после еды в течение месяца, затем двухнедельный перерыв. Повторные курсы проводят до 6 раз в год.
Детям среднего и старшего возраста советую пользоваться фтористыми гелями: «Флюодент», «Флюокаль», «Эльмекс», которые наносятся зубной щёткой на чистые зубы на 1-5 минут ( в зависимости от степени активности кариеса ). После аппликации не рекомендуется полоскать рот в течение 30 минут. Частота использования 2 раза в год по 3-5 аппликаций.
К эндогенной профилактике можно отнести сбалансированное четырёхразовое питание без частых перекусываний, ограничение мучных, кондитерских изделий, карамели, которые способствуют загрязнению полости рта пищевыми остатками и развитию кислотообразующей микрофлоры, ограничение приёма газированных напитков, вызывающих образование эрозии эмали.
Из общеукрепляющих препаратов целесообразно назначить:
поливитамины: ундевит, гендевит, ревит;
фторсодержащие витамины: олеговит, тековит, тонавит, витамакс;
морскую капусту, богатую микроэлементами (1 чайная ложка ежедневно в течение месяца 2 раза в год);
нуклеинат натрия – 0,1 – 3 раза в день №10 для стимуляции фосфорно – кальциевого обмена
калия оротат 0,05 – 2 раза в день (детям 7-12 лет) за час до еды 10 дней 2 раза в год;
метилуроцил, элеутерокок.
Одним из основных и доступных методов профилактики кариеса у дошкольников и младших школьников являются экзогенная профилактика, большое значение, в которой придаётся обучению правильного ухода за полостью рта. Сначала обучаю детей младших групп ДК полосканию полости рта, затем чистке зубов щёткой без пасты; когда у ребёнка вырабатывается навык, учу пользоваться зубной пастой. В основном дети подготовительных групп имеют навыки и знания по чистке зубов, но не все родители закрепляют знания, полученные детьми. При опросах выясняется, что не все дети имеют щётку и зубную пасту.
Недостаточная гигиена полости рта, неблагоприятные условия для самоочищения зубов (отсутствие зубов - антагонистов), нахождение зубов в неполной окклюзии и другие причины, приводят к недостаточности минерализации твёрдых тканей зуба. При осмотре фиссуры таких зубов меловидного цвета, с матовым оттенком, эти зубы быстрее поражаются кариесом.
Наиболее эффективным методом экзогенной профилактики кариеса в настоящее время является герметизация фиссур постоянных моляров, средний возраст прорезывания которых в г. Архангельске определяется в 5,5-6 лет.
Герметики, в состав которых входит фтор, оказывает минерализующее действие на эмаль и создают физический барьер для кариесогенных факторов. С этой целью использую 5% фтористый цемент, витакрил, в последнее время - стеклоиономерный цемент «Стион» химического отверждения. Фтор, выделяющийся в ротовую жидкость, усиливает минерализацию и других зубов.
Этапы герметизации:
Удаление мягкого зубного налета со стенок и дна фиссур;
По показаниям провожу расшлифовывание;
Протравливание эмали в случае применения композитов (эвикрол) с последующим тщательным смыванием кислоты и хорошей изоляцией от слюны;
Нанесение без давления герметика;
Сошлифовка суперконтактов после отверждения материала;
Покрытие зубов фтористым лаком.
Пользуюсь лаком на основе кедровой смолы «Кедровит», обладающий антимикробным и антигезирующим действием, лаком, «Фторол», «Белагель», прозрачным лаком фирмы «Радуга». С целью профилактики применяю серебрение фиссур постоянных зубов, полоскание полости рта 0,2% раствором фтористого натрия. Часть школьников охвачена профилактикой по методу профессора Виноградовой Т.Ф. Этот метод использую реже из-за недостаточного снабжения участка 10% раствором глюконата кальция.
Экзогенная профилактика кариеса у дошкольников.
| Методы профилактики | 96-97 | 97-98 | 98-99 |
| Серебрение фиссур постоянных зубов | 36 | 28 | 24 |
| Покрытие зубов фтористым лаком | 167 | 148 | 156 |
| Полоскание рта 0,2% NaF | 132 | 128 | 129 |
| Герметизация фиссур | ------ | 8 | 17 |
| Всего | 335 | 312 | 326 |
| % охвата проф. мероприятий к общему числу | 51,9 | 51,5 | 52,7 |
Экзогенная профилактика кариеса у школьников.
| Методы | 96-97 | 97-98 | 98-99 |
| Метод Т.Ф.Виноградовой | 112 | 89 | 76 |
| Покрытие зубов фтор лаком | 638 | 675 | 668 |
| Серебрение фиссур постоянных зубов | 21 | 23 | 18 |
| Герметизация фиссур | 24 | 31 | 34 |
| Полоскание 0,2% раствором NaF | 695 | 712 | 634 |
| Всего | 1490 | 1530 | 1430 |
| % охвата | 80,7 | 79,8 | 75,4 |
Пульпиты.
В своей работе применяю классификацию профессора Виноградовой Т.Ф., учитывая особенности клинического течения пульпитов у детей:
пульпиты могут возникать в зубах с небольшой кариозной полостью;
чаще встречаются хронические формы пульпитов (первично-хронический процесс);
быстрое распространение воспалительного процесса, чем меньше возраст ребенка, тем быстрее воспаление охватывает всю пульпу;
более часто, чем у взрослых реакция со стороны периодонта, сопровождающаяся болезненной перкуссией, отеком мягких тканей;
общая реакция организма на интоксикацию из пульпы в виде головной боли, повышения температуры тела.
Пульпиты у детей чаще встречаются в молярах временного и постоянного прикуса. Во временных зубах пульпиты чаще встречаются в возрасте от трех до шести лет, в зубах со сформированными корнями. Острые пульпиты чаще встречаются у детей первой группы здоровья, при компенсированной форме кариеса. Хронические формы пульпитов диагностируются, как правило, во время плановой санации детей, чаще встречается хронический фиброзный пульпит.
Для диагностики использую тщательный сбор анамнеза, термометрию, зондирование, перкуссию, рентгенографию, ЭОД. Учитывая особенности клинического течения пульпитов у детей, диагностика затруднений не вызывает.
Для лечения пульпитов применяю консервативные и хирургические методы лечения. Выбор метода зависит от степени сформированности корня, характера воспалительного процесса, групповой принадлежности зуба, активности кариозного процесса.
Биологический метод. Метод сохранения всей пульпы, восстановления ее функций. Показан при остром серозном общем и частичном пульпите, при случайно вскрытом роге пульпы при атипичном расположении её ответвлений, при травмах с отломом части коронки зуба. Биологический метод неэффективен у ослабленных детей с субкомпенсированной и декомпенсированной формой кариеса. Технику выполнения метода провожу по общепринятым методикам. В качестве подкладок использую препараты на основе гидроокиси кальция: кальцин, кальмецин, кальрадент, кальцидонт. Преимущества этих препаратов: гидроксид кальция, обладая выраженным противовоспалительным действием, благодаря сильной щелочной реакции (рн 12), способствует отложению вторичного дентина; нейтрализует кислую среду; обеспечивает длительное антибактериальное действие; не вызывает аллергических реакций у детей;
Метод витальной (прижизненной) ампутации. Метод перспективен тем, что сохраняет возможность дальнейшего роста и формирования корней зубов, обусловлен большими регенеративными способностями корневой пульпы и устойчивостью ее к различным воздействиям. Показан при остром частичном и общем серозном пульпите, острой травме в зубах с неформированной корневой системой, при хроническом простом пульпите без изменений в периодонте. Преимущество метода – односеансность.
Сложность метода в условиях школьного кабинета обусловлена проведением качественной регионарной и внутрипульпарной анастезии. Лечение проводится в одно посещение с применением кальцийсодержащих паст. Реабилитационное наблюдение предусматривает осмотры в 5-7 дней, затем 3-6-12 месяцев до окончания формирования корней.
Метод полного удаления (экстирпации) пульпы. проводится у детей при лечении зубов с законченным ростом корня и сформированным верхушечным отверстием, у взрослых. Экстирпацию пульпы можно проводить под инъекционным обезболиванием или после девитализации пульпы мышьяковистой пастой. В последнее время чаще использую пасты, не содержащие мышьяк («Пульпекс-Д,С»). Большое внимание после экстирпации пульпы надо уделять эндодонтической обработке корневых каналов. Для пломбирования КК применяю медленнотвердеющие пасты: цинк-эвгеноловую, эндометазоновую, тимодент. Пломбирование каналов провожу на уровне физиологического отверстия, на 1-1,5 мм не доходя до анатомической верхушки.
Основные требования к пломбировочным материалам для обтурации КК: совместимость с биологическими тканями; отсутствие рассасывания и усадки со временем в КК зубов со сформированными корнями и рассасывание в случае выведения за верхушку; лёгкость введения и выведения из КК; рентгеноконтрастность
Основной метод при лечении пульпитов временных зубов – метод девитальной ампутации с последующей мумификацией пульпы резоцин-формалиновой смесью. У школьников лечение пульпитов временных зубов проводится, как правило, в два посещения в виду резорбции корней.
Дети с пульпитами в постоянных зубах переводятся во II диспансерную группу для наблюдения.
Контрольные рентгенограммы зубов, вылеченных по поводу пульпитов
R-грамма 14 больного Б., 16 лет
DS: хронический фиброзный пульпит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 27 больной М., 15 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
R-грамма 46 больной С., 18 лет
DS: хронический фиброзный пульпит, канал запломбирован цинк-эвгеноловой пастой.
R-грамма 25 больного Г., 14 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
R-грамма 22 больной О., 14 лет
DS: хронический фиброзный пульпит, канал запломбирован эндометазоновой пастой.
Содержание
ОПИСАНИЕ УЧАСТКА, ПРИНЦИПЫ РАБОТЫ НА НЁМ …………………………………………
ПОКАЗАТЕЛИ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКОЙ РАБОТЫ ЗА ТРИ ГОДА …………………
Показатели плановой санации школьников ……………………………………..
Показатели плановой санации дошкольников …………………………………..
Анализ количественных и качественных показателей за три года …………….
ЛЕЧЕБНАЯ РАБОТА ………………………………………………………………………………………
Кариес ……………………………………………………………………………...
Пульпиты …………………………………………………………………………..
Периодонтиты ……………………………………………………………………..
Травмы зубов ………………………………………………………………………
Некариозные поражения зубов …………………………………………………...
Хейлиты ……………………………………………………………………………
Заболевания краевого пародонта …………………………………………………
Заболевания слизистой оболочки полости рта ………………………………….
Зубо-челюстные аномалии ………………………………………………………..
ПРОФИЛАКТИЧЕСКАЯ РАБОТА ……………………………………………………………………….
МЕДИКО-ГИГИЕНИЧЕСКАЯ РАБОТА …………………………………………………………………
ВЫВОДЫ ……………………………………………………………………………………………………
ИСПОЛЬЗУЕМАЯ ЛИТЕРАТУРА ……………………………………………………………………….
РАБОТА ПО ПОДГОТОВКЕ К ДЕЙСТВИЮ В ЧРЕЗВЫЧАЙНЫХ СИТУАЦИЯХ МИРНОГО И ВОЕННОГО ВРЕМЕНИ…………………………………………………………………...
Травмы зубов.
Травматические повреждения зубов в детской практике встречаются как самостоятельный тип травмы. Чаще встречаются у мальчиков во фронтальном отделе верхней челюсти, наблюдаются в основном в зимний период. В работе применяю классификацию ВОЗ, по которой выделяется 8 классов травматических поражений. На школьном приеме приходится сталкиваться в основном с 1, 2, 3 классами. Выбор метода лечения и его результаты зависят от времени обращения после травмы, степени сформированности корня зуба. После сбора анамнеза и клинического обследования направляю ребенка на рентгенографию, ЭОД в детскую стоматологическую поликлинику.
При I классе – тип 1,2: ушибе зуба с незаконченным ростом корня и с несформированной верхушкой жалоб может не быть. Показатель ЭОД может быть снижен вследствие несформированности корня, сотрясения и отека пульпы, рентгенологических изменений нет. Показан покой, щадящая диета, выведение зуба из прикуса (незначительное сошлифовывание, не более 0,5 мм). При лечении надо помнить о высокой способности к регенерации тканей зубов у детей. Назначаю ротовые ванночки (шалфей, ромашка, натрия гидрокарбонат), ионофорез с раствором новокаина. Наблюдение 2-3 дня, через 1 месяц, 3 месяца - повторная рентгенограмма и ЭОД.
Класс I – тип 3: ушиб с последующим некрозом пульпы. Обычно эти травмы обнаруживаются при плановых осмотрах. При этом коронка изменена в цвете, на слизистой десны может быть свищ. Лечение периодонтита проводится по известной методике.
Класс II, тип 1 неосложненный перелом коронки в пределах эмали с различной степенью сформированности корня. Лечение заключается в сошлифовывании острых краев зуба, покрытие его фтор лаком 3 раза через день. При необходимости проводится косметическое восстановление коронки.
Класс II, тип 2 перелом коронки зуба в пределах эмали и дентина без вскрытия полости с несформированной корневой системой. Необходимо защитить пульпу как можно быстрее от инфекции, термических раздражителей, место перелома закрыть кальцийсодержащим препаратом (кальмецин, кальрадент), покрыть защитным колпачком и направить к ортодонту для изготовления металлической коронки. Если рост корня завершен, коронка восстанавливается химическими или светоотверждающими композитами.
При III классе травм (осложненный перелом коронки зуба) использую биологический метод (если с момента травмы прошло несколько часов) и методы витальной ампутации или экстирпации пульпы (если после травмы прошло более суток) в зависимости от степени сформированности корня.
Дети с травмами находятся на диспансерном наблюдении до полного формирования корня.
Реставрация коронки 21 фотополимеризационным материалом «Призмафил».
Травмы зубов.
Травматические повреждения зубов в детской практике встречаются как самостоятельный тип травмы. Чаще встречаются у мальчиков во фронтальном отделе верхней челюсти, наблюдаются в основном в зимний период. В работе применяю классификацию ВОЗ, по которой выделяется 8 классов травматических поражений. На школьном приеме приходится сталкиваться в основном с 1, 2, 3 классами. Выбор метода лечения и его результаты зависят от времени обращения после травмы, степени сформированности корня зуба. После сбора анамнеза и клинического обследования направляю ребенка на рентгенографию, ЭОД в детскую стоматологическую поликлинику.
При I классе – тип 1,2: ушибе зуба с незаконченным ростом корня и с несформированной верхушкой жалоб может не быть. Показатель ЭОД может быть снижен вследствие несформированности корня, сотрясения и отека пульпы, рентгенологических изменений нет. Показан покой, щадящая диета, выведение зуба из прикуса (незначительное сошлифовывание, не более 0,5 мм). При лечении надо помнить о высокой способности к регенерации тканей зубов у детей. Назначаю ротовые ванночки (шалфей, ромашка, натрия гидрокарбонат), ионофорез с раствором новокаина. Наблюдение 2-3 дня, через 1 месяц, 3 месяца - повторная рентгенограмма и ЭОД.
Класс I – тип 3: ушиб с последующим некрозом пульпы. Обычно эти травмы обнаруживаются при плановых осмотрах. При этом коронка изменена в цвете, на слизистой десны может быть свищ. Лечение периодонтита проводится по известной методике.
Класс II, тип 1 неосложненный перелом коронки в пределах эмали с различной степенью сформированности корня. Лечение заключается в сошлифовывании острых краев зуба, покрытие его фтор лаком 3 раза через день. При необходимости проводится косметическое восстановление коронки.
Класс II, тип 2 перелом коронки зуба в пределах эмали и дентина без вскрытия полости с несформированной корневой системой. Необходимо защитить пульпу как можно быстрее от инфекции, термических раздражителей, место перелома закрыть кальцийсодержащим препаратом (кальмецин, кальрадент), покрыть защитным колпачком и направить к ортодонту для изготовления металлической коронки. Если рост корня завершен, коронка восстанавливается химическими или светоотверждающими композитами.
При III классе травм (осложненный перелом коронки зуба) использую биологический метод (если с момента травмы прошло несколько часов) и методы витальной ампутации или экстирпации пульпы (если после травмы прошло более суток) в зависимости от степени сформированности корня.
Дети с травмами находятся на диспансерном наблюдении до полного формирования корня.
Реставрация коронки 21 фотополимеризационным материалом «Призмафил».
Процент санированных от нуждающихся на участке выше, чем по отделению и составляет 92,7 % к 84,8 % в 1998-1999 гг. Индекс здоровья снижается пропорционально снижению числа ранее санированных и интактных. Количество случаев осложнённого кариеса на 1000 осмотренных увеличилось с 31 в 1996-1997 гг. до 39 в 1998-1999 гг. за счёт вновь прибывших детей. Прирост дефектов пломб на одного обследованного остаётся постоянным и составляет 0,2 , что ниже среднего показателя по отделению (0,8 в 1996-1997 гг. и 0,6 в 1997-1999 гг.), что указывает на качественную лечебную работу с использованием хороших пломбировочных материалов: амадент и композиционные материалы.
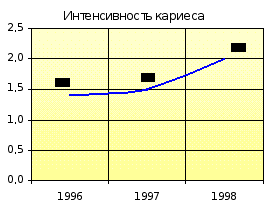
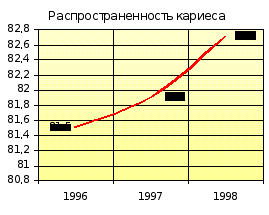
Рабочее место стоматолога в школе №2.
Хейлиты.
Больной В., 7 лет. DS: хронические трещины нижней губы, боковая и срединная.
Больной С., 13 лет. DS: атопический хейлит.
Хейлиты.
В своей работе пользуюсь классификацией ММСИ 1972 года.
На приёме чаще встречаюсь к экзематозным (атопическим) хейлитом. Это стадия экземы, развивающаяся как аллергическое заболевание с переходом в нейродермит. Начинается на 2-4 месяце жизни, продолжаясь до 5-7 лет, затем переходит в хроническую форму.
В патогенезе – поломка иммунной системы. Наибольшее значение здесь имеют: дефицит иммуноглобулина А, повышение концентрации иммуноглобулина G, нарушение клеточного иммунитета: уменьшение Т – лимфоцитов и увеличение Т – супрессоров и В-лимфоцитов.
Неиммунные механизмы: нарушение гомеостаза и микроциркуляции, дисбаланс в состоянии вегетативной нервной системы, патология ЖКТ и других систем.
В тонком кишечнике вырабатывается почти весь иммуноглобулин А и биологически активные вещества; здесь же находится микрофлора (B. biphidum, B. coli, B. lactis). Если палочек недостаточно, пища не переваривается и организм отвечает аллергической реакцией, на фоне которой могут возникнуть хейлиты. У ребёнка до 12 лет на уровне подкорки есть механизмы, позволяющие ему интуитивно выбирать нужную пищу. Не надо кормить ребёнка тем, от чего он постоянно отказывается.
Клиника хейлита на стадии экземы:
Отёк, гиперемия губ с распространением на кожу, щёки, уши, локтевые сгибы.Пузырьки лопаются, образуются корочки, у ребёнка появляется зуд, особенно ночью, красный дермографизм, географический язык, кандидоз.
Общее лечение проводится у педиатра. Оно заключается в устранении висцеральной патологии, выявлении пищевых аллергенов (в настоящее время кожно-аллергеновые пробы запрещены). Ребёнку нельзя употреблять молоко, особенно с консервантами (при экземе и нейродермите в организме наблюдается избыток кальция) многокомпонентые продукты (колбасы, сосиски), мёд (до 3-х лет), сладости, экзотические фрукты (ананас, мандарин, банан).
Показана сорбционная терапия: активированный уголь, полифепам, альгинаты (Na, Ca, K, Mg), стимуляторы неспецифического иммунитета: пентоксил, метилурацил, антигистаминные и седативные средства, поливитамины, отвары трав.
Местно:
1. подсушивающие средства: жидкость Бурова, этакридин 0,1%, фурациллин 1:5000, паста Лассара, цинковая, 1% нафталановая мазь, настой череды и отвар калины - для купания ребёнка.
2. 5% анестезиновая эмульсия с вазелиновым маслом для обезболивания губ, перед снятием корочек.
3. метаболиты: 2% папавериновый крем, 5% дибуноловая мазь, ацеликовая мазь.
При эрозиях: солкосерил мазь, противомикробные средства. Мазь надо периодически менять во избежании аллергии (прежде чем применять мазь, её надо на ночь в небольшом количестве нанести за ухо ребёнка; если аллергической реакции нет, то можно использовать). Хороший эффект даёт МИЛТА (3-5 сеансов). Гормоны применяются крайне осторожно. Они вызывают спазм сосудов, нарушают трофику кожи, приводят к образованию трофических язв.
Локализованный хейлит на фоне нейродермита без стадии экземы встречается в 30% случаев. Процесс локализуются только на губах, с вовлечением красной каймы и углов рта. Наблюдается гиперемия губ, наличие папул, лихенизация (усиление рисунка) с множественными радиальными складками на губах, более глубокими в углах рта, размытость красной каймы, отрубевидное шелушение. В результате спазма сосудов наблюдается белый дермографизм (в отличии от хейлита на стадии экземы). Общее лечение у педиатра (тщательное обследование у гастроэнтеролога, аллерголога, иммуннолога. Иммуннограмму можно сделать в «Центре СПИД», в фирме «Биокор» и в АГМА.
Местное лечение: 10% примочки ихтиола на глицерине для снятия спазма сосудов; 10% линимент нафталана со стрептоцидом при вторичной инфекции; нистатиновая, левориновая и 1% клотримазоловая мази при присоединении грибковой инфекции; биоактивные мази – гепариновая, дибуноловая, метилурациловая, солкосерил.
Эксфолиативный хейлит является результатом нарушения психоэмоциональной сферы. Возникает на фоне патологии щитовидной железы, аллергизации организма, депрессий, неблагоприятных метеорологических факторов.
Эксудативная форма встречается редко. На красной кайме в зоне Клейна корочки, свисающие в виде «фартука», при отслаивании чешуек обнаруживается вязкий эксудат, губы красные, отёчные. Процесс никогда не переходит на кожу и слизистую оболочку полости рта. Эксудативная форма может перейти в сухую.
Сухая форма эксудативного хейлита (по Максимовой О.П.) – это метеорологический хейлит. В результате влияния ветра, температурных раздражителей, запылённости воздуха, повышенной сухости может развиваться диффузное воспаление губ. «Пёстрый» вид губ объясняется неравномерной застойной гиперемией, незначительной инфильтрацией, сухостью и небольшим шелушением. Длительное воздействие неблагоприятных факторов способствует появлению эрозий или трещин с уплотнением их основания.
Хронические рецидивирующие трещины губ. Возникают как на нижней, так и на верхней губе и локализуются чаще в средней части, иногда в углах рта. Впервые возникшие трещины представляют собой щелевидной формы дефект эпителия и собственно слизистой оболочки губы, окружённый гиперемированной красной каймой и кровянистыми корочками. При рецидивах края трещин уплотняются, огрубевают с образованием участков рубцовой атрофии.
Обследование и общее лечение назначается педиатром.
Местно: антибактериальные и кератопластические средства, смягчающие мази, гигиенические помады.
Стрептококковый хронический ангулярный хейлит. Появляется у детей после перенесённых соматических заболеваний. Сочетается со стрептококкодермией по типу стрептококкового импетиго с фликтэнами, окружёнными ободком гиперемии с последующим образованием корочек и трещин в углах рта. У детей трещины могут быть без других патологических изменений. Ангулярные хейлиты стафилококковой и микотической этиологии встречаются реже. Для постановки диагноза необходим посев.
Лечение: антибактериальные мази: 5-10 % стрептоцидовая, “Сунореф”,стрептомициновая эмульсия 1%, подсушивающие средства: цинковая мазь, паста Лассара, хлорфиллипт (спиртовый раствор на новокаине), МИЛТА (3-5 сеансов по 3 мин).
Дети с хейлитами находятся на диспансерном учёте. В 1999 году состояло 8 человек. В сложных случаях направляю детей на кафедру детской стоматологии АГМА для консульт
Похожие работы
... отражения в бухгалтерском учете и отчетности движения средств ОМС. Приведем пример проверки целевого и рационального использования средств обязательного медицинского страхования. Осуществление медицинской деятельности государственному учреждению здравоохранения «Стоматологическая поликлиника» разрешено Комиссией по лицензированию и аккредитации медицинской и фармацевтической деятельности ...
... флюороз зубов. У нас в России воду не фторируют — государственной программы по фторированию воды и продуктов нет. 3.3 Реализация зарубежных программ льготного стоматологического обслуживания детей с ограниченными возможностями на территории Российской Федерации Последние 15 лет отечественная стоматология готовилась к тому, чтобы лишиться государственного финансирования. И она стала одной из ...
... медицинскими учреждениями»). КРАТКАЯ ХАРАКТЕРИСТИКА НЕРЮНГРИНСКОЙ ГОРОДСКОЙ БОЛЬНИЦЫ И ДЕТСКОЙ ПОЛИКЛИНИКИ Многопрофильная Нерюнгринская городская больница оказывают специализированную и квалифицированную медицинскую помощь населению г. Нерюнгри и улуса по 30 специальностям. В работу введены современные методы диагностики и лечения: n компьютерная томография; n эндоскопические ...
... за 15-20 минут до лечения Бензодиазепиновые транквилизаторы: Диазепам ( сибазон , седуксен , реланиум , валиум ) – является препаратом выбора при проведении седативной премедикации перед стоматологическим вмешательством, в том числе при лечении детей. Фармакологическое действие: оказывает успокаивающее, противотревожное действие, снижает мышечный тонус, обладает противосудорожным эффектом. ...
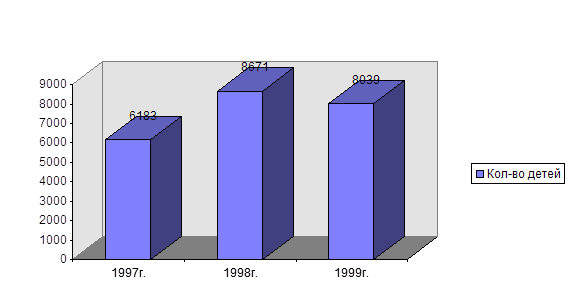
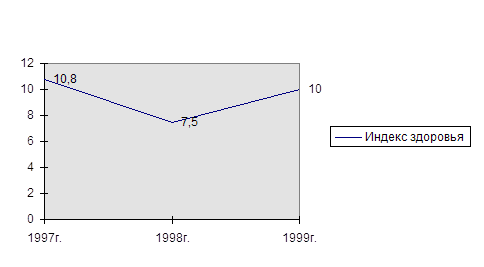
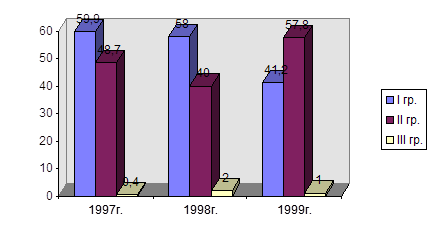
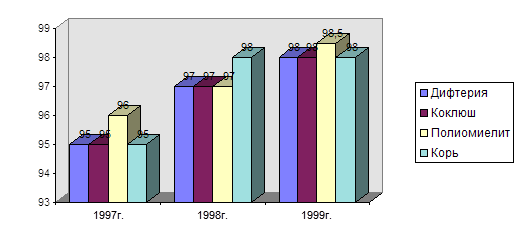
0 комментариев