При рождении ребенка происходит переход от стерильных условий внутриутробного развития к существованию с первых же минут жизни в разнообразном мире микроорганизмов. Интенсивная колонизация кожных покровов и слизистой оболочки органов, соприкасающихся с внешней средой, ведет к формированию микроэкологической системы человека. Сегодня под этим термином понимается состояние динамического равновесия, которое определяется, с одной стороны, физиологическими и иммунобиологическими особенностями организма хозяина, а с другой – видовым и количественным составом микробных ассоциаций и разнообразием их биохимической активности.
Согласно современным воззрениям нормальная микрофлора толстой кишки человека представляет собой «экстракорпоративный орган», состоящий из огромного числа микроорганизмов, объединенных в единую экологическую систему. Количество микробных клеток, присутствующих на коже и слизистых макроорганизма, контактирующих с внешней средой, превышает число клеток всех его органов и тканей вместе взятых. Микробные ассоциации (микробиоценозы), занимающие ту или иную экологическую нишу в организме хозяина, характеризуются сложной иерархической структурой, различными межвидовыми отношениями и многоступенчатыми метаболическими процессами, конечным результатом которых являются биологически активные соединения – микробные метаболиты.
На значение микробной флоры для здорового человека впервые обратил внимание в 1914 г. И.И. Мечников. Микробная флора участвует во многих жизненно важных процессах макроорганизма, внося определенный вклад в поддержание гомеостаза организма хозяина, который является для нее средой обитания. Одна из основных функций нормальной микрофлоры – защитная, так как бактерии – симбионты человека – обладают выраженной антагонистической активностью по отношению к патогенным и оппортунистическим микроорганизмам. Так, например, бифидобактерии образуют в процессе своей жизнедеятельности молочную, уксусную, муравьиную и янтарную кислоты, создающие кислую среду в кишечнике и препятствующие колонизации его посторонними микроорганизмами, попавшими сюда извне. Лактобактерии в процессе брожения молочной кислоты образуют антибиотические вещества – лактолин, лактоцидин, ацидофилин. Следовательно, представители нормальной микрофлоры кишечника тормозят рост и размножение условно-патогенных микроорганизмов – энтеропатогенных кишечных палочек, клебсиелл, протеев, некоторых видов сальмонелл и шигелл, золотистого стафилококка и др.
Участие нормальной микрофлоры кишечника в обменных процессах организма хозяина определяется, с одной стороны, утилизацией ею непереваренных пищевых соединений и инактивацией биологически активных веществ, выделяющихся с пищеварительными соками, а с другой – синтезом представителями нормальной флоры кишечника витаминов группы B, витамина К, никотиновой и фолиевой кислот, различных биологически активных соединений: эстрогенов, промазина, морфина, колхицина, диэтилбестрена, дигоксина и др.
Еще одной важной функцией нормальной микрофлоры человека является ее участие в формировании иммунобиологической реактивности организма хозяина. Показано, что в результате антигенной стимуляции микроорганизмами иммунной системы организма человека у него создается и поддерживается общий пул иммуноглобулинов.
Таким образом, нормальная микрофлора человека с ее специфическими функциями микроорганизма – защитной, обменной, иммуноиндуцирующей и др. – определяет микробную экологию пищеварительного тракта и участвует в поддержании гомеостаза макроорганизма. Нарушение любой из функций приводит к нарушению различных видов метаболизма, возникновению дефицита микронутриентов: витаминов, микроэлементов, минеральных веществ в организме человека, снижению его иммунного статуса.
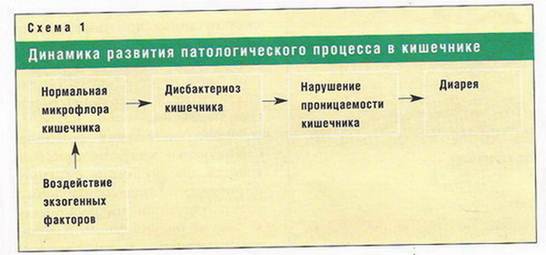
Было показано, что нарушения состава и количественного соотношения в микробиоцинозах кишечника, определяемые термином «дисбактериоз», возникают от разнообразных причин: характера питания, возраста, проведения антибактериальной, гормональной, лучевой и / или химиотерапии, наличия хронических заболеваний пищеварительного тракта и др., а в основе их развития лежит изменение условий обитания в биотопе, в результате чего популяции одного или нескольких видов, составляющих микробиоценоз, или видов, занесенных из других биотопов хозяина или внешней среды, получают преимущества для роста и размножения перед своими конкурентами и приобретают несвойственное им доминирующее положение в микробиоценозе [5, 6].
Новые количественные и качественные соотношения только тогда станут дисбактериозом, когда нарушаются механизмы аутостабилизации, присущие всем эволюционно сложившимся системам.
Видовой состав «патологического» микробиоценоза, так же как и скорость колонизации, и продолжительность персистирования составляющих его микроорганизмов в кишечнике индивидуальны, зависят от состояния микроэкологической системы и организма хозяина. Бактерии, в норме не характерные для данного микробного сообщества, кроме повышенной инвазивной способности отличаются от аутофлоры и тем, что способствуют возникновению различных нарушений в нормальном протекании метаболических процессов в кишечнике. Они также не способны осуществлять ряд важных физиологических функций, присущих представителям нормальной микрофлоры.
Следовательно, изменения в микробиоценозах пищеварительного тракта, как правило, служат предвестником отклонений в клинико-физиологическом статусе организма хозяина. Со временем дисбактериоз проявляет себя клиническими местными симптомами, а затем и общими нарушениями, которые отягощают течение различных заболеваний человека и затрудняют их лечение.
Гастриты, дуодениты, язвенная болезнь, изменения моторной и пропульсивной способности кишечника (колиты с диареей или запором, энтериты с синдромом мальабсорбции), коагулопатии, гипер- и гипохолестеринемия, острая мезентериальная ишемия, ревматоидный артрит, злокачественные новообразования толстой кишки и молочных желез, нарушение менструального цикла, кариес, мочекаменная болезнь, портальная системная энцефалопатия, заболевания печени, анемия новорожденных и т.д. – вот неполный перечень тех нозологических форм и клинических синдромов патологии человека, в которых дисбиотические изменения в кишечнике и других биотопах организма человека являются одним из патогенетических факторов заболевания. Следовательно, прежде чем лечить человека от той или иной болезни, надо сначала оздоровить его кишечник.
С этих позиций проблема борьбы с дисбактериозом кишечника приобретает большую актуальность для самых различных отраслей клинической медицины и делает необходимым параллельное исследование микробного, иммунного, биохимического и т.д. статуса у определенных контингентов больных.
К таким контингентам или группам «риска», на наш взгляд, можно отнести следующие категории пациентов:
1. Стационарные больные, длительно получающие антибактериальную, гормональную, лучевую и / или химиотерапию.
2. Пациенты с жалобами со стороны органов пищеварения.
3. Больные с проявлениями аллергозов и астеновегетативного синдрома.
Нормальная и патологическая микрофлора
Согласно современным воззрениям нормальная микрофлора толстой кишки человека представляет собой «экстракорпоративный орган», состоящий из огромного числа микроорганизмов, объединенных в единую экологическую систему. Количество микробных клеток, присутствующих на коже и слизистых макроорганизма, контактирующих с внешней средой, превышает число клеток всех его органов и тканей вместе взятых. Микробные ассоциации (микробиоценозы), занимающие ту или иную экологическую нишу в организме хозяина, характеризуются сложной иерархической структурой, различными межвидовыми отношениями и многоступенчатыми метаболическими процессами, конечным результатом которых являются биологически активные соединения – микробные метаболиты.
На значение микробной флоры для здорового человека впервые обратил внимание в 1914 г. И.И. Мечников. Микробная флора участвует во многих жизненно важных процессах макроорганизма, внося определенный вклад в поддержание гомеостаза организма хозяина, который является для нее средой обитания. Одна из основных функций нормальной микрофлоры – защитная, так как бактерии – симбионты человека – обладают выраженной антагонистической активностью по отношению к патогенным и оппортунистическим микроорганизмам. Так, например, бифидобактерии образуют в процессе своей жизнедеятельности молочную, уксусную, муравьиную и янтарную кислоты, создающие кислую среду в кишечнике и препятствующие колонизации его посторонними микроорганизмами, попавшими сюда извне. Лактобактерии в процессе брожения молочной кислоты образуют антибиотические вещества – лактолин, лактоцидин, ацидофилин. Следовательно, представители нормальной микрофлоры кишечника тормозят рост и размножение условно-патогенных микроорганизмов – энтеропатогенных кишечных палочек, клебсиелл, протеев, некоторых видов сальмонелл и шигелл, золотистого стафилококка и др.
Участие нормальной микрофлоры кишечника в обменных процессах организма хозяина определяется, с одной стороны, утилизацией ею непереваренных пищевых соединений и инактивацией биологически активных веществ, выделяющихся с пищеварительными соками, а с другой – синтезом представителями нормальной флоры кишечника витаминов группы B, витамина К, никотиновой и фолиевой кислот, различных биологически активных соединений: эстрогенов, промазина, морфина, колхицина, диэтилбестрена, дигоксина и др.
Еще одной важной функцией нормальной микрофлоры человека является ее участие в формировании иммунобиологической реактивности организма хозяина. Показано, что в результате антигенной стимуляции микроорганизмами иммунной системы организма человека у него создается и поддерживается общий пул иммуноглобулинов.
Таким образом, нормальная микрофлора человека с ее специфическими функциями микроорганизма – защитной, обменной, иммуноиндуцирующей и др. – определяет микробную экологию пищеварительного тракта и участвует в поддержании гомеостаза макроорганизма. Нарушение любой из функций приводит к нарушению различных видов метаболизма, возникновению дефицита микронутриентов: витаминов, микроэлементов, минеральных веществ в организме человека, снижению его иммунного статуса.
Было показано, что нарушения состава и количественного соотношения в микробиоцинозах кишечника, определяемые термином «дисбактериоз», возникают от разнообразных причин: характера питания, возраста, проведения антибактериальной, гормональной, лучевой и / или химиотерапии, наличия хронических заболеваний пищеварительного тракта и др., а в основе их развития лежит изменение условий обитания в биотопе, в результате чего популяции одного или нескольких видов, составляющих микробиоценоз, или видов, занесенных из других биотопов хозяина или внешней среды, получают преимущества для роста и размножения перед своими конкурентами и приобретают несвойственное им доминирующее положение в микробиоценозе.
Новые количественные и качественные соотношения только тогда станут дисбактериозом, когда нарушаются механизмы аутостабилизации, присущие всем эволюционно сложившимся системам.
Видовой состав «патологического» микробиоценоза, так же как и скорость колонизации, и продолжительность персистирования составляющих его микроорганизмов в кишечнике индивидуальны, зависят от состояния микроэкологической системы и организма хозяина. Бактерии, в норме не характерные для данного микробного сообщества, кроме повышенной инвазивной способности отличаются от аутофлоры и тем, что способствуют возникновению различных нарушений в нормальном протекании метаболических процессов в кишечнике. Они также не способны осуществлять ряд важных физиологических функций, присущих представителям нормальной микрофлоры.
Следовательно, изменения в микробиоценозах пищеварительного тракта, как правило, служат предвестником отклонений в клинико-физиологическом статусе организма хозяина. Со временем дисбактериоз проявляет себя клиническими местными симптомами, а затем и общими нарушениями, которые отягощают течение различных заболеваний человека и затрудняют их лечение.
Гастриты, дуодениты, язвенная болезнь, изменения моторной и пропульсивной способности кишечника (колиты с диареей или запором, энтериты с синдромом мальабсорбции), коагулопатии, гипер- и гипохолестеринемия, острая мезентериальная ишемия, ревматоидный артрит, злокачественные новообразования толстой кишки и молочных желез, нарушение менструального цикла, кариес, мочекаменная болезнь, портальная системная энцефалопатия, заболевания печени, анемия новорожденных и т.д. – вот неполный перечень тех нозологических форм и клинических синдромов патологии человека, в которых дисбиотические изменения в кишечнике и других биотопах организма человека являются одним из патогенетических факторов заболевания. Следовательно, прежде чем лечить человека от той или иной болезни, надо сначала оздоровить его кишечник.
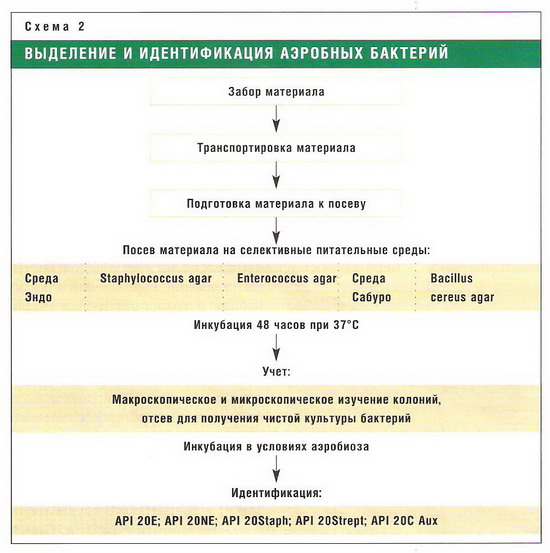
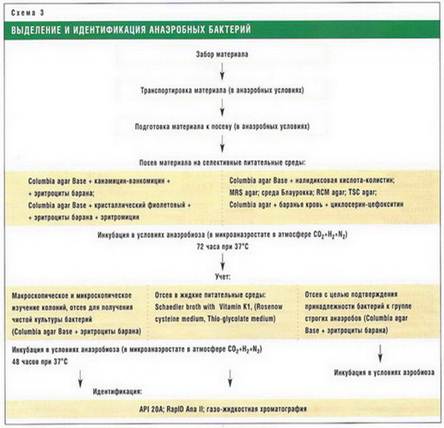
Методы лабораторной диагностики дисбактериоза кишечникаВ настоящее время основным и наиболее распространенным методом лабораторной диагностики дисбактериоза кишечника остается бактериологическое исследование кала пациента, считающееся классическим методом. Обязательными компонентами данного исследования должны быть количественные методики и многовекторность (направленность на выделение многих видов и вариантов микрофлоры). Результаты исследования сопоставляют с данными о нормальном составе микрофлоры конкретного биотопа, клинической картиной и возрастом пациента. Следует подчеркнуть, что широкий спектр микробных ассоциаций, исследуемых в фекалиях, необходимость учета их количества и изменений биологических свойств, особенно появление признаков, характеризующих агрессивность условно-патогенных микроорганизмов, – все это привело к созданию различных схем для оценки степени тяжести развившихся дисбиотических нарушений при различных заболеваниях.
Следует учитывать, что кишечная микрофлора человека – весьма лабильная система, подверженная колебаниям в зависимости от многих факторов, как эндогенных (нервный статус, пища, температура тела и т.п.), так и экзогенных (время года, атмосферные колебания и т.п.). К оценке полученных результатов следует подходить дифференцированно. Отличию так называемых «дисбиотических реакций» от истинного дисбактериоза способствует выполнение 2 – 3-кратных исследований с интервалом не менее 14 дней. В первом случае сдвиги в составе микрофлоры кишечника непродолжительны и исчезают через 5 – 7 дней без какого-либо лечения.
Сегодня некоторые хорошо оснащенные лаборатории крупных исследовательских центров для лабораторной диагностики дисбактериоза наряду с бактериологическим методом используют и так называемый экспрессный метод, включающий в себя определение индола, п-крезола, фенола, водорода, метана, короткоцепочечных летучих жирных кислот ряда С2-С6 (ЛЖК), деконъюгированных желчных кислот, меченных радиоактивным углеродом 14, аммиака и ряда других химических соединений, в метаболизме которых в организме человека его микрофлора принимает непосредственное участие. Достоинство этих методик в том, что они позволяют обнаружить дисбиотические изменения в кишечнике в течение 30–120 мин.
Широкое распространение для определения метаболитов кишечной микрофлоры получил метод газо-жидкостной хроматографии (ГЖХ). Наиболее часто он применяется для определения экскреции с фекалиями людей таких летучих веществ как летучие жирные кислоты (ЛЖК) и ароматические соединения (фенолы и индолы). Ограниченность ГЖХ – анализа возможностью определять только летучие вещества успешно компенсируется сочетанием этого метода с методами жидкостной хроматографии, позволяющими проводить детекцию в клиническом материале тех микробных метаболитов, которые не обладают свойством летучести:
Органические карбоновые кислоты (оксо и окси) – метод ионоэксклюзионной хроматографии.
Простые и сложные амины, фенилпропионовая кислота – метод высокоэффективной жидкостной хроматографии.
Преимущество «экспрессного» метода перед «классическим» очевидно при диагностике синдрома контаминации толстой кишки как одного из критериев дисбаланса в микроэкологической системе кишечника. Диагностика этого синдрома бактериологическим способом достаточно сложна, так как требуются специальные зонды для забора материала из просвета и со слизистой оболочки верхних отделов тонкой кишки. При биохимическом методе в фекалиях и моче определяют деконъюгированные желчные кислоты, п-крезол, фенол и индол (индикан), присутствующие в биологических жидкостях больного и являющиеся метаболическими маркерами синдрома контаминации тонкой кишки.
Современная система мониторинга за микробной экологией кишечника человекаКак бактериологический («классический»), так и биохимический («экспрессный») методы лабораторной диагностики дисбактериоза кишечника имеют свои достоинства и недостатки.
К основным недостаткам первого метода лабораторной диагностики дисбактериоза относятся:
· трудоемкость,
· высокая стоимость,
· длительность проведения анализа,
· относительная субъективность полученных результатов,
· недооценка роли многих до настоящего времени не культивируемых представителей микробиоценозов кишечника.
Кроме того, этот метод также грешит возможностью получения несходящихся результатов при повторном обследовании пациента – как следствие различного роста бактерий в условиях организма хозяина (in vivo) и на искусственных питательных средах (in vitro).
Преимуществом классического метода перед экспрессным является то, что это – прямой метод, позволяющий определить в биологических жидкостях организма хозяина состав и количественное содержание микроорганизмов, составляющих микробиоценоз толстой кишки организма хозяина как в норме, так и при различной патологии.
К преимуществам биохимического метода можно отнести относительную несложность транспортировки образцов, доступность, небольшую стоимость, простоту, а главное – скорость получения ответа. Возможность повторного проведения анализа в тот же день также дает немаловажное преимущество.
Таким образом, ни бактериологический, ни биохимический методы лабораторной диагностики дисбактериоза отдельно взятые не могут полностью соответствовать тем требованиям, которые предъявляются клинической практикой к лабораторной службе сегодня.
В этой связи вопрос о разработке современной системы мониторинга за нормальной микрофлорой кишечника в плане оптимизации лабораторной диагностики дисбактериоза кишечника является весьма актуальным.
Как уже говорилось, проведение у определенных категорий больных постоянного лабораторного мониторинга за состоянием их микрофлоры кишечника – является необходимостью, обусловленной тем, что микроэкологический дисбаланс является одним из патогенетических факторов ряда заболеваний.
Первый этап. У пациента из группы риска при обследовании берут кал на экспрессное исследование (биохимический метод) и определяют ММПФ. При выявленных изменениях в показателях ММПФ проводят бактериологическое исследование. До получения результатов микробиологического анализа фекалий у больного может быть проведена коррекция микробной экосистемы кишечника по эмпирической схеме. С этой целью больному назначают пробиотики, оказывающие общее действие на нормальную микрофлору (олигосахариды, пищевые волокна и др.), а также соответствующую диету.
Второй этап. У пациентов с измененными показателями ММПФ проводят детальное бактериологическое исследование фекалий и определяют микробиологические критерии дисбактериоза кишечника. Оценивают степень тяжести, выраженность микроэкологического дисбаланса и анализируют его фазы и формы. На основании данных биохимического и бактериологического исследования подбирают индивидуальную схему коррекции микроэкологических нарушений в кишечнике больного – фаги, кишечные антисептики, биологические бактерийные препараты, лечебные травяные сборы и др.
Третий этап. В ходе проводимой терапии дисбактериоза проводят оценку ее эффективности. Для этого опять определяют показатели ММПФ. На основании полученных результатов или проводят изменение схемы терапии с целью повышения ее эффективности или оставляют ее прежней.
Четвертый этап. После окончания курса терапии дисбактериоза на основании показателей ММПФ дается оценка проведенного лечения и делается заключение о состоянии микробиоценоза толстой кишки больного.
Переход на лабораторный мониторинг за микрофлорой кишечника определенных групп населения требует не только разработки схемы его проведения, методов исследования, критериев для оценки полученных результатов, но и соответствующей классификации, позволяющей поставить диагноз и назначить адекватное лечение.
Микроэкологическая классификация степеней тяжести дисбиотического процесса в толстой кишке, 1998 г.
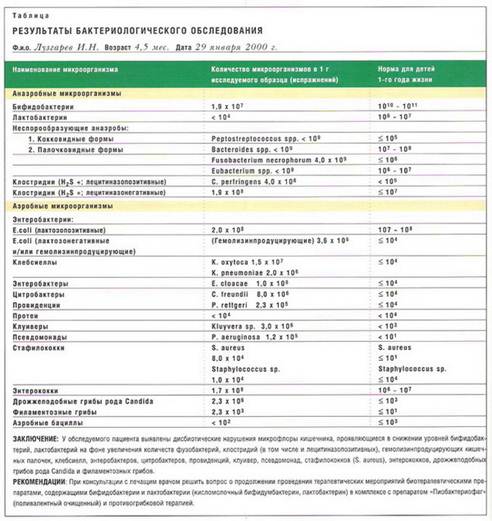
I степень тяжести – увеличено или уменьшено общее количество кишечных палочек. Кишечные палочки с атипичными биологическими свойствами отсутствуют. Количество бифидобактерий и лактобацилл не изменено. Изменения в общих показателях ММПФ характерны лишь в отношении пула ЛЖК, содержания фенилпропионовой кислоты, скатола и метиламина. Общее содержание ЛЖК у больных с I степенью тяжести дисбактериоза может быть меньше или больше, чем у здоровых лиц. Содержание скатола снижено. Напротив, содержание фенилуксусной кислоты и метиламина повышено. Отмечаются изменения удельного веса щавелевоуксусной кислоты в профиле ДКК. Дисбактериоз латентный, компенсированный, кишечные дисфункции не регистрируются.
II степень тяжести – незначительно снижено количество бифидобактерий (107) и лактобацилл (105). Наблюдаются количественные и качественные (появление форм с атипичными биологическими свойствами) изменения кишечных палочек. Высеваются в умеренном количестве условнопатогенные кишечные микроорганизмы. Отмечаются изменения как в общих, так и в специфических показателях микробного метаболитного паспорта фекалий, что выражается в снижении величины экскреции с фекалиями фенольных соединений: п-крезола и индола. В десятки раз уменьшается количество скатола в испражнениях. Обратная картина наблюдается в отношении фенилпропионовой кислоты, количество которой на порядок превышает таковое у здоровых лиц. Профиль ФС также меняется: удельный вес индола возрастает более чем в 2 раза, несколько снижается удельный вес п-крезола и более чем в 10 раз снижен удельный вес скатола. В целом экскреция с фекалиями карбоновых и ароматических аминокислот, фенольных и индольных соединений (за исключением фенилаланина) при II степени тяжести дисбиоза снижена. Снижается экскреция с фекалиями гистамина и серотонина. Изменен АмП: удельный вес гистамина и серотонина ниже, удельный вес представителя простых аминов метиламина выше. Дисбактериоз локальный (местный), субкомпенсированный, кишечные дисфункции, как правило, не наблюдаются.
III степень тяжести – существенное снижение количества бифидобактерий (105-6) в сочетании со снижением количества лактобацилл (105 и меньше) и резким изменением типичных свойств кишечных палочек (значительное преобладание гемолитических, лактозонегативных форм). Значительное увеличение количества условно-патогенных бактерий с патогенными свойствами (гемолиз эритроцитов) и дрожжеподобных грибов (родов Кандида, Геотрихум и др.). Характерны еще более выраженные изменения как в общих, так и в специфических показателях микробного метаболитного паспорта фекалий. Снижена величина экскреции с фекалиями фенольных соединений: п-крезола и индола. В фекалиях практически отсутствует скатол. Напротив, содержание фенилпропионовой кислоты в каловых массах резко увеличивается. Профиль ФС меняется таким образом, что существенно увеличивается удельный вес индола и значительно снижается удельный вес п-крезола. Существенно изменяется величина экскреции аминов: содержание в фекалиях гистамина и серотонина может быть выше или ниже по сравнению с нормой (зависит от нозологической формы основного заболевания). Содержание карбоновых кислот в фекалиях больных с III степенью дисбиоза меняется следующим образом: резко уменьшается пул ЛЖК, практически не обнаруживается щавелевоуксусная кислота и значительно возрастает экскреция с каловыми массами a-кетоглутаровой кислоты. Изменен профиль ЛЖК. При нарушениях стула по типу диареи удельный вес уксусной кислоты ниже, удельный вес пропионовой и масляной кислот, наоборот, повышен, при запоре наблюдается противоположная картина. Отмечаются снижение или увеличение удельного веса молочной и аналогичные изменения удельного веса a-кетоглутаровой кислот в профиле ДКК. Дисбактериоз локальный (местный), декомпенсированный, кишечные дисфункции, как правило, наблюдаются.
IV степень тяжести – резкое снижение или отсутствие бифидобактерий, значительное уменьшение количества лактобацилл, резкое уменьшение количества или отсутствие кишечных палочек с типичными свойствами, значительное возрастание количества как облигатных, так и факультативных видов (в норме не встречающихся) кишечных бактерий и дрожжеподобных грибов с патогенными свойствами. Выявляются патогенные кишечные бактерии (сальмонеллы, шигеллы, ерсинии). Качественные изменения в микробном метаболитном паспорте остаются такими же, как и при третьей степени, но их количественные характеристики еще более изменены, характерна глубокая разбалансировка биохимических регуляторных механизмов микробной экосистемы, сочетающаяся с аналогичной разбалансировкой микробной инфраструктуры кишечника. Дисбактериоз распространенный (с бактериемией), декомпенсированный (с угрозой генерализации инфекции, сепсиса или септикопиемии), наблюдаются выраженные кишечные дисфункции.
Клинические проявления дисбактериоза кишечникаКлинические симптомы дисбактериоза кишечника могут быть разделены на кишечные и системные.
К кишечным симптомам относятся:
· секреторная диарея,
· метеоризм,
· дискомфорт или боли в животе, связанные с расширением кишечных петель.
При тяжелых нарушениях микробиоценоза возможны нарушения кишечного пищеварения и всасывания, а также септические реакции от септицемии до сепсиса. Бактериемия появляется в случаях преобладания повреждения эпителиоцитов бактериальными токсинами над пролиферативными процессами, которые в значительной степени обеспечиваются сапрофитной кишечной микробиотой.
Системные проявления дисбактериоза:
• Аллергия
• Канцерогенез
• Ожирение
• Гиперхолестеринемия
• Артериальная гипертензия
• Артриты
• Оксалатурия и мочекаменная болезнь
• Болезнь Альцгеймера
• Реакция «трансплантат против хозяина»
• Бактериемия, септицемия, сепсис
Связь микробиоценоза кишечника с перечисленными системными заболеваниями авторы объясняют продукцией микроорганизмами веществ, вызывающих соответствующие биологические эффекты, изменениями барьерной функции кишечника, аутоиммунными нарушениями и т.д.
Вопросы традиционного лечения дисбактериоза кишечникаПодчеркнем, что лечение дисбактериоза должно осуществляться в составе и с учетом особенностей основного заболевания.
Оно включает:
1) устранение избыточного бактериального обсеменения кишечника условно-патогенной микрофлорой,
2) восстановление нормальной микробной флоры кишечника,
3) стимулирование реактивности организма.
Устранение избыточного бактериального обсеменения кишечника условно-патогенной микрофлорой
Применение антибиотиков – основных виновников подавления симбионтной микробиоты – должно быть ограничено абсолютными и относительными показаниями.
Абсолютными показаниями к назначению антибиотиков служат:
· бактериемия и
· угроза энтерогенного сепсиса, причиной которых является дисбактериоз.
Препаратами выбора являются антибиотики широкого спектра действия, к которым чувствительны обнаруженные в крови микробы.
Относительные показания к применению антибиотиков могут появиться при хронических диарейных заболеваниях с избыточным бактериальным ростом патогенной микробной флоры в просвете тонкой кишки (пострезекционный синдром короткой тонкой кишки, спаечная болезнь, общая вариабельная гипогаммаглобулинемия, целиакия с торпидным течением и др.).
Однако лечение следует начинать с применения кишечных антисептиков, которые оказывают менее губительное влияние на симбионтную микробную флору, чем антибиотики. К ним относятся интетрикс, эрсефурил, нитроксолин, фуразолидон и др. Антибактериальные препараты назначают в течение 10–14 дней. Применение антибиотика оправдано в качестве резервного средства.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, антибактериальные препараты не показаны. Больным с бессимптомным дисбактериозом вообще специального лечения не требуется. Трудно судить о состоянии 500 видов микробов по традиционным 10–15 показателям анализов кала. Поэтому клиническое мышление врача должно быть сосредоточено на заболевании, явившемся причиной дисбактериоза. В случае установления возможных патогенетических связей больному можно назначить бактериальные препараты (пробиотики).
Восстановление нормальной микробной флоры кишечникаВ настоящее время большое внимание сосредоточено на создании биологических препаратов, способных оказывать эффективное влияние на микробную флору кишечника. Задача состоит в том, чтобы регулярно доставлять в кишечник фармакологически значимые дозы нормальных представителей кишечной флоры (пробиотики), добавлять в рацион продукты, способствующие их размножению в кишечнике (пребиотики-1), или же продукты метаболизма нормальной флоры, способствующие обеспечению морфокинетической функции и колонизационной резистентности (пребиотики-2). Предпринимаются также попытки к созданию препаратов комбинированного действия (синбиотики).
Необходимость в таких лекарственных средствах давно созрела. На состояние симбионтной микрофлоры оказывают влияние многие факторы. К ним относятся болезни органов пищеварения, кишечные инфекции, лекарства (антибиотики), нерациональное питание, болезни иммунной системы и др.
Основном внимание сосредоточено на использовании хорошо изученных и полезных для организма представителях симбионтной кишечной микрофлоры – бифидобактериях и лактобактериях. Не умаляя значения указанных микроорганизмов, мы склонны считать, что перспективы в создании новых видов пробиотиков будут связаны с эубактериями. Учитывая физиолого-биохимическую активность эубактерий, можно ожидать не меньшего, чем от регуляции численности бифидобактерий и лактобацилл, эффекта от влияния на их численность. Поэтому представляется перспективной разработка пробиотиков и пребиотиков на основе этой группы бактерий.
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общего количества и способны в какой-то мере хотя бы временно поддерживать ее физиологическую функцию. Наибольшее распространение получили пробиотики линекс, бифидумбактерин, бифиформ, энтерол, пробифор. Курс лечения должен длиться 1–2 мес.
Из пребиотиков наиболее известен хилак форте. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочную кислоту, лактозу, аминокислоты и жирные кислоты. Эти вещества способствуют восстановлению биологической среды в кишечнике, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 нед в сочетании с препаратами антибактериального действия или после их применения.
Таким образом, перспективы лечения дисбактериоза связаны с применением нормальной микрофлоры в оптимальных дозах, обеспечивающих реальное подавление пролиферации патогенных микробов в кишечнике. Для того чтобы обеспечить терапевтический эффект, пробиотики должны отвечать определенным требованиям. Они должны обладать устойчивостью к действию соляной кислоты и желчи, способностью к адгезии к стенке кишки, размножению, продукции антимикробных субстанций, антагонизмом по отношению к патогенным бактериям, клинически подтверждаемым эффектом.
Регуляторы пищеварения и моторики кишечникаОтветы на вопросы о целесообразности назначения ферментных препаратов, стабилизаторов мембран, регуляторов моторики и других симптоматических средств зависят от заболевания, явившегося причиной дисбактериоза. Больным хроническим панкреатитом показаны препараты, улучшающие полостное пищеварение (креон). Но этот же препарат у больных с нарушенным всасыванием лишь увеличивает в полости кишки количество гидролизованных нутриентов, создавая тем самым условия для избыточного роста микробной флоры.
Имодиум, обладающий свойством увеличивать время транзита по кишечнику, может способствовать процессам брожения и гниения в полости кишки.
Что касается адсорбентов, нейтрализующих органические кислоты, вяжущих и обволакивающих средств, являющихся стабилизаторами слизистого барьера, защищающих слизистую оболочку от токсинов и микроорганизмов (смекта, белая глина, углекислый кальций и др.), то клинический эффект этих средств при диарейных заболеваниях, а следовательно, и при дисбактериозах замечен очень давно.
Стимуляторы реактивности организмаДля повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан, гепон и другие иммуностимулирующие средства. Курс лечения должен продолжаться в среднем 4 нед. Одновременно назначают витамины.
Профилактика дисбактериозаПервичная и вторичная профилактика дисбактериоза представляет одну из насущных задач здравоохранения, направленных на оздоровление населения. Ее решение связано с улучшением экологии, питания, рациональным применением антибактериальных и других препаратов, вызывающих дисбактериоз. Принципиально иное решение проблемы борьбы с дисбактериозом, направленное на профилактику многих болезней и увеличение продолжительности жизни населения, т.е. претворение в жизнь идей И.И. Мечникова, связано с развитием учения о функциональном питании.
Заключение
За прошедшее с начала XX века время наши представления о нормальной микрофлоре человека претерпели серьезную эволюцию. Признано «лидерство» в микроэкологической системе облигатных анаэробов, исследована биохимическая активность различных представителей микрофлоры человека и показана ее значимость для поддержания гомеостаза организма хозяина, изучен ряд других функций нормальной микрофлоры, определены экологические, клинические и ятрогенные ситуации, способствующие возникновению и развитию дисбиотических процессов в толстой кишке, определен ряд нозологических форм и клинических синдромов патологии человека, при которых микроэкологический дисбаланс кишечника является одним из патогенетических факторов заболевания.
Сегодня этот по своей сути бактериологический диагноз трансформируется в клиническое понятие со всеми вытекающими отсюда последствиями.
В то же время состояние лабораторной диагностики дисбактериоза оставляет желать лучшего. Несовершенство классического приема выявления дисбиотических процессов в кишечнике, отсутствие в практике работы большинства бактериологических лабораторий экспрессного метода диагностики и определяет те противоречия широко практикуемого ныне анализа на «дисбактериоз». Фактически сейчас – это дорогостоящее, трудоемкое исследование с невысокой отдачей. Как правило, большинство опытных врачей-клиницистов ставят этот диагноз на основании клинической картины болезни и назначают соответствующее лечение, не дожидаясь результатов бактериологического анализа. В то же время такой подход к терапии дисбактериоза и определяет ее невысокую эффективность, что нередко заканчивается ухудшением качества жизни пациента.
Внедрение системы мониторинга за микробной экологией кишечника пациентов из групп «риска» в практику работы большинства бактериологических лабораторий – один из перспективных путей своевременной диагностики и эффективного лечения этого патологического состояния организма человека.
Список литературы
1. А.И. Парфенов, Г.А. Осипов, И.Н. Ручкина. Дисбактериоз кишечника. Гастроэнтерология. Том 03/№3/2003
2. А.И. Парфенов, Г.А. Осипов, П.О. Богомолов. Дисбактериоз кишечника. Гастроэнтерология. Том 1/№2/2002
3. А.И. Парфенов, Г.А. Осипов, П.О. Богомолов. Гастроэнтерология. Том 3/№6/2001
4. С.Д. Митрохин. Дисбактериоз: современный взгляд на проблему. Гастроэнтерология. Том 2/№5/2000
Похожие работы
... функционирование ее составных частей – организма человека, его микрофлоры и окружающей среды, а также механизмов их взаимодействия, в результате чего развивается заболевание. 2. Понятие дисбактериоза. Дисбактериоз кишечника отражает состояние бактериальных форм представителей микрофлоры при ее существенных и стойких нарушениях. Его следует рассматривать как симптомокомплекс, но не как ...
Препараты, применяемые для лечения дисбактериоза кишечника, относятся к группе [А07] "Противодиарейные, кишечные противовоспалительные и противомикробные препараты" по АТС-классификации ВОЗ (Anatomical Therapeutic Chemical classification Index with Defind Daily Doses) (табл. 1). Лекарственную терапию при дисбактериозе кишечника начинают с назначения одного из бифидосодержащих средств, ...
... рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др. При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: офлоксацин, метронидазол, а также ко-тримоксазол, невиграмон. Антибактериальные препараты назначают в течение 10–14 дней. При появлении в кале или кишечном соке ...
... , лактазная недостаточность Гиперэкссудация Неспецифический язвенный колит, болезнь Крона толстой кишки Повышенная скорость транзита по кишечнику Синдром раздраженного кишечника, функциональная диарея, эндокринные дискинезии Значение нарушения метаболизма желчных кислот в патогенезе хронической диареи В проксимальных отделах тонкой кишки желчные кислоты, экскретируемые печенью, ...


0 комментариев