Навигация
Нервнорефлекторная теория (Н.А.Еланский, В.В.Торонец)
3. Нервнорефлекторная теория (Н.А.Еланский, В.В.Торонец).
1) в патогенезе огнестрельного и травматического остеомиелита ведущую роль играют:
а) тяжесть анатомических разрушений;
б) степень и характер микробного загрязнения перелома;
в) характер ответной реакции организма на травму.
4. Первично-хронические (атипичные) формы остеомиелита развиваются в основном в результате действия резко ослабленной микрофлоры (например, под влиянием приема антибиотиков) при сохранившейся достаточной сопротивляемости организма.
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
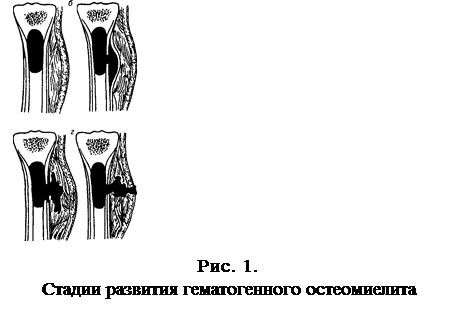
Острый гематогенный остеомиелит начинается как диффузный воспалительный процесс в костном мозге, распространяющийся на гаверсовы каналы и периост. На 3-4 сутки формируются гнойники.
Вокруг очагов воспаления с первых дней начинается бурное рассасывание кости, что при длительном процессе приводит к ее ререфикации - остеопорозу.
В благоприятных случаях (на фоне применения антибиотиков) абсцедирования может не наступить и процесс купируется еще до образования секвестров.
В других случаях наблюдается инкапсуляция гнойников в кости. К 3-4-й неделе при рентгенологическом исследовании на фоне ререфикации в очагах нагноения могут обнаруживаться секвестры, т.е. отторгшиеся от окружающей костной ткани омертвевшие участки кости.
Виды секвестров:
1) кортикальный;
2) центральный;
3) проникающий;
4) тотальный;
5) циркулярный;
6) губчатый.
Огнестрельный остеомиелит характеризуется нагноением в зоне огнестрельного перелома, образованием секвестров и регенерацией тканей, а в последующем - формированием на поверхности кожи свищей.
При остеомиелите, возникшем в результате перехода гнойного воспаления на кость с окружающих тканей, процесс поражает сначала надкостницу, а затем распространяется на корковое вещество кости, где образуются секвестры.
Хронический (вторичный) остеомиелит - возникает как дальнейшая стадия затянувшегося воспалительного процесса в кости и характеризуется наличием в ней хорошо отграниченных секвестральными капсулами гнойников, содержащих секвестры. Секвестральные капсулы имеют одно или несколько отверстий ("клоак"), сообщающихся со свищевыми ходами в окружающих мягких тканях, через которые при обострениях отходит гной и секвестры.
Чередование участков остеопороза, остеосклероза, образования экзостозов создает пеструю картину поражения кости и сопровождается ее деформацией.
Атипичные формы остеомиелита характеризуются вяло текущим воспалительным процессом в кости с преобладанием в ней склероза и меньшей выраженностью экссудации, некроза и образования секвестров.
Остеомиелит может развиваться как осложнение ряда инфекционных болезней:
1) сепсиса;
2) брюшного тифа;
3) бруцеллеза;
4) туберкулеза;
5) сифилиса.
Характеризуется своеобразными для каждого заболевания морфологическими особенностями.
ОСТРЫЙ ГЕМАТОГЕННЫЙ ОСТЕОМИЕЛИТ - это заболевание преимущественно детского возраста, встречается в 2 раза чаще у мальчиков, чем у девочек. Поражает преимущественно длинные трубчатые кости 80-85%):
1) бедренную (35-40%);
2) большеберцовую (30-32%);
3) плечевую (7-10%).
При поражении длинных трубчатых костей различают остеомиелит:
1) метафизарный, очаг которого обычно затрагивает краевую зону диафиза или эпифиза (у 65% больных);
2) эпифизарный (у 25-28%);
3) метафизарный, поражающий метафиз и более половины диафиза, или тотальный, поражающий диафиз и оба метафиза (у 7-10%).
Множественные процессы встречаются у 10-15% больных.
КЛИНИКА ОСТРОГО ГЕМАТОГЕННОГО ОСТЕОМИЕЛИТА
Различают (по Т.П.Краснобаеву) следующие формы острого гематогенного остеомиелита:
1) местную (легкую);
2) септико-пиемическую;
3) токсическую (адинамическую).
Клиническое течение болезни при поражении различных костей в основном однотипно.
При местной (легкой) форме относительно легкое начало и дальнейшее течение болезни, местные явления преобладают над общими.
У детей заболевание начинается с небольшого повышения температуры. Местные признаки воспаления развиваются медленно, обычно к исходу 2-й недели и всегда неярко выражены.
Если поднадкостничный абсцесс не вскрыт своевременно, он прорывается в мягкие ткани, и тогда формируется межмышечная флегмона. После прорыва гнойника наружу вдали от костного очага состояние больного быстро улучшается, температура снижается, и процесс принимает хроническое течение.
При септико-пиемической форме в первые часы и дни болезни развивается тяжелое общее состояние больных:
1) нарастающая интоксикация;
2) обезвоживание организма;
3) температура 39-400С, без заметных суточных колебаний;
4) головная боль; боль во всем теле;
5) потеря аппетита;
6) жажда;
7) анемизация;
8) развивается метаболический ацидоз;
9) гиперкалиемия, гипонатриемия, гиперкальциемия;
10) ухудшаются показатели неспецифического иммунитета, свертывающей системы крови;
11) происходит накопление в избытке химических медиаторов воспаления (гистамина, серотонина и др.).
Довольно быстро развиваются местные изменения:
1) в течение первых 2-х суток появляются локализованные боли;
2) вынужденное положение конечности (болевая контрактура);
3) активные движения в конечности отсутствуют, пассивные - резко ограничены;
4) быстро нарастает отек тканей, что свидетельствует о формировании поднадкостичного абсцесса;
5) развитие гиперемии кожи и появление флюктуации свидетельствуют о прорыве гнойника в мягкие ткани;
6) часто развивается т.н. сочувственный (реактивный) артрит.
Все эти изменения развиваются на протяжении 5-10 дней и опасны генерализацией инфекции, ее гематогенным метастазированием.
Токсическая (адинамическая) форма развивается молниеносно. В течение первых суток нарастают явления тяжелого токсикоза:
1) гипотермия;
2) потеря сознания;
3) судороги;
4) адинамия;
5) острая сердечно-сосудистая недостаточность;
6) снижение артериального давления.
Местные воспалительные явления проявиться не успевают: больные погибают в первые дни болезни в результате глубоких метаболических нарушений.
Осложнения острого гематогенного остеомиелита:
1) сепсис;
2) гнойный артрит;
3) метастатические гнойные очаги во внутренних органах с развитием септической пневмонии, гнойного плеврита, перикардита, миокардита, абсцесса мозга;
4) патологические переломы, в т.ч. эпифизеолизы;
5) патологические вывихи;
6) контрактуры, анкилозы, деформации костей.
Диагноз
Характерный анамнез, клиническая картина местной формы острого гематогенного остеомиелита (стойкая высокая температура тела, резкие боли в области пораженной кости, нередко присоединение явлений острого артрита) помогают поставить диагноз.
Известные трудности представляет септико-пиемическая форма в связи с преобладанием общих симптомов над маловыраженными начальными местными, особенно у маленьких детей.
Диагностика токсической формы значительно затруднена и часто запоздалая из-за быстрого ее течения и отсутствия местных симптомов.
С уверенностью можно верифицировать диагноз, используя рентгенографию. Но, учитывая то, что очаги деструкции кости появляются на 2-3-й неделях болезни, - метод позволяет лишь подтверждать клинические предположения.
Из других методов ранней диагностики острого гематогенного остеомиелита используют:
1) электрорентгенографию (информативна с 3-4-го дня);
2) денситометрию рентгенограмм;
3) регистрации повышенной интенсивности инфракрасного излучения, исходящего из очага воспаления (термографию);
4) радиоизотопное сканирование костного мозга;
5) ультразвуковое (импульсивное) сканирование;
6) медуллографию;
7) остеопункцию;
8) остеотонометрию.
Лечение острого гематогенного остеомиелита
В основе современных методов лечения острого гематогенного остеомиелита лежат три принципа, сформулированные Т.П.Краснобаевым:
1) оперативное лечение местного очага воспаления;
2) непосредственное воздействие на возбудителя болезни;
3) повышение общей сопротивляемости организма.
1. Оперативное лечение состоит в декомпрессивной остеоперфорации в 2-3 участках кости на протяжении с целью вскрытия и дренирования костномозгового канала, устранения повышенного внутрикостного давления, улучшения кровоснабжения кости, предотвращения дальнейшего ее некроза, улучшения состояния больного и купирования болей.
Всем больным с острым гематогенным остеомиелитом иммобилизируют пораженную конечность до полного стихания болей и восстановления ее функции.
2. Непосредственное воздействие на возбудителя острого гематогенного остеомиелита осуществляется с помощью антибиотиков в сочетании с синтетическими химиотерапевтическими препаратами. Рекомендуются следующие антибиотики (нередко в комбинации):
1) пенициллины (особенно полусинтетические);
2) цефалоспорины (цефалотин, цефалоридин, мефотаксим и др.);
3) аминогликозиды (канамицин, гентамицин);
4) макролиды (фузидин, линкомицин).
Повышение общей сопротивляемости предполагает:
1) дезинтоксикационную терапию;
2) введение полиглюкина, раствора глюкозы с инсулином, кокарбоксилазы;
3) введение гепарина, контрикала;
4) витаминотерапию (В1, В6, С);
5) стимуляцию иммунитета (тимолин и др.).
ОСТРЫЙ ТРАВМАТИЧЕСКИЙ ОСТЕОМИЕЛИТ. Как правило, это осложнение открытых переломов, особенность которого в том, что гнойное воспаление распространяется на все отделы кости без образования изолированного первичного очага в костном мозге. Поэтому процесс иногда называют острым посттравматическим оститом (паноститом).
Типичная последовательность патологических изменений при остром травматическом остеомиелите такова:
1) открытый перелом кости с глубокой, сильно инфицированной раной;
2) бурное нагноение в ней;
3) переход гнойного воспаления на костную ткань в зоне перелома.
Лечение острого травматического остеомиелита в большинстве случаев оперативное: секвестрэктомия, удаление некротизированных костных осколков, гнойных грануляций, иссечение свищей. С целью иммобилизации костных отломков чаще всего используют внеочаговый аппаратный остеосинтез.
ОСТРЫЙ ОСТЕОМИЕЛИТ ПОСЛЕ ОГНЕСТРЕЛЬНЫХ РАНЕНИЙ (ООПОР)
ООПОР возникает после недостаточной обработки раны. Вся клиническая картина в первые недели заболевания обусловлена нагноением мягких тканей. Лишь в дальнейшем в воспалительный процесс контактно вовлекаются раневые поверхности кости.
По костномозговым пространствам под надкостницей процесс постепенно распространяется по кости.
В клинической картине острой стадии ООПОР преобладают общие симптомы (гектическая лихорадка, слабость, анемия, лейкоцитоз). Из местных явлений отмечается прогрессирование гнойно-некротического процесса в область огнестрельного перелома, гнилостный характер отделяемого, что часто отходит на второй план.
Лечение ООПОР - комплексное. Приоритет в лечении отдается радикальному оперативному вмешательству.
ОСТРЫЙ ОСТЕОМИЕЛИТ, ВОЗНИКАЮЩИЙ В РЕЗУЛЬТАТЕ ПЕРЕХОДА НА КОСТЬ ГНОЙНОГО ВОСПАЛЕНИЯ С ОКРУЖАЮЩИХ ТКАНЕЙ
Начинается он иногда незаметно при относительно длительном существовании гнойного процесса, особенно около костей (флегмонозной формы, рожи, подкожного панариция, инфицированной раны).
Лечение - оперативное.
ХРОНИЧЕСКИЙ (ВТОРИЧНЫЙ) ОСТЕОМИЕЛИТ (ХО)
Он развивается при переходе любой клинической формы острого остеомиелита (гематогенного, огнестрельного, травматического, возникшего при переходе гнойного процесса с окружающих тканей) в хроническую стадию.
Морфологические и клинические различия между отдельными формами остеомиелита в хронической стадии сглаживаются и процесс протекает в общем одинаково для всех этих форм.
Переход острого остеомиелита в хроническую стадию происходит в период от 3 недель до 1,5 месяца от начала заболевания.
Хронический остеомиелит характеризуется триадой признаков:
1) гнойный свищ;
2) костный секвестр;
3) рецидивирующее течение.
Клиника:
В течении хронического остеомиелита условно различают три фазы:
1) фаза окончательного перехода острого процесса в хронический;
2) фаза ремиссии (затихания);
3) фаза рецидива (обострения) воспаления.
В первой фазе состояние больного улучшается, боли ослабевают, уменьшается интоксикация, температура снижается до нормы, нормализуются показатели крови и мочи, окончательно сформировываются свищи и секвестры.
В фазе ремиссии боли практически не беспокоят, гнойное отделяемое из свищей незначительное или же свищи полностью закрываются.
Фаза обострения напоминает начало острого остеомиелита: развиваются параоссальные межмышечные флегмоны, открываются гнойные свищи, через которые могут отходить костные секвестры.
Осложнения:
I. Местные:
1) появление новых остеомиелитических очагов;
2) патологические переломы;
3) патологические вывихи;
4) гнойный артрит;
5) анкилоз в суставе;
6) ложный сустав;
7) деформация конечности;
8) аррозивное кровотечение;
9) малигнизация в области свища.
II. Общие:
1) амилоидоз почек;
2) дистрофические изменения паренхиматозных органов;
3) септикопиемические очаги в различных органах и тканях.
Из специальных методов диагностики хронического остеомиелита следует назвать:
1) рентгенографию;
2) фистулографию;
3) томографию;
4) сцинтиграфию.
Рентгенологические признаки хронического остеомиелита: периостит, очаги остеопороза и остеосклероза, утолщение и деформация кости, облитерация костномозгового канала, секвестр.
Лечение: в основном оперативное:
1) иссечение свища;
2) трепанация кости с раскрытием остеомиелитической полости;
3) секвестрэктомия;
4) удаление из секвестральной полости инфицированных грануляций и гноя;
5) иссечение внутренних стенок секвестральной полости;
6) многократные промывания полости в кости антисептиками;
7) пластика полости в кости;
8) зашивание раны.
Чаще всего пластика костных полостей осуществляется:
1) мышцей на сосудистой ножке;
2) кровяным сгустком с антибиотиком;
3) хрящом;
4) костью (чаще всего консервированной).
ПЕРВИЧНО-ХРОНИЧЕСКИЙ ОСТЕОМИЕЛИТ
1) абсцесс Броди;
2) склерозирующий остеомиелит Гарре;
3) альбуминозный остеомиелит Оллье.
Все эти формы остеомиелита уже с первых дней приобретают хроническое течение.
Абсцесс Броди (1832г.) представляет собой чаще всего единичный округлой формы очаг поражения в эпифизе или метафизе длинной трубчатой кости.
Чаще всего сопровождается периодическими болями в пораженной кости, усиливающимися по ночам и при перемене погоды.
На рентгенограмме определяется округлая полость в кости с еле заметным склеротическим ободком по окружности и склерозом окружающих отделов кости.
Склерозирующий остеомиелит Гарре (1893г.).
Проявляется болями в пораженной кости, особенно по ночам, и заметной болезненностью при надавливании на пораженный сегмент конечности. На рентгенограмме - кость веретенообразной формы с выраженными склеротическим процессом, иногда с небольшим участком просветления (деструкции).
Альбуминозный остеомиелит Оллье (1864г.)
При нем в очаге поражения кости выявляется эксудат, напоминающий синовиальную жидкость. Пальпаторно над очагом поражения отмечается болезненность. На рентгенограмме - выраженный репаративный процесс со стороны окружающей ограниченный очаг в кортикальном слое кости.
Лечение первично-хронических форм остеомиелита такое же, как и хронического (вторичного) остеомиелита.
Похожие работы
... ния в надпочечники (синдром Уотерхауса — Фридериксена). Типичными для грамотрицательного септического шока являются не-крозы кожи. Подробнее о септическом шоке см. т. II, стр. 198. Острый сепсис клинически может выявляться как сеп-тикопиемия или как септицемия. Септикопиемическая форма характеризуется фебрильной гектической лихорадкой, резко выраженными явлениями интоксикации, почти ...
... жировая пластика, костная пластика (консервированной деминерализованной костью, аутокостью), использование васкуляризированных тканевых лоскутов, металлов с памятью (никелид-титан) и др. Атипичные формы хронического остеомиелита В некоторых случаях гематогенный остеомиелит сразу протекает как хронический процесс. Выделяют три основные, так называемые атипичные формы первично-хро
... бактериологический мониторинг и при смене ведущего возбудителя своевременно заменять антибиотик с учетом резистентности микроорганизмов Применение иммунокорригирующих средств при сепсисе новорожденных Иммунозаместительная терапия: - иммуноглобулины для внутривенного введения (зарубежные или отечественные); - интерферон человеческий лейкоцитарный. - ...
... остеомиелита дополняется другими лечебными методами, среди которых наибольшее значение имеют парентеральное введение антибиотиков, переливание крови, физиотерапия. Местное медикаментозное лечение — но общим принципам лечения ран. Патологическая анатомия огнестрельного остеомиелита. Нагноение, возникающее в зоне огнестрельного перелома кости, сочетается с образованием секвестров и регенерацией ...
0 комментариев