Навигация
2. Второй этап
На втором этапе больного обследуют, что называется, с головы до пят и при необходимости проводят дополнительные исследования (например, рентгенографическое, лабораторное и т.д.). Неврологическое исследование включает оценку сознания, состояния зрачков, двигательной функции и чувствительности. Фиксированные расширенные зрачки не являются безусловным признаком смерти мозга. Больного раздевают и внимательно осматривают все его тело. При обследовании грудной клетки и органов грудной полости исключают переломы ребер и грудины. Парадоксальное дыхание может свидетельствовать об окончатом переломе ребер (множественные двойные или двусторонние переломы ребер с образованием "реберного клапана"). Ослабленное дыхание может быть признаком пневмоторакса, который является показанием к дренированию плевральной полости. Глухие тоны сердца, уменьшение пульсового давления и набухание вен шеи указывают на тампонаду сердца, требующую немедленной пункции перикарда. Даже если клиническое обследование не выявило этих повреждений и состояний, полностью их исключить нельзя. Исследование брюшной полости влючает осмотр, аускультацию и пальпацию живота. Диагностический перитонеальный лаваж позволяет выявить внутрибрюшное кровотечение, но чувствительность этого метода < 90%. Исследование конечностей позволяет выявить переломы и вывихи, оценить пульсацию артерий.
2.1 Анестезия при отдельных травмах
ЧМТ и травма спинного мозга
Любое нарушение сознания у пострадавшего следует считать симптомом ЧМТ. Для оценки уровня сознания в динамике используют шкалу комы Глазго. Другие симптомы ЧМТ включают беспокойство, судороги и нарушения функции черепных нервов (например, отсутствие реакции зрачков на свет). Классическая триада Кушинга (артериальная гипертония, брадикардия и нарушение дыхания) является поздним и недостоверным признаком, возникающим непосредственно перед вклинением мозга. Изолированная ЧМТ редко вызывает артериальную гипотонию. При подозрении на ЧМТ в премедикацию нельзя включать лекарственные препараты, влияющие на сознание (например, анальгетики и седативные) или затрудняющие неврологическое исследование (например, холиноблокаторы, вызывающие мидриаз).
ЧМТ часто приводит к повышению ВЧД вследствие внутричерепной гематомы или отека мозга. Для снижения ВЧД ограничивают прием жидкости (если только ЧМТ не сопутствует гиповолемический шок), применяют диуретики (например, маннитол 0,5 г/кг), барбитураты, проводят ИВЛ в условиях умеренной гипокапнии (РаСО2 26-30 мм рт. ст.). Необходимо подчеркнуть, что каждый из этих методов лечения применим не во всех случаях ЧМТ и имеет свои противопоказания. Для проведения ИВЛ и профилактики аспирации необходима интубация трахеи. Чтобы снизить выраженность подъема АД и ЧСС при интубации трахеи, вводят лидокаин или фентанил в/в. Интубация трахеи при сохраненном сознании приводит к резкому подъему ВЧД. При переломе основания черепа установка назотрахеальной трубки или назогастрального зонда сопряжена с риском перфорации решетчатой пластинки, что может привести к контаминации ЦСЖ. Придание головному концу кровати (или операционному столу) возвышенного положения улучшает венозный отток и уменьшает ВЧД. Противопоказаны анестетики, повышающие ВЧД (например, кетамин). Гипергликемия повышает риск неврологических осложнений, поэтому ее необходимо активно выявлять (измерением глюкозы крови в динамике) и агрессивно лечить инсулином. Умеренная гипотермия противодействует ишемическому повреждению мозга и поэтому в некоторых случаях применяется при ЧMT.
ЧMT приводит к нарушению ауторегуляции мозгового кровотока, поэтому артериальная гипертония может усугубить отек мозга и повысить ВЧД. С другой стороны, эпизоды артериальной гипотонии могут вызвать локальную ишемию мозга. Церебральное перфузионное давление (ЦПД) следует поддерживать выше 60 мм рт. cm (ЦПД = АДср -ЦВДили АДср - ВЧД). Умеренная гипокапния может улучшить ауторегуляцию мозгового кровотока.
Тяжелая ЧМТ сопряжена с высоким риском аспирации, ателектазов, а также прямого нейрогенного воздействия на легочные сосуды. Эти осложнения служат причиной внутрилегочного шунтирования и нарушения вентиляционно-перфузионных отношений, поэтому при тяжелой ЧМТ часто развивается гипоксия. Увеличенное ВЧД вызывает повышение симпатического тонуса, что может привести к отеку легких.
Выраженность нарушений после травмы спинного мозга определяется уровнем его повреждения. Следует принять необходимые меры предосторожности, чтобы не допустить дальнейшего повреждения спинного мозга при транспортировке и интубации трахеи. Повреждение верхних шейных сегментов (СЗ-С5) может нарушить функцию диафрагмальных нервов и привести к апноэ. Утрата функции межреберных мышц снижает легочный резерв и делает невозможным кашель. Повреждение верхних грудных сегментов спинного мозга (Т1-Т4) устраняет влияния симпатической нервной системы на сердце, что приводит к брадикардии. Острый перерыв спинного мозга может вызвать спиналъный шок — состояние, которое характеризуется утратой симпатического тонуса ниже уровня повреждения, что приводит к вазодилатации резистивных и емкостных сосудов, вызывая артериальную гипотонию, брадикардию, арефлексию и атонию ЖКТ. Симптомом повреждения спинного мозга является расширение вен ног. Лечение артериальной гипотонии заключается в агрессивной инфузионной терапии. Следует отметить, что объем и скорость инфузии не должны быть чрезмерными, потому что иначе после разрешения острой фазы повреждения спинного мозга может развиться отек легких. В первые 48 ч после повреждения спинного мозга сукцинилхолин не вызывает осложнений, но в более поздние сроки может вызвать опасную для жизни гиперкалиемию. Применение высоких доз метилпреднизолона улучшает неврологический прогноз после травмы спинного мозга. Вегетативная гиперрефлексия, возникающая при поражении спинного мозга выше уровня Т5, развивается через 1-3 недели после травмы и, следовательно, не имеет отношения к ведению больного в остром периоде.
Травма груди
Травма груди может вызвать тяжелые нарушения функции сердца и легких, приводя к развитию кардиогенного шока или гипоксии. Пневмоторакс представляет собой скопление воздуха между париетальной и висцеральной плеврой. Коллапс легочной ткани на пораженной стороне приводит к тяжелым нарушениям вентиляционно-перфузионных отношений и гипоксии. При перкуссии над пораженной стороной грудной клетки определяется тимпанический звук, при аускультации дыхательные шумы резко ослаблены или отсутствуют, а при рентгеноскопии выявляется коллапс легкого. Закись азота может увеличить объем пневмоторакса и поэтому противопоказана. Лечение состоит в установке плеврального дренажа в четвертом или пятом межреберье по средней подмышечной линии. Поступление воздуха по плевральному дренажу, не прекращающееся в течение долгого времени, может указывать на повреждение крупного бронха.
Если во время вдоха воздух поступает в плевральную полость, а во время выдоха мягкие ткани грудной стенки или паренхима легкого перекрывают раневой канал и препятствуют выходу воздуха наружу, пневмоторакс называется клапанным. В этом случае объем воздуха и давление в плевральной полости постепенно нарастают и возникает напряженный пневмоторакс. Пораженное легкое полностью коллабируется, средостение и трахея смещаются в противоположную сторону. ИВЛ может привести к трансформации обычного пневмоторакса в напряженный. При напряженном пневмотораксе снижается венозный возврат и нарушается вентиляция здорового легкого. Признаки напряженного пневмоторакса включают ослабление или отсутствие дыхательных шумов и громкий тимпанический звук при перкуссии на стороне пораженного легкого, смещение трахеи в сторону здорового легкого, набухание вен шеи. Прежде всего необходимо экстренно перевести напряженный пневмоторакс в открытый, для чего плевральную полость пунктируют во втором межреберье по средней ключичной линии катетером на игле (калибр 14G, длина 3-6 см). Отсосав воздух, катетер оставляют открытым, а затем устанавливают плевральный дренаж по вышеописанной методике. После того как плевральный дренаж начинает функционировать, катетер удаляют.
Множественные двойные или двусторонние переломы ребер могут привести к образованию "реберного клапана" (синоним: окончатый перелом ребер), чреватого тяжелыми нарушениями дыхания. Сопутствующий ушиб легкого или гемоторакс усугубляют гипоксию. Ушиб легкого со временем приводит к утяжелению дыхательной недостаточности. Гемоторакс отличается от пневмоторакса притупленным звуком при перкуссии на стороне, где ослаблены или отсутствуют дыхательные шумы.
Тампонада сердца является опасным для жизни осложнением травмы груди, ее необходимо своевременно распознать. Признаками тампонады сердца являются триада Бека (набухание шейных вен, артериальная гипотония и глухость сердечных тонов) и парадоксальный пульс (снижение АД при самостоятельном вдохе более чем на 10 мм рт. ст.). При угрозе остановки кровообращения в качестве временной меры перед операцией проводят пункцию перикарда. Используют катетер на игле калибра 16G длиной не менее 15 см. Иглу вводят между мечевидным отростком и левой реберной дугой по направлению к углу левой лопатки под углом 45°. Появление изменений на ЭКГ во время пункции указывает на чрезмерно глубокое введение иглы. Для окончательного устранения тампонады сердца необходима торакотомия. В ходе анестезии первостепенное значение имеет обеспечение адекватной ино- и хронотропной функции сердца, а также преднагрузки. Соответственно, препаратом выбора для индукции анестезии является кетамин.
Ушиб миокарда диагностируют на основании ЭКГ-картины, имитирующей ишемию миокарда (подъем сегмента ST), повышения уровня кардиоспецифических ферментов (MB фракция КФК) или данных ЭхоКГ. Высок риск нарушений ритма и проводимости, в том числе фибрилляции желудочков. Плановые операции следует отложить до разрешения последствий ушиба сердца. Другие возможные осложнения травмы груди: разрыв аорты, дисфункция клапанов сердца, разрыв межжелудочковой или межпредсердной перегородки, грыжа диафрагмы, разрыв пищевода.
2.2 Респираторный дистресс-синдром взрослых
(РДСВ) относится к поздним осложнениям травмы. Его причины многочисленны: сепсис, прямая травма груди, аспирация, ЧMT, жировая эмболия, массивная гемотрансфузия, кислородная интоксикация. Часто в генезе РДСВ задействовано несколько факторов. Хотя методы лечения РДСВ постоянно совершенствуются, летальность достигает 50%.
Травма живота
О травме органов брюшной полости свидетельствуют проникающие раны живота или нижних отделов груди, симптомы кишечной непроходимости и симптомы раздражения брюшины (например, напряжение мышц передней брюшной стенки, болезненность при пальпации и перкуссии живота). Отметим, что при скоплении несвернувшейся крови в брюшной полости, даже в большом количестве, (например, при разрыве селезенки) симптоматика может быть очень скудной. Обзорная рентгенография позволяет выявить свободный воздух в брюшной полости или забрюшинном пространстве, диагностический перитонеальный лаваж — аспирировать кровь. При травме живота обычно выполняют диагностическую лапаротомию. Во избежание интраоперационного растяжения кишечника закись азота не применяют. Назогастральный зонд позволяет предупредить растяжение желудка, но при подозрении на перелом основания черепа зонд в желудок следует устанавливать через рот. Необходимо иметь достаточный запас препаратов крови, особенно при сочетании травмы живота с переломом костей таза или забрюшинным кровотечением.
Травма конечностей
Травмы конечностей могут быть опасными для жизни из-за повреждения крупных сосудов и вторичных инфекционных осложнений. Повреждение сосудов может сопровождаться массивным кровотечением, а также угрожать жизнеспособности конечности. Например, скрытая кровопотеря при переломе бедра составляет 1500 мл, а закрытый перелом костей таза может вызвать гиповолемический шок. Несвоевременное лечение или неправильное положение больного могут усугубить смещение отломков и повреждение сосудисто-нервного пучка. Жировая эмболия, часто возникающая на 1-3 сутки после перелома костей таза или длинных трубчатых костей, вызывает дыхательную недостаточность, аритмии, петехии и нарушения сознания. Диагноз жировой эмболии подтверждается данными лабораторных исследований: повышение уровня липазы плазмы, наличие жира в моче, тромбоцитопения.
В настоящее время технически возможно выполнить реплантацию конечностей или пальцев после травматической ампутации. Если травматическая ампутация конечности не сопровождается другими повреждениями, то целесообразно проводить регионарную анестезию (например, блокаду плечевого сплетения), позволяющую увеличить периферический кровоток благодаря симпатической блокаде. Если выбрана общая анестезия, то нельзя допускать гипотермии и дрожи во время пробуждения, с тем чтобы обеспечить максимальный кровоток по сосудистым анастомозам.
Литература
1. «Неотложная медицинская помощь», под ред. Дж. Э. Тинтиналли, Рл. Кроума, Э. Руиза, Перевод с английского д-ра мед. наук В.И.Кандрора, д. м. н. М.В.Неверовой, д-ра мед. наук А.В.Сучкова, к. м. н. А.В.Низового, Ю.Л.Амченкова; под ред. Д.м.н. В.Т. Ивашкина, Д.М.Н. П.Г. Брюсова; Москва «Медицина» 2001
2. Интенсивная терапия. Реанимация. Первая помощь: Учебное пособие / Под ред. В.Д. Малышева. — М.: Медицина.— 2000.— 464 с.: ил.— Учеб. лит. Для слушателей системы последипломного образования.— ISBN 5-225-04560-Х
Похожие работы
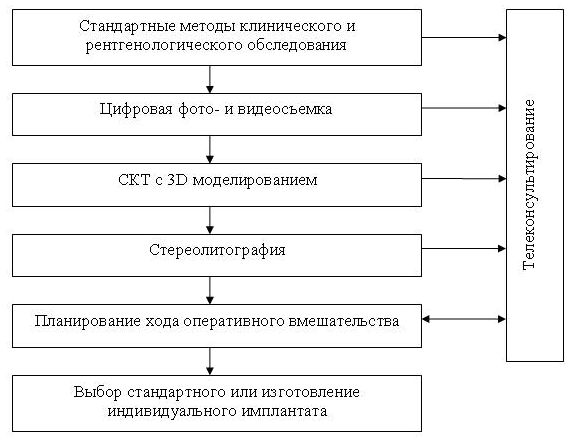
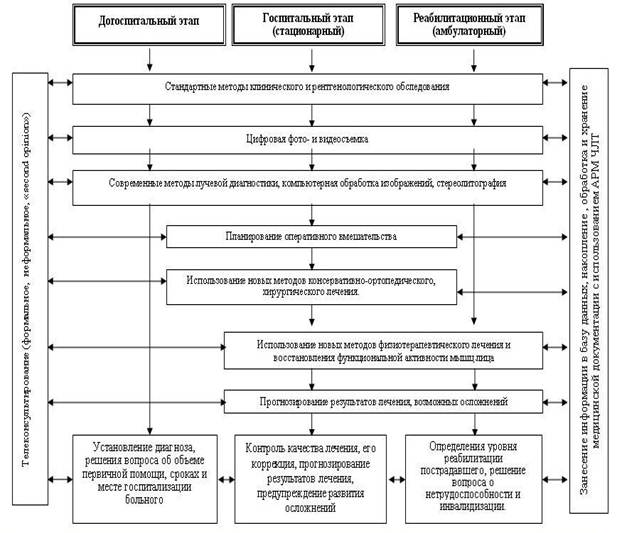
... инновационных технических средств, компьютерных и телекоммуникационных технологий. Предложенные методики обследования, лечения и реабилитации пострадавших с травмами челюстно-лицевой области могут быть рекомендованы к широкому использованию в практике челюстно-лицевой травматологии. Предложена схема комплексного подхода к лечению и реабилитации данной категории пострадавших, основанная на ...
... на догоспитальном этапе и проводиться доступными средствами. При невозможности приближения ее к очагу поражения, госпитализацию целесообразно осуществлять в одном из ближайших специализированных лечебных учреждений. II. Организация оказания медицинской помощи при авариях на радиационно опасных объектах Ядерные энергетические установки и другие объекты экономики, при авариях иразрушениях ...
... развития инфекционно-токсического шока, гиповолемического шока, острой дыхательной недостаточности, полиорганной недостаточности и обострением течения сопутствующих заболеваний. На догоспитальном этапе в оказании экстренной медицинской помощи чаще нуждаются больные с менигококковой инфекцией, острой кишечной инфекцией, тяжелыми и осложненными формами гриппа, дифтерией, малярией, ботулизмом, ...
... . Показания и способы транспортной иммобилизации Транспортная иммобилизация является важным средством профилактики травматического шока, ранних инфекционных 3. Лечение раненых и пострадавших с боевыми повреждениями конечностей на этапах медицинской эвакуации осложнений и вторичных кровотечений. Следует помнить, что обезболивание и иммобилизация дают выраженный психотерапевтический эффект. ...
0 комментариев