Навигация
1. Стационары
- больница (окружная или районная, городская, областная, краевая, республиканская);
- специализированная больница (инфекционная, восстановительного лечения, психиатрическая, туберкулезная, госпиталь ветеранов);
- хосписы, дома ребенка, приюты и т. д.
2. Амбулаторно-поликлинические учреждения
- поликлиника (городская, стоматологическая);
- учреждения скорой и неотложной помощи;
- учреждения родовспоможения, женские консультации;
- центры (медико-генетический, диагностические, восстановительного лечения, перинатальный, планирования семьи и репродукции);
- санитарно-эпидемиологическая станция и т. д.
Участковый принцип. В России и странах СНГ в основу наблюдения за населением положен принцип разделения территорий на врачебные участки. По этому принципу территория, определяемая муниципальными и окружными властями для поликлиники, делится на участки. На участке работают участковые врач и медицинская сестра. Число взрослого населения на терапевтическом участке составляет в среднем 1 700, на цеховом участке – 1 600, на педиатрическом участке число детей не должно превышать 800. В последние годы подростки (до 18 лет) переведены на амбулаторное наблюдение в детские поликлиники.
Участковый принцип замыкается на поликлинике. Отличительная особенность – сельские жители, для которых работают самостоятельные врачебные амбулатории (участковые больницы) или фельдшерско-акушерские пункты (ФАПы), причем их количество в последние годы резко уменьшилось.
Поликлиника в своем составе имеет терапевтические отделения, лабораторно-диагностические службы, рентгенологический кабинет, кабинеты физиотерапии, лечебной физкультуры и др. Участковые врачи имеют возможность непрерывного наблюдения за здоровыми и больными, совершенствовать меры специфической и неспецифической профилактики, вести пропаганду здорового образа жизни среди населения.
Участковый врач остается главной фигурой здравоохранения. Эффективность его работы во многом зависит от квалификации участковой медицинской сестры. Участковый врач, по существу – врач общей практики (семейный врач). В настоящее время утверждены положения о враче, фельдшере, медицинской сестре общей практики, ведется активная подготовка и переподготовка этих специалистов, что требует больших усилий от органов управления здравоохранения субъектов Федерации и медицинских учебных заведений. Сегодня в стране действуют около 2 тыс. общих врачебных практик, к 2010 г. их должно быть 15–16 тыс.
Профилактическая работа. В поликлинике ведется постоянное наблюдение за больными. Это так называемый диспансерный метод за состоянием здоровья определенных контингентов (здоровых и больных) населения с целью раннего выявления заболеваний, комплексного лечения больных, проведение мер предупреждения заболеваний, закаливание и формирование здорового образа жизни. Кроме того, все дети находятся на диспансерном учете, регулярно осматриваются врачом-педиатром, врачами других специальностей. Основной целью такого наблюдения является первичная профилактика.
С 60-80-х гг. ХХ века в Российской Федерации получил развитие принцип специализированной помощи с выделением центров различного подчинения, который сохранился в большинстве регионов страны. Выделяют следующие уровни специализированной медицинской помощи.
I уровень – поликлиника, в штате которой, помимо врача-педиатра, предусматриваются врачи-специалисты – окулист, оториноларинголог, хирург, невропатолог и др.
II уровень – консультативно-диагностические центры общего профиля городские и окружные (для крупных городов).
III уровень – специализированные областные и городские центры: кардиологические, пульмонологические, гастроэнтерологические, нефрологические, неврологические, гематологические и др.
IV уровень – республиканские специализированные больницы и отделения стационаров, клинические базы научно-исследовательских институтов, кафедр медицинских университетов и академий.
Стационарная медицинская помощь. Через российские больницы ежегодно проходит около 30 млн пациентов, а средняя продолжительность пребывания больного на больничной койке составляет около 2 недель. Поскольку для российского здравоохранения поставлена задача смены акцентов с лечения на профилактику, то обеспеченность больничными койками постепенно снижается.
Структурная перестройка здравоохранения, проводящаяся для повышения преемственности медицинских учреждений, касается, прежде всего, стационаров. Создается четкая регламентация больниц по профилю деятельности.
1. Больницы (отделения) с высокой интенсивностью лечебно-диагностического процесса. Это стационары, где оказывается интенсивная медицинская помощь, проводятся экстренные хирургические вмешательства, имеется соответствующее медицинское оборудование, медицинские кадры, лекарственные средства, мягкий инвентарь и др. Средние сроки пребывания больных в таких стационарах короткие (купируется острое состояние), в дальнейшем больные должны переводиться в другие лечебные учреждения (или отделения).
2. Больницы (отделения), ориентированные на лечение плановых больных среднесрочного пребывания, т. е. на восстановительное лечение. Соответственно стандарты оснащения, кадрового и иного обеспечения у таких стационаров иные, другие средние сроки пребывания больного на койке и нагрузка персонала. Примерная численность коек в больничных учреждениях этого типа составляет до 50% общей коечной мощности.
3. Больницы (отделения) долечивания и медицинской реабилитации для больных с хроническими заболеваниями. Число коек в них составляет до 20% от общей коечной мощности.
4. Медико-социальные больницы (отделения) – больницы сестринского ухода, хосписы. Такие учреждения должны составлять до 20% общей коечной мощности.
Современная система оказания больничной помощи должна учитывать специализацию и обеспечиваться внедрением новейших технологий, как правило, дорогостоящих. Интенсификация стационарной медицинской помощи предполагает создание стационара на дому, полустационара или стационарзаменяющих технологий в других нестационарных ЛПУ. Их доля достигает пока чуть более 15% от всех ранее предоставляемых услуг в обычных стационарах. Больница (стационар) предназначена обеспечить:
- диагностику заболеваний, неотложную терапию, лечение и реабилитацию больных;
- оказание специализированной лечебной помощи;
- консультативную и методическую помощь, включая внедрение в практику современных методов диагностики, лечения и профилактики.
В настоящее время международный стандарт определяет оптимальный размер больницы общего типа в 600–800 коек, а допустимый минимальный размер – 300–400 коек, что дает возможность развернуть больничные койки по 5–7 основным направлениям и улучшает управление ими. В нашей стране данный стандарт только начинает внедряться.
В России количество коек до сих пор определяется в зависимости от административного подчинения, по которому больницы делятся на республиканские, областные (краевые), городские, районные. Так же в большинстве случаев определяется профиль (многопрофильная или специализированная) и вид организации (объединенная или не объединенная с поликлиникой) больницы. Особую роль выполняют детские больницы, обеспечивающие высококвалифицированную медицинскую помощь детям.
Наиболее распространенный тип – объединенная больница. Работу объединенной больницы возглавляет главный врач. Важнейшие направления работы: стационарное, поликлиническое, организационно-методическое, административно-хозяйственное. Каждое из направлений курируют соответствующие заместители главного врача. В случае необходимости выделяются и другие направления – инфекционное, диагностическое, по связи с общественностью, менеджмента и др.
В больницах существует двухступенчатая система обслуживания больных (врач, медицинская сестра) или трехступенчатая (врач, медицинская сестра, младшая медицинская сестра). Если на базе больницы размещается кафедра медицинского института (медицинского факультета университета) или клинический отдел научно-исследовательского института, то она называется клинической и выполняет клинические функции (подготовка специалистов, разработка новых методов лечения и т. д.).
С точки зрения основных принципов организации предоставления медицинской помощи российская система здравоохранения мало изменилась по сравнению с советским временем. Она обладает разветвленной сетью лечебно-профилактических учреждений, большим количеством коек для стационарного лечения и числом врачей.
Несмотря на сокращения, российское здравоохранение по сравнению с европейскими странами и даже со странами СНГ все еще отличается более высокими показателями обеспеченности населения врачами и больничными койками. Но имеющийся ресурсный потенциал отрасли используется с низкой эффективностью. Большая обеспеченность населения больничными койками сочетается с большей длительностью госпитализации.
Диспансер и специализированный центр. Создаются в связи с решением конкретной медико-социальной задачи. Выделяют следующие виды диспансеров: противотуберкулезный, онкологический, психоневрологический, врачебно-физкультурный и др. Их функция – мониторинг и лечебно-профилактическая помощь определенному контингенту пациентов. Аналогичную роль могут выполнять создаваемые при больницах специализированные центры: кардиоревматологический, гастроэнтерологический, пульмонологический, нефрологический, гематологический и др.
Для инвалидов созданы Центры реабилитации и восстановительного лечения, их в настоящее время более 2 000 в различных регионах страны. Здесь оказывается этапная помощь больным с хроническими и рецидивирующими болезнями. С той же целью открывают разнообразные виды дневных стационаров.
Диагностический (консультативно-диагностический) центр. Это новое организационное решение в рамках концепции стационарзамещающих технологий. Большинство из них не имеют самостоятельного подчинения и созданы на базе больниц и поликлиник. Тем не менее это позволяет сегодня участковому врачу обследовать пациентов с переходными состояниями и различными заболеваниями, не прибегая к госпитализации, обеспечить взрослое и детское население доступной и высококвалифицированной помощью в амбулаторных условиях. Уникальные технические возможности лучевых, эндоскопических, функциональных диагностических исследований, включая биохимические, иммунологические, электрофизиологические и т. д., позволяют получить исчерпывающую информацию о состоянии организма, распознать сложные и редкие заболевания.
Санаторий. Российское здравоохранение располагает уникальной организационной формой лечения и оздоровления, когда в качестве лечебно-реабилитационных и общеоздоровительных средств используют преимущественно природные физические факторы в сочетании с диетотерапией, лечебной физкультурой и аппаратной физиотерапией. Санаторная помощь, как стационарная форма лечения, в других странах практически не развита.
Санатории находятся в курортных зонах. Имеются также местные санатории, которые устроены, как правило, в загородных зонах с благоприятными ландшафтными и микроклиматическими условиями. В последние годы популярны лечение и отдых детей совместно с родителями в пансионатах матери и ребенка, санаториях-профилакториях.
Относительная «выживаемость» санаторно-курортного комплекса была достигнута в значительной мере благодаря государственной системе закупок санаторно-оздоровительных услуг через внебюджетные фонды. В сложившейся ситуации возрастает роль саморегулирования и самоконтроля функционирования санаторно-курортного рынка. Такая роль, в частности, отводится Национальной курортной ассоциации, задача которой – обеспечить надежность и финансовую устойчивость, исполнение обязательств и контроль безопасности предоставляемых санаторно-курортными организациями услуг, рациональное использование курортных ресурсов и др.
Медико-санитарная часть. Организация медицинской помощи работникам промышленных предприятий – одна из дополнительных форм лечебно-профилактической помощи населению. Медико-санитарная часть (МСЧ) – специализированное подразделение, оказывающее медицинскую помощь работникам предприятий промышленности, строительства, транспорта, связи с различными формами собственности.
Это комплексное медицинское учреждение, в состав которого могут входить в зависимости от численности и характера обслуживаемого контингента поликлиника, врачебные и фельдшерские здравпункты, стационар, санаторий-профилакторий, диетическая столовая, детские оздоровительные учреждения и др.
2. Перспектива развития системы здравоохранения
По данным ВОЗ, на начало ХХI века в мире ежегодные расходы на здравоохранение составляли около 1700 млрд долларов США. Поскольку здравоохранение входит в общественный сектор экономики, то эти расходы не могут естественным путем регулироваться рыночными механизмами, а в большей степени координируются государством.
Инвестиции в здравоохранение имеют две экономические функции:
- обеспечивают достижение одной из главных целей любой нации – «максимально достижимый» уровень здоровья;
- направлены в трудовой ресурс, то есть повышают эффективность экономики.
Следует отметить, что Россия относится к небольшому числу стран, которые тратят на здравоохранение значительно меньше возможного. Кроме того, негативную нагрузку выполняет известный дисбаланс расходов на отдельные виды медицинской помощи, которые в структуре финансирования делятся следующим образом:
1. скорая медицинская помощь – 9%,
2. амбулаторно-поликлиническая помощь – 27%,
3. стационарная помощь – 64%.
Согласно принятой Государственной думой РФ концепции развития здравоохранения и медицинской науки здоровье является важнейшей ценностью как для отдельного человека, так и для общества в целом.
Государственная политика в области здравоохранения включает последовательную реализацию управленческих решений, направленных на укрепление здоровья населения. Среди ведущих направлений выделим следующие: охрана окружающей среды, профессиональное здоровье, контроль инфекционных заболеваний, профилактика травматизма, поддержание психического здоровья населения, обеспечение социальной справедливости в распределении медицинских услуг.
Стратегической целью развития здравоохранения является улучшение основных показателей общественного здоровья:
- снижение показателя общей смертности, показателей материнской и детской смертности,
- снижение уровня заболеваемости социально значимыми болезнями,
- снижение уровня инвалидности от основных заболеваний,
- повышение показателя средней продолжительности предстоящей жизни.
Существующая в стране ситуация со здоровьем послужила основанием к разработке ряда федеральных программ, основанных на программно-целевом регламенте определения тех или иных приоритетных задач: «Сахарный диабет», «Борьба со СПИДом», «Дети России», «Здоровье», «Вакцинопрофилактика» и др.
Еще одно важное направление – создание в ЛПУ непрерывной и эффективной системы контроля и анализа соблюдения технологических процессов в лечении больных. Существует несомненная связь между высоким уровнем процесса обслуживания и хорошим исходом лечения.
В настоящее время в отрасли действует План по развитию здравоохранения РФ на период до 2010 г., в задачу которого входит создание в стране системы здравоохранения, способной реально укреплять здоровье населения и эффективно восстанавливать его в случае утраты.
Соответствующую работу предполагается проводить с учетом выполнения трех основных принципов развития отрасли:
1. единство системы здравоохранения независимо от территориальных и ведомственных разграничений;
2. единство лечебно-профилактической и экономической эффективности;
3. единство врача и пациента в достижении высоких результатов профилактической и лечебной деятельности.
Список использованной литературы
1. Постановление Правительства РФ «Об утверждении положения о министерстве здравоохранения и социального развития РФ» от 30.06.04. - №321.
2. Благодаров К. О демографической ситуации и реформе здравоохранения в России / К.Благодаров // Деловой Вторник. – 2006. - №2.
3. Вялков А.И. О задачах Минздрава России по развитию здравоохранения РФ на среднесрочную перспективу / А.И. Вялков // Здравоохранение России: Федеральный справочник. - М.: Родина ПРО, 2003.
4. Григорьев К.И. Организация здравоохранения в России. Аналитический обзор / К.И. Григорьев, В.В. Пилюгин. – М.: Медицина и здравоохранение, 2005. - 35 с.
5. Григорьева Н.С. Что было..., что есть..., что будет (некоторые размышления по поводу реформы здравоохранения Российской Федерации) / Н.С. Григорьева // Управление здравоохранением. – 2003. - №1.
6. Гульбин Г.К. Гендерология и феминология: Учебное пособие / Г.К. Гульбин. – Томск: Изд-во ТПУ, 2005. – 168 с.
7. Денисов И.Н. Общая врачебная практика (семейная медицина): перспективы развития // Здравоохранение. – 2003. – №12.
8. Доклад о результатах и основных направлениях деятельности Министерства здравоохранения и социального развития Российской Федерации как субъекта бюджетного планирования на 2008 год и на период до 2010 года // Приоритеты Министерства. – 2007. - №9.9. Об основных показателях развития здравоохранения и социально-трудовой сферы в январе-сентябре 2007 года / Мониторинг ситуации в сфере здравоохранения и социального развития // Аналитическая информация. - 2007. – №10.
10. Проблемы законодательного обеспечения обязательного медицинского страхования в РФ // Аналитический вестник Совета Федерации ФС РФ. - 2006. - №9.
11. Семенов В.Ю. Экономика здравоохранения / В.Ю.Семенов. - М.: МЦФЭР, 2004. - 648 с.
Похожие работы
... больницы меньше - включают около 100 коек. Имеются также поликлиники, амбулатории и фельдшерские медицинские пункты. 3. Системы здравоохранения в России Государственная система здравоохранения К государственной системе здравоохранения относятся Министерство здравоохранения Российской Федерации, министерства здравоохранения республик в составе Российской Федерации, органы управления ...
... здравоохранении Представители администрации Клинтона обнародовали планы создания компьютеризированной сетевой системы регистрации и ведения историй болезней пациентов как основной части программы реформы системы здравоохранения в США, официально представленной президентом осенью прошлого года. Для уменьшения объемов бумажной документации и снижения расходов федеральное правительство намерено ...
... управление своими аппаратами в целях повышения эффективности осуществления своих функций, закрепленных в конституционных нормах. Глава 2. Анализ государственного управления системы здравоохранения городского округа Самара 2.1 Организация управления здравоохранением на федеральном уровне Конституция Российской Федерации определяет, что в ведении Российской Федерации находится: ...
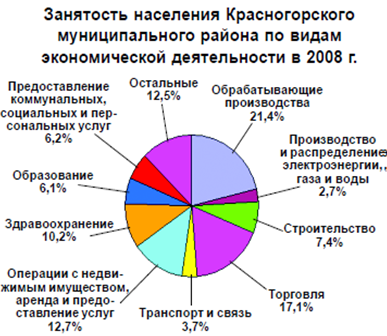
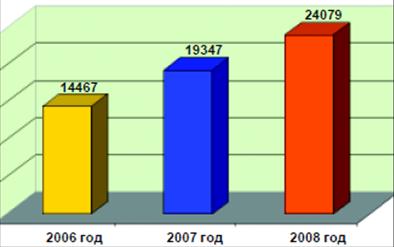
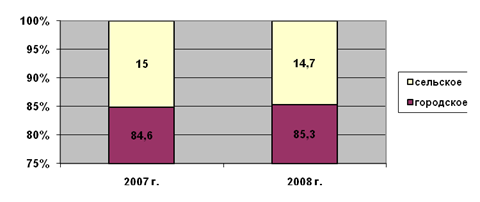
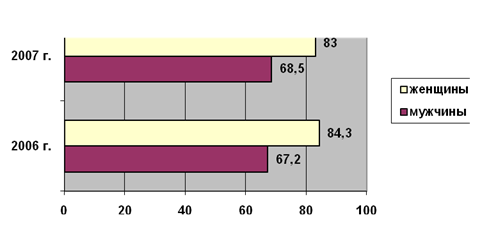
... ); 4. открытие отделения экстракорпоральной дотоксикации (искусственная почка) на базе КГБ №1. 3. Проектная часть. Разработка проектных мероприятий Основные направления совершенствования финансирования системы здравоохранения Красногорского района Московской области Обеспеченность финансовыми ресурсами государственных гарантий населению в сфере здравоохранения. В сложившейся ...
0 комментариев