Навигация
Этиология и патогенетические механизмы возникновения детских церебральных параличей и их классификация
1.1. Этиология и патогенетические механизмы возникновения детских церебральных параличей и их классификация
Термин «детские церебральные параличи» объединяет группу заболеваний, являющихся следствием повреждения головного, а иногда и спинного мозга, возникающих во время внутриутробного развития плода, во время родов или в раннем послеродовом периоде. Примерно в 57% случаев заболевание является врожденным, в 40% - обусловлено патологическими родами и только у 3% заболевших детей оно связано с черепно-мозговой травмой, инфекционными заболеваниями, другими патологическими состояниями, развившимися уже после родов. Детские церебральные параличи (ДЦП) - относительно частое заболевание, встречающееся в среднем у двух из 1000 родившихся детей. Его основной характерной чертой является нарушение развития психомоторных функций ребенка. Двигательные расстройства проявляются в виде параличей, парезов, насильственных движений, нарушения координации движений. Эти симптомы нередко сопровождаются задержкой психоречевого развития вплоть до глубокой дебильности и полного отсутствия речи, судорожными припадками, нарушениями зрения, слуха, чувствительности, различной патологией со стороны внутренних органов [52, 25-27].
Врожденные заболевания, сопровождающиеся параличами, были известны еще во времена Гиппократа и Галена. Однако используемый в настоящее время термин для обозначения этого заболевания впервые появился в обиходе врачей лишь в первой половине XIX века. Основоположником изучения ДЦП считают английского хирурга-ортопеда Литтла. Он подробно описал одну из форм церебральных параличей, при которой руки поражаются меньше, чем ноги. Позднее эту форму паралича стали называть болезнью Литтла, название сохранилось до настоящего времени. Он описал и другие формы врожденных параличей, например гиперкинетическую форму, разработал и широко использовал некоторые виды хирургического лечения. Известный австрийский врач 3. Фрейд в середине XIX века проанализировал случаи заболеваний, описанные Литтлом, с позиции невропатолога и предложил такие названия для форм заболевания, как диплегия, двусторонняя гемиплегия [56, 23].
До середины XX века основными причинами заболевания ДЦП считались асфиксия плода во время родов, вызванная обвитием пуповины вокруг шеи ребенка или попаданием околоплодных вод в его дыхательные пути, механическая родовая травма и кровоизлияние в мозг. Однако более поздние наблюдения заставили ученых изменить эту точку зрения. Помимо вышеуказанных причин, не меньшее значение имеет интоксикация плода во время беременности в результате болезни матери, нарушения питания, стрессовых состояний, наличия у матери хронических заболеваний сердечно-сосудистой и эндокринной систем или вредных привычек (алкоголизм, наркомания, курение). Сейчас становится все более ясной роль внутриутробной нейроинфекции - поражения нервной ткани во время беременности инфекционным агентом. Это могут быть вирусы гриппа, краснухи, простого герпеса, возбудители листерелеза, токсоплазмоза, кишечная палочка, стрептококки. Инфицирование плода происходит через плаценту или восходящим путем из инфицированных родовых путей. Инфекционный возбудитель, попав в кровь ребенка, при определенных условиях может вызвать поражение нервной системы в виде энцефалита или менингоэнцефалита. Исследования ученых свидетельствуют о том, что процесс, начавшийся на внутриутробном этапе жизни, может продолжаться годами, приобретая характер вялотекущего воспалительного заболевания. Если инфекция попадает в кровь плода в период органогенеза, когда закладываются и формируются его органы (это первые недели беременности), то могут возникнуть пороки развития мозга с тяжелыми последствиями вплоть до внутриутробной гибели плода [44, 41].
Одной из причин патологии нервной системы является иммунологическая несовместимость матери и плода, наблюдающаяся, в частности, при резус-конфликте. Если кровь матери резус-отрицательная, а кровь ребенка резус-положительная, после рождения у него может возникнуть гемолитическая желтуха, при которой эритроциты подвергаются гемолизу, а высвободившийся из разрушенных эритроцитов билирубин проникает в ткань нервной системы, оказывая на нее токсическое действие. В результате повреждается кора головного мозга, подкорковые ядра, ядра ствола мозга, что в последующем нередко приводит к развитию церебрального паралича, характеризующегося гиперкинезами.
Отрицательно сказывается на развитии нервной системы ребенка прием матерью некоторых лекарственных препаратов (например, кортикостероидов, барбитуратов), токсикоз при беременности, угроза выкидыша, маточные кровотечения, возникающие при преждевременной отслойке плаценты, недоношенная беременность, работа матери, связанная с вредными химическими веществами.
Органическое повреждение клеток головного мозга приводит к компенсаторному повышению потребления кислорода, вследствие чего возникает кислородный дефицит в большинстве структур центральной нервной системы. Гипоксия нервной ткани возникает независимо от причины ее повреждения во время беременности. В результате этого нарушаются обменные процессы в клетках мозга, прежде всего кислородный обмен, нарушается развитие жизненно важных нервных центров и сосудистой системы головного мозга, происходит целый ряд других патологических изменений. Все это, в свою очередь, является причиной нарушения нормального хода родового акта, возникает асфиксия плода во время родов или родовая черепно-мозговая травма [37, c. 58].
Тяжесть и характер изменений в нервной системе новорожденного определяются не столько факторами, вызвавшими эти изменения, сколько периодом внутриутробного развития плода, в котором они действуют. Наиболее тяжелые пороки развития мозга возникают тогда, когда время влияния вредных факторов совпадает с периодом органогенеза и формирования плаценты. Остается недостаточно изученным вопрос о влиянии этиологического фактора на характер последующих двигательных и психических нарушений при ДЦП.
Течение заболевания ДЦП подразделяется на три стадии: раннюю, начальную резидуальную и позднюю резидуальную.
Ранняя стадия заболевания — это первые 3—4 недели периода новорожден-ности. Уже в первые дни жизни у ребенка обнаруживается ряд симптомов, свидетельствующих о поражении головного мозга. Такими симптомами могут быть повышенная температура, синюшность кожи лица, косоглазие, тремор конечностей, нистагм, судороги, резкое повышение или, наоборот, понижение тонуса мышц, отсутствие или слабая выраженность врожденных рефлексов (поискового, сосательного, хватательного, подошвенного и др.). При родовой травме у здорового плода, т. е. когда церебральная патология возникает по причине слабости родовой деятельности, стремительных или затяжных родов, неправильного анатомического строения родовых путей, перечисленные симптомы исчезают относительно быстро и чаще всего бесследно. Когда же родовая травма или асфиксия осложнили уже имеющееся заболевание мозга плода, то такие симптомы, как общее тяжелое состояние, повышенная температура, приступы асфиксии, тремор конечностей, также исчезают, а нарушения тонуса мышц и движений продолжают развиваться.
Начальная резидуальная стадия характеризуется задержкой и нарушением первых этапов развития двигательных навыков.
Поздняя резидуалъная стадия характеризуется наличием типичных изменений в опорно-двигательном аппарате, контрактурами и деформациями, как обратимыми, так и необратимыми. Эта стадия заболевания диагностируется обычно после 3—4 лет жизни ребенка.
Считается, что ДЦП — непрогрессирующая патология в отличие от прогрессирующих наследственных заболеваний ЦНС, некоторых заболеваний спинного мозга и периферических нервов. Однако иногда может возникнуть впечатление, что процесс со временем прогрессирует. Это объясняется тем, что мозг, развивающийся в патологических условиях, оказывается не в состоянии удовлетворить потребности растущего организма [39, 23-24].
ДЦП отличаются большим разнообразием клинических проявлений, сопутствующих симптомов, тяжести двигательных и психических нарушений, степени компенсации, причин, вызвавших заболевание. Используемое название болезни не отражает многообразия и сущности неврологических нарушений. Однако термин «детский церебральный паралич» давно и широко используется врачами во всех странах, и до настоящего времени другого названия этого заболевания не предложено. Эти же причины затрудняют и разработку единой классификации форм этой патологии. В литературе приводится более 20 вариантов классификаций ДЦП. Классификация ДЦП, используемая в нашей стране, предложена профессором Д. С. Фетером в соответствии с классификацией, принятой ВОЗ, и в дальнейшем разработана професором К. А. Семеновой. В основу ее положены основные особенности этого заболевания, а именно — характер и выраженность нарушения двигательных функций ребенка, обусловленные аномальным состоянием мышечного тонуса и расстройством координации движений [46, 41-42].
Выделяются следующие формы ДЦП:
• спастическая гемиплегия,
• спастическая диплегия (болезнь Литтла),
• двусторонняя (двойная) гемиплегия,
• атонически-астатическая форма,
• гиперкинетическая форма.
Синдромокомплексы, наблюдаемые при разных формах ДЦП, обусловливаются локализацией патологического процесса, нарушающего механизмы управления нервно-мышечным аппаратом со стороны пирамидной, экстрапирамидной и других взаимосвязанных систем ЦНС (коры головного мозга, ретикулярной формации, мозжечка и др).
При спастических формах ДЦП у больных наблюдается повышение мышечного тонуса по спастическому (пирамидному) типу, при гиперкинетической форме, как правило, по пластическому ригидному (экстрапирамидному) типу. Нередко возникают сочетанные пирамидные и экстрапирамидные нарушения мышечного тонуса, либо синдром спастичности, наблюдающийся в течение ряда лет, сменяется экстрапирамидной ригидностью и гиперкинезами. Атонически-астатическая форма сопровождается мышечной гипотонией и нарушением координации движений [14, 45-47].
Новорожденному ребенку в первые месяцы жизни присущи врожденные (безусловные) двигательные рефлексы и условно-рефлекторные реакции, становление и угасание которых имеет диагностическое значение. Они играют определенную роль в формировании патологии движений при детских церебральных параличах. Характеристика врожденных рефлексов дана ниже.
Поисковый рефлекс - если поглаживать пальцем кожу в области угла рта, не прикасаясь к губам, у ребенка опускается угол рта и голова поворачивается в сторону раздражения. Ребенок с помощью этого движения ищет грудь матери.
Хоботковый рефлекс — быстрый удар по губам вызывает сокращение круговой мышцы рта, губы при этом вытягиваются в хоботок, что представляет собой постоянный компонент сосательных движений.
Сосательный рефлекс - при вкладывании в рот соски возникают ритмичные сосательные движения.
Хватательный рефлекс - при прикосновении пальцем или другим предметом к ладошке новорожденного он его крепко захватывает, иногда настолько сильно, что можно приподнять ребенка. Такой же тонический хватательный рефлекс вызывается и на стопах (подошвенный рефлекс).
Рефлекс опоры и автоматической ходьбы — ребенка берут под мышки и ставят на опору. Он выпрямляет туловище, опираясь на полную стопу. Если его слегка наклонить вперед, он делает шаговые движения, не сопровождая их движениями рук.
Рефлекс перемещения — ребенка удерживают под мышками в позе вертикального подвешивания у края стола так, чтобы стопы соприкасались тыльной стороной с краем стола, при этом он рефлекторно сгибает ноги и перемещает стопы на поверхность стола, а затем разгибает ноги и выпрямляет туловище.
Защитный рефлекс — ребенок рефлекторно поворачивает голову в сторону, если его положить на живот.
Рефлекс ползания — ребенок совершает ползающие движения в положении на животе (спонтанное ползание). Если к подошвам подставить ладонь, ребенок рефлекторно отталкивается от нее ногами (рефлекс Бауэра).
У ребенка, больного ДЦП, многие рефлексы, свойственные новорожденному, отсутствуют. У новорожденного ребенка, помимо выше описанных, определяется еще ряд рефлексов. Степень выраженности врожденных рефлексов, время появления и исчезновения их характеризуют состояние и развитие двигательных функций ребенка.
При развитии ДЦП эти рефлексы отсутствуют, а в некоторых случаях, наоборот, активизируются и наряду с тоническими шейными и лабиринтными рефлексами способствуют развитию патологии движений.
Врожденные тонические рефлексы имеют ведущее значение в механизме возникновения двигательных нарушений у больных ДЦП.
Тонический лабиринтный рефлекс вызывается изменением положения головы в пространстве, которое ведет к стимуляции отолитового аппарата лабиринтов, находящихся во внутреннем ухе и играющих важную роль в координации движений. Тонический лабиринтный рефлекс резко нарушает двигательную активность в положении сидя. При попытке посадить ребенка сначала повышается тонус экстензоров. По мере сгибания туловища и наклона головы вперед разгибательная поза сменяется сгибательной.
Выраженный тонический лабиринтный рефлекс препятствует вертикальной установке тела и опоре на ноги, так как при вставании и перемещении туловища вперед возникает тотальная сгибательная поза.
Симметричный шейный тонический рефлекс. Этот рефлекс возникает с проприорецепторов мышечно-суставных образований шеи при пассивных и активных движениях головы и сохраняется у здорового ребенка до 8 месяцев. Если здорового ребенка положить на живот, то при разгибании головы возникает повышение тонуса мышц-разгибателей рук и мышц-сгибателей ног. Сгибание головы ведет к противоположному эффекту. Эта реакция является безусловно-рефлекторной. У детей, больных ДЦП, данный рефлекс сохраняется и после 8 месяцев.
При сохранности обоих тонических рефлексов (лабиринтного и шейного) чаще всего имеют место негрубые сгибательные контрактуры в тазобедренных, коленных суставах и разгибательные контрактуры в голеностопных суставах (подошвенное разгибание стоп). У ребенка формируется «конская стопа». Передвижение возможно только на полусогнутых ногах с упором на пальцы стоп. В результате того, что лабиринтный установочный рефлекс с головы на шею отсутствует, а тонический лабиринтный рефлекс остается активным, голова постоянно опущена на грудь. Плечо приведено к туловищу, предплечье пронировано, повышен тонус сгибательной мускулатуры рук [51, 15-16].
Асимметричный шейный тонический рефлекс (АШТ-рефлекс) наблюдается у здоровых детей до 14 месяцев. Возникает в результате растяжения мышц шеи, связок и суставов шейного отдела позвоночного столба.
Для АШТ-рефлекса характерной является «поза фехтовальщика», которую иногда надолго принимает ребенок, повернув голову в сторону. Голова и глаза при этом повернуты в сторону разогнутых конечностей, плечо приведено, ротировано внутрь, предплечье в состоянии пронации. На противоположной стороне плечо отведено, рука согнута в локтевом суставе. Описанные изменения положения головы
Под влиянием АШТ-рефлекса в положении сидя происходит поворот головы в сторону и наклон ее вперед, сопровождающиеся асимметричным положением конечностей (рис. 6,6). Такая поза затрудняет работу рук. Обычно ребенок манипулирует той рукой, в сторону которой обращено лицо. Постоянная асимметричная поза, включение в деятельность одной руки приводят к фиксации позы, искривлению позвоночного столба, перекосу таза, подвывиху бедра.
Однако классические изменения мышечного тонуса в руках под влиянием АШТ-рефлекса наблюдаются редко. У детей, научившихся самостоятельно сидеть и манипулировать руками, АШТ-рефлекс чаще выражен неотчетливо.
Возможно сочетание асимметричного шейного тонического рефлекса с другими патологическими рефлексами. Сочетание его с лабиринтным тоническим рефлексом выявляется при подъеме ребенка, лежащего на спине, за ноги.
Тонические рефлексы у здорового ребенка ко 2-6 месяцу постепенно угасают. Начиная с этого времени развиваются установочные рефлексы, определяющие возможности статики, локомоции и в значительной степени произвольных движений.
Особенно сложной и в то же время важной в плане становления установочных рефлексов является деятельность тех структур головного мозга, которые ответственны за преодоление силы земного притяжения.
Процесс установки тела человека в вертикальное положение контролируется сложной системой различных структур головного и спинного мозга, развитие которых происходит постепенно на протяжении первого-второго года жизни ребенка. На первых этапах развития антигравитационных механизмов основную роль играют структуры вестибулярного аппарата. Последний оказывается уже вполне сформированным к моменту рождения.
Первым, наиболее примитивным проявлением деятельности вестибулярного аппарата является лабиринтный тонический рефлекс, описанный выше.
Установочным рефлексом, контролируемым деятельностью лабиринтов, является лабиринтный выпрямляющий рефлекс на голову — это первый антигравитационный рефлекс. Ребенок с появлением этого рефлекса начинает отрывать голову от поверхности, на которой лежит, приподнимать ее и, опираясь на предплечья, удерживать приподнятой верхнюю половину туловища. Данный рефлекс стимулирует развитие цепных симметричных рефлексов, направленных на приспособление туловища к вертикальному положению: шейного симметричного цепного установочного рефлекса и шейного асимметричного цепного установочного рефлекса.
В дальнейшем, по мере развития мозга, появляется еще ряд выпрямляющих реакций и рефлексов. Такие как, шейная выпрямляющая реакция, заключающаяся в том, что вслед за пассивным или активным поворотом головы в сторону происходит ротация всего туловища, позволяет ребенку к четырем месяцам из положения на спине повернуться на бок. Есть выпрямляющий рефлекс, который способствует выпрямлению головы относительно других частей тела в пространстве.
Выпрямляющие реакции, сочетаясь друг с другом, образуют ряд последовательных поз и движений, направленных на приспособление головы и туловища к вертикальному положению. Они достигают согласованности в возрасте 10-15 месяцев и затем совершенствуются [54, 35-37].
Реакции равновесия — весьма сложные и разнообразные автоматические реакции, необходимые для становления вертикальной позы у ребенка. Они обеспечивают сохранение равновесия при сидении, стоянии, ходьбе и осуществляются в результате взаимодействия вестибулярного аппарата, базальных ганглиев, ядер субталамической области, мозжечка и коры головного мозга.
Реакции равновесия являются самой высокой формой развития автоматических двигательных реакций. Они развиваются и совершенствуются в определенной последовательности до 5— 6 лет.
При церебральных параличах в результате поражения мозга в период его интенсивного роста и дифференциации онтогенетическая последовательность двигательного развития нарушается. Наряду с замедленным становлением нормальных постуральных механизмов, обеспечивающих вертикальную позу, активизируются тонические рефлексы, которые сосуществуют с патологическим мышечным тонусом (спастичностью, ригидностью, тоническими спазмами или, наоборот, гипотонией) и усугубляют дефекты локомоции.
Поскольку термин ДЦП не может включить в себя все многообразие патологических сдвигов, возникающих при этом заболевании, уже много лет ведутся поиски и разработки оптимальной классификации этого страдания. Первая четко оформленная классификация ДЦП принадлежит Freud:
—Гемиплегия
—Церебральная диплегия (двусторонний церебральный паралич)
—Генерализованная ригидность
—Параплегическая ригидность
—Двусторонняя параплегия
—Генерализованная хорея
—Двойной атетоз [30, 5-7].
Эта классификация впервые позволила выделить типы ДЦП, которые потом были положены в основу всех последующих классификаций. В основе ее лежат клинические критерии.
1.2.Клинические формы детских церебральных параличей
В настоящее время в нашей стране принята классификация, удобная в практической работе врачей, логопедов-дефектологов, психологов, принадлежащая К. А. Семеновой (1974—1978). Соответственно современным представлениям о патогенезе заболевания эта классификация учитывает все проявления поражения мозга, характерные для каждой формы заболевания: двигательные, речевые и психические, а также дает возможность прогнозировать течение заболевания. Согласно этой классификации выделяются пять форм детского церебрального паралича: спастическая диплегия, двойная гемиплегия, гемипаретическая форма, гиперкинетическая форма, атонически-астатическая форма.
Спастическая гемиплегия — это форма ДЦП, которая характеризуется поражением руки и ноги с одной стороны. Рука обычно страдает больше, чем нога. При тяжелых формах диагноз может быть поставлен в первые недели жизни, при легких формах — только к концу первого года, когда ребенок начинает активно брать предметы в руки. Тонус мышц пораженных конечностей повышен, тогда как иногда в первые месяцы жизни может наблюдаться их гипотония.
В положении на спине паретичная рука приведена к туловищу, кисть сжата в кулак, движения рук асимметричны. Голова повернута в сторону здоровой руки и наклонена к плечу пораженной стороны.
В результате того, что плечевой пояс наклоняется вниз, а таз подтягивается вверх, возникает боковое искривление туловища и паретичная сторона заметно укорачивается. При выраженном поражении ноги наблюдается тенденция к ее большему разгибанию и ротации ее кнаружи. Сухожильные рефлексы на больной стороне повышены.
Больной ребенок начинает ходить в полтора-три года. Равновесие при ходьбе нарушено, ребенок может упасть в сторону пораженных конечностей. При ходьбе он не может опустить ногу на пятку и опирается на пальцы. Вследствие включения содружественных реакций усиливается сгибание и пронация больной руки. Со временем у больного возникают следующие стойкие изменения: плечо приведено, предплечье в состоянии сгибания и пронации, кисть в состоянии сгибания, отведена в сторону мизинца, большой палец приведен, сколиоз позвоночника, перекос таза, эквиноварусное или вальгус-ное положение стопы, укороченное ахиллово сухожилие. На больной стороне конечности отстают в развитии, атрофичны. У 40% больных наблюдается умственная отсталость. Степень ее не всегда коррелирует с тяжестью двигательных нарушений.
Прогноз обычно благоприятный. Практически все больные в состоянии самостоятельно ходить и могут себя обслуживать. Социальная адаптация зависит в большей степени не от двигательных возможностей, а от уровня интеллекта [2, 25-30].
Спастическая диплегия - наиболее часто встречающаяся форма ДЦП. Она известна также под названием болезни Литтла. По двигательным нарушениям это тетрапарез. У ребенка поражены все четыре конечности, но при этом ноги поражены больше, чем руки.
Поражение рук бывает разной степени. Если оно небольшое и выражено только легкой неловкостью и нарушением мелких движений, то ребенку ставят диагноз «спастическая параплегия». При этом страдают только ноги. Иногда и при этой форме заболевания отмечаются достаточно отчетливые парезы рук, но все же двигательные нарушения нижних конечностей выражены существенно больше.
При спастической диплегии легкой степени первые клинические симптомы отчетливо проявляются к 4—6 месяцам жизни ребенка, когда в двигательные реакции должны активно включаться мышцы тазового пояса и ног.
Тяжелая форма спастической диплегии осложняется появлением так называемых «дистонических атак», которые характеризуются внезапным резким повышением тонуса мышц и двигательной возбудимости, общим беспокойством ребенка. Дистонические атаки обычно длятся несколько секунд.
У ребенка, страдающего этой формой ДЦП, в положении лежа на спине ноги разогнуты, приведены, иногда перекрещены, голова запрокинута. Такое положение тела возникает в тех случаях, когда преобладает тонус мышц-разгибателей нижних конечностей. Руки обычно согнуты в локтевых суставах. В других случаях может быть повышен тонус в сгибателях как ног, так и рук, поза становится тотально сгибательной.
Больные спастической диплегией длительное время стоят и ходят с поддержкой взрослого за одну или обе руки. Если ребенок стоит, то у него отмечается патологическая разгибательно-при-водящая установка ног. При ходьбе дети не могут свободно перемещать ноги вперед, в стороны, назад. Они не в состоянии опереться и удержать массу тела на одной ноге, чтобы сделатьшаг другой ногой. Им трудно сохранить равновесие во время ходьбы, они совершают много дополнительных движений туловищем и руками, стремясь удержать тело в вертикальном положении. Многие дети со спастической диплегией ходят только на носках, для сохранения равновесия наклоняют туловище вперед, при ходьбе происходит перекрест ног.
При этой форме заболевания наблюдается раннее формирование контрактур, деформаций позвоночника и суставов нижних конечностей. Как правило, возникает эквиноварусная или вальгусная деформация стоп.
Двусторонняя (двойная) гемиплегия. Это одна из самых тяжелых форм ДЦП. Из-за тяжелого поражения мозга еще в период внутриутробной жизни у ребенка нарушены важнейшие функции организма: двигательная, психическая, речевая.
Двигательные нарушения выявляются уже в период новорожденности. Резко выражены все тонические рефлексы (лабиринтный, шейные и др.), отсутствует защитный рефлекс. По характеру двигательных нарушений двойная гемиплегия является тетрапарезом. В отличие от спастической диплегии двигательные расстройства выражены в одинаковой степени и в руках, и в ногах. Иногда руки поражаются сильнее, чем ноги, реже — наоборот.
Повышение мышечного тонуса в положении лежа на спине выявляется уже в первые недели жизни. В ряде случаев этому предшествует короткий период мышечной гипотонии.
При любой попытке ребенка совершить движение наблюдаются содружественные реакции, в результате чего тонус нарастает еще больше, а патологическая поза усиливается. Часто возникают дистонические атаки, которые появляются раньше и более выражены, чем при спастической диплегии.
При двусторонней гемиплегии ребенок очень поздно начинает сидеть. При экстернозном гипертонусе ребенок сидит, выпрямив ноги, и, имея небольшую площадь опоры, должен опираться на спинку стула.
Навыками стояния и ходьбы овладевают только те больные, у которых спастичность мышц выражена умеренно. Ходьба без посторонней помощи практически невозможна. Произвольные движения рук также резко ограничены.
Двигательные расстройства часто сопровождаются атрофией зрительного нерва, косоглазием, микроцефалией.
Чаще, чем при других формах ДЦП, снижен интеллект. Речь отсутствует (анартрия) или имеются тяжелые нарушения речи (дизартрия).
Прогноз двигательного развития неблагоприятный. Как правило, для таких больных самообслуживание и участие даже в самой простой деятельности оказываются невозможными.
Атонически-астатическая форма (в раннем возрасте - гипотоническая форма). Как правило, при этой форме поражаются лобно-мосто-мозжечковый путь, лобные доли и мозжечок. Атонически-астатическая форма характеризуется снижением мышечного тонуса, нарушением координации движения и равновесия, а также резкой задержкой развития психики и речи.
На первом году жизни обычно отмечается лишь общая гипотония мышц и отставание в физическом развитии (гипотоническая форма ДЦП).
В последующем у ребенка, страдающего данной формой ДЦП, гипотония мышц остается доминирующим симптомом. Снижение тонуса мышц в руках выражено меньше, чем в ногах, и движения рук более активные. В положении на спине ребенок вялый, малоподвижный. Голову ребенок начинает держать только после шести месяцев. В положении на животе ребенок не может удержать голову в течение длительного времени, не опирается на руки.
Сидеть ребенок начинает в полтора-два года. В положении сидя ноги широко разведены, ротированы наружу. Выражен кифоз грудного отдела позвоночника. Стоять ребенок начинает с 4-8 лет. В вертикальном положении ребенок широко расставляет ноги, держится за руку взрослого или опору. У него отсутствуют движения рук и туловища, направленные на сохранение равновесия.
Самостоятельно передвигаться такие дети могут после 7-9 лет. Походка характеризуется неустойчивостью, неритмичностью, ноги при ходьбе широко расставлены, движения некоординированные. Ребенок делает много дополнительных движений, чтобы сохранить равновесие, часто падает, не может ходить на большие расстояния. Одним из возможных симптомов является тремор рук и головы.
В 60-70% случаев наблюдаются речевые расстройства и задержка психического развития. Такие дети часто агрессивны, негативно настроены, с ними трудно о чем-либо договориться. Прогноз в отношении восстановления двигательных функций и социальной адаптации неблагоприятный.
Гиперкинетическая форма встречается реже, чем остальные. Ее характерная особенность заключается в том, что у ребенка периодически возникают насильственные движения - гиперкинезы. В раннем детском возрасте мышечный тонус обычно снижен, спонтанные движения вялые. Такой ребенок слабо сосет, часто срыгивает, поперхи-вается, глотание нарушено.
При этой форме ДЦП все врожденные рефлексы ярко выражены, не происходит их угасания. Гиперкинезы появляются обычно в один-полтора года и постепенно усиливаются.
У больных гиперкинетической формой ДЦП наблюдаются разные виды гиперкинезов. Чаще других бывает двойной (двусторонний) атетоз, который характеризуется медленными червеобразными движениями в пальцах и медленными, большой амплитуды, движениями в проксимальных суставах. Движения возникают одновременно в сгибателях и разгибателях. Сила этих движений очень велика, тонический спазм одной группы мышц постепенно сменяется спазмом в других группах. Гиперкинезы типа атетоза в основном имеют место в верхних конечностях. Как правило, у детей наблюдается симптом Фогта - тыльное переразгибание пальцев рук во всех фалангах.
При одностороннем атетозе (гемиатетоз) гиперкинезы возникают на одной стороне. Контрактуры в верхних конечностях встречаются редко, но в тех случаях, когда тонические спазмы повторяются и увеличивается их продолжительность, возможно формирование фиксированных порочных поз.
У больных ДЦП могут наблюдаться также тремор всего тела или отдельных его частей и миоклонии в виде беспорядочных, быстрых и неритмичных клонических сокращений мышц (иногда одиночных) и тиков. Тики носят характер подергиваний мимических мышц, жестикуляций, вздрагиваний и других стереотипных движений (прищуривание глаз, причмокивание, пожимание плечами и т. п.).
Гиперкинезы уменьшаются или исчезают, если ребенок спокоен или спит, а усиливаются при различных движениях, положительных и отрицательных эмоциях. Они меньше в положении ребенка на животе, более выражены в положении на спине и стоя. Если ребенок пытается что-то сказать, на лице возникают гримасы, иногда резко выраженные.
Длительное время больные дети не могут самостоятельно сидеть, они падают вперед, назад или на более пораженную сторону. Произвольные движения не координированы, скачкообразны, размашисты. Ходить без помощи ребенок начинает в возрасте 6-8 лет и старше, иногда только в 10—15 лет. Больным очень трудно сохранять равновесие при ходьбе, но стоять на месте им еще труднее, чем идти [51, 22-25].
Психическое развитие нарушается меньше, чем при других формах ДЦП. Прогноз зависит от степени поражения нервной системы. Обычно в 60—70% случаев дети могут самостоятельно передвигаться, хотя тонкие движения, как правило, существенно нарушены.
Выводы по главе I
Итак, детский церебральный паралич—понятие, объединяющее множество видов двигательных нарушений. Церебральный паралич возникает из-за повреждения или нарушения развития головного мозга, произошедшего в период внутриутробного развития или в раннем возрасте. В зависимости от локализации поражения головного мозга различают спастические, атаксические и дискинетические формы церебрального паралича.
Основным клиническим симптомом ДЦП является нарушение двигательной функции, связанной с задержкой развития и неправильным развитием статокинетических рефлексов, патологией тонуса, парезами. Помимо нарушений в центральной нервной системе, вторично в течение жизни возникают изменения в нервных и мышечных волокнах, суставах, связках, хрящах.
К основному симптому ДЦП — двигательным расстройствам, в большей части случаев присоединяются нарушения психики, речи, зрения, слуха и другие. У некоторых детей наблюдается судорожный синдром.
Нарушения двигательных функций, приобретенных в первые годы жизни, не прогрессирующих, отчасти поддающихся функциональной корректировке. Хотя моторные нарушения у детей с ДЦП составляют большую часть проблем, однако зачастую они не являются главной проблемой.
Глава II. Основы комплексной физической реабилитации дошкольников с детским церебральным параличом
2.1.Традиционные методы и средства, используемые в комплексной физической реабилитации дошкольников с детским церебральным параличом
У детей с нарушением функций опорно-двигательного аппарата и детским церебральным параличом (ДЦП) из-за двигательных нарушений недоразвитыми оказываются костная, мышечная, эндокринная, сенсорные системы, что приводит к дефициту естественных потребностей ребенка в движении, игре, эмоциях, общении. Кроме того, в двигательной сфере наблюдается отставание в физическом развитии и физической подготовленности.
Методы физиотерапии широко используются на всех этапах лечения и реабилитации детей, больных ДЦП, с целью восстановления функций головного и спинного мозга, периферической нервной системы, опорно-двигательного аппарата, их психоэмоционального развития, укрепления общего состояния. Они относятся к числу методов, которые дают в комплексе со специальной гимнастикой, массажем, медикаментозной терапией, логопедической, ортопедической, психопедагогической коррекцией отчетливый лечебный эффект, иногда проявляющийся даже при относительно коротких курсах лечения.
Основанием для назначения физических методов лечения при ДЦП являются те патологические изменения структуры и функции головного мозга, которые возникают при данном заболевании. Органические изменения в центральной нервной системе приводят к стойким параличам и последующей атрофии мышц, нарушению двигательных функций, расстройству речи, интеллекта и т. д. Как правило, возникает дефицит афферентно-эфферентной импульсации. Вместе с тем, наряду с погибшими нервными клетками в передней центральной извилине головного мозга, экстрапирамидных образованиях, мозжечке и других структурах, ведающих функциями движения, координации, мышечного тонуса, речи, имеются полностью сохранившиеся нервные клетки и нервные клетки, пострадавшие только частично. Используемые при ДЦП физические факторы воздействия направлены на оживление и усиление функции нервных клеток, которые берут на себя функцию погибших клеток, на создание благоприятных условий для восстановления сохранившихся, но функционально угнетенных участков центральной нервной системы, реализацию ее пластических и компенсаторных возможностей. Они применяются также с целью воздействия на пострадавшие двигательные пути, мышцы, суставы.
Физические факторы, влияние которых используется с лечебными и профилактическими целями, делятся на естественные, имеющиеся в природе и используемые обычно в курортных условиях (например, солнечные лучи, лечебные грязи, естественные минеральные воды и др.), и преформированные, т. е. созданные искусственным путем, которые применяются в физиотерапевтических кабинетах. Это электро-, магнито- и световоздействия, ультразвуковая терапия, некоторые виды тепло- и водолечения.
Все физические факторы — комплексные раздражители. Воздействуя на организм, они вызывают в нем сложные адаптационные реакции с общими и местными компонентами.
Наиболее универсальным в механизме действия многих физических факторов является тепловой эффект, который проявляется в той или иной степени при реализации реакции на воздействие. Происходит усиление регионального кровотока, местных микроциркуляторных и метаболических процессов. Так проявляется неспецифический компонент действия физического фактора. Однако каждый физический фактор оказывает свое, присущее только ему специфическое действие. Оно определяется особенностями физического фактора и избирательностью поглощения его теми или иными тканями организма, которая зависит от их физико-химических свойств и глубины расположения. Процессы, характерные для действия каждого фактора, формируются на клеточно-молекулярном уровне. Специфичность воздействия физического фактора на организм связана также с соотношением частоты электромагнитных колебаний функционирующей ткани и физического фактора. В случае резонансного совпадения этих частот устанавливаются наиболее благоприятные условия для реализации его терапевтических возможностей.
Независимо от места приложения и вида физического фактора ответная реакция организма всегда формируется через нейрогуморальные и гормональные механизмы регуляции основных функций организма.
Особенность отечественной физиотерапии заключается в использовании физических факторов малой интенсивности. Известно, что все функциональные системы организма работают на очень низком энергетическом уровне. Малые дозы поглощенной энергии физического фактора стимулируют, а большие дозы, напротив, угнетают деятельность функциональных систем. Поэтому более выраженный терапевтический эффект наблюдается при слабой интенсивности используемого физического фактора по сравнению с физическим фактором средней и большой интенсивности. Эффективность малых доз воздействия особенно наглядна при проведении процедур на области проекции функционально активных зон -эндокринные железы, вегетативные узлы, иммунокомпетентные органы.
Назначая курс процедур, учитывают фактор привыкания организма к повторяющимся однотипным воздействиям, ведущий к снижению их терапевтической эффективности. Поэтому в процессе лечения меняют параметры физического воздействия, используемые методики, сам способ физического воздействия. Это положение особенно актуально при лечении больных ДЦП, которое продолжается годами.
При физическом воздействии могут преобладать местные, сегментарные или общие реакции организма. Для общего воздействия используют лечебные методы, оказывающие влияние на функциональное состояние клеток головного мозга и расположенные в нем жизненно важные центры, и рефлекторно-сегмен-тарные методики. В лечебный комплекс включают также воздействие на мышцы и связочно-суставной аппарат.
Выбор адекватного метода физиотерапии больному ДЦП определяется особенностями физического фактора, клинической симптоматикой, общим состоянием больного, сопутствующими заболеваниями.
Перед проведением физиотерапевтической процедуры необходимо успокоить ребенка (вплоть до назначения седативных препаратов легко возбудимым детям), дать ему отдохнуть. Дозу воздействия постепенно увеличивают как во время процедуры, так и в ходе курса лечения. При использовании аппаратной физиотерапии в ряде случаев первую процедуру следует проводить без включения аппарата с тем, чтобы не испугать ребенка и не вызвать у него негативного отношения к последующим процедурам.
Для лечения детей чаще применяют импульсные режимы физического воздействия. Это позволяет уменьшить энергетическую нагрузку на растущий организм и использовать преимущественно специфический компонент действия фактора. Получившие в последнее время распространение процедуры магнито- и лазеротерапии отличаются высокой эффективностью, легко переносятся детьми и поэтому нашли широкое применение в лечебной практике.
Продолжительность физиотерапевтических процедур и общее число их на курс лечения у детей меньше, чем у взрослых, проводят их через день или два дня подряд с отдыхом на третий день. Во время проведения процедуры ребенок должен находиться под постоянным наблюдением персонала. Необходимо следить за его общим состоянием, двигательной и эмоциональной реакцией, цветом кожных покровов, регистрировать частоту пульса, по показаниям — артериальное давление. После процедуры ребенок отдыхает в течение 20-30 мин. При составлении индивидуальных комплексов лечебных мероприятий согласовывают время проведения этих мероприятий с режимом дня, учебно-воспитательной работой, планируют их так, чтобы сохранялась преемственность на разных этапах лечения. Проводят процедуры не ранее чем через час после приема пищи или через 30-45 мин после него.
Выделяют некоторые общие положения, определяющие выбор физических методов лечения больных разными формами ДЦП.
При спастических формах ДЦП (спастическая гемиплегия, спастическая диплегия, двойная гемиплегия) физио- и бальнеологические процедуры назначают с целью направленного воздействия на патологический очаг в головном мозге, на уменьшение спастичности мышц, повышение тонуса ослабленных мышц—антагонистов спастичным, устранение контрактур и деформаций суставов, улучшение речи, координации движений, коррекцию психоэмоциональной сферы.
Больным этими формами ДЦП назначают электрофорез лекарственных веществ, улучшающих кровоснабжение и функциональное состояние клеток головного мозга, способствующих снижению тонуса спастичных мышц, а также магнитотерапию и микроволновую терапию (ДМВ) на область головы (на одно или оба полушария), трансцеребральную импульсную терапию, электростимуляцию ослабленных мышц — антагонистов спастичным и артикуляционных мышц, теплолечение (грязевые, парафиновые, озокеритовые аппликации, облучение инфракрасными лучами), разнообразные водолечебные процедуры.
При гиперкинетической форме ДЦП задачей физиотерапии и бальнеотерапии является подавление усиленной деятельности подкорковых систем, уменьшение выраженности гиперкинезов, генерализованных двигательных реакций, тонического напряжения мышц, улучшение речевых функций на фоне достижения седативного эффекта.
При гиперкинетической форме ДЦП применяют электрофорез транквилизаторов по центральным методикам, атропина сульфата, сернокислого магния и др. на область воротниковой зоны, электросон, дарсонвализацию головы и шейно-воротниковой зоны, электростимуляцию ослабленных мышц, теплолечение, йодобромные, хвойные, гидрогальванические ванны, ванны из сенной трухи, корня валерианы.
При атонически-астатической форме ДЦП лечение должно быть направлено на уменьшение диффузной мышечной гипотонии, восстановление нарушенной координации движений, устранение туловищной атаксии, расстройств речи и интеллекта.
Больным атонически-астатической формой ДЦП назначают процедуры магнитотерапии и ДМВ-терапии на лобную и затылочную области головы, УФ-облучение воротниковой и трусико-вой зон эритемными дозами, дарсонвализацию головы и воротниковой зоны, воздействие синусоидальными модулированными токами на нижнегрудную-верхнепоясничную область, сухие углекислые, общие и камерные контрастные ванны. В лечебный комплекс включают электрофорез галантамина, прозерина, фосфорнокислого натрия по методике Вермеля, глутаминовой кислоты по лобно-затылочной методике.
Важное значение имеет ранняя стимуляция развития двигательных навыков. Каждому ребенку назначается индивидуальный комплекс лечебной физкультуры в зависимости от возраста и формы заболевания. При развитии двигательных функций важно соблюдать возрастную закономерность их развития, поэтапно тренировать все виды двигательной активности: повороты, сидение с последующим вставанием на колени, а затем на ноги, положение на животе с последующим ползаньем. Привлекая ребенка к активному выполнению движений, следует избегать его чрезмерных усилий, что приводит обычно к резкому повышению мышечного тонуса.
На начальном этапе работы по развитию движений у детей с церебральным параличом используют серию упражнений для стимуляции подъема и удержания головы, разгибания верхней части туловища. Позже проводят упражнения для тренировки опоры на предплечья и на кисти, стимулируют ползанье на животе, проводят специальные упражнения для тренировки поворотов туловища (Бадалян Л.О.) [2, 38-40].
В дальнейшем ребенка обучают стоянию на четвереньках и развивают функцию равновесия в этом положении, стимулируют ползанье на четвереньках, проводят специальные упражнения по тренировке функции сидения, развивают способность самостоятельно садиться, вставать на колени, затем на ноги, развивают возможность вертикальной позы и ходьбы.
Важное значение в физическом воспитании ребенка с церебральным параличом имеют специальные упражнения, направленные на развитие манипулятивной функции рук. Развитие функции рук тесно связано с формированием общей и артикуляционной моторики. Известно, что ранней стадией общения является язык жестов. Тренировка функции руки имеет важное значение для развития психических и речевых навыков. Ребенка учат захвату и произвольному отпусканию предмета. При этом важно, чтобы в захвате участвовали, в первую очередь, большой, указательный и средний пальцы, а не только мизинец и безымянный. Для этого полезно проводить специальные упражнения, например, учить ребенка подносить ложку ко рту.
Ребенку с церебральным параличом трудно не только захватить предмет, но и отпустить его, поэтому ребенка важно учить произвольному разжиманию кисти, а также перекладыванию предмета из одной руки в другую. Для развития дифференцированных движений пальцев, например для надавливания указательным пальцем, используют различные предметы и игрушки.
Важное значение имеют специальные упражнения по подготовке и развитию самостоятельной ходьбы. Для этого ребенка следует обучить правильной вертикальной постановке головы и туловища по отношению к опорной поверхности; умению перемещать центр тяжести на опорную ногу, равномерному распределению массы тела на обе ноги. Необходимо развить у ребенка спорность стоп и шаговые движения в разных исходных положениях: лежа на спине, сидя на детском стульчике, стоя.
Вначале ребенка обучают вставанию и ходьбе с поддержкой при этом необходимо обратить внимание на правильное распределение центра тяжести тела и сохранение равновесия. С этой целью тренируют ходьбу с опорой на передвигающийся впереди утяжеленный стул, коляску с грузом, учат ходить в брусьях и ходунках (Бадалян Л.О.) [10, 22-24].
Важное значение имеют и специальные корригирующие приемы по стимуляции реакций равновесия. Специфика упражнений дифференцируется в зависимости от формы ДЦП. Возможность стояния и ходьбы у детей с церебральным параличом зависит от степени поражения ног, развития контроля головы и реакций равновесия. Становление этих функций значительно затрудняется, если ребенок не может использовать руки для поддержки (Бадалян Л.О.) [15, 10].
Для улучшения общей подвижности и физического развития можно использовать уже изученные ребенком основные двигательные навыки, применяя их в различных сочетаниях и в различных условиях. Сюда могут быть отнесены самые разнообразные перемены положения тела в комбинации с захватами, бросками предметов, задания на равновесие, преодоление каких-либо препятствий и пр. Для улучшения подвижности и координации движений, также можно использовать упражнения с мячом. Упражнения с различными мячами (малыми, большими) динамичны и эмоциональны, способствуют развитию силы, координационных способностей, быстроты простой и сложной двигательных реакций, требуют способности к концентрации и переключению внимания, пространственной, временной, динамической точности движений и их биомеханической рациональности. Они эффективно влияют на развитие как психических процессов (внимания, восприятия, памяти, рациональности мышления, воображения), так и физиологических (усиливают кровообращение, дыхание, обмен веществ) и используются в качестве общеразвивающих, подготовительных и специальных упражнений в физической реабилитации детей с двигательными нарушениями.
Кроме лечебной гимнастики, для подготовки ребенка к самостоятельному передвижению широко используются различные виды массажа. Классический лечебный массаж при ДЦП способствует расслаблению напряженных мышц и стимулирует функционирование ослабленных мышц. Используются различные приемы массажа: поглаживания, потряхивания, точечный и вибрационный, криомассаж.
Задачи массажа: нормализация произвольных движений, мышечного тонуса, улучшение крово- и лимфотока, предупреждение возникновения контрактур, стимуляция ослабленной функции мышц, усиление метаболизма тканей. В комплексное лечение ДЦП также включают сегментарно-рефлекторный массаж с ЛФК.
Главным и действенным средством коррекции и профилактики при двигательных нарушениях является правильное и своевременное физическое воспитание, в котором особое внимание следует уделить укреплению мышечного аппарата и равномерному физическому развитию.
2.2.Использование современных технологий в комплексной
реабилитации дошкольников с детским церебральным
параличом
Среди многообразия средств реабилитации больных с ДЦП следует выделить технологии, основанные на синхронном коррекционном воздействии на многочисленные патогенетические звенья (Лильин Е. Т. и др.) [18, 89].
Диспансерные приемы с корректирующими процедурами ЛФК помогают профилактировать ростовые деформации у детей с ДЦП.
Тренажер Гросса предназначен для ходьбы и выполнения прочих физических упражнений пациентами с нарушением функции опорно-двигательного аппарата.
Тренажер Гросса может быть использован для создания вариативных (от облегченных до нагрузочных) условий и страховки при реабилитации после травм, заболеваний опорно-двигательного аппарата ДЦП. Принципиальная новизна в устройстве тренажера Гросса состоит в том, что он обеспечивает вертикальное положение тела при любой деятельности, будь то физические упражнения, бытовые жизненно необходимые движения, спортивные занятия Он позволяет снимать нагрузку с опорно-двигательного аппарата, обеспечивает страховку, снимает синдром страха, тренирует пространственную ориентацию. Тренажер позволяет восстанавливать подвижность после тяжелых спинномозговых травм, различных заболеваний опорно-двигательного аппарата и ДЦП.
Применение тренажера Гросса в бассейне позволяет расширить спектр водных упражнений и увеличить степень контроля.
Тренажер позволяет обучать больного произвольным движениям и статике, а также решать частичные задачи: расслаблять мышцы при наличии гипертонуса и гиперкинеза; стимулировать функций ослабленных мышц и обеспечивать нормальную подвижность в суставах; содействовать развитию установочных рефлексов, обеспечивающих приседание, сидение, стояние; стимулировать рефлексы. Тренажер позволяет применять упражнения, направленные на развитие моторики и стабилизацию опороспособности, а также на активизацию подвижности суставов и стимуляцию мышц. Тренажер позволяет восстанавливать подвижность больных после тяжелых спиномозговых травм, различных заболеваний опорно-двигательного аппарата и ДЦП.
Это является необходимым условием для координированной работы опорно-двигательного аппарата, формирования естественной схемы движения и положений тела, т.е. тех основ управления движениями, которые недоступны больному с патологией мышечного тонуса. Тренажер позволяет применять упражнения, направленные на развитие моторики и стабилизацию опороспособности, а также на активизацию подвижности суставов и стимуляцию мышц. При недостаточной функции мышц создаются облегченные условия для их работы, и одновременно тренажер предохраняет больного от возможного падения и травм Комплекс упражнений на тренажере Гросса см. Приложение 3.
Дети с патологией опорно-двигательного аппарата, находящиеся в тренажере, могут заниматься одновременно и на других тренажерах или гимнастических снарядах (на беговой дорожке, шведской стенке, степе, на велосипеде, на роликовых коньках).
Комплекс «сенсорная комната» разработан с целью комбинированного воздействия на афферентные системы, для стимуляции мотивации к действию.
В состав оборудования «сенсорной комнаты» входят: «сухой» бассейн; гидроматрац с подогревом; водяные цилиндры высотой от пола до потолка, снабженные особым устройством, обеспечивающим вертикальные пассажи разнокалиберных и разноцветных воздушных пузырей в жидкой среде; стереоскопическое мобильное панно с меняющимися картинками; стенд для выработки навыков активности и стимуляции тактильной чувствительности, снабженный пучком световодов из оптических волокон, меняющих свою окраску непосредственно в руках у ребенка. Обстановка «сенсорной комнаты» погружает ребенка в атмосферу игры, пробуждая позитивную мотивационную настроенность на активное выполнение той или иной реабилитационной задачи. Она создает условия для разрушения существующих порочных функциональных систем и формирования новых, более физиологичных.
К методам сенсорной коррекции относится звуковой луч (англ. sound beem). Тренажер, воздействующий на пациента по принципу обратной связи, помогает создать игровую ситуацию. Ребенок переключает сознание со скучных двигательных упражнений на активный интерес к забавному аттракциону и самостоятельно контролирует правильность своих действий с помощью слухового анализатора.
Применение этих способов сенсорной коррекции дает наибольший результат, когда ребенок пройдет базовую терапию. Восстановленные возможности активно участвовать в игровом процессе и самостоятельно пользоваться пультами управления, ощущать все виды воздействия на органы чувств в «сенсорной комнате» побуждают ребенка к активной деятельности. Только нахождение со здоровыми детьми разных возрастов в «сенсорной комнате» позволит ребенку, копируя их поведение и неподдельный интерес, быстро восстановиться.
Оптимистические результаты получены после применения лечебных костюмов «Адель» и «Гравистат». Метод динамической проприоцептивной коррекции с использованием ЛК «Адели» и «Гравистат» предложен профессором К. А. Семеновой в 1993 году.
Новизна метода заключается в принципиально новом подходе к восстановлению нарушенных функций мозга, путем воздействия на антигравитационную систему с помощью специальных тяг ЛК, направляя при этом афферентный поток импульсации, поступающий от мышц, суставов, связок, что и оказывает соответствующее нормализующее действие на структуры ЦНС, контролирующие движения и речь.
Лечебный костюм (ЛК) «Гравистат» имеет ряд элементов, отсутствующих в ЛК «Адели». ЛК «Гравистат» содержит опорно-постановочный бандаж для грудной части туловища и плечевого пояса — реклинатор, а также фиксаторы поясницы, колена и голеностопного сустава, бандаж стопы и стельки супинаторы. ЛК содержит постановочные элементы, выполненные в виде эластичных пластин, способных фиксироваться к различным деталям костюма.
ЛК «Гравистат» позволяет создать эластичный фиксирующий каркас (с сохранением функции движения) для тела или отдельных его частей, уменьшив при этом разболтанность суставов (голеностопного и коленного), обеспечить активную деятельность мышц стопы и более правильную ее постановку.
Модульный принцип построения ЛК «Гравистат» позволяет создать индивидуальный невролого-ортопедический рецепт аппарата, соответствующий определенному больному.
«Гравистат» оказался эффективным для восстановления моторики и речи не только у детей, но у подростков и юношей в 80-85% случаев.
Устройство обеспечивает дозированную компрессионную нагрузку, направленную вдоль длинной оси тела и коррекцию положения отдельных двигательных сегментов тела, а также позволяет снизить исходно высокий мышечный тонус. Под воздействием устройства развиваются движения, эмоционально-волевая сфера, улучшается мышление, память и речь пациентов.
Устройство «Гравистат» позволяет рассчитывать и дозировать нагрузку, перераспределять ее между двигательными сегментами, включать в конструкцию различные ортезы, что дает возможность создавать из серийно выпускаемых комплектующих абсолютно индивидуальный рецепт невролого-ортопедического аппарата в полном соответствии с патологическим двигательным стереотипом конкретного пациента.
Лечебный костюм (ЛК) «Адели» представляет собой оригинальную систему фиксаторов и амортизаторов, прикрепленных к специальной одежде, состоящей из шапочки, курточки, шорт, наколенников и ботинок. Натяжение амортизаторов позволяет устранить порочные положения частей тела, нормализовать мышечный тонус за счет растяжения спастичных мышц и создания облегчающих условий для их антагонистов. Создавая правильные взаимоотношения между частями тела, и устраняя порочные установки, костюм способствует формированию правильной схемы взаиморасположения частей тела и схемы движений, что является основой для формирования моторики.
Лечебный нагрузочный костюм является одновременно мягким ортопедическим аппаратом и нагрузочным тренажёром, влияющим на многократное усиление и коррекцию проприоцептивной импульсации в кору и подкорку головного мозга, нормализующим функции повреждённых структур мозга, контролирующих моторику.
Как ортопедический аппарат он способствует одномоментной коррекции позы туловища и нижних конечностей, выведению суставов в максимально возможное физиологическое положение, выполняя функции эластичного фиксирующего каркаса. Влияет на устранение сколиотической установки позвоночника, гиперлордоза и кифоза, патологических сгибательных установок в тазобедренных, коленных и голеностопных суставах.
Как нагрузочный костюм он помогает гасить патологические рефлексы и позволяет дать дозированную нагрузку на необходимые мышцы, усиливая влияние лечебных гимнастических упражнений. Сближая со значительной нагрузкой суставные поверхности, нагружая или растягивая необходимые мышцы, костюм резко усиливает физиологически необходимое проприоцептивное влияние на центральную нервную систему, которая получает мощный импульс информации о приобретении правильной позы туловища и конечностей, возможности правильно стоять и ходить, делать физические упражнения (нормализация статики и кинетики). При этом подавляются и практически исчезают гиперкинезы мышц, включая гиперкинезы речевой и мимической мускулатуры лица, резко улучшая речь ребёнка.
Мощная проприоцептивная импульсация стимулирует ЦНС и способствует активации её деятельности во всех направлениях – от развития психо-речевых и физических функций до нормализации судорожной активности на ЭЭГ. Однако следует помнить, что при активных эпилептиформных судорогах применение костюма может вызвать их усиление, в связи с чем противопоказано.
В результате применения нагрузочного костюма результативность ЛФК и лечения в целом многократно возрастает и нужный эффект можно достигнуть в кратчайшие сроки. Дети начинают самостоятельно передвигаться на 1-2 года раньше, чем при обычном лечении.
Применять ЛНК нужно с учётом относительных и абсолютных противопоказаний, чтобы не получить нежелательных осложнений.
Метод искусственной коррекции движений посредством многоканальной функциональной электрической стимуляции мышц в соответствии с естественной программой движений человека.
В процессе лечения многократно усиливается сила и функция стимулируемых мышц, что позволяет быстрее нормализовать статические и двигательные нарушения, а также выработать правильный рисунок ходьбы.
В ходе лечения отмечается купирование корешковых болевых синдромов, восстановление объёма движений в позвоночнике и конечностях, резко увеличиваются основные характеристики шага (длина, темп, скорость), увеличивается опорная и толчковая функция нижних конечностей ( и верхних при их лечении), взрастает электрическая активность мышц, улучшаются тазовые функции.
Применение метода "Адели" в реабилитации детей с ДЦП стимулирует возобновление процесса развития системы преддверия. Улучшение фукнционирования этой системы приводит к уменьшению гиперкинезов и уменьшению - или полному исчезновению - синергии лабиринтной системы. Результатом всех этих позитивных изменений становится нормализация мышечного тонуса. Постепенно, после прохождения пациентом очередных лечебных курсов, функции, относящиеся к области полукружных каналов и отолитическиой системы, приходят в нормальное состояние, что проявляется в уменьшении спастических реакций.
Следует также особо отметить, что методика "Адели" дает хорошие результаты при реабилитации больных, перенесших инсульт и черепно-мозговую травму.
Ежедневные упражнения в костюме "Адели" сопровождаются многочисленными вспомогательными процедурами: терапевтическим массажем, разогревающими компрессами, криотерапией, электромагнитной стимуляцией, укрепляюще-растягивающими упражнениями в универсальном кабинете (UGUL), кислородотерапией, вибростимуляцей, упражнениями, направленными на нормализацию боковой стабилизации бедер (UBSB), упражнениями в аппарате Гросса, облегчающим пациенту удержание вертикального положения.
Применение костюмов типа «Гравистат» и «Адели» существенно облегчает работу врача и позволяет проводить беспрерывную коррекцию растущего организма.
Костюм коррекции движений "Спираль" обеспечивает приложения дополнительных внешних усилий, которые корригируют движения конечностей, положение тела и активизируют поток "правильной" проприоцептивной информации.
Он представляет собой систему эластичных упругих тяг, которые спиралевидно накладываются на туловище и конечности и прикрепляются к специальным опорным элементам - жилету, шортам, наколенникам, налокотникам, полуперчаткам и сапожкам. Вся внешняя поверхность опорных элементов изготовлена со специального материала пригодного для прикрепления эластичных тяг. Отсутствие жестких частей в опорных элементах значительно расширяет диапазон возможных упражнений лечебной физкультуры.
Коррекционный костюм "Спираль" применяется при проведении занятий мобилизующей гимнастики, механотерапии, при занятиях на беговой дорожке, игровых реабилитационных устройствах и при обычной двигательной активности ребенка. биодинамический корректор. Систематическое повторение правильного движения содействует его запоминанию нервной системой и, в дальнейшем, автоматическому его использованию.
Постепенное формирование нового двигательного стереотипа, приближенного к физиологическому, достигается путем увеличения кратности, разнообразия движений и соответствующим подбором сил и векторов корригирующих усилий костюма.
В последнее время разработано и успешно применяется принципиально новое устройство для реабилитации детей с ДЦП — костюм «ДК». Суть этого устройства, выполненного в виде полукомбинезона, заключается в том, что при его использовании у ребенка не только можно корректировать осанку, но и использовать в качестве тренажера для обучения любым двигательным навыкам. Принципиальное отличие этого устройства от всех предложенных ранее лечебных костюмов-корректоров в том, что устройство само осуществляет попеременную тракцию, дистракцию и коррекцию позвоночного столба и конечностей в соответствии с движениями ребенка. Модульный тип костюма «ДК» позволяет использовать его для коррекции любых двигательных нарушений и постепенного атравматичного исправления костных деформаций. Костюм «ДК» позволяет ставить в вертикальное положение даже детей с тетраплегиями и обучать их ходьбе. Устройство легко надевается на ребенка, очень просто в управлении и не требует специальных знаний. В отличие от костюмов типа «Адель», «Гравистат» устройство «ДК» может быть надето на ребенка под одежду в течение всего дня, а при необходимости исправления грубых костных деформаций ребенок может находиться в нем и ночью. Действие, отключение и регулировка костюма «ДК» осуществляется легким поворотом пластмассового рычажка, расположенного на костюме. В костюме «ДК» ребенок может купаться и плавать, причем пребывание в бассейне в этом устройстве дает наилучшие результаты коррекции и более быстрое восстановление ребенка. Применение нами костюмов-корректоров «ДК» показало их высокую эффективность по сравнению с другими костюмами-корректорами.
Иппотерапия (лечебная верховая езда) – один из наиболее эффективных методов реабилитации детей с ДЦП, который в последнее время привлекает внимание педагогов, врачей, родителей и социальных работников.
Мощная мускулатура лошади массирует пораженные мышцы нижних конечностей, уменьшая спазм сведенных при ДЦП ног, согревает их ведь температура тела лошади 37-37,5 градусов и даже создает иллюзию самостоятельной ходьбы, т.к. темп шага лошади почти идентичен человеческому. Сидя на движущейся лошади, пациент для сохранения равновесия инстинктивно включает в работу все мышцы тела, чего не возможно добиться даже при самой активной иной нагрузке. Ритмичные, плавные движения лошади успокаивают, снимают напряжение и возбуждение, вызванные болезнью. Упражнения на лошади побуждают пациента концентрировать внимание и волю, чтобы суметь правильно выполнить задание инструктора и заслужить его одобрение, научиться самостоятельно управлять лошадью. Вместе с успехами в верховой езде к пациенту приходит вера в свои силы, активируется интерес к жизни, стремление преодолеть ограничения продиктованные недугом, постепенно исчезает убеждение в своей неполноценности.
Во время движения лошади по манежу укрепляется мускулатура, прежде всего, мышцы спины ребенка. Преодолевается нарушение функции равновесия и вестибулярных расстройств. Общение с животным на открытом воздухе улучшает эмоциональный фон ребенка, расширяет диапазон его знаний об окружающем мире.
Метод дельфинотерапии в настоящее время представляет медико-психологический комплекс, состоящий из диагностического блока и коррекционного. При контакте «пациент – дельфин», последний выступает как природный ультразвуковой сонар и происходит позитивная стимуляция коры головного мозга и других органов пациента.
Дельфинотерапия применяется при лечении детей, страдающих ДЦП. Они оказывают благотворное влияние на центральную нервную систему человека, стимулируя обменные, иммунные и другие процессы. Занятия, проводимые с дельфинами, увеличивают речевые возможности пациентов с нарушением слухового и речевого аппарата, улучшают физическое состояние путём усиления работы различных мышечных групп, снимают эмоциональный стресс и улучшают неврологическое состояние; помогают, например, больным со спинальными повреждениями.
Взаимодействие с дельфином в воде позволяет значительно стимулировать психоречевое и физическое развитие ребенка.
1-й этап дельфинотерапии. За счет высокой мотивации ребенка при начальных сеансах дельфинотерапии происходит активация мозга. Ребенок начинает интегрировать сенсорную информацию от всех органов чувств: т.е. — тактильную, зрительную, слуховую.
2-й этап дельфинотерапии. После установления двухстороннего контакта между ребенком и дельфином и вхождения ребенка в коммуникационный резонанс, наступает фаза совместного психического и моторного функционирования ребенка и дельфина.
Лечение проводится с учётом составления индивидуальных программ и терапевтических методик. Терапевт предлагает ребенку, если это, возможно, выполнить совместно с дельфином структурированный комплекс упражнений. Происходит активное взаимодействие с дельфином в период выполнения упражнений: бросание и захват предметов, попадание в цель, перебрасывание мяча через веревку и обруч и др. Используются различные спортивные снаряды: мячи, кольца, обручи различных размеров или только спасательный жилет.
В результате лечения, проводимого в дельфинарии, наблюдается улучшение моторных и координационных способностей детей с Церебральным параличом.
Су-Джок акупунктура – последнее достижение Восточной медицины. Она разработана Южно-корейским ученым, профессором Пак Чжэ Ву. Су – кисть. Джок – стопа. На кистях и стопах располагаются системы высокоактивных точек соответствия всем органам и участкам тела. Их стимуляция оказывает выраженное лечебное и профилактическое действие. Точки на кистях и стопах располагаются в строгом порядке, отражая в уменьшенном виде анатомическое строение организма
Су-Джок терапию можно успешно использовать для лечения ДЦП, для чего необходимо знать зоны соответствия на стопах и кистях. Например, при контрактурах суставов ног (на стопу) для массажа можно брать 3-й и 4-й палец руки зоны 1-2-3-4 по тормозному методу (1-2 минуты)
Цветотерапия - немедикаментозный метод лечения, основанный на том, что каждая из биологически активных зон организма реагирует на один из цветов: воздействие цветом происходит на орган зрения, а через него и через зрительный ализатор - на нервную систему. Воздействие определенного цвета снимает энергетическую блокаду, являющуюся причиной функционального расстройства.
В современной медицине сочетают цветотерапию и биоритмотерапию, которая стимулирует зрительный анлизатор светом различной длины волн. Для процедуры пациент одевает специальные очки с лампочками, перед которыми ставятся светофильтры соответствующего цвета или просто смотрит на свет, который излучает аппарат (напр., экран монитора).
При подборе характеристик метода применяемого к пациенту - частоты переключения и мощности воздействия цвета, учитывается клиническая картина заболевания, психостатус пациента (возбужденное или депрессивное состояние), конституционный тип пациента, возраст. Частотные характеристики ритмов цветостимуляции выставляются по результатам электроэнцефалограммы и консультации невропатолога.
При подборе цвета учитывается то, что:
- красный - стимулирует сенсорные центры; повышает иммунитет; стимулирует надпочечники, симпатическую нервную систему; учащает сердцебиение, дыхание, повышает обмен веществ, выносливость.
- оранжевый - повышает уровень нейроэндокринной регуляции; стимулирует деятельность половых желез; омолаживает, увеличивает мышечную силу и потенцию.
- желтый - активизирует двигательные центры; стимулирует работу желудочно-кишечного тракта; обладает слабительным и желчегонным эффектом;
- зеленый - активизирует вегетативную нервную систему; компенсирует энергетические потери; снижает спазм гладких мышц, сосудов, бронхов; ослабляет напряжение, успокаивает; устраняет застойные явления, бессонницу; рекомендован при дизуриях, эректильной дисфункции;
- синий - воздействует на парасимпатическую нервную систему, гипофиз; обладает антисептическим, бактерицидным и антиканцерогенным действием; понижает артериальное давление; тонизирует капилляры.
В настоящее время цветоимпульсная терапия (по другому - цветоритмотерапия, визуальная цветостимуляция) эффективно используется во многих областях медицины: неврологии, терапии, офтальмологии, психиатрии, педиатрии, рефлексологии.
Выводы по главе II
Обобщая вышесказанное, можно сделать вывод о том, что лечение и реабилитация больных с детским церебральным параличом в первую очередь основана на многолетней программе обучения движениям, в которой ведущее место занимают различные средства и формы лечебной физической культуры.
Комплексная физическая реабилитация включающая различные методики лечебной физической культуры, массажа, физио- и теплопроцедуры может применятся больным ДЦП как спастической, так и атонической форм.
Развитие современных технологий в комплексной реабилитации больных с ограниченными возможностями, таких как Тренажер Гросса, Комплекс «сенсорная комната», лечебные костюмы «Адель» и «Гравистат», "Спираль" ,костюм «ДК», Иппотерапия, цветотерапия является важнейшей задачей здравоохранения. Это касается в первую очередь восстановительного лечения детей с различными формами церебрального паралича, так как данное заболевание наиболее часто приводит к инвалидности. Степень тяжести детского церебрального паралича (ДЦП) зависит от выраженности двигательных нарушений, обусловленных преимущественно аномальным распределением мышечного тонуса и нарушением координации движений
Нетрадиционные методы физической реабилитации – райттерапия, рефлексотерапия, су-джок, лечебное плавание в бассейне с дельфинами способствует не только изучению деятельности нервно-мышечного и опорно-двигательного аппарата, но являются средствами физической, психологической и социальной реабилитации больных ДЦП.
Комплекс методов физической реабилитации должен назначаться дифференцировано в зависимости от формы ДЦП и стадии его развития.
Глава III. Диагностика уровня физического развития дошкольников с детским церебральным параличом
3.1.Методы диагностики уровня физического развития и двигательной активности дошкольников с детским церебральным параличом
В первой и второй главах мы теоретически обосновали важность применения комплексной физической реабилитации детей дошкольного возраста с детским церебральным параличом. Исходя из этого, нами было проведено исследование, в ходе которого необходимо осуществить диагностику, которая позволяет выявить, что использование современных технологий в комплексной физической реабилитации влияет на уровень физического развития и двигательной активности дошкольников с детским церебральным параличом.
Экспериментальное исследование было проведено в московском Реабилитационном Центре физической реабилитации детей-инвалидов, расположенного по адресу: Смоленская область, г. Москва, ул.
В эксперименте учувствовали 20 детей в возрасте 3-6 лет, которые были разделены на две группы контрольную (использовались традиционные технологии) и экспериментальную (использовались современные технологии). Исследование проводилось с помощью карты тестирования двигательных возможностей (см. Приложение 1), которое показало следующие результаты.
Результаты методики «Карта тестирования двигательных возможностей» диагностирующей уровень развития двигательных возможностей у детей с ДЦП в контрольной группе
| № п/п | Форма ДЦП | Лежа на животе mах 20 | Лежа на спине mах 38 | Сидя на полу mах 10 | Сидя на стуле, ноги на полу mах 8 | Передвижение по полу mах 8 | Стоя mах 17 | Ходьба, бег, прыжки mах 18 | Общий балл | Уровень |
| 1 | Спастическая диплегия | 4 | 10 | 2 | 2 | 1 | 3 | 2 | 24 | н |
| 2 | Двойная гемиплегия | 5 | 7 | 2 | 1 | 3 | 3 | 2 | 23 | н |
| 3 | Атонически-астатичес кая | 10 | 17 | 5 | 4 | 5 | 5 | 7 | 53 | с |
| 4 | Атонически-астатическая | 13 | 21 | 7 | 4 | 4 | 6 | 8 | 63 | с |
| 5 | Спастическая диплегия | 2 | 4 | 3 | 1 | 2 | 0 | 0 | 12 | н |
| 6 | Двойная гемиплегия | 6 | 12 | 4 | 3 | 3 | 2 | 1 | 31 | н |
| 7 | Гиперкинетическая форма | 8 | 14 | 4 | 3 | 4 | 3 | 3 | 39 | с |
| 8 | Гиперкинетическая форма | 1 | 5 | 1 | 2 | 2 | 0 | 1 | 11 | н |
| 9 | Двойная гемиплегия | 3 | 4 | 3 | 2 | 2 | 4 | 0 | 19 | н |
| 10 | Спастическая диплегия | 7 | 12 | 5 | 3 | 4 | 5 | 4 | 40 | с |
Высокий уровень двигательных возможностей – 0 ч. (0%)
Средний уровень двигательных возможностей – 4 ч. (40%)
Низкий уровень двигательных возможностей – 6 ч. (60%)
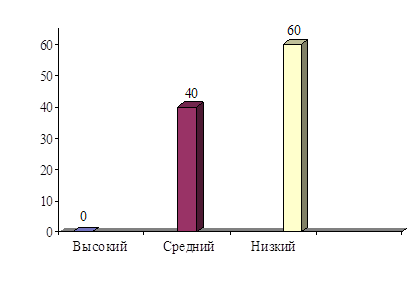
Анализ табличных и графических данных показал, что двигательные возможности у детей с ДЦП в контрольной группе, несмотря на системный подход к консервативному лечению дошкольников с церебральным параличом предусматривает комплексное использование средств лечебной физкультуры, массажа, механотерапии, функционального биоуправления, позиционирования и эрготерапии в реабилитации детей, находится на низком уровне, поэтому для детей дошкольного возраста с различными формами церебрального паралича и различной степенью тяжести двигательных нарушений, необходим дифференцированный подход при организации реабилитационного процесса с применением современных технологий в комплексной физической реабилитации детей с ДЦП в условиях центра восстановительного лечения.
Результаты методики «Карта тестирования двигательных возможностей» диагностирующей уровень развития двигательных возможностей у детей с ДЦП в экспериментальной группе
| № п/п | Форма ДЦП | Лежа на животе mах 20 | Лежа на спине mах 38 | Сидя на полу mах 10 | Сидя на стуле, ноги на полу mах 8 | Передвижение по полу mах 8 | Стоя mах 17 | Ходьба, бег, прыжки mах 18 | Общий балл | Уровень |
| 1 | Спастическая диплегия | 6 | 18 | 4 | 4 | 2 | 4 | 3 | 41 | с |
| 2 | Двойная гемиплегия | 2 | 6 | 3 | 1 | 1 | 1 | 1 | 15 | н |
| 3 | Спастическая диплегия | 10 | 22 | 5 | 5 | 4 | 3 | 6 | 55 | с |
| 4 | Двойная гемиплегия | 5 | 10 | 2 | 2 | 1 | 2 | 1 | 24 | н |
| 5 | Гиперкинетическая форма | 16 | 28 | 7 | 7 | 5 | 6 | 8 | 77 | в |
| 6 | Спастическая диплегия | 11 | 19 | 4 | 3 | 3 | 5 | 6 | 51 | с |
| 7 | Атонически-астатическая | 7 | 16 | 5 | 3 | 3 | 4 | 21 | 42 | с |
| 8 | Гиперкинетическая форма | 15 | 23 | 3 | 4 | 4 | 5 | 8 | 64 | с |
| 9 | Атонически-астатическая | 17 | 30 | 7 | 6 | 5 | 6 | 9 | 80 | в |
| 10 | Двойная гемиплегия | 4 | 11 | 3 | 2 | 2 | 1 | 2 | 25 | н |
Высокий уровень двигательных возможностей – 2 ч. (20%)
Средний уровень двигательных возможностей – 5 ч. (50%)
Низкий уровень двигательных возможностей – 3 ч. (30%)
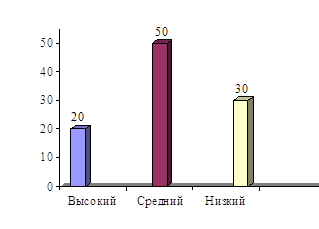
Анализируя табличные и графические данные, полученные после проведения исследования в экспериментальной группе с применением современных технологий, можно сделать вывод, что предложенные технологии реабилитации детей дошкольного возраста с церебральным параличом оказались эффективными, что подтверждается динамикой функционального состояния опорно-двигательного аппарата и манипулятивной функции рук.
Для сопоставления результатов уровня развития физических возможностей в контрольной и экспериментальной группах с целью проверки влияния современных технологий в комплексной физической реабилитации на уровень физического развития и двигательной активности дошкольников с детским церебральным параличом, мы использовали U-критерий Манна-Уитни.
Баллы (эксп. гр.) | Ранги | Баллы (контр. гр.) | Ранги |
| 41 | 12 | 24 | 6,5 |
| 15 | 3 | 23 | 5 |
| 55 | 16 | 53 | 15 |
| 24 | 6,5 | 63 | 17 |
| 77 | 19 | 12 | 2 |
| 51 | 14 | 31 | 9 |
| 42 | 13 | 39 | 10 |
| 64 | 18 | 11 | 1 |
| 80 | 20 | 19 | 4 |
| 25 | 8 | 40 | 12 |
| Суммы: 458 | 129,5 | 324 | 80,5 |
Общая сумма рангов: 129,5 + 80,5 = 210
![]()
Равенство реальной и расчетной суммы соблюдено.
Мы видим, что по уровню двигательных возможностей более «высокий» рядом оказывается выборка из экспериментальной группы. Именно на эту выборку приходится большая ранговая сумма: 120.
Теперь мы готовы сформулировать гипотезу: Группа детей из экспериментальной группы превосходит группу детей из контрольной группы по уровню двигательных возможностей.
Определяем эмпирическую величину U:
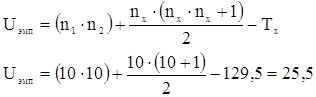
По таблице определяем критические значения для n = 10.
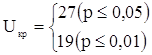
Uэмп < Uкр(р £ 0,05)
Таким образом, группа детей из экспериментальной группы превосходят группу детей из контрольной группы по уровню двигательных возможностей, а это говорит о том, что использование современных технологий в комплексной физической реабилитации влияет на уровень физического развития и двигательной активности дошкольников с детским церебральным параличом, что подтверждает нашу гипотезу. Нами также была разработана программа по построению занятий на развитие двигательной активности и повышение уровня физического развития детей дошкольного возраста с ДЦП
Похожие работы
... при отрыве от матери, дезадаптация в новой обстановке создают неблагоприятные предпосылки для развития коммуникативных навыков. Глава II Организация исследования особенностей формирования коммуникативных навыков у детей дошкольного возраста с псевдобульбарной дизартрией 2.1 Изучение уровня сформированности коммуникативных навыков у детей дошкольного возраста с псевдобульбарной дизартрией: ...
... нами для осуществления контроля и управления разработкой адекватных средств и методов формирования, по возможности, нормальных возрастных взаимоотношений специалиста по гидрореабилитации и ребенка-инвалида с тяжелыми последствиями детского церебрального паралича. 2.1 Субъективная оценка температурного фактора водной среды И.М. Сеченов (1908), изучая сходство впечатлений человека от внешнего ...
... Выраженность тонических рефлексов обычно отражает тяжесть заболевания. При ДЦП проявления этих рефлексов в первые годы жизни могут усиливаться из месяца в месяц и в последующие годы оставаться стойкими. У больных детским церебральным параличом развитие моторики чаще всего останавливается на той стадии, где тонические рефлексы оказывают решающее влияние. Больному может быть 2, 5, 10 и более лет, а ...
... здравоохранения «Поликлиника восстановительного лечения» Городской реабилитационный центр в структуре которого находятся отделение медико-социальной реабилитации и отделение дневного пребывания. Данный центр реализует программы реабилитации детей и подростков с ограниченными возможностями ежедневно в течение периода, определенного для пребывания в отделении. Центр оказывает огромный спектр ...
0 комментариев