Навигация
Стадия олигоанурии (= стадия стабилизации повреждения почек)
2. Стадия олигоанурии (= стадия стабилизации повреждения почек).
= Длительность 10 – 14 дней (тяж. формы до 6 нед).
= Объём кровотока внутренней медуллярной зоны ↑↑↑
= Объём кровотока кортик. зоны и наружной медуллярной зоны ↓↓ ≈на 50%.
= СКФ ↓↓↓ ниже 5-10 мл/мин.
Механизм снижения СКФ: 1) уменьшение перфузионного гидростатического давления в результате запустевания клубочков; 2) повышение (внутриканальцевого давления).
Стадия восстановления.
Сначала – восстановление диуреза. Через 24-28 часов идёт ↑СКФ и это длится в течение 2-4 недель.
Восстановление фильтрации и реабсорбции происходит асинхронно. СКФ восстанавливается в течении 1-2 недель, а реабсорбция ещё более медленно. Нарушение может сохраняться годами, несмотря на восстановление диуреза.
Вывод: обязательный мониторинг содержания Nа+ и К+ в моче.
Биохимические показатели при ОПН:
1. Увеличение креатинина и мочевины крови.
Но! Не всегда повышение уровня мочевины крови коррелирует со степенью снижения СКФ. Высокий уровень креатинина в крови - более надёжный свидетель снижения СКФ. Пример: лечение кортикостероидами.
2. Метаболический ацидоз в результате накопления Н+ за счёт невыведения нелетучих кислот. Последствия: метаболические и гемодинамические расстройства: 1) дыхание Куссмауля;
2) депрессия миокарда;
3) гипотензия;
4) резистентность к инсулину;
5) повышенный распад белков.
3. Задержка жидкости и гиперволемия за счёт нарушения экскреции Н2О и солей
4. Гиперкалиемия за счёт нарушения экскреции К+, но не всегда проявляется клинически, т.к. может быть компенсироваться функцией дистальных канальцев
Хроническая почечная недостаточность
ХПН – синдром, развивающийся вследствие постепенного снижения функций почек за счёт прогрессирующей гибели нефронов. Процесс необратимый.
Причины ХПН: ХПН – исход многих заболеваний почек. Чаще всего ГН.
Стадии ХПН – 3 (три) стадии при медленном прогрессировании процесса.
I стадия ХПН – снижение почечного резерва, т.е. снижение способности к максимальному уровню фильтрации.
- снижение СКФ до 50% от нормы;
- клиренс креатинина 50 – 60 мл/мин;
- нерезкое увеличение мочевины и креатинина в крови;
- сохраняются способности выделять Н2О и органические вещества без особой диеты.
II стадия ХПН:
- снижение СКФ до 25% от нормы
- клиренс креатинина 20 – 30 мл/мин
В этот период содержание азотистых шлаков увеличивается. При стабилизации СКФ на уровне 25 мл/мин могут наблюдаться кратковременные периоды снижения азотистых шлаков. Тяжесть ХПН нарастает при снижении СКФ до 10 - 15% от нормы.
Последствия: - высокая азотемия;
- нарушения вводно-электролитического баланса;
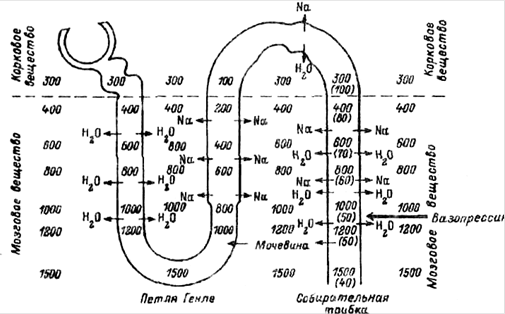
- нарушение концентрирования мочи;
- ↑ОЦК, ↑(Са++), ↑(Р), ацидоз.
III стадия ХПН (= уремия): -↓СКФ ниже 10 – 15 мл/мин;
- клиренс креатинина ниже 150 мл/мин
Последствия:
- высокая трудно корректируемая азотемия
- расстройства функций многих органов и систем.
Темпы прогрессирования ХПН зависят от:
1) характера основного заболевания;
2) адекватности лечения;
3) состояния индивидуальных адаптационных механизмов.
Основной адаптационный механизм: гиперфункция остаточных нефронов с обязательной сохранностью согласованной работы клубочков и канальцев.
Таким образом: сохранность гомеостаза при ХПН зависит от соотношения областей сохранившихся нефронов и областей нефункционирующих нефронов.
Гиперфункция нефрона выражается в:
1. Интенсификации работы оставшихся сохранных клубочков;
2. Интенсификации работы оставшихся сохранных канальцев.
Интенсификация работы оставшихся сохранных клубочков: выражается в увеличении СКФ.Факторы компенсаторного увеличение СКФ:
1. Дилатация афферентной (приносящей) артериолы.
2. Констрикция эфферентной (отводящей) артериолы
3. Гипертрофия сохранных клубочков и увеличение площади и проницаемости фильтрующей поверхности.
Отсюда: увеличивается фильтрационное давление и коэффициент ультрафильтрации. В результате – гиперфильтрация в сохранившихся клубочках и поддержание гомеостаза в компенсаторную фазу ХПН,
Эффективность компенсаторного увеличения СКФ подтверждается увеличением клиренса токсических веществ.
Но! Гиперфильтрация в оставшихся нефронах – есть механизм возможной декомпенсации. Причина - усиление склеротических процессов в почках. Это способствует прогрессированию ХПН.
Интенсификация работы оставшихся сохранных канальцев: зависит от уровня СКФ в сохранных нефронах. Адаптивные механизмы в настоящее время не ясны. Предполагают, что они связаны с усилением гуморальных влияний альдостерона и паратгормона.
Нарушения при прогрессировании ХПН:
1. Нарушение концентрирования и разведения мочи. Концентрация мочи увеличивается, а разведение уменьшается. В результате: удельный вес мочи равен удельному весу плазмы крови, т.е изостенурия.
2. Нарушение баланса натрия – двоякие и зависит от потребления натрия с пищей. 1) чрезмерное употребление – канальцы неспособны адекватно выводить натрий, отсюда гипернатриемия, задержка воды и отеки; 2) резкое ограничение потребления натрия – канальцы неспособны сохранять натрий, отсюда гиповолемия и падение АД. Итак: неспособность канальцев адекватно выводить и адекватно сохранять натрий.
3. Гиперкалиемия – за счет повреждения дистальных канальцев. Может быть причиной сердечных аритмий и в результате летального исхода.
4. Метаболический ацидоз – за счет нарушения выведения аммония и ионов водорода.
5. Нарушение продукции эритропоэтина и нормохромная анемия.
6. Гипокальциемия и гиперфосфатемия. Цепь событий: 1) дефицит витамина Д3 (угнетается образование 1,25-гидроксихолекальциферола — метаболита витамина D3 , который в норме образуется в клетках проксимальных канальцев с помощью фермента 1-α-гидроксилазы); 2) аномально низкое всасывание Са++ из просвета кишки; 3) возрастает содержание фосфатов в кишечной стенке; 4) реакция между ионами Са++ и фосфатами; 5) оссификация (синдром внекостной кальцификации тканей) - фосфат кальция откладывается в области суставов и позвоночного столба, в паренхиме легких, печени и почек, в сосудистой стенке и коже; 6) гипокальциемия – как причина усиленного выброса паратгормона; 7) паратгормон усиливает активность остеокластов; 8) костная ткань теряет фосфат кальция; 10) ренальная остеодистрофия и остеомаляция.
7. Расстройство обмена глюкозы, развивается потеря чувствительности тканей к инсулину. Процессы синтеза глюкозы и усвоения её печенью остаются в норме. При падении СКФ ниже 10—5 мл/мин снижается клиренс инсулина, и поэтому у некоторых больных диабетом исчезает потребность в инсулине.
8. Накопление в крови большое количество пептидных гормонов — гастрина, глюкагона, гормона роста, лютеинизирующего гормона, фолликулостимулирующего гормона, клиническое значение которых вариабельно.
9. Азотемия. Рост содержания мочевины и креатинина в плазме.
Уремия
Уремия – это азотемия с уремическим синдромом (уремией). Проявления уремического синдрома:
1. Нормохромная анемия.
2. Отсутствие аппетита, икота, тошнота, рвота, язвы желудка, язвенный колит, эрозивные кровотечения, запор и диарея, паротит.
3. Неврологические расстройства: зуд, спазмы мышц, судорожный синдром, кома.
4. Остеомаляция.
5. Артериальная гипертензия.
Предполагают, что уремия – результат действия токсических веществ, накапливающихся в крови при прогрессировании ХПН. Отсюда поиски «уремических токсинов» как основных эффекторов уремическую фазу ХПН. До настоящего времени «уремические токсины» достоверно не идентифицированы.
Предполагают, что к уремическим токсинам можно отнести мочевину, гуанидин, мионозитол, β2-микроглобулин, «средние молекулы», паратгормон, микроэлементы. Но пока эти данные находятся в стадии разработки.
Похожие работы
... гидродинамическим сопротивлением. Давление в клубочковых капиллярах почек довольно велико (порядка 60 мм рт.ст.), а давление в околоканальцевых капиллярах почек - относительно мало (около 13 мм рт. ст.).[1] 1.2. Функции почек. Механизм мочеобразования В основе деятельности почек лежат следующие механизмы: 1. Активный транспорт. В процессах избирательной реабсорбции и секреции молекулы и ...
... почек можно считать нормальной при относительной плотности в утренней порции 1020-1018. Низкая относительная плотность при повторном исследовании свидетельствует о снижении контрационной функции почек. Наблюдается при хронической почечной недостаточности, хронических интерстициальных нефритах, пиелонефритах, канальцевых дисфункциях, почечном несахарном диабете, поликистозе, гидронефрозе. Высокая ...
... . И.П. Павлову, первому из русских ученых, 7 октября 1904 г. была присуждена Нобелевская премия в знак признания его работ по физиологии пищеварения. Потребность организма в пище проявляется в виде физиологической реакции голода. У человека голод приобретает выраженную субъективную окраску — от относительного безразличия к пище до яркой эмоциональной реакции. Физиологической основой голода ...
... состояния водно-солевого баланса в организме. Следствием центрального анализа является изменение питьевого и пищевого поведения, перестройка работы желудочно-кишечного тракта и системы выделения (прежде всего функции почек), реализуемая через эфферентные звенья регуляции. Последние представлены нервными и, в большей мере, гормональными влияниями. Метаболическая функция почек. Метаболическая ...
0 комментариев