Навигация
ПОВРЕЖДЕНИЕ НОСА И ГЛАЗНИЦ
2. ПОВРЕЖДЕНИЕ НОСА И ГЛАЗНИЦ
Иногда при переломе носа повреждается небольшой сосуд (например, передняя решетчатая артерия), который может кровоточить, мешая прохождению воздуха через носовые пути. Кровотечение в передних отделах носа часто может купироваться передней тампонадой (в течение 10—15 минут). При кровотечении в задних отделах носа можно ввести через нос в носоглотку катетер Фолея с 30-миллилитровым баллоном, который заполняют 10—20 мл солевого раствора, а затем подтягивают, кпереди. Если кровотечение не удается остановить, можно произвести заднюю тампонаду носа, дополнив ее передней тампонадой.
Носовые переломы следует репонировать как можно раньше, если только у пациента нет более серьезных повреждений, требуюших неотложного вмешательства. Залогом успешной репозиции является адекватная анестезия. Сразу после репозиции следует стабилизировать нос с помощью шины. Предпринимаются необходимые усилия для возвращения смещенной носовой перегородки в бороздку сошника. Нерепонированная перегородка позднее может нарушить форму носа, несмотря на адекватную репозицию носовых костей.
Все имеющиеся разрывы слизистой оболочки носа следует закрыть для предупреждения формирования соединительнотканных рубцов. Это особенно важно при разрывах вблизи внутренней раковины, т.е. между верхним боковым хрящом и носовой перегородкой.
Тупая травма в носоглазничной области может привести к нарушению целостности внутриглазничных структур и отрыву медиальных связок у внутреннего края глазницы. Вследствие натяжения латеральной связки увеличивается расстояние между ножками медиальной связки, т.е. возникает эпикантус. При повреждении носа и глазницы у взрослых нередко наблюдается межсвязочное расстояние в 40 или 45 мм, хотя обычно это расстояние составляет приблизительно 35 мм. Медиальная связка угловой щели обычно прикрепляется к переднему и заднему слезным гребням слезной кости, в основном к переднему гребню. Между этими двумя ножками медиальной связки проходит носослезный канал. При назоорбитальном повреждении медиальная часть глазной щели приобретает миндалевидную конфигурацию (в норме она имеет форму эллипса).
Клинические признаки
Триада признаков: расширение спинки носа, эпикантус и миндалевидная форма глазной щели после травмы в средней части лица — должна вызвать у клинициста подозрение на перелом костей носа с одномоментным разрывом медиальных связок.
Рентгенологическое исследование
Обследование пациента включает получение рентгенограммы в проекции Уотера, а также снимков параназальных синусов и томограмм (по показаниям).
3. ПОВРЕЖДЕНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Вывих нижней челюсти
Вывих нижней челюсти сопровождается значительной болью, дискомфортом и отеком. Анатомическое строение впадины височно-нижнечелюстного сустава и переднего суставного бугорка может предрасполагать к вывиху. Слабость соединительной ткани капсулы, формирующей височную связку, также может быть предрасполагающим фактором. Капсула может иметь рыхлое прикрепление и подвергаться разрыву. Вывих обычно является результатом травмы подбородка, при которой рот был открыт, но он может произойти и при зевании, смехе или жевании пиши. Вывих возможен и во время интубации трахеи под наркозом. Кроме того, описаны случаи вывиха нижней челюсти при приступе истерии.
Клиническая картина
При остром вывихе мыщелковые отростки смещаются кпереди от суставного бугорка и не могут попасть назад в сустав из-за тризма мышц. Спазмируются наружная крыловидная, собственно жевательная и внутренняя крыловидная мышцы. Характерно вынужденное открытое состояние рта при невозможности стиснуть передние зубы. Двусторонний вывих имеет место в случае переднего открытого прикуса; при одностороннем же вывихе нижняя челюсть смещается в неповрежденную сторону. Необычное положение головки мыщелкового отростка может вызвать отек кпереди от ушной раковины и ниже скуловой дуги. Ввиду смещения нижней челюсти кпереди возникают затруднения при произношении, а также при глотании. При исследовании височно-нижнечелюстного сочленения суставная головка мыщелка определяется кпереди от суставного бугорка.
Рентгенологическое исследование
Рентгенография может оказать существенную помощь в дифференциации вывиха нижней челюсти и перелома мыщелковых отростков, так как при том и другом состоянии возникают аналогичные изменения прикуса. Рентгенограмму следует получить до вправления вывиха, чтобы убедиться в отсутствии перелома.
Лечение
Вывих в височно-нижнечелюстном суставе обычно успешно вправляется мануально. Иногда (ввиду сильного мышечного спазма) производится инъекция местного анестетика в жевательные мышцы для обеспечения их релаксации. Наиболее часто прибегают к медленному введению 10 мг диазепама для мышечной релаксации и снятия определенного беспокойства пациента во время вправления вывиха.
Манипуляция состоит в захватывании нижней челюсти с двух сторон обеими кистями; при этом врач, обращенный лицом к пациенту, производит движение, обратное вывиху. Пациент находится в сидячем положении, а врач охватывает своими ногами колени пациента. Большие пальцы, обернутые марлей, располагаются на поверхности прикуса нижней челюсти в области коренных зубов; кончики пальцев помещаются вокруг нижнего края нижней челюсти в области ее углов. Затем производится отдавливание нижней челюсти книзу и кзади таким образом, чтобы суставная головка совершила обратный путь по суставному бугорку по направлению к суставной впадине. Рот закрывается, когда головка мыщелка возвращается в ямку. Нижняя челюсть может быстро податься назад, поэтому марля предохраняет пальцы врача от повреждения.
После устранения острого вывиха пациента предупреждают о необходимости ограничения широких экскурсий нижней челюстью в дальнейшем и назначают щадящую диету на 1 неделю. Анальгетики помогают снять боль в острой фазе травмы.
При хронических вывихах (или при острых рецидивах) на 2 недели накладывается повязка Бартона для предупреждения широкого открывания рта пациентом. В тяжелых случаях может применяться фиксация челюстей проволокой для ограничения и контроля движения челюсти в процессе заживления. При хронических вывихах иногда может потребоваться хирургическое вмешательство, основная цель которого заключается в восстановлении суставного бугорка для предупреждения вывиха или исключения анкилоза сустава.
Синдром височно-нижнечелюстного сустава
Синдром височно-нижнечелюстной миофасциальной болевой дисфункции проявляется нарушением функции суставных поверхностей, что вызывает комплекс клинических симптомов. Этиология синдрома окончательно не установлена. Полагают, что заболевание представляет нервно-мышечное расстройство и что способствующим фактором является нарушение прикуса. Помимо неровности зубного края и нарушения прикуса, в развитии этого синдрома основную роль играют такие факторы, как травма, психическое напряжение и нервно-мышечные особенности (например, скрежетание зубами и стискивание зубов).
Клиническая картина
В типичных случаях пациент с данным синдромом испытывает одностороннюю боль в области лица, в основном вокруг сустава. Боль имеет тупой, ноющий характер и усиливается к вечеру. Она может иррадиировать в височную, надглазничную, затылочную области и в шею.
Обычно у пациента имеется острая оталгия, имитирующая наружный или средний отит, однако отологическое исследование не обнаруживает отклонений от нормы. Другой жалобой является невозможность широко открывать рот. Рот при открывании может скашиваться в сторону нижнечелюстной дисфункции или в сторону боли. Тугоподвижность нижней челюсти, как правило, усугубляется при ее движении. Миофасциальный спазм или тризм может также быть связанным со щелканьем в пораженном суставе.
При клиническом обследовании обычно отмечается острая болезненность над латеральной связкой капсулы височно-нижнечелюстного сустава кпереди от наружного слухового прохода. Если поместить пальцы на сустав, то эту болезненность можно выявить при открывании и закрывании рта. Жевательная и внутренняя крыловидные мышцы также могут быть болезненными.
Рентгенологическое исследование
Рентгенография обычно малоинформативна. Снимки височно-нижнечелюстного сустава выполняются при открытом и закрытом положении рта. Изменения в суставе обнаруживаются нечасто, если только пациент не имеет дегенеративного заболевания височно-нижнечелюстного сустава. Характерными изменениями в этом случае являются пролиферация остеофитов и расплющивание или эрозия головки мы шелкового отростка.
Лечение
Лечение включает коррекцию диеты (ограничение), физиотерапевтические процедуры, назначение обезболивающих средств и мышечных релаксантов, а также устранение патологического прикуса. Применяются теплые и влажные компрессы на пораженную сторону (по 15 минут 4 раза вдень в течение 7—10 дней). Диета (жидкая и протертая пища) назначается на 1—2 недели. Анальгетики и мышечные релаксанты помогают купировать боль в мышцах и болезненный спазм.
Удивительно, как часто можно достигнуть улучшения, создав надлежащее положение нижней челюсти по отношению к верхней и обеспечив суставу максимальный покой. По окончании острой фазы (или в дополнение к лечению в острую фазу) пациент должен быть направлен на консультацию к стоматологу для нормализации прикуса и, возможно, конструктивной коррекции с целью обеспечения покоя и уменьшения мышечного спазма.
При безуспешности консервативного лечения эффективными оказываются внутрисуставные инъекции стероидных препаратов.
Артрит височно-нижнечелюстного сустава
У пациентов с ревматоидным артритом обычно имеются четкие анамнестические указания на поражение многих суставов. У детей частым отдаленным последствием артрита является анкилоз височно-нижнечелюстного сустава. У таких пациентов развиваются микрогнатия и укорочение спереди нижней челюсти вследствие помехи росту центра эпифиза. Хронический ревматоидный артрит у взрослых встречается чаще и имеет более стертое начало с медленно прогрессирующими изменениями, вызывающими ограничение подвижности сустава. Ограничиваются активные и пассивные движения, усиливается боль; в хронической стадии ограничение объема движений в суставе становится постоянным.
Клиническая картина
При пальпации отмечаются боль и крепитация. Характерны периоды боли, обострения и ремиссии, а также тугоподвижность в суставе по утрам, которая проходит в течение дня. При хроническом ревматоидном артрите у взрослых возможно последующее развитие анкилоза височно-нижнечелюстного сустава.
Рентгенологическое исследование
На ранних стадиях заболевания рентгенологические изменения в кости отсутствуют, но по мере прогрессирования артрита определяются явные изменения в костных структурах, а позднее и признаки резорбции.
Лечение
Лечение в острую фазу артрита существенно не отличается от лечения синдрома височно-нижнечелюстного сустава. Могут назначаться физиотерапия и противовоспалительные препараты. Хирургическое вмешательство может быть показано в случаях значительного ограничения подвижности, а также при фиброзном и (или) костном анкилозе одного или обоих суставов.
Компьютерная томография височно-нижнечелюстного сустава
Проведение КТ доказало свою целесообразности при оценке изменений в пораженном суставе. Этот сустав особенно трудно исследовать обычными рентгенологическими методами из-за сложного наслаивания анатомических образований.
Хотя КТ-сканирование может дать четкое изображение мыщелков затылочной кости и при увеличении позволяет исследовать внутрикостные дефекты, этот метод все чаще используется для определения аберрации менисков. Сканнограммы рутинно получают стандартным методом с использованием срезов в 1,5 мм на сканерах третьего или четвертого поколения. Затем применяется высокотехнологичный "мгновенный метод", позволяющий получить изображения с различной степенью плотности тканей между мениском и окружающими структурами. Как показывает практика, КТ в отдельных случаях может заменить инвазивную артрографию, которая диагностически информативна только в наиболее искусных руках.
ЛИТЕРАТУРА
1. Неотложная медицинская помощь: Пер. с англ./Под Н52 ред. Дж. Э. Тинтиналли, Р. Л. Кроума, Э. Руиза. — М.: Медицина, 2001
2. Внутренние болезни Елисеев, 1999 год
Похожие работы
... ), поэтому грубое выполнение гемостаза и наложение лигатур могут привести к повреждению этих структур. 1.3 Повреждение спинного мозга Тяжелая челюстно-лицевая травма, помимо внутричерепных повреждений, часто сопровождается смещением или переломом в шейном отделе позвоночника. В тех случаях, когда проводится рентгенография костей черепа или челюстно-лицевой области, следует одновременно ...
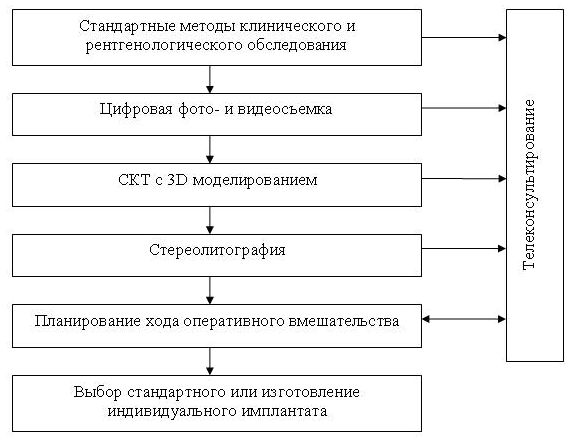
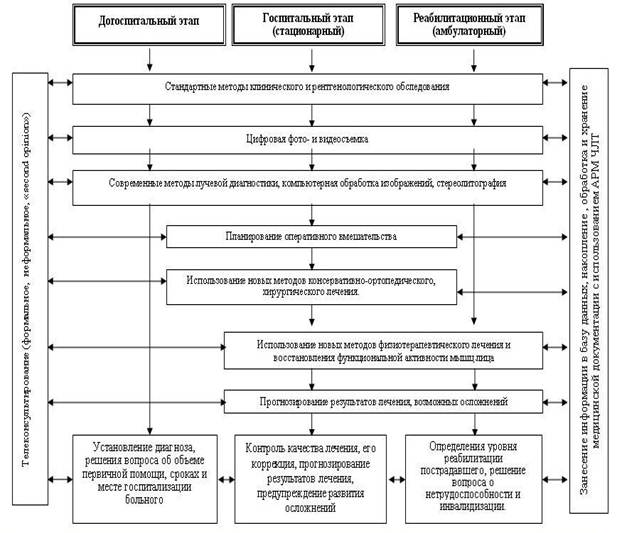
... инновационных технических средств, компьютерных и телекоммуникационных технологий. Предложенные методики обследования, лечения и реабилитации пострадавших с травмами челюстно-лицевой области могут быть рекомендованы к широкому использованию в практике челюстно-лицевой травматологии. Предложена схема комплексного подхода к лечению и реабилитации данной категории пострадавших, основанная на ...
расчётах нужного числа материалов, приборов для лечения больных с травматическими повреждениями челюстно-лицевой области. Чаще дефекты челюстно-лицевой области встречаются у лиц трудоспособного возраста от 18 до 50 лет - 91%. Отмечается сезонность травматизма, в летне-осенние месяцы количество больных с травмами лица растет. Объясняется это повышением частоты автотранспортных а также уличных ...
... медицинской помощи может соблюдаться не всегда. Она будет полностью зависеть от условий боевой и медицинской обстановки, а также наличия средств эвакуации. 2. Первая медицинская помощь Первую медицинскую помощь раненым в челюстно-лицевую область оказывают на поле боя или в очаге массовых санитарных потерь санитары и санитарные инструкторы. В ряде случаев она может быть оказана самим раненым ...

0 комментариев