Московский Государственный Университет им. М.В.Ломоносова
факультет Почвоведения
кафедра Химия почв
Эпидемиология туберкулёза
Выполнила студентка
5 курса
Васина О.И.
Москва 2010
Введение
Туберкулёз (от лат. tuberculum — бугорок) — широко распространённое в мире и часто смертельное инфекционное заболевание человека и животных (чаще крупного рогатого скота, свиней, кур), вызываемое различными штаммами микобактерий, как правило, Mycobacterium tuberculosis. Туберкулёз обычно поражает лёгкие, редко затрагивает другие органы и системы. Mycobacterium tuberculosis передаётся через воздух при разговоре, кашле и чихании больного. Чаще всего после инфицирования микобактериями, заболевание протекает в бессимптомной, скрытой форме (тубинфицированность), но примерно 1 из 10 скрытых инфекций, в конце концов переходит к активную форму, при которой, если её не лечить, летальность достигает 50 %.
Классические симптомы туберкулёза — длительный кашель с мокротой и кровохарканьем, лихорадка, чаще появляющаяся к вечеру, а также ночная потливость и похудение. Поражение туберкулёзом других органов вызывает широкий спектр различных симптомов. Диагностика основана на флюорографии и рентгенографии грудной клетки, туберкулиновой пробе кожи (реакция Манту), анализах крови, а также на бактериоскопическом и бактериологическом исследованиях мокроты. Лечение сложное и длительное, требующее приёма препаратов в течение минимум 6 месяцев. Лиц, контактировавших с больным, обследуют флюорографически или с помощью реакции Манту и лечат при необходимости. Очень актуальной проблемой в лечении лекарственно-устойчивых форм туберкулёза является, получающая все большее распространение, резистентность возбудителя к тем или иным препаратам. Профилактика туберкулёза основана на скрининговых программах и вакцинации детей вакциной БЦЖ или БЦЖ-М.
Полагают, что M. tuberculosis инфицирована примерно треть населения Земли, и примерно каждую секунду возникает новый случай инфекции. Доля людей, которые заболевают туберкулёзом каждый год во всем мире, не изменяется или снижается, однако из-за роста численности населения абсолютное число новых случаев продолжает расти. В 2007 году насчитывалось 13,7 миллионов зарегистрированных случаев хронического активного туберкулёза, 9,3 миллиона новых случаев заболевания и 1,8 миллиона случаев смерти, главным образом в развивающихся странах. Кроме того, всё больше людей в развитых странах заражаются туберкулёзом, потому что их иммунная система ослабевает из-за приёма иммуносупрессивных препаратов, злоупотребления психоактивными веществами и особенно при ВИЧ-инфекции. Распространение туберкулёза неравномерно по всему миру, около 80 % населения во многих азиатских и африканских стран имеют положительный результат туберкулиновых проб, и только среди 5—10 % населения США такой тест положителен. По некоторым данным, на территории России тубинфицированность взрослого населения достигает 90—95 %.
Открытие возбудителя туберкулёза
В 1882 г. в Германии Роберт Кох после 17 лет работы в лаборатории открыл возбудителя туберкулёза, которого назвали бациллой Коха. Он обнаружил возбудителя при микроскопическом исследовании мокроты больного туберкулёзом после окраски препарата везувином и метиленовым синим. Впоследствии он выделил чистую культуру возбудителя и вызвал ею туберкулёз у подопытных животных. В настоящее время фтизиатры пользуются термином МБТ (микобактерия туберкулёза).
Эпидемиология.
В соответствии с информацией ВОЗ, около 2 миллиардов людей, треть общего населения Земли, инфицировано. В настоящее время туберкулёзом ежегодно заболевает 9 миллионов человек во всём мире, из них 3 миллиона умирают от его осложнений. (По другим данным, ежегодно 8 миллионов заболевают туберкулёзом, а 2 миллиона умирает.)
На Украине в 1995 году ВОЗ объявила эпидемию туберкулёза.
Отмечено, что заболеваемость туберкулёзом зависит от неблагоприятных условий (стрессовой нагрузки), а также от индивидуальных характеристик организма человека (например, от группы крови и возраста заболевшего). Из числа заболевших в целом доминирует возрастная группа 18 — 26 лет.
Однако, несмотря на этот факт, в странах, где заболеваемость туберкулёзом значительно снизилась — таких, как Америка — доминировать среди заболевших стала статистическая группа пожилых людей.
Существует несколько факторов, вызывающих повышенную восприимчивость человека к туберкулёзу:
· наиболее значимым в мире стал ВИЧ;
· курение (особенно более 20 сигарет в день) — увеличивает вероятность туберкулёза в 2—4 раза;
· диабет;
· тюремное заключение.
МБТ.
Возбудителями туберкулёза являются микобактерии — кислотоустойчивые бактерии рода Mycobacterium. Всего известно 74 вида микобактерий. Они широко распространены в почве, воде, среди людей и животных. Однако туберкулёз у человека вызывает условно выделенный комплекс, включающий в себя Mycobacterium tuberculosis (человеческий вид), Mycobacterium bovis (бычий вид), Mycobacterium africanum, Mycobacterium bovis BCG (БЦЖ-штамм бычьего вида), Mycobacterium microti, Mycobacterium canettii. В последнее время к нему отнесены Mycobacterium pinnipedii, Mycobacterium caprae, филогенетически имеющие отношение к Mycobacterium microti и Mycobacterium bovis.
Туберкулёз, вызванный различными видами микобактерий, достаточно сильно различается между собой. Основной видовой признак микобактерии туберкулёза (МБТ) — патогенность, которая проявляется в вирулентности. Вирулентность может существенно изменяться в зависимости от факторов внешней среды и по-разному проявляться в зависимости от состояния макроорганизма, который подвергается бактериальной агрессии.
Формы туберкулёза.
Формы туберкулеза (виды проявления болезни) могут быть самыми различными. От формы туберкулеза зависит прогноз болезни, тип лечения, риск для жизни больного и многое другое. Известно множество вариантов классификации туберкулеза. Каждый из вариантов призван подчеркнуть определенную характерную черту патологического процесса при туберкулезе.
Открытый и закрытый туберкулез.
Как известно, туберкулез это инфекционная болезнь, и, как и в случае многих других инфекционных болезней, больные туберкулезом могут быть заразными или нет. В отличии от других инфекционных болезней (например, гепатит В или С) для которых заразность больного поддерживается практически на всем протяжении болезни, в случае туберкулеза статус больного (заразный/незаразный) может меняться в зависимости от этапа развития болезни и эффективности предпринятого лечения. Термин открытый туберкулез означает, что больной выделяет в окружающую среду микробов возбудителей туберкулеза. Этот термин применяется, главным образом к туберкулезу легких (одна из форм туберкулеза внутренних органов), при котором выделение микробов происходит при кашле, отхаркивании мокроты. Открытый туберкулез также называют БК+ (или ТБ+) – это значит, что при микроскопическом исследовании мазка мокроты (один из методов диагностики) больного обнаружились бактерии возбудители туберкулеза (БК – бацилла Коха, ТБ – туберкулезная бацилла).
В противоположность БК+ форме туберкулеза существует форма БК- (или ТБ -), что означает, что больной не выделяет микробов к окружающую среду и не является заразным. Термин "закрытый туберкулез" используется редко, чаще используется его эквиваленты БК- (или ТБ -).
Туберкулез легких. Внелегочный туберкулез. Туберкулез внутренних органов.
О туберкулезе легких принято говорить, когда инфекционный процесс, характерный для туберкулеза располагается в легких человека. На туберкулез легких приходится подавляющее число всех случаев туберкулеза, однако, при этом не исключается и поражение других внутренних органов, а также костей, суставов, кожи.
В связи с различной локализацией инфекционного процесса при туберкулезе можно описать следующие формы туберкулеза:
Туберкулез кишечника – характеризуется воспалительным поражением стенок кишечника, окружающих кишечник лимфатических узлов и брыжейки. Туберкулез кишечника может развиться после употребления в пищу продуктов, зараженных возбудителями туберкулеза (например, коровье молоко). Туберкулез кишечника может выдавать себя за другую болезнь, что значительно тормозит процесс диагностики и лечения болезни.
Туберкулез мозговых оболочек и нервной системы (туберкулезный менингит) является одной из наиболее тяжелых и опасных форм туберкулеза. Туберкулезный менингит чаще всего развивается в процессе распространения инфекции из легких, поэтому туберкулезный менингит считают осложнением легочного туберкулеза. Также при туберкулезе возможно поражение центральной нервной системы (головной или спинной мозг), которое приводит к значительным неврологическим нарушениям у больного и, также как и туберкулез кишечника, может долгое время приниматься за другую болезнь.
Туберкулез костей и суставов – это еще одна часто встречаемая форма туберкулеза. Из всех костей скелета чаще всего поражаются позвонки, а также крупные трубчатые кости (кости бедра, кости голени и др.). Туберкулез костей или суставов всегда является результатом распространения инфекции из какого-либо другого очага инфекции в организме. Как и другие формы туберкулеза, туберкулез костей и суставов может длительное время оставаться незамеченным и проявляться только спонтанным переломом кости.
Туберкулез кожи – может быть результатом распространения инфекции из какого-либо очага внутри организма или развиться при непосредственном контакте кожи больного с возбудителями туберкулеза. Возможно несколько морфологических вариантов развития туберкулеза кожи.
Туберкулез половых органов и органов мочевыделительной системы: из всех органом мочеполовой системы туберкулез чаще всего поражает почки. Обычно поражаются обе почки сразу. Воспалительный процесс, вызванный туберкулезом, постепенно разрушает почки и может привести к потере этих органов.
Поражение мочевого пузыря, мочеиспускательного канала и мочеточников обычно развивается на фоне туберкулеза почек. Туберкулезное поражением мочевого пузыря и других органов мочеполовой системы приводит к их деформации, что и является причиной возникновения нарушений процесса выведения мочи и нарушений половой функции.
Туберкулез половых органов у мужчин протекает с поражением предстательной железы, яичек, семявыводящих протоков.
У женщин туберкулез половых органов может быть локализован в яичниках, маточных трубах, в полости матки.
Первичный и вторичный туберкулез.
Разделение туберкулеза на первичный и вторичный имеет важнейшее клиническое значение. О первичном туберкулезе принято говорить в том случае, когда болезнь (туберкулез) развилась при первом контакте больного с микробами. В случае первичного туберкулеза организм больного еще не знаком с инфекцией. Первичный туберкулез заканчивается образованием окаменевших очагов воспаления, в которых еще долгое время остаются "дремлющие" микробы. В некоторых случаях (например, при снижении иммунитета) инфекция может вновь активироваться и вызвать новый эпизод болезни. В таком случае принято говорить о вторичном туберкулезе. В случае вторичного туберкулеза организм больного уже знаком с инфекцией и потому болезнь протекает иначе, чем у людей, заболевших туберкулезом впервые.
Инфильтративный, казеозный, милиарный туберкулез.
Инфильтративный, казеозный, милиарный туберкулез – все это формы легочного туберкулеза. Инфильтративный туберкулез это начальная стадия развития воспаления легких при туберкуле (туберкулезная пневмония). При инфильтративном туберкулезе легочная ткань "пропитывается" клетками иммунной системы и бактериями, которые участвуют в воспалительной реакции. При агрессивном распространении инфекции и неэффективности иммунной защиты часть легочной ткани, захваченная очагом воспаления (инфильтратом), омертвевает, а на ее месте остается полость, заполненная гноем. Инфильтративный процесс главным образом развивается в случае первичного туберкулеза. Милиарный туберкулез характеризуется значительным рассеиванием инфекции по всей площади легких. В таком случае в легких возникают множественные мелкие очаги воспаления, по форме и размерам напоминающие просо (от лат. milium -просо).
Кавернозный туберкулез характеризуется формированием в легочной ткани массивной области разрушения. В таком случае в легких образуется полость – каверна (от лат. cavernum - пещера). Размеры каверны могут быть значительными (до нескольких сантиметров в диаметре). Милиарный и кавернозный туберкулез являются формами развития вторичного туберкулеза легких.
Основные клинические проявления.
Туберкулёз лёгких может длительное время протекать бессимптомно или малосимптомно и обнаружиться случайно при проведении флюорографии или рентгеновском снимке грудной клетки. Факт обсеменения организма туберкулёзными микобактериями и формирования специфической иммунологической гиперреактивности может быть также обнаружен при постановке туберкулиновых проб. В случаях, когда туберкулёз проявляется клинически, обычно самыми первыми симптомами выступают неспецифические проявления интоксикации: слабость, бледность, повышенная утомляемость, вялость, апатия, субфебрильная температура (около 37 °C, редко выше 38°), потливость, особенно беспокоящая больного по ночам, похудение. Часто выявляется генерализованная или ограниченная какой-либо группой лимфатических узлов лимфаденопатия — увеличение размеров лимфатических узлов. Иногда при этом удаётся выявить специфическое поражение лимфатических узлов — "холодное" воспаление.
В крови больных туберкулёзом или обсеменённых туберкулёзной микобактерией при лабораторном исследовании часто обнаруживается анемия (снижение числа эритроцитов и содержания гемоглобина), умеренная лейкопения (снижение числа лейкоцитов). Некоторыми специалистами предполагается, что анемия и лейкопения при туберкулёзной инфекции — последствие воздействия токсинов микобактерий на костный мозг. Согласно другой точке зрения, всё обстоит строго наоборот — туберкулёзная микобактерия преимущественно "нападает" в основном на ослабленных лиц — не обязательно страдающих клинически выраженными иммунодефицитными состояниями, но, как правило, имеющих слегка пониженный иммунитет; не обязательно страдающих клинически выраженной анемией или лейкопенией, но имеющих эти параметры около нижней границы нормы и т. д. В такой трактовке анемия или лейкопения — не прямое следствие туберкулёзной инфекции, а, наоборот, предусловие её возникновения и предсуществовавший до болезни (преморбидный) фактор.
Далее по ходу развития заболевания присоединяются более или менее явные симптомы со стороны пораженного органа. При туберкулёзе лёгких это кашель, отхождение мокроты, хрипы в лёгких, насморк, иногда затруднение дыхания или боли в грудной клетке (указывающие обычно на присоединение туберкулёзного плеврита), кровохарканье. При туберкулёзе кишечника — те или иные нарушения функции кишечника, запоры, поносы, кровь в кале и т. д. Как правило (но не всегда), поражение лёгких бывает первичным, а другие органы поражаются вторично путём гематогенного обсеменения. Но встречаются случаи развития туберкулёза внутренних органов или туберкулёзного менингита без каких-либо текущих клинических или рентгенологических признаков поражения лёгких и без такового поражения в анамнезе.
Диагностика.
Диагноз туберкулёза основывается на клинико-анамнестических и лабораторных данных (бактериоскопическое, бактериологическое, серологическое исследования, ПЦР), определении чувствительности к туберкулину и результатах инструментальных исследований.
Ведущий метод раннего выявления туберкулёза у детей - туберкулинодиагностика, основанная на определении уровня специфической сенсибилизации, развившейся вследствие инфицирования микобактериями. Туберкулиновая проба - аллергическая реакция замедленного типа. Для массовой туберкулинодиагностики применяют внутрикожную пробу Манту с 2 ТЕ очищенного туберкулина PPD-R. Во внутреннюю поверхность предплечья специальным одноразовым туберкулиновым шприцем вводят внутрикожно 0,1 мл стандартного раствора туберкулина. На месте введения через 24-72 ч возникает гиперемия, а в центре её - папула. Для оценки пробы через 48-72 ч измеряют диаметр папулы перпендикулярно продольной оси руки. Примерная схема обследования при подозрении на туберкулёзную инфекцию.
| Вид обследования | Цели и результаты обследования |
| Сбор анамнеза Физикальное обследование Лабораторные данные Туберкулиновые пробы Прямая бактериоскопия, бактериологическое исследование (флотация, посев, биологическая проба) Инструментальные методы (по показаниям): рентгенография лёгких, -томография, КТ и МРТ, бронхоскопия, трансбронхиальная (или внутрилёгочная) биопсия; рентгенография позвоночника, суставов, органов ЖКТ; ФЭГДС, УЗИ органов мочевыводящей системы, экскреторная пиелография и др. | Контакт с больным туберкулёзом, проведение вакцинации БЦЖ, динамика показателей реакции Манту. Определение антропометрических показателей, тщательный осмотр ребёнка, включающий пальпацию всех групп лимфатических узлов, перкуссию, аускультацию и др. Умеренное увеличение СОЭ, небольшой лейкоцитоз со сдвигом лейкоцитарной формулы влево, эозинофилия, лимфопения в анализе периферической крови. Определение диаметра папулы реакции Манту. Выявление микобактерий туберкулёза в мокроте, промывных водах из бронхов и желудка, моче, кале. Выявление характерных признаков лёгочного и внелёгочного туберкулёзных поражений. |
Оценка реакции Манту по величине папулы.
| Величина папулы, мм | Оценка |
| 0-1 2-4 или только гиперемия любого размера 5-16 17 и более, а также везикулонекротическая реакцияи явления лимфангиита | Отрицательная Сомнительная Положительная Гиперергическая реакция |
Реакцию Манту проводят ежегодно всем детям в возрасте от 1 года до 18 лет, желательно в один и тот же сезон, независимо от предыдущих результатов. В условиях массовой внутрикожной вакцинации и ревакцинации БЦЖ с помощью туберкулиновых проб возможно выявление не только инфекционной, но и поствакцинальной аллергии. Для их отличия принимают во внимание срок, прошедший с момента вакцинации или ревакцинации, характер и динамику предыдущих реакций. Резко положительную реакцию, в том числе и гиперергическую, всегда следует расценивать как инфицирование. При выявлении положительной реакции Манту ребёнка следует направить на обследование к фтизиатру. В 7-10% случаев у инфицированных и даже больных туберкулёзом детей туберкулиновые пробы могут быть отрицательными [при тяжёлой дистрофии, некоторых инфекционных заболеваниях (кори, коклюше и др.), а также у больных соматическими заболеваниями, получающих иммуносупрессоры (глюкокортикоиды и др.)].
При постановке диагноза указывают локализацию поражения, фазу патологического процесса (инфильтрации, распада, обсеменения или рассасывания, уплотнения, рубцевания, обызвествления), осложнения. По наличию или отсутствию выделения больным туберкулёзной палочки (БК - бацилла Коха) туберкулёз характеризуют как БК (+) или БК (-). Перечисляют также остаточные изменения перенесённого туберкулёза.
Дифференциальная диагностика.
Дифференциальную диагностику проводят в зависимости от клинических проявлений. При туберкулёзной интоксикации исключают хроническую очаговую инфекцию другой этиологии. При наличии признаков поражения лёгких или трахеобронхиальных лимфатических узлов исключают банальную пневмонию, саркоидоз, лимфопролиферативное заболевание. Варианты с внелёгочной локализацией туберкулёза дифференцируют с неспецифическими поражениями данных систем.
Лечение.
Лечение проводит фтизиатр совместно с педиатром и врачами других специальностей (урологом, окулистом, неврологом, ортопедом и т.д.). Основа лечения - этиотропная химиотерапия. Её проводят с учётом возраста ребёнка, его анатомо-физиологических особенностей, формы и активности туберкулёзного процесса. Особое внимание уделяют организации режима, питанию, физической нагрузке. Лечение больных туберкулёзом осуществляют длительно (6-18 мес), поэтапно (стационар-санаторий-противотуберкулёзный диспансер).
Химиотерапию начинают немедленно после установления диагноза, проводят длительно и непрерывно. Обычно назначают комбинацию из 2 и более лекарственных средств. Противотуберкулёзные препараты классифицируют в зависимости от их эффективности.
I группа (максимальная эффективность) - изониазид и рифампицин.
II группа (средняя эффективность) - стрептомицин, канамицин, биомицин (флоримицина сульфат), этамбутол, этионамид, протионамид, пиразинамид.
III группа (умеренная эффективность) - аминосалициловая кислота (натрия пара-аминосалицилат).
Обязательные составляющие любого кратковременного курса химиотерапии - изониазид и рифампицин (препараты выбора), а также пиразинамид, этамбутол и стрептомицин (дополнительные препараты). Остальные препараты менее эффективны и/или обладают большим количеством побочных эффектов, поэтому их применяют преимущественно при длительном лечении и выявлении у больного полирезистентных микобактерий.
Лекарственные противотуберкулёзные препараты обладают многими побочными действиями, поэтому необходимы строгое соблюдение режима применения препарата, профилактика побочных эффектов (например, назначение витаминов группы В, особенно витамина В6). Также необходимо соблюдать следующие правила проведения химиотерапии.
· Нельзя применять менее двух эффективных противотуберкулёзных препаратов.
· При активном процессе назначают три препарата (изониазид, рифампицин и пиразинамид) в течение 2 мес, затем два препарата (изониазид и рифампицин) ещё в течение 6 мес (в педиатрической практике - 4 мес).
· При тяжёлых формах в любом возрасте назначают четыре препарата в течение первых 2-3 мес.
· Наиболее эффективен ежедневный приём изониазида и рифампицина в течение 9-12 мес (положительный эффект отмечают в 99% случаев).
· При вираже туберкулиновых проб у ребёнка (даже при отсутствии признаков интоксикации и локальных изменений) проводят 3-месячную профилактику изониазидом.
Помимо химиотерапии проводят посиндромное патогенетическое лечение. Оперативное лечение у детей проводят преимущественно при костно-суставном туберкулёзе (иссечение поражённой ткани) и туберкулёзе мочеполовой системы. Проводят комплекс неспецифических мероприятий, направленных на укрепление защитных сил организма (лечебное питание, витаминотерапию, физиопроцедуры, ЛФК, лечение иммуномодуляторами и др.).
Профилактика.
Основной профилактикой туберкулёза на сегодняшний день является вакцина БЦЖ (BCG). В соответствии с "Национальным календарём профилактических прививок" её ставят в роддоме при отсутствии противопоказаний в первые 3—7 дней жизни ребенка. В 7 и 14 лет при отрицательной реакции Манту и отсутствии противопоказаний проводят ревакцинацию.
С целью выявления туберкулёза на ранних стадиях, всем взрослым необходимо проходить флюорографическое обследование в поликлинике не реже 1 раза в год (в зависимости от профессии, состояния здоровья и принадлежности к различным "группам риска"). Также при резком изменении реакции Манту по сравнению с предыдущей (т. н. "вираже"), фтизиатром может быть предложено провести профилактическую химиотерапию несколькими препаратами, как правило, в комплексе с гепатопротекторами и витаминами.
Виды лекарственной устойчивости у возбудителя туберкулёза.
Различают лекарственную устойчивость:
· первичную;
· приобретённую.
К микроорганизмам с первичной устойчивостью относят штаммы, выделенные от пациентов, не получавших ранее специфическую терапию или получавших препараты в течение месяца или меньше. При невозможности уточнения факта применения противотуберкулёзных препаратов, используют термин "начальная устойчивость". Если устойчивый штамм выделен у пациента на фоне противотуберкулёзной терапии, проводимой в течение месяца и более, устойчивость расценивают, как "приобретённую". Частота первичной лекарственной устойчивости характеризует эпидемиологическое состояние популяции возбудителя туберкулёза. Приобретённая лекарственная устойчивость среди впервые выявленных больных, считается результатом неудачного лечения — то есть действовали факторы, приводящие к снижению системной концентрации химиопрепаратов в крови и их эффективности, одновременно "запуская" в клетках микобактерий защитные механизмы. В структуре лекарственной устойчивости микобактерий туберкулёза различают:
Монорезистентность — устойчивость к одному из противотуберкулёзных препаратов, чувствительность к другим препаратам сохранена. При применении комплексной терапии монорезистентность выявляют довольно редко и, как правило, к стрептомицину (в 10-15 % случаев среди впервые выявленных больных).
Полирезистентность — устойчивость к двум и более препаратам.
Множественная лекарственная устойчивость (МЛУ) — устойчивость к изониазиду и рифампицину одновременно (независимо от наличия устойчивости к другим препаратам). Она сопровождается, как правило, устойчивостью к стрептомицину и др. В настоящее время МЛУ возбудителей туберкулёза, стала эпидемиологически опасным явлением. Расчёты показывают, что выявление возбудителей с МЛУ более чем в 6,6 % случаев (среди впервые выявленных больных) требует изменения стратегии Национальной противотуберкулёзной программы. В России, по данным мониторинга лекарственной устойчивости, частота МЛУ среди впервые выявленных больных составляет от 4 до 15 %, среди рецидивов — 45-55 %, а среди случаев неудачного лечения — до 80 %.
Суперустойчивость — множественная лекарственная устойчивость в сочетании с устойчивостью к фторхинолонам и одному из инъекционных препаратов (канамицин, амикацин, капреомицин). Туберкулёз, вызванный штаммами с суперустойчивостью, представляет прямую угрозу для жизни пациентов, так как остальные противотуберкулёзные препараты второго ряда, не имеют выраженного эффекта. С 2006 г. в некоторых странах организовано наблюдение за распространением штаммов микобактерий с суперустойчивостью. За рубежом принято обозначать этот вариант МЛУ, как XDR (Extreme drug resistance).
Перекрёстная устойчивость — когда возникновение устойчивости к одному препарату, влечет за собой устойчивость к другим препаратам. У M. tuberculosis, как правило, ассоциированные с устойчивостью мутации не взаимосвязаны. Особенно часто перекрёстную устойчивость выявляют внутри одной группы препаратов, например аминогликозидов, что обусловлено одинаковой "мишенью" данной группы препаратов. В ежегодном отчете ВОЗ, отмечен резкий всплеск множественной и полирезистентности среди "Пекинского"("Beijing") штамма. Общемировой тенденцией является снижение эффективности антибактериальных препаратов.
На сегодняшний день основой лечения туберкулёза является поликомпонентная противотуберкулёзная химиотерапия.
Статистические показатели.
Как известно, туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Речь идет прежде всего о таких факторах, как неблагоприятные условия труда и быта, неполноценное питание, загрязненность окружающей среды, психологические перегрузки, усиливающиеся миграционные процессы. Эпидемиологическую обстановку по туберкулезу характеризуют такие статистические показатели, как инфицированность, заболеваемость, болезненность и смертность. Инфицированность - это процентное отношение числа лиц, положительно реагирующих на туберкулин, по отношению к числу обследованных, за исключением числа лиц с поствакцинальной аллергией. Заболеваемость - число впервые выявленных больных активным туберкулезом в течение года в расчете на 100 тыс. населения. Болезненность - общее число больных активным туберкулезом, состоящих на учете в лечебных учреждениях на конец года, в расчете на 100 тыс. населения. Смертность - число лиц, умерших от туберкулеза в течение года, в расчете на 100 тыс. населения.
Неблагоприятные тенденции в заболеваемости туберкулезом, в том числе туберкулезом легких, продолжались и в 1996 г. В целом по России заболеваемость выросла на 9,4 %. При среднем по России показателе заболеваемости туберкулезом детей 11,5 в 1995 г. и 12,6 в 1996 г. на 100 тыс. детского населения. Эти показатели в ряде регионов значительно выше и составляют в республиках Бурятия (соответственно 43,0 и 56,7), Алтай (28,0 и 31,6), Якутия (46,7 и 46,6), Тыва (82,8 и 89,9), Северная Осетия (55,4 и 65,6), Магаданской (31,8 и 61,4) и Камчатской (99,1 и 131,4) областях. Резко возрос показатель инфицированности детей - 2,5 % (вираж туберкулиновой реакции), который при благополучной ситуации не превышает 0,1 %.
Мужчины во всех регионах болеют туберкулезом в 3,2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2,5 раза выше, чем женщин. Наиболее подверженными являются лица в возрасте 20-29 и 30-39 лет, заболеваемость которых в 1995 г. составила 81,2 на 100 тыс.
Прогноз.
Прогноз заболевания во многом зависит от стадии, локализации заболевания, лекарственной устойчивости возбудителя и своевременности начала лечения, однако в целом является условно неблагоприятным. Заболевание плохо поддается химиотерапии, хирургическое лечение зачастую является симптоматическим или паллиативным. Трудоспособность во многих случаях стойко утрачивается, и даже при сохранённой после излечения трудоспособности существует запрет на трудовую деятельность подобных лиц по целому ряду декретированных профессий, таких как учителя младших классов, воспитатели детских садов, сотрудники пищевой промышленности или коммунальных служб и т. п. Своевременно начатое лечение позволяет добиться полного восстановления трудоспособности, однако не гарантирует невозможность рецидива заболевания. При несвоевременной диагностике или неаккуратном лечении происходит инвалидизация пациента, зачастую в итоге приводящая к его смерти.
Нормативно-правовые документы для борьбы с туберкулёзом.
1. Конституция Российской Федерации (ст.41 закрепляет право гражданина на охрану здоровья и медицинскую помощь)
2. Федеральный закон РФ от 18 июня 2001г. № 77 – ФЗ "О предупреждении распространения туберкулеза в Российской Федерации" (с изменениями от 22 августа 2004 г.) (ст.10, 29,33, 34)
3. Постановление Правительства Российской Федерации от 25 декабря 2001 г. № 892 "О реализации Федерального закона "О предупреждении распространения туберкулеза в Российской Федерации"".
4. Постановление Правительства Российской Федерации от 1 декабря 2004 г. № 715 " Об утверждении перечня социально значимых заболеваний и перечня заболеваний, представляющих опасность для окружающих".
5. Постановление Правительства РФ от 16.06.2006г. №378 "Об утверждении перечня тяжелых форм хронических заболеваний, при которых невозможно совместное проживание граждан в одной квартире".
6. Санитарные Правила 3.1.1295-03 – Профилактика туберкулеза. Дата введения 25 июня 2003г.
7. Приказ МЗ РФ от 21.03.03г. N 109 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации".
8. Приказ МЗ РСФСР от 29.05.1980 г. № 342 "Об улучшении работы с внелегочным туберкулезом в РСФСР", определяющий группы риска по туберкулезу внелегочных локализаций и порядок их обследования в противотуберкулезных учреждениях.
9. Приказ МЗ РФ от 13.022004г. N 50 "О введении в действие учетной и отчетной документации мониторинга туберкулеза".
10. Приказ МЗ РФ от 13.08.2003г. "Об утверждении учетной формы №089/у – туб "Извещение о больном с впервые в жизни установленным диагнозом активного туберкулеза, с рецидивом туберкулеза".
11. Методические рекомендации МЗ РСФСР от 1992г. "Организация противотуберкулезной работы населения".
12. Инструкция Минздрава СССР от 27.12.1973г. №1142 "а"-73 "О проведении обязательных профилактических медицинских осмотров на туберкулез и порядке допуска к работе в некоторых профессиях лиц, больных туберкулезом".
Список литературы
1. М. И. Перельман Консультант врача. Фтизиатрия. — М.: ГЭОТАР-Медиа, 2007. — С. 57-65.
2. Галинская Л. А. Туберкулёз, Ростов-на-Дону, 2000г.
3. Малая медицинская энциклопедия, М., т. 2,6, 1996г.
4. Словарь-справочник фитопатолога, под ред. П. Н. Головина, 2 изд., Л., 1967г.
5. Щебанов Ф. В. Туберкулёз, М., 1969г.
6. Эйнис В. Л. Туберкулёз, клиника, профилактика и лечение, М., 1961г.
Похожие работы
... инфекционного процесса оказывает наличие или отсутствие приобретенного иммунитета у заразившихся туберкулезом людей. Как ни важны индивидуальные особенности каждого человека, эпидемиология туберкулеза изучает общие закономерности, определяющие распространение туберкулеза среди населения или его отдельных групп. Этим эпидемиологический подход к проблеме туберкулеза отличается от клинического, ...
... Литература 1. Хоменко А.Г. Туберкулез на рубеже ХХI века: Актовая речь. – М. , 1996. 2. Шилова М.В. // Врач. – 2001. – №2. – С . 3–7. 3. Борисов С.Е. Проблемы туберкулеза. – 2001. – №3. – С . 5–9. 4. Стаханов В .Н., Борисова М.Н. // Врач. – 2001. – № 2. – С. 31 –32. 5. Готовский Ю.В. и др. Электропунктурная диагностика и терапия с применением вегетативного резонансного теста “ИМЕДИС-ТЕСТ”. ...
... суток, мне необходимо владеть работой медицинской сестры всех специальностей отделения и владеть всеми манипуляциями, проводимыми в отделении. В связи с требованиями в области сестринского дела, я как палатная медицинская сестра, знаю: ü основные сведения по эпидемиологии, клинике, лечению и профилактике туберкулеза; ü теоретические основы сестринского дела; ü психологию ...
... усиления профилактической работы со стороны всего медицинского персонала, независимо от места работы. Раздел 3. Результаты собственных исследований 3.1 Анализ противотуберкулезных мероприятий проводимых медицинской сестрой в школе-интернате Общая характеристика учащихся школы Возрастной состав учащихся от 7 до 16 лет. Таблица№1 Количество учащихся в школе-интернате по половому ...
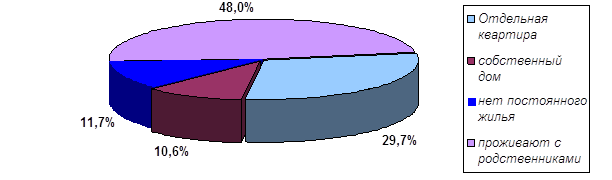
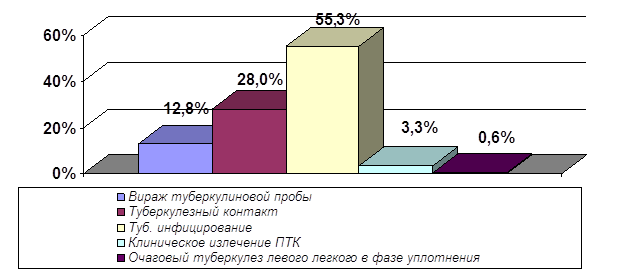
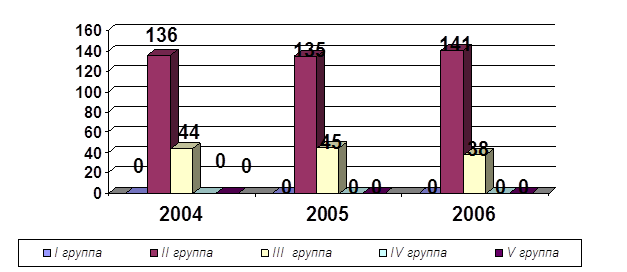
0 комментариев