Навигация
Фетоплацентарная недостаточность
Углубленные исследования системы мать-плацента-плод показали, что изолированная плацентарная недостаточность практически отсутствует и сочетается с нарушением состояния плода, поэтому и говорят о фетоплацентарной системе (ФПС) как о едином комплексе.
ФПС – один из основных механизмов, ответственных за формирование условий, адекватных для нормального развития плода. Нарушение какого-либо из звеньев этой системы приводит к отклонениям в состоянии плода и обуславливает развитие кислородной недостаточности (гипоксии), задержки внутриутробного развития плода (СЗРП, ЗВУР, ЗВРП, гипотрофии) или их сочетания, в связи с этим в перинатальной медицине одно из основных мест занимают вопросы диагностики, первичной профилактики и лечения фетоплацентарной недостаточности.
Наиболее частой причиной нарушений состояния плода во время беременности является плацентарная недостаточность – клинический синдром, обусловленный морфофункциональными изменениями в плаценте и нарушениями компенсаторно-приспособительных механизмов, обеспечивающих функциональную полноценность органа.
Степень и характер влияния патологических изменений плаценты на плод определяются многими факторами: сроком беременности, длительностью воздействия, состоянием компенсаторно-приспособительных механизмов в системе мать-плацента-плод.
В зависимости от того, в каких структурных единицах возникают патологические процессы, различают три формы плацентарной недостаточности:
· гемодинамическая – проявляется нарушением маточно-плацентарного и плодово-плацентарного кровообращения;
· плацентарно-мембранная – характеризуется снижением способности плацентарной мембраны к транспорту метаболитов;
· клеточно-паренхиматозная – связана с нарушением клеточной активности трофобласта и плаценты.
Выделяют первичную плацентарную недостаточность, возникающую до 16 нед. беременности, и вторичную, наблюдающуюся в более поздние сроки.
Первичная недостаточность плаценты развивается в период имплантации, раннего эмбриогенеза и плацентации под влиянием разнообразных факторов (генетических, эндокринных, инфекционных и др.), действующих на гаметы, зиготу, бластоцисту, формирующуюся плаценту и половой аппарат женщины в целом. Она проявляется изменениями строения, расположения и прикрепления плаценты, а также дефектами васкуляризации и нарушениями созревания плаценты.
Вторичная плацентарная недостаточность развивается под влиянием экзогенных факторов и наблюдается во второй половине беременности.
Плацентарная недостаточность (первичная и вторичная) имеет острое и хроническое течение.
Острая плацентарная недостаточность возникает в результате преждевременной отслойки нормально расположенной плаценты или отслойки предлежащей плаценты, что, как правило, сопровождается гибелью плода.
Хроническая плацентарная недостаточность протекает длительно вследствие нарушения компенсаторно-приспособительных механизмов в сочетании с циркуляторными расстройствами, инволютивно-дистрофическими изменениями, воспалением или обострением, связанными с заболеваниями женщины во время беременности. Хроническая плацентарная недостаточность приводит к задержке роста и развития плода, гипоксии плода или к внутриутробной гибели плода.
Достоверными признаками внутриутробной задержки роста плода являются несоответствие размеров плода фактическому сроку беременности, а также нарушения взаимоотношений между размерами головки плода и его туловищем. Различают 2 основных типа задержки роста плода.
Симметричная задержка роста развивается, как правило, с ранних сроков беременности, и характеризуется пропорциональным уменьшением размеров плода. Частота встречаемости 10 – 30%. Соотношение БПР/ДЖ такое же, как и у здоровых плодов, и не превышает 1.
Симметричная задержка роста плода связана с:
· наследственными заболеваниями и хромосомными аберрациями (трисомия по 18-й паре хромосом, синдром Дауна и Тернера);
· инфекционными заболеваниями (краснуха, токсоплазмоз, герпес, сифилис, цитомегаловирусная инфекция);
· аномалиями развития (микроцефалия, единственная артерия пуповины, врожденные пороки сердца);
· вредными привычками у матери (курение, алкоголизм, наркомания);
· неправильным и недостаточным питанием;
· профессиональными вредностями.
Асимметричная задержка роста характеризуется уменьшением размеров туловища (живота – за счет уменьшения паренхиматозных органов и в первую очередь печени) при нормальных размерах головки (БПР) и, следовательно, увеличения соотношения БПР/ДЖ выше 1. Частота встречаемости 70 – 90%.
Асимметричная форма задержки роста возникает на фоне хронической плацентарной недостаточности, вызванной заболеваниями матери и осложнениями беременности:
· гипертоническая б-нь, сахарный диабет, хр. заболевания почек, коллагеноз;
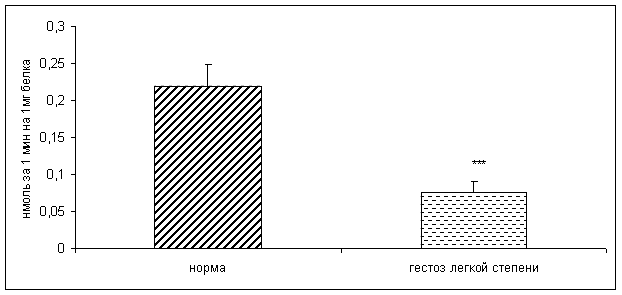
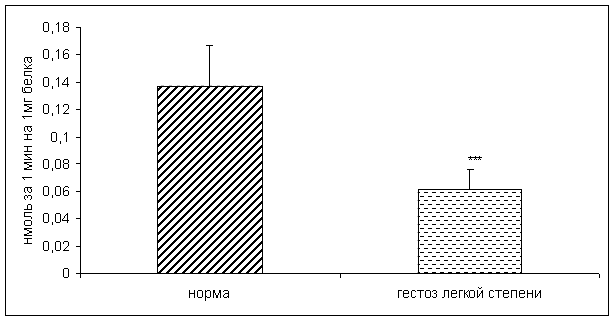
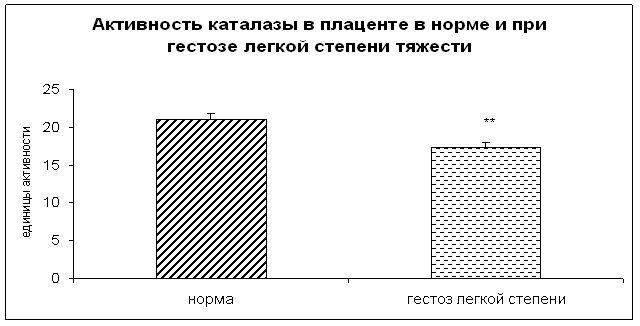
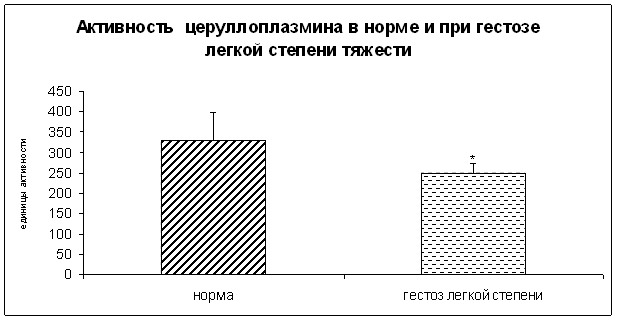
· гестозы (особенно сочетанные, длительно и вялотекущие);
· многоплодная беременность;
· патологические изменения плаценты;
· кровотечения во время беременности;
· обострение хронических и острые инфекционные заболевания у матери во время беременности (кольпит, ринит, тонзиллит и др.).
Первые признаки задержки роста могут появиться в 18-19 нед. или 24-26 нед. беременности. До 28-29 нед. задержка, как правило, симметричная. Для асимметричной задержки характерно более позднее начало.
На основании результатов УЗИ можно определить степень ЗВРП:
· I степень – отставание от нормативных показателей на 2 недели;
· II степень – отставание на 3 – 4 недели;
· IIIстепень – отставание более чем на 4 недели.
Степень внутриутробной задержки роста плода коррелирует со степенью тяжести плацентарной недостаточности и неблагоприятными перинатальными исходами.
Профилактика плацентарной недостаточности и СЗРП:
1. Исключение вредных факторов, особенно в первые дни и недели беременности:
· до и во время беременности санация очагов инфекции, лечение хронических заболеваний;
· исключение курения, употребления алкоголя;
· применение медикаментозных средств только по назначению врача.
Похожие работы
... состояний плода является его ультразвуковое исследование и биометрия плаценты. Истончение ее (до 2 см) или утолщение (свыше 5 см) в последний месяц, беременности свидетельствует о развивающейся плацентарной недостаточности (Л. С. Персианинов, В. Н. Демидов, 1982). Эхография позволяет также диагностировать ряд патологических состояний плаценты. Большое распространение получило определение так ...
... узловым зобом. //Материалы V Российского Форума «Мать и Дитя», Москва,2003, 44–45 20. Габелова К.А., Арутюнян А.В., Зубжицкая Л.Б. Фиксированные иммунные комплексы и NO-синтетазная активность плаценты при гестозе // Вестн. Росс. Ассоц. акуш.-гин. – 2000. – №1. – С. 22-24. 21. Гармашева Н.Л., Константинова Н.Н. Патофизиологические основы охраны внутриутробного развития человека. Л.,1985.,159 ...
... правильный. ЧСС = 85 в минуту Положение электрической оси сердца нормальное. PQ=0,16 сек QRS = 0,06 сек RR = 0,7 сек R1+S3>25 мм R5 + R6>25 мм УЗИ (22.04.05г.) Заключение: Беременность 25 недели. Маловодие. Аномалий плода нет. НСТ(22.04.05) Заключение:Реактивный нестрессовый тест. IX. Клинический диагноз и его обоснование Беременность 26-27 недель. Маловодие ...
... осложнения для матери и новорожденного возникают при несоблюдении условий и техники выполнения операции. ЛИТЕРАТУРА: ОСНОВНАЯ: 1. Аномалии родовой деятельности. Методические рекомендации. М., 1990. 2. Бодяжина В.И., Жмакин К.Н. Акушерство., М., Медицина, 1995. 3. И.В. Дуда. Нарушения сократительной деятельности матки. М., 1989. 4. Малиновский М.Р. Оперативное акушерство. 3е изд ...
0 комментариев