Навигация
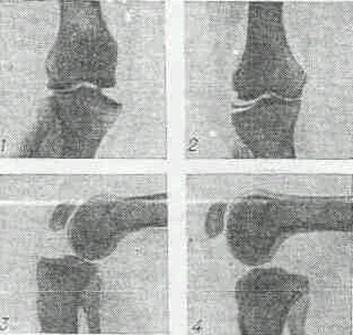
Неравномерность суставной щели. Расширение внутренней ее части и клиновидность горизонтальной с вершиной клина, обращенной кнаружи
7. Неравномерность суставной щели. Расширение внутренней ее части и клиновидность горизонтальной с вершиной клина, обращенной кнаружи.
Третья степень — двулодыжечные абдукционно-эверсионные повреждения голеностопного сустава с отрывом заднего края нижнего эпифиза большеберцовой кости имеют следующую рентгенологическую картину: перелом внутренней лодыжки с линией перелома, приближающейся к поперечной и расположенной ниже суставной площадки нижнего эпифиза большеберцовой кости, или рентгенологическую картину свежего разрыва дельтовидной связки; перелом наружной лодыжки или малоберцовой кости на различном уровне; рентгенологическую картину свежего разрыва связок межберцового синдесмоза; отрыв заднего края нижнего эпифиза большеберцовой кости с образованием «ступеньки», хорошо определяющейся на профильной рентгенограмме и занимающей определенную часть суставной поверхности нижнего эпифиза большеберцовой кости; подвывих стопы кнаружи и кзади, рентгенологически определяемый на прямой проекции голеностопного сустава расширением внутренней части суставной щели, клиновидностью ее горизонтальной части с вершиной клина, обращенной кнаружи.
На профильной рентгенограмме определяется также неравномерность суставной щели, ее клиновидность с вершиной клина, обращенной кзади.
Рентгенологическая картина свежих аддукционно-инверсионных повреждений голеностопного сустава.
Первая степень — изолированные переломы внутренней лодыжки рентгенологически характеризуются тем, что ее линия перелома приближается к вертикальной и располагается выше уровня суставной площадки нижнего эпифиза большеберцовой кости.
Изолированные переломы наружной лодыжки на рентгенограммах характеризуются тем, что линия перелома приближается к поперечной и располагается ниже уровни суставной площадки нижнего эпифиза большеберцовой кости.
Разрыв наружной боковой связки рентгенологически характеризуется расширением наружной боковой щели сустава, небольшой ее клиновидностью с вершиной клипа, расположенной проксимально.
Вторая степень — двухлодыжечные аддукционно-инверсионные повреждения голеностопного сустава характеризуются следующей рентгенологической картиной: переломом наружной лодыжки с направлением линии перелома, приближающейся к вертикальной; перелом наружном лодыжки с линией перелома, приближающейся к горн титульной и располагающейся ниже суставной площадки нижнего эпифиза большеберцовой кости, или на линии наружной боковой связки с рентгенологической картиной, описанной выше; подвывих стопы кнутри, рентгенологически определяемый неравномерностью суставной щели, расширением ее наружной боковой части и клиновидностыо горизонтальной части с вершиной клина, обращенной кпутри.
Третья степень - аддукционно-инверсионные двухлодыжеченые повреждения голеностопного сустава с отрывом заднего края нижнего эпифиза большеберцовой кости имеют на рентгенограммах следующую картину: перелом наружной лодыжки с линией перелома, имеющей поперечное направление и располагающейся дистальнее суставной площадки нижнего эпифиза большеберцовой кости, или разрыв наружной боковой связки, характеризующийся расширением наружной боковой сус-тампой щели с небольшой ее клиновидностью; перелом внутренней лодыжки с линией перелома, имеющей продольное (вертикальное) направление (в отломок внутренней лодыжки может входить значительная часть суставной поверхности нижнего эпифиза большеберцовой кости, хорошо заметная на рентгенограммах в боковой проекции; подвывих стопы кнутри и кзади, определяемый на рентгенограмме в прямой проекции расширением наружной части суставной щели, клиновидностью горизонтальной части суставной щели с вершиной клина, обращенной киутри. На профильной рентгенограмме голеностопного сустава определяется клиновидное сужение суставной щели с вершиной клина, обращенной кзади.
Рентгенологическая картина свежих повреждений голеностопного сустава от прямой травмы.
Рентгенологическая картина больных со свежими повреждениями голеностопного сустава от прямой травмы чрезвычайно вариабельна и зависит от количества поврежденных костно-связочных элементов голеностопного сустава. Как правило, эти повреждения бывают тяжелыми. Особенно страдает суставной хрящ, повреждение которого на рентгенограммах определяется в виде неровности суставной линии, наличия в ней дефектов, общего ее сужения, клиновидностыо.
Лечение больных с повреждениями голеностопного сустава.
Одним из непременных условий достижения хороших результатов при лечении повреждений голеностопного сустава является точное анатомическое восстановление повреждений его элементов, удержание их до полного сращения и последующее восстановление функции сустава.
Прежде чем перейти к рассмотрению вопроса о лечении больных с повреждениями голеностопного сустава, необходимо остановиться на обезболивании, которое применяется при лечении этих повреждений.
Обезболивание
При консервативном и оперативном лечении свежих и застарелых повреждений голеностопного сустава большое значение имеет обезболивание. В зависимости от характера перелома применяют местное, внутрикостное и общее обезболивание.
Местное обезболивание обычно проводят при закрытой репозиции переломов лодыжек. В этом случае 20—40 мл раствора новокаина (0,5—1%) вводят в полость голеностопного сустава. Место введения обычно располагается по линии голеностопного сустава, ближе к наружной лодыжке. Хорошего обезболивания можно достигнуть введением новокаина непосредственно в гематому.
Внутрикостная анестезия, как правило, применяется с целью более полного расслабления мышц голеностопного сустава.
Для полного расслабления трехглавой мышцы голени резиновый жгут следует накладывать на нижнюю треть бедра, после чего в пяточную кость вводят 100—120 мл 0,5% раствора новокаина. Это обезболивание особенно показано при закрытой репозиции двулодыжечных абдукционно-эверсионных переломов с отрывом заднего края нижнего эпифиза большеберцовой кости, сопровождающихся подвывихом стопы кнаружи и кзади. Полное расслабление трехглавой мышцы дает возможность правильно сопоставить отломки заднего края нижнего эпифиза большеберцовой кости и устранить подвывих стопы.
Показаниями для общего обезболивания являются операции одновременно на наружной и внутренней лодыжках, заднем крае большеберцовой кости, межберцовом синдесмозе, связках голеностопного сустава и др., т. е. когда проводится особенно большой объем оперативного вмешательства. Кроме того, учитывается желание больного, диктуемое состоянием его психики, и т. д. Но и при проведении операций под общим обезболиванием на верхнюю треть голени следует накладывать кровоостанавливающий жгут. Этим достигается обескровливание конечности, что очень важно при ведении операций.
Консервативное лечение свежих повреждений голеностопного сустава.
Разрывы связок голеностопного сустава бывают неполными (растяжения) и полными.
Наиболее часто повреждаются наружно-боковые связки сустава, реже внутренняя боковая или дельтовидная и связки межберцового синдесмоза. Обычно повреждения внутренней боковой связки и связок межберцового синдесмомоза сопровождаются переломами костных элементов голеностопного сустава.
Для лечения неполных изолированных повреждений голеностопного сустава бывает достаточным вве 10—15 мл раствора новокаина (0,5—1%) и наложения эластической повязки на 7-10 дней. При наличии большой гематомы, последнюю следует отсосать и наложить до колена гипсовую лонгету. Через 3—4 недели после снятия лонгеты можно приступать к дозированной нагрузке, массажу, лечебной физкультуре (ЛФК) и бинтованию голени и стопы эластичным бинтом. В большинстве случаев достигается полный успех, и лишь в немногих случаях приходится прибегать к оперативному вмешательству.
Лечение свежих одно- и двухлодыжечных переломов без смещения отломков. Этот вид повреждения голеностопного сустава не сопровождается смещением отломков, следовательно, репозиции не требуется. В случаях, когда повреждение сопровождается сильными болями, в область перелома или гематомы вводят 15—20 мл 1% раствора новокаина, после чего на 5—6 недель накладывают до колена бесподстилочную гипсовую повязку в виде сапожка. Иногда перед наложением повязки производят отжимание гематомы кверху. На 3—5-й день больному разрешают ходить с помощью костылей. Для облегчения передвижения рекомендуется пригипсовывание каблучка к гипсовой повязке. По истечении срока иммобилизации следует делать массаж и ЛФК, в течение 2 месяцев рекомендуется бинтовать конечность эластичным бинтом. Полная нагрузка обычно разрешается через 1/2—2 месяца с момента снятия гипсовой повязки.
Лечение двулодыжечных абдукционно-эверсионных переломов со смещением отломков и подвывихом стопы кнаружи. Лечение этого вида повреждения состоит из трех основных этапов:
1) вправление (репозиция) отломков;
2) удержание вправленных отломков от вторичного смещения;
3) восстановление функции голеностопного сустава после иммобилизации. Все этапы лечения очень важны, и от их скрупулезного и точного выполнения зависит результат лечения.
Для вправления костных элементов голеностопного сустава травматолог должен произвести движения, обратные тем, которые возникли в процессе травмы. Это производится при полном расслаблении мышц голени, так как сокращение мышц может стать непреодолимым препятствием для точного вправления отломков. Анестезия, как правило, местная. Проводится она следующим образом: в область гематомы с наружной и внутренней стороны вводят 20—30 мл 0,5—1 % раствора новокаина. Больным, не переносящим новокаин либо слишком возбужденным и т. д., обычно назначают общее обезболивание.
Для вправления отломков больного сажают на край стола. Травматолог садится напротив так, чтобы нога больного опиралась головками плюсневых костей на колено травматолога. Это положение способствует более полному расслаблению мышц голени больной конечности.
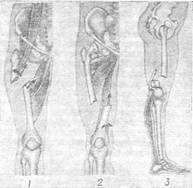
Положение больного и травматолога во время репозиции и наложении гипсовой повязки при повреждениях голеностопного сустава по Л. Белеру.
Травматолог кладет руки на боковые поверхности голеностопного сустава, охватывая ладонями области лодыжек, затем, сильно надавливая яа наружную лодыжку и одновременно оказывая противодействие со стороны внутренней лодыжки, производит вправление отломков. Чисто под руками ощущается «передвижение» в области лодыжек.
Продолжая сдавливать лодыжки, травматолог стремится устанить расхождение вилки голеностопного сустава.
Для фиксации положения лодыжек накладывают U-образную лонгету, которая идет от одного мыщелка большеберцовой кости через подошву до другого. Лонгету укрепляют циркулярными ходами гипсового бинта. Затем накладывают подошвенную гипсовую лонгету, и повязка превращается в гипсовый сапожок. Производится контрольная рентгенография в двух проекциях.
Некоторые травматологи при этом виде перелома придают стопе положение супинации и аддукции, однако подобная установка стопы нежелательна, так как при этом положении движение происходит в основном в подтаранном суставе, а небольшой поворот таранной кости вокруг оси в сагиттальной плоскости может способствовать расхождению вилки голеностопного сустава.
В первые 10—12 дней больному предписывают постельный режим, причем для восстановления тонуса сосудов рекомендуют периодически опускать ногу. Быстрое уменьшение отека может способствовать вторичному смещению отломков.
Через 10—12 дней производят контрольную рентгенографию. При хорошем стоянии отломков и целости гипсовой повязки больному разрешают ходить на костылях. Гипсовая иммобилизация продолжается 7—8 недель, затем ее прекращают и вновь производят контрольную рентгенографию.
Заканчивается лечение назначением ЛФК, массажа, механотерапии и постепенной дозированной нагрузки на больную конечность.
Вопросу нагрузки на голеностопный сустав придается очень большое значение. В течение 1/2 месяцев больному разрешают ходить с помощью костылей, слегка нагружая больную ногу, затем нагрузка на конечность увеличивается и больному разрешают ходить с палкой. Для уменьшения отеков рекомендуется пользоваться эластичным бинтом, который накладывают на конечность от стопы до коленного сустава сразу после вставания с постели.
Трудоспособность, как правило, восстанавливается через 3—3,5 месяцев.
Лечение двулодыжечных абдукционно-эверсионных переломов голеностопного сустава с отрывом заднего края нижнего эпифиза большеберцовой кости. Этот вид повреждения относится к наиболее тяжелым, так как травмирующая сила вызывает очень большие нарушения в костно-связочных элементах голеностопного сустава. При лечении этого вида повреждения особенно важно добиться полного восстановления анатомической целостности элементов голеностопного сустава. В противном случае возможно развитие деформирующего артроза. Ввиду того что при этом виде повреждения имеются нарушения многих костно-связочных элементов голеностопного сустава, точное их анатомическое восстановление представляет большие трудности. Это прежде всего касается вправления отломка заднего края нижнего эпифиза большеберцовой кости.
Обезболивание местное, реже внутрикостное с наложением жгута на нижнюю треть бедра или общее.
При репозиции костных элементов голеностопного сустава применяются последовательное вправление отломков в направлении, обратном тому, какое наблюдалось при травме. Положение больного и травматолога аналогично описанному при вправлении двухлодыжечных абдукционноэверсионных переломов.
Травматолог одной рукой охватывает пятку больной конечности, а другой спереди нижнюю треть голени. Одновременно он оттягивает пятку вниз и вперед, а голень сдвигает назад. Надавливая коленом на головки плюсневых костей больной конечности, травматолог производит тыльноее сгибание стопы. При этом вправляется задний край нижнего эпифиза большеберцовой кости, который опускается вниз благодаря тяге заднего отдела капсулы и связок голеностопного сустава. Вместе с этим устраняется подвывих стопы кзади. Этот момент вправления можно ясно ощутить. Затем травматолог переводит руки на область лодыжек голеностопного сустава и одной рукой давит на наружную лодыжку. Рука, лежащая на внутренней лодыжке, служит противоупором. При этом происходит репозиция отломков лодыжек и устранение подвывиха стопы кнаружи.
Заключительный этап репозиции состоит из сдавливания вилки голеностопного сустава. Чтобы не допустить смещения отломков, травматолог продолжает сдавливать ладонями лодыжки голеностопного сустава, одновременно осуществляя давление коленом на головки плюсневых костей. В этом положении накладывается U-образная гипсовая лонгета от одного мыщелка большеберцовой когти до другого, которая проходит через подошву, и затем с помощью циркулярных ходов гипсового бинта и подошвенной лонгеты превращается в гипсовый сапожок
Контрольные рентгенограммы в двух проекциях позволяют тщательно исследовать положение отломков, суставной линии и равномерность суставной щели.
В течение 10 —12 дней больной находится на строгом постельном режиме, периодически опуская ногу с целью восстановления тонуса сосудом. Через 12—14 дней производится контрольная рентгенография. При правильном положении элементов голеностопного сустава больному разрешают ходить на костылях. Гипсовая иммобилизация продолжается до 21/2—3 месяцев. Если контрольная рентгенография после снятия гипсовой лонгеты показывает хорошее сращение костных элементов голеностопного сустава, больному назначают массаж, ЛФК, механотерапию и дозированную нагрузку. Больной должен носить ортопедическую обувь. Трудоспособность поолностью восстанавливается через 6—8 месяцев.
Лечение двулодыжечных аддукционно-инверсионных переломов с отрывом заднего края нижнего эпифиза большеберцовой кости с подвывихом стопы кнутри и кзади. По своему характеру этот вид перелома лодыжек почти не отличается от предыдущего, так как отломок заднего края чаще всего является частью суставной площадки нижнего эпифиза большеберцовой кости, связанной с внутренней лодыжкой. При этом виде повреждения голеностопного сустава не происходит разрыва связок межберцового синдесмоза.
Репозиция поврежденных фрагментов голеностопного сустава осуществляется под местной анестезией, как исключение применяется внутрикостная анестезия или наркоз. Положение больного и травматолога аналогично описанному выше. Одна рука травматолога охватывает пятку и внутреннюю лодыжку больного, другая — снаружи и опереди нижнюю треть малоберцовой кости, которая служит противоупором при вправлении.
Травматолог давлением на пятку и внутреннюю лодыжку и противоупором на наружную лодыжку сбоку и спереди стремится сдвинуть стопу кпереди и кнаружи. Одновременно давлением на головки плюсневых костей стопе придается положение небольшого тыльного сгибания. После вправления накладывают две лонгеты (U-об-разная по боковым поверхностям голени через подошву стопы и задняя), которые укрепляют циркулярными ходами гипсового бинта. Затем производят контрольную рентгенограмму в двух проекциях.
Первые 5—7 дней больной находится на строгом постельном режиме, лишь периодически опуская ногу в целях поддержания небольшого отека, затем ему разрешается ходить на костылях, слегка приступая на больную ногу; гипсовая иммобилизация продолжается 21/2— 3 месяца. По истечении этого срока гипсовую повязку снимают и производят контрольную рентгенографию. При хорошем сращении перелома больному назначают ЛФК, массаж, ванны, механотерапию и ношение ортопедической обуви. Больной сначала ходит на костылях, затем с палкой, постепенно увеличивая нагрузку на конечность. Трудоспособность полностью восстанавливается через 4—5 месяцев.
Лечение переломов переднего края большеберцовой кости с подвывихом стопы кпереди. Этот вид перелома является результатом прямой травмы, а также резкого тыльного сгибания стопы, когда блок таранной кости отламывает передний край нижнего эпифиза большеберцовой кости.
Обычно репозиция костных фрагментов голеностопного сустава производится под местным обезболиванием, и лишь в редких случаях приходится прибегать к внутрикостной анестезии и наркозу.
Положение больного и травматолога при вправлении аналогично предыдущим.
Вправление осуществляется следующим образом. Одной рукой травматолог охватывает область голеностопного сустава спереди, другой— нижнюю треть голени сзади. Она служит противоупором. Придавая стопе положение небольшого подошвенного сгибания, травматолог стремится оттянуть .стопу книзу и переместить ее кзади. Путем натяжения переднего отдела капсулы голеностопного сустава и переднего отдела его связок происходит смещение переднего отломка нижнего эпифиза большеберцовой кости книзу и вправление подвывиха стопы. Затем накладывают U-образную гипсовую лонгету, проходящую через подошву и боковые стороны голени, и подошвенную, которые укрепляются циркулярными ходами гипсового бинта. Производится контрольная рентгенография.
В первые 4—5 дней больному назначают строгий постельный режим. Больной периодически опускает конечность с целью поддержания небольшого отека, затем ему разрешают ходить с помощью костылей. Гипсовая иммобилизация продолжается 21/2—3 месяца.
После снятия гипсовой повязки проводится контрольная рентгенография. При сращении назначают ЛФК, массаж, механотерапию, ванны и дозированную нагрузку на конечность. Рекомендуется ношение ортопедической обуви и эластичного бинта. Трудоспособность обычно восстанавливается через 5—6 месяцев.
Лечение свежих повреждений голеностопного сустава с применением скелетного вытяжения.
Скелетным вытяжением лечат переломы лодыжек с большим смещением отломков и отеками, при которых закрытая репозиция не удается, а проведению оперативною лечения мешает состояние кожи и мягких тканей в области голеностопного сустава и стопы или общее состояние больного. Вообще к лечению переломов лодыжек скелетным вытяжением следует относиться очень осторожно, т. к. часто на скелетном вытяжении не удается сразу добиться устранения смещения, что является причиной развития застойных явлений, сохранения отека, трофических расстройств, и, как следствие, ухудшения состояния мягких тканей в области голеностопного сустава. По моему мнению этот метод следует применять только для устранения смещения заднего края большеберцовой кости.
В ЦИТО проф. А. В. Каштаном разработан метод лечения с применением скелетного вытяжения свежих переломов лодыжек с отрывом заднего края нижнего эпифиза большеберцовой кости и подвывихом стопы кзади и кверху. Этот метод состоит из проведения двух спиц: одна проводится через пяточную кость, другая — через нижний эпифиз большеберцовой кости. Тяга осуществляется в двух направлениях, что позволяет репонировать отломки костных фрагментов голеностопного сустава и устранить подвывих стопы.
Скелетное вытяжение производится на шине Белера грузами различной величины до репозиции отломков, прочного их удержания и спада отека (14—18 дней). Затем на 21/2—3 месяца накладывают гипсовую повязку в виде сапожка (эту повязку накладывают при наличии скелетного вытяжения, и только после затвердевания гипса последнее снимают). После снятия гипсовой повязки производится контрольная рентгенография в двух проекциях. При наличии хорошего сращения элементов голеностопного сустава больному назначают ЛФК, массаж, механотерапию и постепенно возрастающую дозированную нагрузку. Рекомендуется пользоваться эластичным бинтом и носить ортопедическую обувь.
Следует отметить, что при скелетном вытяжении не всегда достигается точная репозиция, в таких случаях после того, как кожа и мягкие ткани приходят к норме (10—14 дней), назначают оперативное вмешательство.
Оперативное лечение свежих повреждений голеностопного сустава.
Показаниями для оперативного лечения свежих повреждений голеностопного сустава являются неудавшаяся репозиция отломков и случаи их вторичного смещения.
За последнее время в связи с усовершенствованием оперативной техники и применением высококачественных материалов для фиксации отломков появилась возможность чаще прибегать к оперативному лечению повреждений голеностопного сустава.
Так, более оправдано оперативное вмешательство, позволяющее точно сопоставить отломки, удалить гематому и прочно удержать отломки до сращения, чем производить многократные травматические репозиции, подчас не дающие даже удовлетворительного результата. Но вместе с тем не должно быть чрезмерного расширения показаний для оперативного вмешательства. Поэтому оперативному лечению подлежат свежие повреждения голеностопного сустава по строгим показаниям.
Для проведения операций на голеностопном суставе при его свежих и застарелых повреждениях используют следующие оперативные доступы: наружный боковой, задний, внутренний боковой и передний.
Три первых доступа служат для проведения восстановительных операций и в зависимости от вида повреждения костных элементов и связочного аппарата сустава сочетаются друг с другом. Передний доступ обычно служит для выполнения операции артродеза голеностопного сустава. В некоторых случаях при этом используется и наружный боковой доступ.
Наружный боковой доступ. Разрез начинается на 6— Н ом ироксимальнее верхушки наружной лодыжки, проходит посередине малоберцовой кости, ближе к переднему ее краю, и дистальнее верхушки наружной лодыжки, плавно загибается кпереди и достигает тыла стопы. Этим разрезом хорошо обнажается межберцовый синдесмоз, переднее-наружная часть капсулы голеностопного сустава, наружная суставная щель.
Задний доступ. Разрез длиной 10—12 см начинается на наружной поверхности ахиллова сухожилия. Сухожилие обнажают и Z-образно рассекают. Затем рассекают глубокую фасцию голени и обнажают сухожилия m. flexor hallucis longus, a. tibialis posterior, vv. tibialis posterior и п. tibialis. Все эти образования отводят кзади и кнутри. После этого обнажается задний край и нижний эпифиз болынеберцовой кости.
Таким образом, из наружно-бокового и заднего разрезов произ'водятся операции на наружной лодыжке, наружно-боковой связке, межберцовом синдесмозе, заднем крае нижнего эпифиза болынеберцовой кости.
Внутренний боковой доступ служит для проведения операций на внутренней лодыжке и дельтовидной связке.
Разрез начинается на 6—7 см проксимальнее внутренней лодыжки, затем он проходит несколько кпереди от ее середины и у 'верхушки плавно загибается кпереди по направлению к ладьевидной кости. При рассечении подкожной клетчатки необходимо выделить и отвести v. saphena magna и п. saphenus.
После обнаружения внутренней лодыжки, отделения и отведения заднего лоскута мягких тканей книзу выделяют сухожилие задней большеберцовой мышцы, которое используют при операциях по поводу несросшегося, неправильно сросшегося перелома внутренней лодыжки или застарелого разрыва дельтовидной связки. Из этого же разреза легко обнажаются дельтовидная связка, передняя и внутренняя части капсулы голеностопного сустава и его внутренняя боковая суставная щель.
Передний доступ, как правило, служит для артродеза голеностопного сустава.
Разрез начинается «выше уровня голеностопного сустава по передне-наружной поверхности большеберцовой кости. Далее его продолжают между лодыжками на тыл стопы. Послойно рассекаются мягкие ткани, сухожилия m. tibialis anterior и т. extensor hallucis longus отводятся кнутри вместе с a. dorsalis pedis, а сухожилия m. extensor digitorum longus — кнаружи. Из этого разреза хорошо обнажаются межберцовый синдесмоз, передняя поверхность большеберцовой кости, шейка таранной кости и вся суставная щель голеностопного сустава.
Для достижения основной цели — получения хороших результатов при лечении повреждений голеностопного сустава — травматолог должен успешно решить три основные задачи:
1) достигнуть точного анатомического восстановления поврежденных элементов голеностопного сустава;
2) удержать их в этом положении до сращения;
3) восстановить функцию сустава.
Точное анатомическое восстановление поврежденных компонентов голеностопного сустава целиком зависит от характера и вида повреждения. Так, при повреждении связочного аппарата голеностопного сустава, переломе одной лодыжки или двухлодыжечных переломах без смешения отломков репозиции обычно не требуется. Но переломы лодыжек со смещением отломков требуют обязательной и тщательной их репозиции, так как это необходимое условие для восстановления нормальной функции сустава. Если же закрытая репозиция невозможна из-за интерпозиции мягких тканей между отломками и т. д., это является первым показанием для восстановительной операции.
Восстановление функции сустава решается путем назначения правильной нагрузки на конечность, проведения лечебной физкультуры, массажа, физиотерапии, ношения ортопедической обуви.
Операции при свежих повреждениях голеностопного сустава производят в различные сроки. Обычно их назначают в первые 1-2 дня после травмы или на 8—10 сутки, когда уменьшится отек, придут к норме кожа и мягкие ткани, уменьшится гематома.
В случаях открытых переломов лодыжек больного оперируют сразу же при поступлении. Операция проводится по типу первичной обработки раны с фиксацией, по возможности, и костных фрагментов сустава.
Операции возможны и в более поздние сроки (через 14- 20 дней после травмы). В таких случаях, как правило, на контрольных рентгенограммах выявляется вторичное смещение отломков. В последнее время широко используется методика трансартикулярной фиксации. Эта методика заключается в следующем. Первоначально проводят операции открытой репозиции и остеосинтеза костных фрагментов и восстановление связок и мягких тканей голеностопного сустава. Затем через полость голеностопного сустава в различных направлениях проводят 1—2 и более спиц с тем, чтобы прочно удержать костные элементы сустава и стопы и препятствовать вторичному смещению. Концы спиц выводятся наружу и оставляются в гипсовой повязке. Спустя 3—4 недели спицы удаляются через окно в гипсовой повязке. К этому времени исключается возможность вторичного смещения отломков.
Обычно спица проводится через пяточную кость, таранную и нижний эпифиз большеберцовой кости. Иногда добавляются спицы, проведенные в другом направлении. Важно одно — чтобы травматолог был твердо убежден в том, что костные элементы голеностопного сустава и стопы правильно анатомически восстановлены и прочно удерживаются без тенденции ко вторичному смещению.
Методика трансартикулярной фиксации может быть использована и при закрытой репозиции переломов лодыжек, когда наблюдается тенденция ко вторичному смещению отломков с образованием подвывиха стопы.
Наиболее часто это происходит при двулодыжечных переломах с отрывом заднего края нижнего эпифиза большеберцовой кости и подвывихом стопы кнаружи и кзади.
Оперативное лечение свежих абдукционно-эверсионных повреждений голеностопного сустава.
Первая степень, этого вида повреждений в основном лечится консервативно. Только у небольшой части больных с изолированными переломами наружной и внутренней лодыжек при интерпозиции мягких тканей между их фрагментами или поворотом дистального фрагмента, который не удаётся устранить консервативно, приходится прибегать к операции.
Операции на внутренней лодыжке проводят из внутреннего бокового доступа. Обнажают внутреннюю лодыжку и внутреннюю боковую щель голеностопного сустава. Из внутренней боковой щели и области перелома внутренней лодыжки удаляют гематому. Дистальный фрагмент внутренней лодыжки подводят однозубым крючком к проксимальному и фиксируют винтом или двумя перекрещенными спицами. Рану послойно зашивают наглухо. На 1,5 — 2 месяца накладывают гипсовую повязку. Трудоспособность восстанавливается через 2-3 месяца.
Операции на наружной лодыжке проводится из наружного бокового разреза. Обнажают наружную лодыжку. наружную боковую щель голеностопного сустава. Фрагменты лодыжки точно сопоставляют друг с другом и фиксируют одной или двумя спицами. Рану послойно ушивают наглухо. Глухую гипсовую повязку накладывают до коленного сустава на 1/2 - 2 месяца. После снятия этой повязки производят контрольную рентгенографию. При наличии консолидации отломков назначают ЛФК, массаж, ношение эластичного бинта. Трудоспособность восстанавливается через 2 — 3 месяца.
Вторая степень свежих абдукционно-эверсионных повреждений голеностопного сустава также в основном лечится консервативно. Однако по сравнению с первой степенью количество случаев оперативного лечения при второй степени возрастает. Это связано с тем, что при второй степени, кроме переломов наружной и внутренней лодыжек, повреждается такое важное образование, как связки межберцового синдесмоза, и возникает подвывих стопы кнаружи, что не всегда удается устранить консервативно.
Операции при второй степени свежих абдукционно-эверсионных повреждений голеностопного сустава в зависимости от их объема подразделяются на 2 вида:
1) операции на отдельных костных фрагментах сустава (наружной лодыжке или одновременно на обеих лодыжках);
2) полные восстановительные операции (на лодыжках, межбсрцовом синдесмозе и т. д.).
Первый вид операции производится в случаях, когда при первичной закрытой репозиции удается анатомически сопоставить, основные поврежденные костные элементы голеностопного сустава и устранить подвывих стопы кнаружи. Однако остаются анатомически не восстановленными наружная или внутренняя лодыжки из-за интерпозиции мягких тканей между их фрагментами или поворота кнаружи дистального фрагмента. Обычно операцию проводят на 14—16-й день, когда кожа и мягкие ткани сустава приходят к норме и уменьшается опасность вторичного смещения отломков. Операция технически не отличается от подобных операций первой степени свежих абдукционно-эверсионных повреждений голеностопного сустава.
В зависимости от повреждений голеностопного сустава операция проводится из наружного или внутреннего боковых разрезов.
Внутренним боковым разрезом обнажают внутреннюю лодыжку, области перелома удаляют гематому. Фрагменты лодыжки сопоставляют и фиксируют винтом или спицами.
Из наружного бокового разреза производится операция на наружной лодыжке. После обнажения ее фрагментов удаляется гематома, фрагменты точно анатомически сопоставляются и фиксируются одной или двумя спицами.
Гипсовая повязка накладывается на 3 месяца; после ее снятия производится контрольная рентгенография в двух проекциях. При наличии консолидации фрагментов назначают ЛФК, массаж, механотерапию; рекомендуется ношение ортопедической обуви, разрешается дозированная нагрузка. Трудоспособность восстанавливается через 3-4 месяца.
Операции второго вида проводят в случаях, когда консервативно не удается анатомически точно сопоставить основные повреждения элементов голеностопного сустава. Обычно операции проводят на 8—10-й день после попытки репозиции.
Операция начинается из наружного и внутреннего боковых разрезов.
Наружным боковым разрезом обнажают наружную лодыжку, область межберцового синдесмоза, наружную боковую щель голеностопного сустава. Из области перелома и суставной щели удаляют гематому. Затем устраняют подвывих стопы и производится остеосинтез наружной лодыжки и межберцового синдесмоза. Для этого фрагменты наружной лодыжки или малоберцовой кости точно анатомически сопоставляют и фиксируют несколькими спицами, которые проходят не только через фрагменты наружной лодыжки и малоберцовой кости, но и через область межберцового синдесмоза и нижний эпифиз большеберцовой кости. Таким образом одновременно достигается остеосинтез наружной лодыжки, прочное ее удержание у большеберцовой кости, т. е. устраняется расхождение вилки межберцового синдесмоза и подвывих стопы кнаружи. Если же удержать фрагменты наружной лодыжки между собой и устранить расхождение вилки берцовых костей спицами не удается, то применяется металлический болт с гайкой. Тогда после точного анатомического сопоставления фрагментов наружной лодыжки или малоберцовой кости и устранения подвывиха стопы кнаружи через дистальный фрагмент наружной лодыжки, межберцовый синдесмоз и нижнюю треть большеберцовой кости сверлом проводят туннель в направлении снизу вверх сзади наперед под углом 45° к длинной оси голени. В этот туннель проводят болт и производят одновременно прочный остеосинтез фрагментов лодыжки и берцовых костей в области синдесмоза. Затем операция продолжается на внутренней лодыжке. Производят точное анатомическое сопоставление ее фрагментов, которые фиксируются металлическим винтом или спицами. Операционные раны послойно зашивают наглухо. Производят контрольную рентгенографию. Накладывают глухую гипсовую повязку до коленного сустава. Через 3 месяца повязку снимают. После контрольной рентгенографии и при наличии консолидации костных фрагментов голеностопного сустава назначают ЛФК, массаж, механотерапию, дозированную нагрузку на сустав. Рекомендуется носить эластичный бинт и ортопедическую обувь. Трудоспособность восстанавливается через 6—8 месяцев.
Третья степень повреждения также в большинстве случаев лечится консервативно. Однако процент оперативного лечения повреждений голеностопного сустава этой степени значительно больше, чем при первой и второй. Это зависит от тяжести повреждения костно-связочных элементов голеностопного сустава и трудности точного анатомического восстановления и удержания поврежденных элементов сустава. (Как указывалось выше, при этих повреждениях возникает перелом внутренней лодыжки или разрыв дельтовидной связки, перелом наружной лодыжки или малоберцовой кости на различном уровне, полный разрыв связок межберцового синдесмоза, отрыв заднего края нижнего эпифиза большеберцовой кости, подвывих стопы кнаружи и кзади.) Особенно большие трудности возникают при репозиции отломков заднего края нижнего эпифиза большеберцовой кости. Вместе с тем от точной репозиции этого элемента сустава, тем более если он составляет треть и более суставной поверхности нижнего эпифиза большеберцовой кости, зависит исход лечения. Так, при неточно вправленном отломке заднего края нижнего эпифиза большеберцовой кости на суставной поверхности эпифиза образуется ступенька, что приводит в дальнейшем к развитию деформирующего артроза.
Операции этих повреждений голеностопного сустава, как и предыдущих, по степени и сложности можно подразделить на 2 вида.
Первый вид — операции на отдельных элементах голеностопного сустава (внутренней лодыжке, наружной лодыжке, отломке заднего края нижнего эпифиза большеберцовой кости), которые не удалось анатомически сопоставить при первичной репозиции, хотя остальные поврежденные элементы голеностопного сустава хорошо анатомически сопоставлены и полностью устранен подвывих стопы кнаружи и кзади.
Обычно эти операции проводятся на 16—18-й день после закрытой репозиции, когда опасность вторичного смещения отломков значительно уменьшается.
В зависимости от цели — остеосинтез наружной, внутренней лодыжек или заднего края нижнего эпифиза большеберцовой кости — операция производится из внутреннего, наружного или заднего разрезов. Этими разрезами соответственно обнажают наружную и внутреннюю лодыжки или задний край нижнего эпифиза большеберцовой кости. Из области перелома и суставной щели удаляют гематому и после тщательного сопоставления производят остеосинтез костных фрагментов голеностопного сустава при помощи спиц или винтов.
Второй вид — сложные комплексные восстановительные операции, когда закрытая репозиция не достигла точного анатомического восстановления элементов голеностопного сустава и устранения подвывиха стопы кнаружи и кзади.
Операция начинается наружным боковым разрезом, которым обнажают наружную лодыжку, межберцовый синдесмоз и наружную боковую щель голеностопного сустава. Из области перелома наружной лодыжки и межберцового синдесмоза удаляют гематому. Дистальный фрагмент наружной лодыжки отводят книзу, это дает возможность отчетливо видеть отломок заднего края нижнего эпифиза большеберцовой кости. Затем обнажают ахиллово сухожилие и Z-образно рассекают с целью свободного доступа к отломку заднего края нижнего эпифиза большеберцовой кости и устранения силы натяжения икроножной мышцы, препятствующей его вправлению. Тупым крючком отводят кнутри сухожилия m. flexor hallucis longus, a. tibialis posterior, vv. tibialis posterior и п. tibialis, и отломок заднего края нижнего эпифиза большеберцовой кости легко смещается дистально.
В случаях, когда имеется препятствие к устранению подвывиха и, следовательно, вправлению отломка заднего края нижнего эпифиза большеберцовой кости, операцию продолжают на внутренней стороне голеностопного сустава.
Внутренним боковым разрезом обнажают внутреннюю лодыжку и внутренне-боковую щель голеностопного сустава. Удаляют гематому. После этого подвывих стопы кнаружи и кзади легко устраняется.
Остеосинтез начинается с отломка заднего кр'ая нижнего эпифиза большеберцовой кости. Отломок низводят острым крючком и с наружной боковой стороны голеностопного сустава определяют точность его вправления по исчезновению «ступеньки» и появлению правильной конгруентности суставного конца нижнего эпифиза большеберцовой кости. В этом положении отломок заднего края временно фиксируют одной или двумя спицами (при фиксации отломка сразу винтом возможно вторичное смещение, которое бывает трудно устранить). Затем, не вынимая спиц, отломок фиксируют винтом, и только после этого спицы удаляют.
Далее производится восстановление ахиллова сухожилия и вправление дистального отломка наружной лодыжки. При этом следует обратить особое внимание на точное восстановление длины малоберцовой кости с наружной лодыжкой и устранение смещения дистального отломка кзади и ротации его кнаружи.
После репозиции через наружную лодыжку, область межберцового синдесмоза и нижний эпифиз большеберцовой кости проводят туннель в направлении снизу вверх, сзади наперед под углом 45° к длинной оси голени, по которому вводят болт, и вилка голеностопного сустава свинчивается в положении тыльного сгибания стопы.
Затем из внутреннего бокового разреза производят репозицию отломков внутренней лодыжки и их остеосинтез спицами либо винтом. Раны послойно зашивают. Производят контрольную рентгенографию в двух проекциях и накладывают гипсовую повязку на 3 месяца.
После снятия гипсовой повязки и контрольной рентгенографии и при наличии консолидации назначают лечебную физкультуру, массаж, механотерапию; больному рекомендуется ношение ортопедической обуви. Разрешается дозированная нагрузка на больную конечность. Трудоспособность восстанавливается через 8—9 месяцев.
Оперативное лечение свежих аддукционно-инверсионных повреждений голеностопного сустава. Аддукционно-инверсинные повреждения голеностопного сустава встречаются значительно реже абдукционно-эверсионных. При них не повреждается такое важное образование, как связки межберцового синдесмоза, и в большинстве случаев повреждения успешно лечатся консервативно. Иногда не удается добиться точного анатомического вправления отломков, тогда возникают показания для оперативного лечения.
Первая степень повреждения, как правило, лечится консервативно. Иногда при изолированном переломе наружной лодыжки, когда наблюдаются смещения и ротация ее дистального фрагмента, не устраненного консервативно, назначают операцию.
Операция проводится из наружного бокового разреза. Обнажают наружную лодыжку, удаляют гематому из области перелома и наружной боковой щели голеностопного сустава, фрагменты наружной лодыжки точно анатомически сопоставляют и фиксируют друг с другом металлическими спицами или тонким стержнем. На 1/2—2 месяца накладывают гипсовый сапожок. После контрольной рентгенографии и наличия консолидации назначают ЛФК, массаж и дозированную нагрузку. Трудоспособность восстанавливается через 3—4 месяца.
Вторая и третья степень аддукционно-инверсионных повреждений голеностопного сустава также сравнительно редко нуждается в оперативном лечении; лишь в исключительных случаях, когда консервативно не удалось добиться точного анатомического сопоставления поврежденных элементов голеностопного сустава. Это наблюдается при больших повреждениях голеностопного сустава (третья степень), когда отломок внутренней лодыжки составляет значительную часть суставной площадки большеберцовой кости.
Операции аддукционно-инверсионных повреждений голеностопного сустава второй и третьей степени подразделяются на два вида.
Первый вид — когда закрытой репозицией достигнуто точное анатомическое восстановление большинства поврежденных элементов голеностопного сустава и устранен подвывих стопы кнутри и кзади, за исключением отдельных элементов (чаще всего наружной лодыжки).
Операция производится через 14—18 дней после закрытой репозиции, когда уменьшается опасность вторичного смещения элементов голеностопного сустава. Операция производится из наружного бокового разреза. Обнажают наружную лодыжку, из области перелома и наружной боковой щели голеностопного сустава удаляют гематому. Точно сопоставляют фрагменты наружной лодыжки и фиксируют спицами или металлическим стержнем. Затем операционную рану послойно наглухо зашивают. Производят контрольную рентгенограмму, на 2!/2—3 месяца накладывается глухая гипсовая повязка до коленного сустава. После контрольной рентгенографии и при наличии консолидации назначают ЛФК, массаж, механотерапию, рекомендуется дозированная нагрузка на сустав, ношение ортопедической обуви. Трудоспособность восстанавливается через 5—6 месяцев.
Второй вид — когда закрытой репозицией не удалось достигнуть точного анатомического восстановления большинства поврежденных элементов голеностопного сустава и устранить подвывих стопы кнутри и кзади.
Операция производится из внутреннего и наружного боковых разрезов. Внутренним боковым разрезом обнажают внутреннюю лодыжку и линию перелома. Из линии перелома и внутренней боковой щели голеностопного сустава удаляют гематому. Наружным боковым разрезом обнажают наружную лодыжку и наружную боковую щель голеностопного сустава и удаляют гематому. Из внутреннего бокового разреза производится точная репозиция отломка внутренней лодыжки и фиксация его к нижнему эпифизу болыпеберцовой кости спицами или винтами. Если отломок внутренней лодыжки включает значительный фрагмент суставной поверхности нижнего эпифиза болыпеберцовой кости, его трудно прочно зафиксировать с помощью спиц, тогда следует применить винты с торцовой нарезкой либо болт с гайкой. Для этого проводят туннель из основания внутренней лодыжки косо кнаружи и кверху, в который вводят металлический болт, и костный фрагмент—внутренняя лодыжка и часть эпифиза большеберцовой кости — прочно свинчивают с эпифизом большеберцовой кости.
Из наружного бокового разреза производят остеосинтез фрагментов наружной лодыжки металлическими спицами, стержнем или сшивание разорванных наружных боковых связок.
Операционные раны послойно зашивают наглухо. Производится контрольная рентгенография в двух проекциях. На 3 месяца накладывают глухую гипсовую повязку до коленного сустава. Затем повязку снимают. Производят контрольную рентгенографию. При наличии консолидации фрагментов назначают ЛФК, массаж, механотерапию и дозированную нагрузку. Рекомендуется ношение эластичного бинта и ортопедической обуви. Трудоспособность обычно восстанавливается через 6—8 месяцев.
Оперативное лечение свежих повреждений голеностопного сустава от прямой травмы. Переломы голеностопного сустава от прямого действия травмирующей силы в большинстве случаев являются тяжелыми и сопровождаются повреждениями многих костно-связочных элементов и, что особенно важно, большими разрушениями суставного хряща.
В меньшем числе случаев наблюдаются сравнительно небольшие повреждения голеностопного сустава — перелом переднего края нижнего эпифиза большеберцовой кости, лодыжки и т. д. Обычно эти повреждения удается хорошо лечить консервативно. Однако в некоторых случаях, когда путем закрытой репозиции не удается точно сопоставить костные фрагменты, назначается операция.
В зависимости от цели операции — остеосинтез переднего края нижнего эпифиза большеберцовой кости, наружной либо внутренней лодыжки и т. д. — пользуются передним, наружно-боковым или внутренне-боковом доступами. Очень важно перед операцией точно установить, что суставной хрящ не поврежден. В противном случае восстановительная операция не имеет успеха.
После обнажения соответствующего костного фрагмента производят его точное анатомическое сопоставление и остеосинтез с помощью спиц или винтов. Операционную рану зашивают наглухо. Производят контрольную рентгенографию. Накладывают гипсовую повязку на 2*/я—3 месяца. Затем эту повязку снимают, производят контрольную рентгенографию. Если имеется консолидация фрагментов, назначают ЛФК, массаж и механотерапию. Трудоспособность восстанавливается через 3—6 месяцев.
Оперативное лечение свежих повреждений голеностопного сустава, сопровождающихся значительными нарушениями целостности костно-связочных элементов и разрушением суставного хряща. Большая величина травмирующей силы приводит к тяжелым повреждениям многих элементов голеностопного сустава, особенно суставного хряща. Если путем сложных восстановительных операций и удается достигнуть восстановления правильных анатомических соотношений элементов голеностопного сустава, то значительные повреждения и разрушения составного хряща не восстанавливаются. Это приводит в будущем к развитию деформирующего артроза голеностопного сустава. Подобные повреждения возникают при третьей степени абдукционно-эверсионных, аддукционно-инверсион-ных повреждений голеностопного сустава (от непрямой травмы) и особенно часто при прямом действии травмирующей силы.
Ведение больных, восстановление функции конечности.
Одним из важнейших условий получения хороших результатов при лечении свежих и застарелых повреждений голеностопного сустава, кроме тщательно проведенной репозиции, является хорошо осуществленная иммобилизация конечности до срока консолидации отломков и срастания поврежденных мягких тканей. Как правило, иммобилизация осуществляется при помощи гипсовой повязки. В зависимости от вида повреждений элементов голеностопного сустава, а также методов их лечения (консервативного или оперативного) изменяется и методика ведении больных.
При изолированных переломах лодыжек голеностопного сустава или разрыве его связок достаточно бывает наложить хорошо отмоделировапную гипсовую лонгетную повязку па 3—4 недели. Лонгетная гипсовая повязка проходит от кончиков пальцев, через подошву, заднюю поверхность голени до коленного сустава. Если имеется двулодыжечный перелом или двулодыжечный перелом с отрывом заднего края нижнего эпифиза большеберцо-вой кости, сопровождающийся подвывихами стопы, то после проведенной репозиции накладывается бесподкладочная, хорошо отмоделированная гипсовая повязка (сапожок). Повязка состоит из двух лонгет, одна из которых проходит от наружного мыщелка болыиеберцовой кости через подошву до внутреннего, другая лонгета — от кончиков пальцев стопы, через подошву, до коленного сустава. Лонгеты укрепляются циркулярными ходами гипсового бинта.
Первые дни после репозиции больному рекомендуется лежать и периодически опускать ногу с целью поддержания отека, который предупреждает вторичное смещение отломков. Через 10—14 дней производят контрольную рентгенографию. Если гипсовая повязка становится свободной, ее необходимо заменить такой же другой. В этой повязке больному разрешают ходить с помощью костылей, слегка приступая на больную ногу. Обычно через месяц, после контрольной рентгенографии, если отломки стоят хорошо и гипсовая повязка находится в хорошем состоянии, больного выписывают из больницы. При дву-лодыжечном переломе гипсовая иммобилизация продолжается 2'/2 месяца, а при двулодыжечном переломе с отрывом заднего края нижнего эпифиза болыпеберцо-вой кости—3 месяца.
Оперативный метод лечения свежих и застарелых повреждений голеностопного сустава также не исключает последующую гипсовую иммобилизацию. При этом используется подкладочная гипсовая повязка, т. е. на послеоперационную рану накладывают несколько слоев марли, смоченной спиртом, конечность укутывают стерильной ватой и после этого накладывают гипсовую повязку. Применять такую повязку рекомендуется после открытых репозиций отломков, сшивания или пластического восстановления разорванных связок, когда отломки и концы связок прочно скреплены.
Гипсовая иммобилизация, кроме дополнительной наружной фиксации, создает покой оперированной конечности, предупреждает защитное сокращение мышц голени и тем самым уменьшает поток болезненных импульсов, идущих от оперированной конечности. Подстилка в повязке способствует устранению раздражения кожи конечности, особенно подверженной влиянию давления из-за проведенной операции, а также потому, что .кожа и мягкие ткани нижних конечностей имеют более ранимую трофику и ослабленное кровообращение по сравнению с верхними конечностями.
На следующий день в гипсовой повязке против операционных ран вырезают окна, через которые удаляют вату и спиртовые марлевые повязки и заменяют свежими. Это делается во всех случаях, так как пропитанные кровью повязки оказывают неблагоприятное действие на кожу голеностопного сустава. Па 10—12-й день через окна в гипсовой поня.чкс снимают швы и больному рекомендуют производить движения в коленном и голеностопном суставе больной и здоровой конечности. Это способствует улучшению тонуса мышц и более скорому восстановлению движений в голеностопном суставе и суставах стопы.
Сроки гипсовой иммобилизации после оперативного лечения свежих и застарелых повреждений голеностопного сустава несколько длительнее гипсовой иммобилизации при консервативном лечении. Так, при оперативном лечении изолированных повреждений лодыжек или разрывов связок голеностопного сустава гипсовая иммобилизация обычно продолжается 4—6 недель, после оперативного лечения двулодыжечных переломов или двулодыжечных переломов с отрывом заднего края нижнего эпифиза болыпеберцовой кости —3 месяца, после артродеза голеностопного сустава —5—6 месяцев, т. е. до образования сращения между блоком таранной кости и вилкой голеностопного сустава. Некоторое увеличение сроков гипсовой иммобилизации после оперативного лечения свежих и застарелых повреждений голеностопного сустава объясняется тем, что операция как дополнительная травма несколько удлиняет сроки консолидации костных фрагментов и сращения мягких тканей.
После прекращения гипсовой иммобилизации больным назначают лечебную физкультуру, массаж, механотерапию, ванны.
Упражнения по разработке движений в голеностопном суставе проводятся с постепенно увеличивающейся нагрузкой. Очень осторжио разрабатываются движения в голеностопном суставе на аппаратах механотерапии. Большую роль в процессе восстановления трофики и уменьшения отеков играют массаж и бальнеотерапия.
На ночь больную конечность рекомендуется укладывать на небольшую подушку. Необходимо применение эластичного бинта. Больную конечность бинтуют утром не туго, начиная от кончиков пальцев до верхней трети голени; на ночь бинт снимают. Эластичный бинт способствует уменьшению лимфостаза в больной конечности, а также улучшению в ней кровообращения за счет уменьшения венозного застоя. Особенно это рекомендуется больным среднего и пожилого возраста.
Большое значение в вопросе лечения повреждений голеностопного сустава приобретают нагрузка на сустав и ношение ортопедической обуви.
Постепенная нагрузка на больную конечность разрешается после снятия гипсовой повязки. Время ограничения полной нагрузки зависит от тяжести травмы, качества лечения, возраста и пола больного, условий его труда и целого ряда других причин. Однако следует всегда помнить, что преждевременное разрешение полной нагрузки на больную конечность может привести к дегенеративным изменениям со стороны суставного хряща и развитию деформирующего артроза.
Обычно после снятия гипсовой повязки больные ходят с помощью двух костылей, приступая на больную конечность. Постепенно один костыль заменяют палкой, затем оставляют другой костыль и, наконец, палку. Но и после этого больным не рекомендуется переутомлять ногу, делать без отдыха длительные переходы и т. д. Мерилом разрешения полной нагрузки является самочувствие больного: отсутствие болей в пострадавшей конечности, исчезновение вазотрофических расстройств.
Ортопедическую обувь назначают при двулодыжечных абдукционно-эверсионных и аддукционно-инверсионных повреждениях голеностопного сустава и повреждениях голеностопного сустава, связанных с тяжелой прямой травмой.
Ортопедическая обувь, рекомендуемая для ношения после абдукционио-эверсионных повреждений голеностопного сустава, строится по следующему принципу: высокий жесткий полукорсет, супинатор, каблук несколько отнесен кнутри. Подобного построения обувь хорошо корригирует вальгусную деформацию. Высокий жесткий полукорсет и шнуровка создают условия лучшей стабилизации костных и связочных элементов голеностопного сустава, особенно в области межберцового синдесмоза и внутренней стороны голеностопного сустава.
Ортопедическая обувь, рекомендуемая после аддукционно-инверсионных повреждений голеностопного сустава, строится по такому же принципу, только без отнесения каблука кнутри. Построенная по такому принципу обувь создает условия правильной оси нагрузки на голеностопный сустав и уменьшает силы, стремящиеся придать стопе варусную деформацию. Ортопедическую обувь рекомендуется носить еще несколько месяцев после полной нагрузки нп больную конечность.
Металлические конструкции - болты, спицы и др. обычно удаляют спустя 6—7 месяцев после оперативного вмешательства. Операции удаления металлических конструкций обычно проводятся под местным, реже внутрикостным обезболиванием. Гипсовой иммобилизации в этих случаях не требуется.
Осложнения при лечении повреждений голеностопного сустава. Лечение осложнений и их профилактика
В процессе лечения свежих и застарелых повреждений голеностопного сустава могут наблюдаться различные осложнения. Ранняя диагностика осложнений дает возможность предпринять своевременные меры к их устранению и наметить пути профилактики, что значительно улучшает результаты лечения.
Наиболее часто встречаются следующие осложнения.
Вторичное смещение отломков. Это осложнение может наблюдаться в ранние (на 10—12-й день) и поздние (1,5—2 месяца) сроки.
Причины этих осложнений в ранние сроки — спад отека голени и стопы до образования спаек между отломками, вследствие чего гипсовая повязка становится свободной и не фиксирует конечность, в поздние — прекращение гипсовой иммобилизации раньше прочного сращения отломков и разрешение полной нагрузки на больную конечность.
Лечение консервативное, но в случаях, когда оно не дает хороших результатов, следует прибегать к оперативному вмешательству.
Профилактика—своевременная контрольная рентгенография голеностопного сустава; постоянный контроль за состоянием гипсовой повязки и при нарушении целости — своевременная ее замена; прекращение гипсовой иммобилизации только после полного срастания поврежденных элементов голеностопного сустава; разрешение дозированной нагрузки на сустав поврежденной конечности с обязательным ношением ортопедической обуви.
Несращение костных элементов и связок. Причины: 1) интерпозиция мягких тканей между отломками: 2) дефекты лечения: недостаточная репозиция отломков, некачественная и недостаточная по срокам гипсовая иммобилизация, ранняя нагрузка на поврежденную конечность, неиспользование ортопедической обуви и т. д.
Лечение, как правило, оперативное. Однако при несращении небольшого фрагмента наружной или внутренней лодыжки, частичном разрыве дельтовидной, наружной боковой связок или связок межберцового синдесмоза, не нарушающих стабилизацию голеностопного сустава, возможно ограничиться ношением ортопедической обуви и эластичного бинта.
Профилактика: 1) своевременная и правильная диагностика интерпозиции мягких тканей; 2) качественная гипсовая иммобилизация; 3) ограниченная, дозированная нагрузка на больную конечность; 4) ношение в показанных случаях ортопедической обуви.
Неправильное сращение костных элементов голеностопного сустава.
Причины: 1) неточная репозиция отломков; 2) некачественная и недостаточная по срокам гипсовая иммобилизация; 3) ранняя нагрузка на больную конечность; 4) неиспользование в показанных случаях ортопедической обуви.
Лечение только оперативное. В случаях, когда сращение костных элементов голеностопного сустава происходит с небольшим смещением, не приводящим к изменению биомеханических условий и не нарушающим стабилизацию сустава, возможно консервативное лечение.
Профилактика аналогична предыдущей группе.
Осложнения, связанные с неправильной методикой операции. Эти осложнения в равной степени касаются оперативного лечения свежих и застарелых повреждений голеностопного сустава. В основном вопрос сводится к тому, производить ли восстановительную операцию или делать артродез, т. е. замыкание голеностопного сустава. Иногда правильно решить этот вопрос бывает крайне трудно, особенно если принять во внимание современный взгляд и стремление травматологов к полному восстановлению анатомических структур сустава и его функции.
Так, например, при значительных повреждениях суставного хряща и параартикулярных тканей возможно восстановление правильных биомеханических условий конечности, по это не исключает развития деформирующего артроза, которое в дальнейшем приводит к дополнительной операции - артродезу голеностопного сустава. Чтобы избежать подобной ошибки, следует особенно придирчиво относиться не только к состоянию суставного хряща и параартикулярных тканей поврежденного сустава, но и оценивать общее состояние больного, его обменные процессы, изменения во внутренних органах, возраст и т. д.
Осложнения, связанные с дефектом оперативной техники.
Наиболее частыми осложнениями этой группы являются:
а) расхождение операционной раны. Причина — отделение во время операции тонкого лоскута мягких тканей. С целью профилактики этого осложнения боковые разрезы следует производить сразу до кости так, чтобы в отодвигаемом лоскуте были сохранены все слои мягких тканей;
б) невосстановление длины наружной лодыжки и неустранение ее смещения кзади. Это может привести к рецидиву вальгусной деформации и подвывиху стопы кнаружи. Профилактикой осложнения является восстановление анатомической длины наружной лодыжки и устранение ее смещения кнаружи, кзади и кверху;
в) недостаточно прочная фиксация сопоставленных костных фрагментов, что может привести к их вторичному смещению;
г) чрезмерное стягивание болтом межберцового синдесмоза при его остеосинтезе. Это приводит к ограничению разгибания стопы. Для предупреждения этого осложнения болт следует проводить под углом 45° к продольной оси голени, а берцовые кости свинчивать в положении разгибания стопы;
д) неточное вправление подвывиха стопы. Причина — недостаточная мобилизация таранной кости и наружной лодыжки от рубцово измененной ткани и рубцово измененной капсулы голеностопного сустава, недостаточное перемещение дистального фрагмента наружной лодыжки кнутри;
е) слишком высокая или низкая остеотомия берцовых костей при неправильно сросшихся двулодыжечных аб-дукционно-инверсионпых переломах.
Для предупреждения осложнения следует заранее выбирать уровень остеотомии по скиаграммам.
Образование некрозов мягких, тканей. Причина — дефекты лечения после репозиции отломков, особенно у больных пожилого возраста. Как правило, у таких больных наблюдается некоторое вазотрофическое расстройство нижних конечностей, и травма, а затем последующая закрытая или открытая репозиция еще более нарушают трофику конечностей.
Профилактика — очень внимательное отношение к наложению гипсовой повязки и дальнейшему ведению в ней больных.
Развитие деформирующего артроза. Причина — кроме тяжелой, прямой травмы, ошибки, допущенные на всех этапах лечения больного.
Лечение зависит от степени развития деформирующего артроза: в начальных стадиях — консервативное (широкое использование грязелечения, лечебной физкультуры, массажа, физиотерапии, ортопедической обуви и щажение больной конечности); при значительном развитии осложнения, сопровождающегося сильными болями и ограничением функции сустава,— оперативное, т. е. артродез голеностопного сустава.
Профилактика — точная диагностика степени повреждения костно-связочных элементов голеностопного сустава, особенно суставного хряща. При наличии больших повреждений суставного хряща и других элементов голеностопного сустава необходимо шире ставить вопрос об артродезе сустава.
Результаты лечения больных
со свежими и застарелыми повреждениями
голеностопного сустава
Правильная оценка результатов лечения больных со свежими и застарелыми повреждениями голеностопного сустава имеет большое значение для характеристики метода лечения и выбора показаний выработки профилактических мероприятий и научно-статистических обобщений.
За основу оценки результатов лечения повреждений голеностопного сустава принимаьотся наличие и характер жалоб больного, клинические и рентгенологические данные и степень восстановления трудоспособности больного.
Результаты лечения больных со свежими повреждениями голеностопного сустава оцениваются по трехбалльной системе: хорошо, удовлетворительно и неудовлетворительно.
Заключение.
Повреждения голеностопного сустава относятся к наиболее частым видам повреждений опорно-двигательного аппарата и, несмотря на достигнутые за последнее время успехи в лечении, дают довольно высокий процент неудовлетворительных результатов. Это объясняется тем, что повреждения голеностопного сустава относятся в большинстве случаев к внутрисуставным. Голеностопный сустав по своему анатомическому строению и по взаимоотношению костных и связочных элементов очень сложен. Функция и биомеханика сустава также очень сложны и многообразны — это функции опоры, переноса тела человека в пространстве, т. е. движения. Поэтому повреждения голеностопного сустава трудны при диагностике и лечении. Вместе с тем некачественно излеченные свежие повреждения голеностопного сустава приводят к его застарелым повреждениям, что связано со значительными нарушениями анатомических соотношений элементов голеностопного сустава, его биомеханических условий и функции. Все это может привести к тяжелому осложнению — развитию деформирующего артроза.
Наиболее часто свежие и застарелые повреждения голеностопного сустава происходят в результате абдукционно-эверсионного воздействия травмирующей силы, затем следуют его повреждения в результате аддукционно-инверсионного действия травмирующей силы и, наконец, от действия прямой травмы.
При лечении свежих повреждений голеностопного сустава травматолог должен успешно решить три основные задачи:
1) правильное анатомическое восстановление поврежденных элементов голеностопного сустава;
2) удержание их до момента сращения;
3) восстановление функции сустава.
При лечении свежих повреждений голеностопного сустава ведущей методикой является консервативная. Оперативная методика применяется лишь в случаях неточного его анатомического восстановления.
Несколько погранично между консервативным и оперативным лечением свежих повреждений голеностопного сустава стоит методика лечения с применением скелетного вытяжения и чрессуставной фиксации. Эта методика применяется при наличии больших отеков и смещений элементов голеностопного сустава, которые не удается точно анатомически сопоставить и удержать консервативными методами.
Оперативные методы лечения свежих повреждений голеностопного сустава зависят от характера и тяжести повреждений и разделяются на сравнительно небольшие по объему — остеосинтез спицами отдельных костных фрагментов голеностопного сустава — и сложные восстановительные операции.
Иммобилизация после консервативного и оперативного лечения свежих и застарелых повреждений голеностопного сустава осуществляется лонгетой или циркулярной гипсовой повязкой в зависимости от вида повреждения сустава. Срок иммобилизации определяется характером повреждения сустава и методикой лечения.
В восстановительном периоде свежих и застарелых повреждений голеностопного сустава применяют лечебную физкультуру, массаж, механотерапию, бальнеотерапию, ношение специальной ортопедической обуви. Сроки нагрузки на сустав определяются характером повреждения голеностопного сустава и методикой лечения.
Осложнениями при лечении повреждений голеностопного сустава могут быть вторичное смещение отломков, несращения, неправильные сращения костных и связочных элементов голеностопного сустава, вазотрофические изменения, развитие деформирующего артроза и т. д.
Использованная литература:
Х.А. Мусалатов, Г. С. Юмашев, «Травматология и ортопедия», изд. «Медицина», 1995г.
В.Н. Гурьев «Консервативное и оперативное лечение повреждений голеностопного сустава», изд. «Медицина», 1971г.
«Руководство по хирургии», том 12 под редакцией В. Д. Чаклина, изд. «Медгиз», 1960г.
«Новые решения актуальных проблем в травматологии и ортопедии» (РГМУ), изд. «Эликта принт», 2001г.
Л.Н. Анкин, В.Б. Левицкий «Принципы стабильно-функционального остеосинтеза»
И. А. Мошкович «Оперативная ортопедия», изд. «Медицина», 1983г.
41
МОНИКИ
Факультет усовершенствования врачей.
РЕФЕРАТ.
Тема: Переломы лодыжек,
повреждения голеностопного сустава.
Выполнил: Петров П. В..
Москва, 2003г
Похожие работы
... наличием параллельной суставной шели и ровных костных поверхностей, образующих сустав. Это достигается иммобилизацией или хирургической коррекцией. В большинстве случаев повреждения голеностопного сустава хорошо поддаются консервативному лечению. Начальным показанием к оперативному лечению служит невозможность удержания таранной кости в анатомически правильном положении по отношению к кост ...
... 2 мес. В последующем, если выявится несостоятельность связочного аппарата коленного сустава, производится пластическое восстановление его. Раздел 2. Физическая реабилитация при повреждениях коленного сустава 2.1. Перелом надколенника 2.1.1. ЛФК Занятия лечебной гимнастикой проводят 2-3 раза в день. Продолжительность занятий в первые 2-3 дня составляет 10-15, в дальнейшем - 20-30 мин ...
... регенерации костной ткани обрабатывают долотом, делая на них насечки по типу еловой шишки. Оперативному лечению также подвергаются неправильно сросшиеся диафизарные переломы бедренной кости с нарушением функции нижней конечности. Операция в этом случае заключается в разъединении фрагментов, вскрытии костно-мозговой полости фрагментов, после чего проводится остеосинтез металлическим стержнем. В ...
... группы более значительно возросли темп шагов и расчетная скорость ходьбы. Все это свидетельствует о том, что достигнутый в результате физической реабилитации уровень физической подготовленности больных после лечения травм голеностопного сустава способствовал приобретению более устойчивых навыков ходьбы. В целом по окончании педагогического эксперимента 7 пациентов эконтрольной группы ходили ...
0 комментариев