Навигация
2. ПАТОФИЗИОЛОГИЯ
Большая часть информации, касающейся патофизиологии астмы, получена при патологоанатомических исследованиях. Легкие при этом вздуты и бледны, при сдавливании их не удается коллабировать. Во многих бронхах крупного и среднего калибра видны вязкие слизистые пробки. При микроскопическом исследовании обнаруживаются клетки слущенного эпителия слизистой оболочки бронхов, отек последней, гипертрофия и гиперплазия гладких мышц бронхов и бронхиол. Нередко отмечается инфильтрация подслизистого слоя эозинофилами.
Сочетание отека слизистой оболочки, бронхоспазма и наличия слизистых пробок приводит к обструкции, что обусловливает повышение сопротивления в дыхательных путях и захват газа. Различные степени обструкции, ателектаза и снижение эластичности бронхолегочной ткани обусловливают вентиляционно-перфузионные нарушения. Вследствие перфузии плохо вентилируемых участков легкого возникает гипоксия. На ранних стадиях тяжелой астмы напряжение СО2 обычно бывает ниже нормы из-за компенсаторной гипервентиляции. По мере увеличения обструкции уменьшается количество адекватно перфузируемых и вентилируемых альвеол, что способствует задержке СО2. "Нормальное" РС02 в 40 мм рт. ст. при астматическом состоянии может указывать на утомление дыхательной мускулатуры и начинающуюся дыхательную недостаточность.
Ацидоз является следствием, как гипоксии, так и гиперкапнии. Как и гипоксия, ацидоз приводит к вазоконстрикции, легочной гипертензии, перенапряжению правого сердца, а иногда к сердечной недостаточности.
Младенцы с астмой имеют более выраженную респираторную симптоматику и более чувствительны к дыхательной недостаточности. Этому способствуют следующие анатомические и физиологические факторы:
1) повышенная сопротивляемость периферических дыхательных путей;
2) уменьшение давления эластической (обратной) тяги и раннее закрытие дыхательных путей;
3) неполноценные коллатеральные вентиляционные каналы;
4) нестабильный реберный каркас и механически неполноценная диафрагма.
Наиболее важным легочным поражением, связанным с бронхиолитом, является бронхиолярная обструкция, характеризующаяся отеком подслизистого слоя, перибронхиолярной клеточной инфильтрацией, образованием слизистых пробок и наличием внутрипросветных продуктов тканевого распада. Эти патологические изменения приводят к сужению просвета мелких бронхов и бронхиол, повышая сопротивление дыхательных путей и усиливая свистящие хрипы. Степень обструкции в различных областях легких неодинакова, т. е. наряду с пораженными бронхами и бронхиолами имеются и непораженные. Однако нормальный газообмен в легких нарушается. Основным результатом аномального газообмена является гипоксия, при которой плохо вентилируемые альвеолы продолжают хорошо перфузироваться (вентиляционно-перфузионный дисбаланс). Вследствие гипоксии возникает компенсаторная гипервентиляция, которая является более чувствительным показателем уменьшенного напряжения кислорода, чем цианоз. При нетяжелом бронхиолите задержка СО2 не возникает, но в более серьезных случаях, когда нарушается функция большего числа альвеол, появляются гиперкапния и дыхательный ацидоз. Задержка СО2 ассоциируется с частотой дыхания более 60 минут; с повышением частоты дыхания она пропорционально увеличивается.
После рождения бронхолегочная дисплазия может быть разделена на четыре стадии: 1) острый респираторный дистресс (2—3 дня): 2) легочная регенерация (4—10 дней): 3) переход в хроническое заболевание (10—30 дней): 4) хроническое заболевание (более 1 месяца). Каждая последующая стадия не слишком четко отделяется от предыдущей, т. е. отмечается значительный феномен "наложения". Более того, очень немногие дети проходят через все стадии. Обсуждение патофизиологии всех названных стадий выходит за рамки этой главы. Хроническая форма БЛД характеризуется следующим: наличием участков фокальной альвеолярной эмфиземы, которые иногда сливаются в более обширные кистозные области; ателектазом; гипертрофией перибронхиолярных гладких мышц; метаплазией слизистой оболочки, сужающей просвет многих мелких дыхательных путей и нарушающей транспорт слизи; фиброзом наружного слоя слизистой оболочки; интерстициальным отеком; сосудистыми изменениями, приводящими к легочной гипертензии. Эти патологические изменения приводят к уменьшению эластичности легких, повышению легочного сопротивления и разным степеням гипоксии и гиперкапнии. По мере роста ребенка и ослабления патологических процессов, количество легочной ткани с нормальной архитектоникой увеличивается. Потребность в кислороде снижается, но она может возрастать во время кормления, при физической активности или при респираторной инфекции. Некоторая степень легочных нарушений может сохраняться в течение нескольких лет.
3. КЛИНИЧЕСКИЕ ПРИЗНАКИ
Шумное (свистящее) дыхание является отличительной чертой астмы и наблюдается практически у каждого ребенка, поступающего в ОНП с этим диагнозом. Однако возможны и исключения: 1) при крайне выраженном дыхательном дистрессе, когда легкие ребенка настолько "сдавлены", что в дыхательных путях отсутствует достаточное для возникновения слышимых хрипов движение воздуха; 2) при постоянном непродуктивном кашле, а также в случае, когда ребенок "заходится" от кашля и связанных с ним усилий. В последнем случае у многих обследуемых выявляются характерные для астмы нарушения легочной функции; такие дети поддаются лечению бронходилататорами.
Приступы астмы могут носить острый характер или развиваются постепенно. Контакт с аллергенами или веществами, раздражающими бронхи, вызывает острый приступ астмы, который, вероятнее всего, обусловлен спазмом крупных дыхательных путей. Вирусная инфекция верхних дыхательных путей обычно вызывает менее острые приступы с постепенным увеличением частоты и выраженности кашля и свистящих хрипов в течение нескольких дней.
Другие признаки и симптомы астмы (помимо свистящего дыхания и кашля) включают тахипноэ, одышку с увеличением продолжительности выдоха и использованием дополнительной дыхательной мускулатуры, цианоз, гиперинфляцию, тахикардию, боли в животе, ощущение "сдавленности" груди, плохую переносимость физической нагрузки, "повторные переохлаждения груди", "рецидивирующий" или "хронический" бронхит или "повторную пневмонию".
При осмотре отмечается вздутость грудной клетки, а при аускультации — перкуторный коробочный тон. Бочкообразная деформация грудной клетки предполагает хроническую и тяжелую астму. Обращают на себя внимание экспираторные свистящие хрипы; иногда подобные хрипы хорошо слышны и на вдохе. Могут присутствовать и музыкальные хрипы. При осмотре ребенок беспокоен, у него отмечается тахикардия и учащенное дыхание. Если ребенок находится в состоянии крайне выраженного респираторного дистресса, то свистящее дыхание может отсутствовать, как уже упоминалось выше. Для облегчения дыхания ребенок сидит, согнувшись, опершись на руки. Цианоз может быть достаточно очевидным. В связи с гиперинфляцией легких и уплощением диафрагмы могут пальпироваться печень и селезенка. При успешном лечении улучшается цвет кожных покровов и появляется свистящее дыхание, что означает восстановление движения воздуха в легких.
Бронхиолит обычно возникает у детей при контакте с членами семьи, имеющими инфекцию верхних дыхательных путей. У заболевшего ребенка первыми появляются признаки этой инфекции — чиханье, прозрачное отделяемое из носа, что сопровождается повышением температуры тела (38—39 °С) и снижением аппетита. В течение нескольких дней развиваются симптомы поражения нижних дыхательных путей — одышка, тахипноэ, межреберная ретракция, свистящее дыхание и цианоз. В более тяжелых случаях симптоматика может появиться быстрее (в течение нескольких часов).
При осмотре ребенка с бронхиолитом, как правило, отмечаются учащенное дыхание, респираторный дистресс (от слабого выраженного до тяжелого; число дыханий от 60 до 80 в минуту), трепетание крыльев носа и использование дополнительной дыхательной мускулатуры при межреберной ретракции. Цианоз может отсутствовать, однако значительные нарушения газообмена наблюдаются и в его отсутствие. Амплитуда дыхания резко снижена из-за постоянного растяжения легких захваченным воздухом. Часто прослушиваются диффузные нежные и (или) музыкальный хрипы и шумы; фаза выдоха может быть более продолжительной при явно свистящем дыхании. Едва слышимые дыхательные шумы являются признаком надвигающейся тяжелой дыхательной недостаточности. Печень и селезенка могут пальпироваться ниже реберного края, что вызывает подозрение на гепатоспленомегалию; однако их положение обусловлено смещением диафрагмы книзу вследствие гиперинфляции легких. Часто налицо признаки дегидратации, обычно вызванной недостаточным пероральным поступлением воды, что связано с респираторным дистрессом.
В первые 48—72 часа после возникновения кашля и одышки у младенцев наблюдается критическое состояние. Вскоре после этого периода наступает улучшение, а через несколько дней — обычно полное выздоровление.
У младенцев с БЛД часто появляются клинические признаки бронхиолита и астмы, которые описаны в случае вирусной инфекции. Иногда у них наблюдаются симптомы легочного отека, включая тахипноэ, тахикардию и свистящее дыхание. Поначалу заболевание может показаться нетяжелым, однако состояние ребенка может быстро ухудшиться ввиду отсутствия легочного резерва. У многих таких детей бронхи находятся в гиперреактивном состоянии, поэтому клиническое улучшение у них достигается с помощью бронходилататоров. Диуретики способны улучшить состояние тех детей, у которых свистящее дыхание обусловлено отеком легкого.
Похожие работы
... таким способом, чтобы он проникал в дыхательные пути больного. Кроме того, при очень тяжелой астме аэрозольный препарат может не достигать всех отделов бронхиального дерева, как в случае системного применения медикаментов, распространяющихся с кровью. До начала лечения и после каждого применения адренергетиков осуществляется тщательный контроль частоты пульса и дыхания: а также аускультативных ...
... повышенную прозрачность ткани легкого; · горизонтальное положение ребер; · низкое расположение диафрагмы. Важно подчеркнуть, что в педиатрической практике необходима ранняя диагностика заболеваний, которые характеризуются обструктивными нарушениями. Именно такой подход позволяет осуществить рациональную терапию, поскольку происхождение БОС определяет необходимость ...
... ревматизма обусловила значительное снижение заболеваемости — до 0Д8 на 1000 детского населения. В разработку проблемы детского ревматизма внесли большой вклад отечественные педиатры В. И. Молчанов, А. А. Кисель, М. А, Скворцов, А. Б. Воловик, В. П. Бисярина, А. В. Долгополова и др. Эпидемиология, Установлена связь между началом заболевания и перенесенной стрептококковой инфекцией, в основном в ...
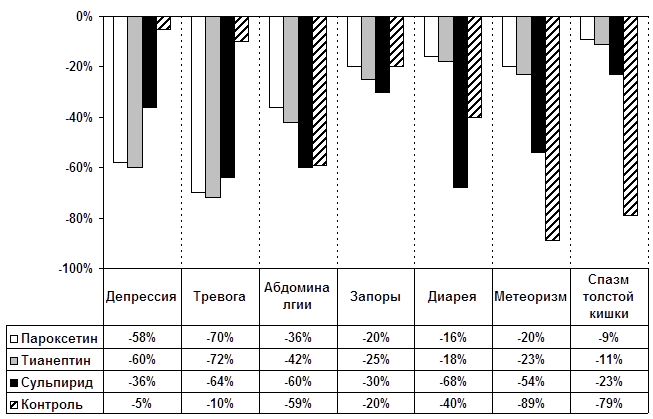
... запоры и упорные, монотонные абдоминалгии в проекции толстой кишки. Различия между СРК и другими изученными органными неврозами реализуются также и на уровне коморбидных соотношений функциональных расстройств ЖКТ как с личностными (непрерывная динамика в рамках психосоматического развития), так и психопатологическими (аффективными и тревожными) расстройствами. Переходя к обсуждению личностной ...
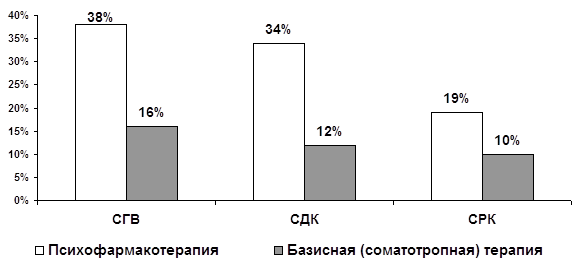
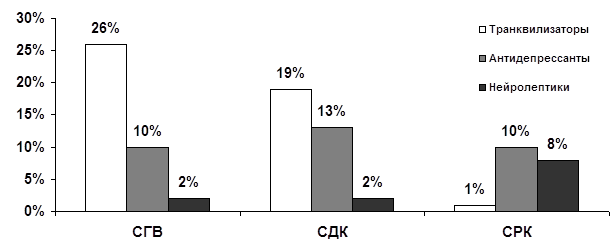
0 комментариев