Навигация
Хронічні неспецифічні захворювання бронхолегеневої системи
2. Хронічні неспецифічні захворювання бронхолегеневої системи
2.1 Хронічний бронхіт
Хронічний бронхіт — ураження бронхіального дерева з перебудови секреторного апарату слизової оболонки, розвитком запального процесу і склеротичними змінами в глибоких шарах бронхіальної стінні»проявами яких є продуктивний кашель, постійні різнокаліберні хрипи в легенях (не менше ніж 3 міс) та наявність загострень не менше НІЖ 2 рази на рік протягом 2 років.
Хронічний бронхіт у дитячому віці частіше є вторинним і розвинеться при інших хронічних захворюваннях легень: муковісцидозі, бронхолегеневій дисплазії, вроджених вадах розвитку бронхів і легень. Як самостійне захворювання первинний хронічний бронхіт діагностується частіше в дітей старшого віку та підлітків.
Критерії діагностики:
Анамнестичнії наявність тривалих (протягом 2—3 міс) загострень бронхіту не менше ніж 2 рази на рік за останні 2 роки; скарги на по-втійний (протягом 9—10 міс) вологий кашель; дані про активне чи пасивне куріння; обтяжена спадковість щодо бронхолегеневих захворювань; Проживання в екологічно несприятливих зонах.
Клінічні:
респіраторний синдром: продуктивний кашель з виділенням влизистого чи слизисто-гнійного мокротиння під час загострення; ІШіїель зберігається і під час стійкого клінічного благополуччя, легко провокується змінами фізико-хімічних властивостей повітря, псивемоційними факторами, фізичним навантаженням, інфекціями;
бронхолегеневий синдром: стійкі вологі різнокаліберні хрипи в Яігенях (частіше дифузні) на фоні жорсткого дихання;
—симптоми хронічної інтоксикації різного ступеня, з періодич ним підвищенням температури тіла до фебрильних цифр при загост ренні і до субфебрильних — у період ремісії.
Параклінічні:
рентгенографія органів грудної клітки: посилення бронхо-судинно-Щ Шлунка та стійка деформація локального чи дифузного характеру;
бронхоскопія: картина катарального, катарально-гнійного ен-Двбронхіту під час ремісії та гнійного при загостренні процесу;
бронхографія: зміни ходу бронхів, їх просвіту з розширенням jilllloro ступеня в дистальних відділах;
загальний аналіз крові: незначний лейкоцитоз з ознаками запа-ЇІИИй або відсутність зрушень в період ремісії, нейтрофільний лейкоцит збільшення ШОЕ при загостренні;
дослідження мокротиння: підвищення кількості сегментоядер-II MX Нейтрофілів і еозинофілів, зменшення кількості макрофагів, зниження рівня секреторного IgA;
біохімічне дослідження крові: диспротеїнемія, гіпогаммаглобулінемія, позитивний С-реактивний білок;
• бронхо-альвеолярний лаваж: підвищення вмісту альфа-1-анти-Іротипяи, зменшення поверхнево-активних властивостей сурфактан-Щі Підвищення кількості нейтрофілів, еозинофілів, зменшення кількості альвеолярних макрофагів, лізоциму, позитивні результати бактеріологічного дослідження з виділенням переважно грампозитивної мікрофлори;
— функція зовнішнього дихання: змішаний характер порушень а переважанням обструктивних змін легеневої вентиляції;
Диференціальну діагностику проводять з бронхіальною астмою, туберкульозом легень, між первинною та вторинною формами хроніч ного бронхіту.
Приклад діагнозу: Муковісцидоз, легенева форма, хронічний гнійний бронхіт, праворуч у нижній частці циліндричні бронхоекта зи, ДН II, період загострення.
Лікування. Період загострення:
При токсикозі І ступеня — загальний режим; при токсикозі П ступеня — постільний режим.
Дієта — високобілкове харчування, свіжі овочі, фрукти, соки, Обмежити вуглеводи та сіль до половини потреби.
Антибактеріальна терапія залежно від виділеної флори та її чут ливості.
Фізіотерапія: УВЧ, мікрохвильова терапія, електрофорез з роп чинами платифіліну, міді сульфату, нікотинової кислоти, кальці ні хлориду. Аерозольтерапія: при катаральному ендобронхіті — ультри звукові інгаляції натрію хлориду, натрію гідрокарбонату, калію йо диду. При гнійному ендобронхіті — трипсин, хімотрипсин, ацетил цистеїн, інгаляції антисептиків, антибіотиків.
Бронхоскопічна санація (при гнійному ендобронхіті) розчини ми фурациліну, поліміксину, ацетилцистеїну.
Муколітики та експекторанти: бромгексин, фіцимуцин, лазол ван, 3 % розчин калію йодиду.
Усунення бронхообструктивного синдрому: теофілін і теопек.
Вібраційний масаж і постуральний дренаж.
Лікувальна фізична фізкультура, дихальна гімнастика за щад ною схемою.
Вітамінотерапія.
Симптоматична терапія. II. Період ремісії.
За наявності кашлю — муколітики та експекторанти: бромгвк син, мукалтин, терпінгідрат, пертусин.
Фітотерапія: збір за Чистяковою (корінь дев'ясилу, квітки кя лендули — по ЗО г, Лист подорожника, трава чебрецю, лист мати ft мачухи — по 50 г) — 1 столова ложка на 200 мл води, вживати по 50 МЛ 5—б разів на добу протягом 4—6 тиж; грудний збір № 1, № 2, № 3.
Постуральний дренаж і вібраційний масаж.
Лікувальна фізична культура (комплекс відновлювального іш ріоду, потім тренувальний комплекс).
Дихальна гімнастика (за Токаревим, за Стрельниковою), респіраторно-звукова гімнастика.
Вітамінотерапія.
Фізіотерапія: ультрафіолетове опромінення грудної клітки, індуктотермія надниркових залоз, електрофорез з лідазою.
Загальний масаж.
Неспецифічна імуномодуляція: екстракт елеутерококу, настоянка китайського лимоннику, настоянка аралії, настоянка женьшеню, апілак.
Специфічна імуностимуляція: рибомуніл, ІРС-19, імудон, бронхо-мунал, продигіозан, бронховаксон.
Санаторне лікування (кліматотерапія).
Санація хронічних вогнищ інфекції ЛОР-органів, лікування Кишкового дисбактеріозу.
Диспансеризація: огляд педіатра— 2—4 рази на рік; отоларинголога, стоматолога — 2 рази нарік; дитячого хірурга, пульмонолога — 8 рази на рік.
Оперативне лікування показане дітям з однобічними бронхо-f (стазами при резистентності до консервативної терапії.
Хронічний облітеруючий бронхіоліт
Хронічний облітеруючий бронхіоліт — хронічне запальне захворювання бронхів вірусного або імунопатологічного походження, що ІИНикає внаслідок облітерації бронхіол і артеріол однієї чи кількох Ділянок легень та призводить до порушення легеневого кровообігу і розвитку емфіземи.
Класифікація хронічного облітеруючого бронхіоліту:
Фази патологічного процесу: загострення, ремісія.
Форми облітеруючого бронхіоліту: тотальний однобічний, вогнищевий однобічний, вогнищевий двобічний, частковий.
Критерії діагностики:
Анамнестичні: тяжкі респіраторні вірусні інфекції з обструктивним синдромом.
Клінічні: стійкі дрібні вологі хрипи на фоні ослабленого дихання; ріцидивуючий бронхообструктивний синдром. Параклінічні:
рентгенографія органів грудної клітки: однобічне ослаблення Легеневого малюнка, зменшення розмірів легеневого поля;
бронхографія: незаповнення контрастом бронхів на рівні генерації б—6-го порядку і нижче, виражене зниження легеневої перфузії в іонах патологічного процесу.
Принципи лікування: 1. Корекція дихальної недостатності. %, Антибактеріальна терапія.
8 Глюкокортикоїди в аерозолях та парентерально (із розрахунку 8 мг на 1 кг маси тіла) за показаннГепаринотерапія.
Симптоматична терапія.
Фізіотерапія.
Постуральний дренаж і гімнастика.
Бронхоскопічні інстиляції за показаннями.
2.2 Спадкові захворювання та вади розвитку бронхів і легень
Ідіопатичний гемосидероз легень — це стан, що характеризується відкладенням у легенях заліза у вигляді гемосидерину (первинного або вторинного походження) з ураженням дрібних судин легень ти міжальвеолярних стінок. Захворювання віднесено до групи аутосом но-рецесивних фенотипів.
Синдром Картагенера — це спадкова патологія та вада розвитку ;і тріадою симптомів: зворотне розташування внутрішніх органів (situ* inversus), хронічна бронхолегенева патологія, синусоринопатія. Відно сений до захворювань з аутосомно-рецесивним типом спадковості а 50 % пенетрантності патологічного гена.
Первинна легенева гіпертензія — це захворювання, при якому май місце підвищення тиску в легеневій артерії з ізольованою гіпертрофією міокарда правого шлуночка, не пов'язане з якоюсь вродженою чи на бутою патологією серця і легень. Захворювання успадковується за ауто сомно-домінантним типом.
Дефіцит альфа-1-антитрипсину — це генетично детермінована недостатність (або відсутність) ферменту альфа-1-антитрипсину, що про являється протеолітичною дією на легеневу тканину з розвитком пай лобулярної емфіземи. Успадковується за аутосомно-рецесивним типом і
Ідіопатичний фіброзуючий альвеоліт (Синдром Хаммена—Річа) — первинно хронічне захворювання невідомої етіології з локалізацією основного процесу в інтерстиції легень, який при прогресуванні призводить до дифузного легеневого фіброзу.
Принципи лікування:
Глюкокортикоїди.
Терапія інфекції за загальними правилами.
Підтримання дренажної функції бронхів.
Симптоматична терапія.
Вітамінотерапія.
Антигістамінні препарати.
Десферал (внутрішньовенно краплинно) із розрахунку 50—70 № на 1 кг маси тіла на добу (при гемосидерозі).
Імунодепресанти (при гемосидерозі).
Альфа-адреноблокатори, теофілін (при легеневій гіпертензії),
Інгібітори протеаз (при дефіциті альфа-1-антитрипсину).
Хірургічне лікування бронхоектазів. ями.
Використана література
1. Педіатрія: Навч. посібник / О.В. Тяжка, О.П. Вінницька, Т.І. Лутай та ін.; За ред. проф. О.В. Тяжкої. — К.: Медицина, 2005. — 552 с.
Похожие работы
... ів України. – Київ, 2003. – С.312. (Внесок дисертанта: проведено визначення каталази в крові хворих і підготовлено матеріал до друку) АНОТАЦІЯ Поліянц І.В. Патофізіологічні механізми пневмонії на різних етапах її розвитку. – Рукопис. Дисертація на здобуття наукового ступеня кандидата медичних наук за фахом 14.03.04 – патологічна фізіологія. Одеський державний медичний університет МОЗ Укра ...
... відповідно до сучасного протоколу в подальшому була менш ефективною, ніж у дітей з їх відсутністю (табл. 4) Таблиця 4. Ефективність терапії дітей, хворих на бактеріальну пневмонію залежно від наявності факторів ризику тяжкого перебігу захворювання Фактори ризику Дні лікування/ показники ефективності 3-й день 7-й день ARR% RRR, %, 95% СІ NNT, 95% СІ ARR% RRR, ...
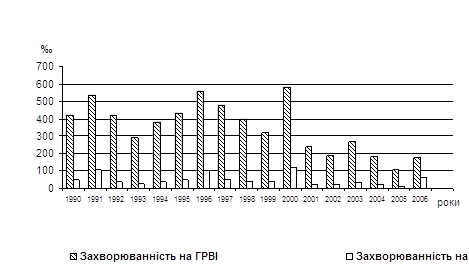
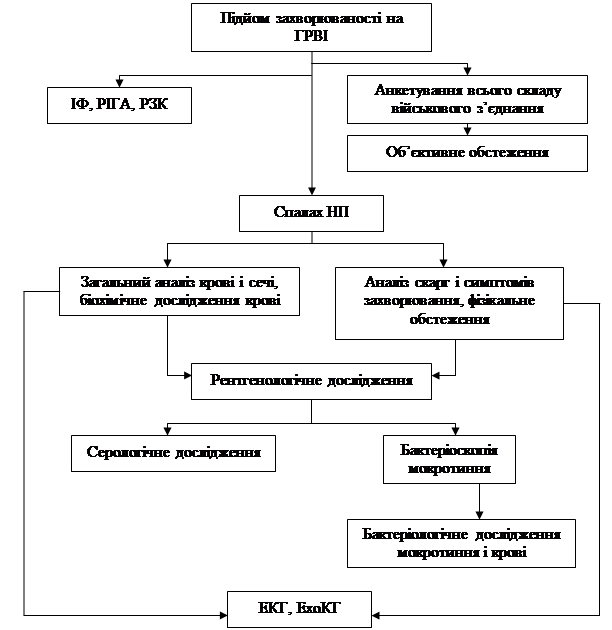
... XV з’їзду терапевтів України. – Київ. – 21-23 квітня 2004 р. – С. 89-90. АНОТАЦІЯ Слєсаренко О.П. Оптимізація діагностики і профілактики спалахів негоспітальної пневмонії, що виникає на тлі гострих респіраторно-вірусних інфекцій серед військовослужбовців строкової служби. – Рукопис. Дисертація на здобуття наукового ступеня кандидата медичних наук за спеціальністю 14.01.27 – пульмонологія. - ...
... шляхів – лаваж дихальних шляхів на фоні ШВЛ. Лікування бронхоспазму – залежить від рівню А/т. після ліквідації брохоспазму аерозольним чи довенним введенням 1%-0,1–0,0 мл р-ну атропіну чи бета-адреностимуляторів починають інтенсивну терапію аспіраційного пневмоніту, не дивлячись на світлий проміжок. На протязі перших годин 150,0–200,0 мл р-ну натрію гідрокарбонату, преднізолон 60–90 мг довенно, ...
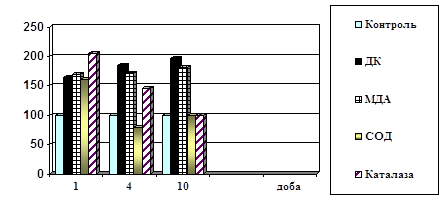

0 комментариев