Навигация
Клиника и диагностика синдрома острого повреждения легких
2. Клиника и диагностика синдрома острого повреждения легких
В 1992 г. на Американо-Европейской согласительной конференции был сформулирован подход к ОРДС как форме (и до определенной степени стадии) острого паренхиматозного повреждения легких. Через два года (1994 г.) на подобной же конференции критериями ОПЛ и ОРДС были определены следующие признаки:
- острое начало;
- двусторонняя инфильтрация на фронтальной рентгенограмме легких;
- нарушение оксигенации крови в легких: PO2/FiO2 меньше 300 мм рт. ст. для ОПЛ, меньше 200 мм рт. ст. для ОРДС;
- ДЗЛК < 18 мм рт. ст.
В связи с тем, что данный подход является довольно упрощенным, в практической работе используют и другие диагностические признаки, объединяемые в специальные шкалы. Например, критериями оценки по шкале J.F. Murrey являются данные рентгенологического исследования легких, глубина расстройств дыхательной функции по коэффициенту оксигенации PaO2/FiO2, величина ПДКВ в см вод. ст. и статическая податливость легких в мл/см вод. ст. (табл. 1). Основная цель этой шкалы – объективизация оценки выраженности функциональных изменений при синдроме острого легочного повреждения, в том числе при проведении больному респираторной поддержки в режиме принудительной ИВЛ.
Таблица 1
Градация функциональных изменений по J.F. Murrey и соавт. (1988)
| Балл | РаО2/FiO2, торр | Рентгенография | ПДКВ, см вод. ст. (больной на ИВЛ) | Податливость, мл/см вод. ст. |
| 0 | >300 | Нет | <6 | >80 |
| 1 | 229-225 | 1 квадрант | 6-8 | 79-60 |
| 2 | 224- 175 | 2 квадранта | 9-11 | 59-40 |
| 3 | 174-100 | 3 квадранта | 12-14 | 39-20 |
| 4 | <100 | 4 квадранта | >14 | <20 |
Примечание: 0 – повреждения нет
2,5 – умеренное повреждение
> 2,5 тяжелый синдром острого повреждения легких
Клинические факторы риска развития ОПЛ (табл. 2) можно разделить на две группы: а) связанные с прямым повреждением легких (аспирация, диффузная легочная инфекция, утопление, контузии легких), б) вызывающие непрямое повреждение легких (сепсис, гипотензия, тяжелая неторакальная травма, гиперперфузия, искусственное кровообращение и др.).
Таблица 2
Факторы риска острого повреждения легких (ОРДС)
| Прямые | Непрямые |
| Аспирация | Сепсис |
| Пневмония | Тяжелая неторакальная травма |
| Контузия легких | Массивные гемотрансфузии |
| Ингаляционные повреждения | Острый панкреатит |
| Жировая эмболия (множественные переломы двух и более трубчатых костей) | Ожоги |
| Геморрагических шок Передозировка некоторых лекарственных препаратов (опиаты, барбитураты) ДВС |
Пациенты с ОРДС вследствие прямого повреждения легких имеют, как правило, лучший клинический прогноз, чем те, у которых патологический процесс носит системный характер.
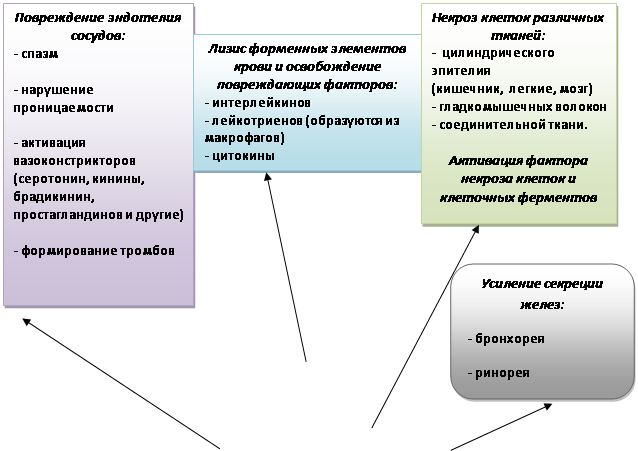
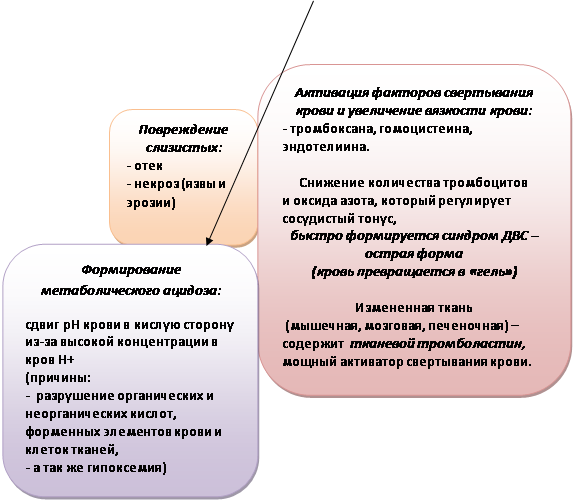
Прямые факторы риска развития ОПЛ и ОРДС инициируют воспалительный каскад в легких либо путем ингаляционного повреждения, либо путем эмболизации микрососудистого русла (амниотическая эмболия). Все это непосредственно повреждает альвеолокапиллярную мембрану. Проявления ОРДС зависят от тяжести начального повреждения легких, общих резервов больного и развития ятрогенных осложнений (аспирация желудочным содержимым, баротравма, токсическое действие кислорода).
При системном повреждении микроциркулятороного русла воспалительный процесс в легких может рассматриваться как одно из проявлений системной воспалительной реакции (СВР).
Особенности нарушений легочного газообмена и общая клиническая картина примерно соответствуют морфологическим изменениям в легочной паренхиме, а потому определяют стадийность развития ОПЛ. Морфологически процесс развития часто разделяют на три стадии: экссудативную, пролиферативную и фиброзную. Клинические симптомы ОПЛ неспецифичны и могут быть представлены нарастающей одышкой и признаками гипоксии с повышением давления на вдохе, прогрессирующей инфильтрацией на рентгенограмме легких, артериальной гипотензией неясного происхождения, которые выявляются через 12-24 ч после действия этиологического фактора. Реже это легочное осложнение развивается в первые часы (аспирация кислого желудочного содержимого), но еще реже спустя 2-3 суток после воздействия повреждающих факторов на легкие больного.
Похожие работы
... развития инфекционно-токсического шока, гиповолемического шока, острой дыхательной недостаточности, полиорганной недостаточности и обострением течения сопутствующих заболеваний. На догоспитальном этапе в оказании экстренной медицинской помощи чаще нуждаются больные с менигококковой инфекцией, острой кишечной инфекцией, тяжелыми и осложненными формами гриппа, дифтерией, малярией, ботулизмом, ...
... дезинтеграция метаболических процессов, участвующих в формировании долговременной адаптации, усугубляется феноменом взаимного отягощения. Наиболее клинически манифестированным проявлением третьего периода травматической болезни – периода максимального развития осложнений - является синдром полиорганной недостаточности. Причинами ее являются длительная гипотензия, массивные гемотрансфузии, ...
... попадании в организм пищевого аллергена. В каждой форме доминируют свои признаки, которые заложены в названии. После анафилактического шока развиваются осложнения: · Острый миокардит · Гломерулонефрит · ДВС- синдром · Инфаркт миокарда · Гемолитическая анемия · Менингоэнцефалит · Арахноидит · Полиартрит · Параличи и парезы из-за тромбозов сосудов мозга · ОПН Причины смерти ...
... . Предельно допустимым является максимальное пиковое давление паузы вдоха около 35 см Н2О. 4. Обоснованное использование фармакологическое угнетения сознания и мышечного тонуса пациента с обязательным мониторингом состояния больного. При этом руководствуются показателями доставки кислорода, степенью гипоксемии, переносимостью данного режима ИВЛ. При терапии ОРДС в последние годы все шире ...


0 комментариев