Навигация
Лечение раненых с огнестрельными переломами костей конечностей на этапах медицинской эвакуации
3.3. Лечение раненых с огнестрельными переломами костей конечностей на этапах медицинской эвакуации
Доврачебная медицинская помощь
На поле боя военнослужащие оказывают само- и взаимопомощь; первую медицинскую помощь оказывают санитар и санитарный инструктор. Она включает остановку наружного кровотечения, обезболивание, наложение защитной повязки, иммобилизацию конечности подручными и табельными средствами. Обученные санитарные инструкторы в наиболее тяжелых случаях начинают противошоковую терапию путем подкожного введения кровезаменителей из пластиковых пакетов. От своевременного и правильного оказания первой помощи зависит жизнь пострадавшего.
Показания и способы транспортной иммобилизации
Транспортная иммобилизация является важным средством профилактики травматического шока, ранних инфекционных
3. Лечение раненых и пострадавших с боевыми повреждениями конечностей на этапах медицинской эвакуации
осложнений и вторичных кровотечений. Следует помнить, что обезболивание и иммобилизация дают выраженный психотерапевтический эффект. Транспортную иммобилизацию поврежденных конечностей выполняют табельными шинами.
Показания: переломы костей, повреждения суставов, повреждения магистральных сосудов и нервных стволов, обширные повреждения мягких тканей, обширные ожоги и отморожения.
Транспортную иммобилизацию осуществляют с соблюдением следующих правил.
1.Следует максимально сокращать срок от момента ранения
до наложения транспортных шин, по возможности нужно выполнять иммобилизацию непосредственно на месте травмы.
2.Наложению транспортных шин должно предшествовать введение обезболивающих средств.
3.Транспортные шины следует накладывать поверх обуви и одежды.
4.Раны необходимо защищать асептической повязкой до фиксации транспортной шиной.
5.При артериальном кровотечении из раны кровоостанавливающий жгут следует накладывать непосредственно выше раны, после чего транспортные шины фиксировать так, чтобы, во-первых, жгут был хорошо виден и, во-вторых, при необходимости его можно было снять, не нарушая иммобилизации конечности.
6.Шина перед наложением должна быть подогнана по размеру и форме поврежденной конечности и отмоделирована так, чтобы конечность была фиксирована в среднефизиологическом положении, обеспечивающем максимальное расслабление мышц.
7.Проволочную лестничную или фанерную шину перед применением выстилают заранее приготовленной ватно-марлевой прокладкой, а при оказании помощи на поле боя или на месте происшествия для этого используют подручный материал (трава, сено). Это предотвратит сдавление мягких тканей и образование пролежней, а в холодное время года — контактные отморожения.
Между шиной и костными выступами (лодыжки, мыщелки, гребни подвздошных костей) помещают ватно-марлевые подушечки или другие мягкие прокладки.
8.При осуществлении транспортной иммобилизации следует обездвиживать по крайней мере 2 смежных сустава, а при переломах бедренной и плечевой костей — 3 сустава.
9.Транспортные шины фиксируют к поврежденной конечности равномерными турами марлевого или бязевого бинта, бинтование не должно быть тугим, чтобы не нарушить кровообращение в конечности. В местах, где бинт может сползти, перекресты туров бинта следует крепить швами или булавками. Для фиксации шины Дитерихса используют косынки, брючные и поясные ремни.
10.В холодное время года иммобилизированную конечность нужно укутать.
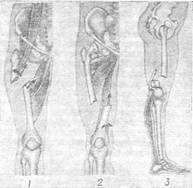
Для иммобилизации верхней конечности используют лестничные, фанерные шины, косынки. При повреждениях плечевого сустава, плечевой кости и локтевого сустава применяют длинную лестничную шину, которую накладывают от кончиков пальцев до противоположного плечевого сустава и фиксируют к туловищу бинтом, косынкой или ремнем. Поврежденное предплечье и лучезапястный сустав иммобилизируют короткой лестничной шиной от кончиков пальцев до верхней трети плеча; при повреждениях кисти используют фанерную шину до локтевого сустава. В этих случаях верхнюю конечность подвешивают на бинте или ремне. При транспортной иммобилизации верхней конечности плечо должно быть приведено к туловищу, локтевой сустав согнут под углом 90°, предплечье — в среднем положении между супинацией и пронацией, кисть — в положении тыльной флексии, что достигается с помощью ватно-марлевого валика, вложенного в ладонь раненого. При повреждениях тазобедренного сустава, бедренной кости и коленного сустава иммобилизацию осуществляют шиной Дитерихса или 3 длинными лестничными шинами: по задней поверхности от пальцев стопы до середины спины, по внутренней — до промежности и по наружной поверхности поврежденной конечности до подмышечной впадины (рис. 3.2, 3.3).
При повреждениях голени и голеностопного сустава для иммобилизации накладывают 3 лестничные шины от кончиков пальцев стопы до верхней трети бедра по задней, наружной и внутренней (до промежности) поверхности нижней конечности. Иммобилизацию стопы осуществляют 2 лестничными шинами (по
3. Лечение раненых и пострадавших с боевыми повреждениями конечностей на этапах медицинской эвакуации задней поверхности от пальцев стопы до коленного сустава, по наружной и внутренней поверхности после U-образного изгиба второй шины).
При повреждении нижней конечности транспортные шины моделируют таким образом, чтобы стопа находилась под углом 90°, а коленный сустав — 170°. За последние годы создан ряд современных иммобилизирующих устройств. Одним из таких устройств являются носилки иммобилизирующие.
При оказании первой врачебной помощи выделяют следующие группы раненых с повреждениями конечностей:
—раненые, нуждающиеся во врачебной помощи по неотложным показаниям (травматический шок, дыхательная недостаточность, раненые с оторванными, висящими на кожном лоскуте конечностями, наложенным жгутом, неостановленным кровотечением);
—раненые, нуждающиеся в наложении или улучшении транспортной иммобилизации;
—раненые, подлежащие эвакуации в омедб без оказания помощи в МПП.
На данном этапе врач части проводит следующие мероприятия:
—раненым с тяжелыми огнестрельными переломами, отрывами конечностей при неустойчивой гемодинамике, а также с признаками шока осуществляет переливание кровезаменителей;
—контролирует наложение жгута, останавливает наружное кровотечение в ране;
—обезболивает область перелома, в том числе футлярными или новокаиновыми блокадами в гематому;
—отсекает полностью разрушенную и висящую на кожном лоскуте конечность;
—обкалывает околораневые ткани раствором антибиотиков (до 1 суточной дозы на 50-70 мл 0,25-0,5% раствора новокаина);
—вводит внутримышечно наркотические анальгетики;
—контролирует, исправляет или заменяет повязки и транспортные шины.
Во всех случаях на МПП внутримышечно вводят столбнячный анатоксин, заполняют карточку передового района, дают антибиотики внутрь.
Лечение раненых и пострадавших с боевыми повреждениями конечностей на этапах медицинской эвакуации
Квалифицированная медицинская помощь. При оказании квалифицированной хирургической помощи выделяют следующие группы раненых.
1.Нуждающиеся в квалифицированной хирургической помощи в первую очередь по неотложным показаниям (в состоянии шока, при продолжающемся или временно остановленном наружном кровотечении, полных или неполных отрывах и разрушениях конечностей, нарастающих гематомах, некомпенсированной ишемии конечности).
2.Нуждающиеся в квалифицированной хирургической помощи во вторую очередь (огнестрельные переломы, ранения суставов, обширные раны мягких тканей, ишемия конечностей, вызванная нарастающей межтканевой гематомой и отеком).
3.Легкораненые, которые могут быть оставлены в команде выздоравливающих со сроком лечения до 7-10 дней.
4.Раненые, подлежащие эвакуации без оказания хирургической помощи.
Основными задачами оказания квалифицированной хирургической помощи являются спасение жизни раненого, выведение его из состояния шока, предупреждение осложнений, в первую очередь гнойных, обеспечение благоприятного течения раневого процесса и заживления раны, а также улучшение иммобилизации конечности. После стабилизации гемодинамических показателей проводят рентгенологическое обследование и первичную хирургическую обработку огнестрельной раны (перелома), которая является основным мероприятием, предупреждающим развитие раневой инфекции.
Первичная хирургическая обработка не показана при множественных точечных ранах (не содержащих крупных инородных тел), которые не сопровождаются нарастанием гематомы и нарушением периферического кровообращения, при неосложненных поперечных, оскольчатых, огнестрельных переломах костей без смещения отломков с небольшими ранами мягких тканей, а также при сквозных ранах крупных суставов без повреждения сочленяющихся костей.
Хирургическую обработку проводят в ранние сроки при полноценном общем обезболивании с проводниковой или внутрикостной анестезией.
После проведения анестезии осуществляют тщательный туалет и дезинфекцию операционного поля и кожных покровов. Для этого целесообразно использовать специальный пластмассовый корытообразный поддон со стоком воды и подголовником, который устанавливают на стандартную каталку перед перекладыванием раненого на операционный стол.
Первичная хирургическая обработка ран конечностей включает:
— широкое рассечение раны, в основном выходного отверстия, с экономным иссечением краев поврежденной кожи;
—декомпрессионную фасциотомию основных костно-фасциальных футляров на всем протяжении поврежденного сегмента, а при необходимости — и проксимального;
—ревизию раневого канала и всех раневых карманов с удалением сгустков крови, инородных включений, мелких костных
осколков, не связанных с мягкими тканями;
—иссечение разрушенных и лишенных кровоснабжения тканей (в основном подкожной жировой клетчатки и мышц) с учетом топографии сосудисто-нервных образований;
—многократное орошение операционной раны по ходу операции изотоническим раствором хлорида натрия, 3% раствором перекиси водорода и антисептическими растворами с аспирацией промывной жидкости;
—сохранение всех крупных костных осколков, а также мелких, связанных с надкостницей и мягкими тканями;
—восстановление магистрального кровотока при ранениях крупных артерий путем их временного протезирования
—полноценное дренирование раны путем выполнения контрапертурных разрезов по заднебоковой поверхности сегмента с введением дренажных трубок диаметром не менее 10 мм для создания естественного оттока раневого содержимого
—околораневую инфильтрацию и парентеральное введение антибиотиков широкого спектра действия;
—рыхлую тампонаду салфетками, смоченными антисептическими жидкостями и сорбентами осмотического действия;
—адекватную иммобилизацию поврежденного сегмента конечности лонгетными гипсовыми или циркулярными гипсовыми повязками, рассеченными вдоль, при отсутствии такой возможности — транспортными шинами, укрепленными гипсовыми кольцами.
Гипсовая иммобилизация в функционально выгодном положении показана также раненым после хирургической обработки обширных ран мягких тканей даже без повреждения костей.
Глухой шов ран и остеосинтез на этапе квалифицированной медицинской помощи выполнять запрещается. Исключением могут быть раненые с сочетанными ранениями, которым с целью облегчения ухода и транспортировки осуществляют лечебно-
Очередность оказания и объем хирургической помощи при сочетанных ранениях определяют по ведущему синдрому.
Техника ампутаций по первичным показаниям:
—ампутации целесообразно проводить при наложенном жгуте с выкраиванием кожно-фасциальных лоскутов в зависимости от конфигурации раны как можно ближе к ране, но вместе с тем в пределах жизнеспособных тканей
—мышцы пересекают, отступя 1,5-2 см от основания кожно-фасциальных лоскутов;
—кость лучше перепиливать пилой Джильи транспериостальным методом, костный мозг не вдавливают, на голени долотом сбивают гребень большеберцовой кости, малоберцовую кость усекают на 1,5-2 см проксимальнее большеберцовой;
—магистральные сосуды перевязывают раздельно капроновыми (шелковыми) нитями на двух уровнях, причем на дистальном уровне сосуд прошивают и циркулярно перевязывают;
—нерв осторожно выделяют и после эндоневрального введения 1 % раствора новокаина пересекают лезвием бритвы как можно проксимальнее;
—после снятия жгута легируют мелкие сосуды;
—рану культи тщательно орошают 3% раствором перекиси
водорода и антисептическими жидкостями;
—опил культи тампонируют салфетками, смоченными антисептическими растворами, поверхность мышц укрывают двуслойными плоскими марлевыми тампонами с присыпкой Житнюка или водорастворимыми мазями
—обеспечивают иммобилизацию конечности в функционально выгодном (выпрямленном) положении усеченного сегмента лонгетными гипсовыми повязками.
Костнопластические ампутации на данном этапе не выполняют.
В послеоперационном периоде раненым проводят переливание крови, кровезамещающих и белковых препаратов, коррекцию нарушенных видов обмена, антибактериальную терапию с применением антибиотиков широкого спектра действия, препаратов, улучшающих реологические свойства крови, назначают раннюю лечебную гимнастику и физиотерапию.
Специализированная медицинская помощь. Основным содержанием специализированной медицинской помощи является:
—полноценное обследование раненых с привлечением врачей различных специальностей, а также использование лабораторных, инструментальных и лучевых методов исследований;
—интенсивная терапия с коррекцией нарушенного гомеостаза, регионарного кровообращения и микроциркуляции;
—профилактика инфекционных осложнений, жировой эмболии и тромбоэмболии;
—выполнение первичной хирургической обработки раненым,
поступающим из фланговых потоков, по показаниям — повторной и вторичной хирургической обработки, а также реконструктивно-восстановительных операций на костных структурах, мягких тканях, сосудах и нервах с учетом современных возможностей военно-полевой хирургии;
—комплексная терапия развившихся осложнений;
—реабилитация раненых.
Первичную хирургическую обработку на данном этапе можно дополнить по показаниям адаптационной резекцией острых концов отломков, лишенных надкостницы, и завершить полноценным закрытием ран с применением активного дренирования.
Повторная хирургическая обработка костно-мышечных ран должна предприниматься после неполноценной первичной хирургической обработки, при выраженном некрозе тканей по ходу раневого канала, а также при неударенных крупных инородных телах, лежащих в полости сустава или в проекции сосудисто-нервных пучков.
Вторичная хирургическая обработка должна выполняться в случаях развития раневых инфекционных осложнений. Содержание и объем данного оперативного вмешательства определяются конкретной формой и распространенностью инфекционного процесса. Как правило, вторичная хирургическая обработка костно-мышечных ран включает вскрытие и дренирование гнойных очагов, по показаниям некр- и секвестрэктомию, мышечную пластику образовавшихся полостей, адекватное дренирование. В случаях гнилостной или анаэробной инфекции выполняют лампасные раз¬резы с целью декомпрессии сегментов, дренирования и аэрации ран.
При общем удовлетворительном (компенсированном) состоянии раненого и правильном положении костных отломков обездвиживание конечности осуществляют гипсовой циркулярной повязкой. Этот метод лечебной иммобилизации в период боевых действий применяется у большинства (65-70 %) раненых.
Внеочаговый (чрескостный спицевой и стержневой) остеосинтез применяют при лечении 20-25% раненых. Показания к его использованию:
—огнестрельные переломы с первичными дефектами костной ткани;
—многооскольчатые и раздробленные переломы;
—внутрисуставные оскольчатые переломы;
—переломы костей, осложненные дефектами мягких тканей,
обширными ранами и ожогами поврежденного сегмента, а также огнестрельным остеомиелитом и гнойными артритами.
При применении аппаратов внешней фиксации следует строго соблюдать следующие условия:
—обеспечить неосложненное течение раневого процесса при общем удовлетворительном состоянии раненого;
—применять отсроченный внеочаговый остеосинтез при огнестрельных переломах костей предплечья и плеча через 3-5 дней, костей голени — через 5-7 дней, бедренной кости — через 2-3 нед;
Основные преимущества аппаратов внешней фиксации заключаются в малой травматичности метода, не связанного с большой кровопотерей и нанесением дополнительной травмы в области перелома, высокой стабильностью фиксации отломков на протяжении всего срока их консолидации, возможности управлять положением костных фрагментов, а также в ранней активизации раненых, сохранении активных движений в смежных суставах, в более быстром восстановлении регионарного и тканевого кровотока, а также в облегчении наблюдения за заживлением ран. Это I иллюстрируют следующие клинические наблюдения.
Рядовой А., 20 лет, 20.09.85 на боевом посту был ранен в ноги. Без ока-зания медицинской помощи через 50 мин в состоянии травматического шока I-II степени доставлен в армейский госпиталь, где установлен диагноз: множественные огнестрельные пулевые сквозные ранения обеих нижних конечностей со значительным повреждением мягких тканей правой и левой голеней, многооскольчатые переломы костей правой голени на границе верхней и средней трети, раздробленные переломы костей левой голени в средней трети, острая массивная кровопотеря.
На фоне противошоковых мероприятий раненому были выполнены сберегающая первичная хирургическая обработка костно-мышечных ран, остеосинтез отломков правой и левой большеберцовых костей аппаратами Илизарова.
С 5-го дня после операции пострадавший начал передвигаться с помощью костылей, раны конечностей зажили на 28-31-е сутки. К исходу 4-й недели между репетирующими опорами аппаратов были размещены демпферные устройства, а нагрузка на ноги доведена до полной. Перелом правой больше-берцовой кости консолидировался через 3,5 мес, левой — через 4,5 мес с полным восстановлением функций нижних конечностей.
После заключительной реабилитации в условиях Сакского центрального военного санатория через 6 мес признан годным к строевой службе (рис. 3.15).
Рядовой М., 19 лет, 14.01.87 получил множественные слепые осколочные ранения нижних конечностей, туловища и верхних конечностей. В состоянии травматического шока I-III степени доставлен в омедб с предварительным диагнозом: сочетанное ранение, множественные проникающие и непроникающие ранения живота, огнестрельные оскольчатые переломы правой бедренной кости в нижней трети и костей правой голени в верхней трети, огнестрельный мно-гооскольчатый перелом костей левой голени в нижней трети с обширным повреждением мягких тканей, острая массивная кровопотеря.
После короткой предоперационной подготовки оперирован. Выполнены лапаротомия, ревизия брюшной полости, ушивание множественных ран тонкой кишки и ран печени, дренирование брюшной полости. Еще через 1 сут после выведения из шока и относительной стабилизации общего состояния были произведены первичная хирургическая обработка ран конечностей, иммобилизация гипсовыми повязками. Через 3 сут после ранения эвакуирован в армейский госпиталь вертолетом. В травматологическом отделении госпиталя произведена билатеральная катетеризация поверхностных бедренных артерий с целью ангиографического изучения магистрального кровотока и регионарной внутриартериальной инфузионной терапии.
На фоне терапии раненый несколько раз оперирован. Сроки оперативных вмешательств: 21.01.87 — чрескостный остеосинтез отломков левой большеберцовой кости; 23.01.87 — повторная хирургическая обработка ран правой голени, чрескостный остеосинтез отломков правой большеберцовой кости; 26.01.87 — закрытие гранулирующих ран нижних конечностей расщепленными кожными лоскутами; 07.02.87 — интрамедуллярный остеосинтез отломков правой бедренной кости гвоздем Кюнчера.
Перелом бедренной кости консолидировался через 4 мес, правой большеберцовой кости — через 6 мес, левой большеберцовой — через 8 мес. Восстановление функций нижних конечностей с незначительным ограничением достигнуто через 1,5 года с момента ранения (рис. 3.16).
Рядовой Т., 21 года, 21.06.86 получил огнестрельное сквозное ранение правого бедра. Первая медицинская помощь оказана врачом через 10 мин в полном объеме. Спустя 1,5 ч доставлен в армейский госпиталь, где установлен предварительный диагноз: огнестрельное сквозное пулевое ранение правого бедра в верхней трети с повреждением магистральных сосудов, огнестрельный раздробленный перелом правой бедренной кости на границе верхней и средней трети, острая массивнаяя кровопотеря, травматический шок III степени.
На фоне противошоковых мероприятий произведена ангиография. Выявлено повреждение глубокой артерии правого бедра с образованием пульсирующей гематомы значительных размеров. Кровотечение из поврежденного сосуда остановлено методом эмболизации. На 2-е сутки выполнены экономная первичная хирургическая обработка костно-мышечной раны, чрескостный остеосинтез отломков бедренной кости аппаратом Илизарова. Раны зажили на 21-е сутки. Сращение перелома констатировано через 6 мес. Функция конечности восстановлена в полном объеме через 1 год после ранения (рис. 3.17).
При оказании специализированной медицинской помощи наиболее широкое применение в настоящее время получили спицестерж-невые и стержневые аппараты (рис. 3.18). Стержневые аппараты, не уступая по биомеханическим свойствам другим видам внешней фиксации, имеют ряд преимуществ:
—остеосинтез стержневыми аппаратами менее травматичен вследствие меньшего числа и площади раневых каналов в зонах расположения фиксаторов;
—при применении стержневых аппаратов инфекционные осложнения возникают в 3-4 реже;
—масса компоновок и комплектов стержневых аппаратов в среднем в 2 раза меньше, чем компоновок и комплектов аппаратов Илизарова;
—техника остеосинтеза стержневыми аппаратами значительно проще, чем техника остеосинтеза любым другим аппаратом внешней фиксации;
—сроки выполнения остеосинтеза стержневыми аппаратами
в среднем в 2 раза меньше по сравнению с выполнением остеосинтеза аппаратами Илизарова, что приобретает большое значение при массовом поступлении раненых на этапы медицинской эвакуации;
—остеосинтез стержневыми аппаратами связан с меньшим риском интраоперационных осложнений (повреждение крупных
сосудов и нервов), особенно при фиксации отломков в проксимальных отделах бедренной и плечевой костей;
—винт-стержни, как правило, устанавливаются в зонах функционально нейтральных и с наименьшей толщиной мягких тканей, что значительно снижает ограничение аппаратом функции конечности;
—наложенный стержневой аппарат не затрудняет доступ к ране, что позволяет выполнять любые хирургические манипуляции без демонтажа аппарата.
К недостаткам стержневых аппаратов следует отнести:
—ограниченные возможности управления костными фрагментами при репозиции переломов и выполнении несвободной костной пластики;
Учеными Военно-медицинской академии созданы универсальные комплекты спицевых, стержневых и спицестержневых аппаратов. Универсальность достигается использованием единых опорных (полукольца, кольца, сектора) и связующих (резьбовые стержни диаметром 6 мм) элементов аппаратов. Это позволяет на последующих этапах оказания медицинской помощи для решения новых задач лечения не демонтировать аппарат полностью, а лишь осуществлять его перемонтаж. Таким образом, обеспечиваются преемственность в оказании различных видов медицинской помощи и единство комплектации военно-лечебных учреждений.
Эффективность использования различных видов внешнего остеосинтеза можно иллюстрировать несколькими клиническими наблюдениями.
Рядовой П., 21 года, 20.04.87 при ведении боевых действий подорвался на мине. Первая медицинская помощь была оказана санинструктором в полном объеме. Из-за неблагоприятной медико-тактической обстановки лишь через 12 ч после ранения был доставлен в омедр в состоянии травматического шока II степени. После клинико-рентгенологического обследования установлен предварительный диагноз: минно-взрывное ранение, ушиб головного мозга, сердца, легких, печени, почек, отрыв переднего отдела правой стопы, огнестрельные раздробленные переломы правых берцовых костей в нижней трети с обширным повреждением мягких тканей, острая массивная кровопотеря.
После выведения раненого из шока, через 1 сут после травмы, была выполнена сберегательная первичная хирургическая обработка ран правой голени и стопы, иммобилизация правой нижней конечности гипсовой лонгетной повязкой.
23.04.87 раненый эвакуирован в армейский госпиталь с признаками нагноения ран и частичного некроза тканей правой стопы. В травматологическом отделении выполнена катетеризация правой подколенной артерии для ангиографии и внутриартериальной инфузионной терапии. С учетом данных ангиографии произведены некрэктомия и формирование культи правой стопы, а также остеосинтез отломков болыыеберцовой кости аппаратом Илизарова с фиксацией голеностопного сустава.
Рядовой С., 19 лет, 28.10.86 подорвался на мине. Первая медицинская помощь оказана врачом части на поле боя. Через 2 ч на вертолете был достав¬лен в омедб дивизии, где установлен диагноз: минно-взрывное ранение, ушиб головного мозга, легких и почек, проникающее ранение правого глаза, отрыв правой голени на уровне средней трети, огнестрельные раздробленные переломы левых берцовых костей в средней трети с образованием первичного дефекта кости до 5 см и обширным повреждением мягких тканей, множественные осколочные ранения нижней трети левого предплечья с повреждением локтевой артерии, отрыв концевых фаланг III-IV пальцев правой кисти, острая массивная кровопотеря, шок III степени.
После выведения раненого из шока выполнены первичная хирургическая обработка ран конечностей, перевязка левой локтевой артерии, формирование культей правой голени и III-IV пальцев правой кисти.
03.11.86 вертолетом эвакуирован в армейский госпиталь, где через 3 сут выполнена повторная хирургическая обработка ран левой голени, адаптационная резекция концов отломков, фиксация аппаратом Илизарова.
В результате огнестрельной травмы и хирургических операций сформировался дефект левой болыпеберцовой кости длиной 7 см.
Похожие работы
... -трансфузионная терапия). При сложных операциях может применяться регионарное введение препаратов. 2. Особенности реаниматологической помощи при минно-взрывной травме Cовершенствование средств и способов ведения войны привели к существенному изменению характера боевых повреждений. В частности, в структуре санитарных потерь одно из основных мест стали занимать пострадавшие от минно-взрывного ...
... не более 4 – 7 часов. Остальное время будет затрачено на свертывание, развертывание и перемещение. Частота и характер перемещения МРП определяются конкретными условиями боевой и медицинской обстановки (характер боевых действий, темпы наступления, количество раненых, место их нахождения, состояние путей эвакуации), но в любом случае перемещение производится с целью обеспечить непрерывность и ...
... регенерации костной ткани обрабатывают долотом, делая на них насечки по типу еловой шишки. Оперативному лечению также подвергаются неправильно сросшиеся диафизарные переломы бедренной кости с нарушением функции нижней конечности. Операция в этом случае заключается в разъединении фрагментов, вскрытии костно-мозговой полости фрагментов, после чего проводится остеосинтез металлическим стержнем. В ...
... действия. Выбор метода регионарной анестезии во многом зависит от локализации повреждения и характера хирургического вмешательства (табл. 1). Таблица 1 Выбор метода регионарной анестезии при операциях на конечностях Локализация оперативного вмешательства Показанный уровень нервного блока Рекомендуемая методика блокады Операции на ключице Плечевое сплетение и кожные ветви шейного ...
0 комментариев