Навигация
8. Хирургические доступы
Правильный хирургический доступ при различных оперативных вмешательствах определяет точный выход на патологический процесс и нередко исход всей операции.
Хирургический доступ складывается из:
1) правильного разреза мягких тканей кожи головы;
2) точной трепанации черепа.
По локализации доступы можно подразделить на виды:
- обнажающие поверхность полушария мозга;
- открывающие доступ к основанию мозга;
- обнажающие среднюю линию и медиальные отделы полушарий;
- с целью обнажить височную долю.
Для разметки кожного разреза и трепанации обязательно:
- знать точное расположение патологического процесса;
- знать расположение и ход нервов, сосудов в мягких тканях и костях;
- сделать хорошее обнажение и обзор требуемого участка мозга;
- создать благоприятные условия для закрытия и заживления раны.
Величина разреза кожи определяется размерами трепанации. Иногда разрез кожи сразу делают небольшой, а затем увеличивают по ходу операции. Например, при опорожнении внутричерепных гематом вначале накладывают два фрезевых отверстия, потом при необходимости переходят на трепанацию черепа. Трудности для доступа к образованиям, расположенным на основании черепа, обусловлены необходимостью низкой трепанации и разреза кожи, которые распространяются на лицевую часть черепа и шею.
Следует учитывать и косметический эффект. Особенно нежелательны разрезы в лобной и лицевой областях. При выходе на основание лобной и височной областей надо стараться не повредить ветви лицевого нерва и поверхностную височную артерию, что приведет к кровотечениям во время операции, трофическим нарушениям кожи после операции.
Премедикация и анестезия
Введение 4 мг дексаметазона через каждые 6 часов за 24-48 часов до операции частично улучшает неврологический статус больного с внутричерепными опухолями, снижая церебральный отек, который бывает во время операционных манипуляций на мозге. Наиболее удобна эндотрахеальная интубация с гипервентиляцией и гипотензией. Снижение внутричерепного давления для облегчения манипуляций на мозге достигается введением маннитола, мочевины или лазекса, о чем говорилось выше.
Операция
Голову бреют, моют, смазывают бензином и спиртом, 5-10% йодной настойкой (у лиц с нежной кожей можно ограничиться только спиртом).
Место разреза кожи и трепанации размечают чернилами или метиленовой синькой соответственно схеме Кронлейна или ее модификациям. Местная анестезия производиться 0,25-5% раствором новокаина с адреналином,блокируя r.medialis et r.lateralis n.frontalis, r.zygomatico-temporalis et n.auriculo-temporalis при операциях на передних отделах черепа и n.occipitalis major et minor при операциях на задних отделах черепа. Затем производиться инфильтративная анестезия по линии разреза 0,5% раствором новокаина.
Разрез кожи производят не сразу на всю длину, а отдельными участками, стараясь помнить о косметичности разреза.
В подкожной клетчатке черепа имеется обильная сосудистая сеть, образованная разветвлениями основных артериальных стволов и большим количеством анастомозов между сосудами той же и противоположной половин черепа. Соединительнотканные перемычки, расположенные между жировыми комочками подкожной клетчатки, срастаются с адвентицией сосудов, поэтому при разрезе кожи и подкожной клетчатки просветы их зияют и кровотечение бывает значительным. Для предотвращения кровотечения хирург пальцами левой руки, а ассистент всеми остальными – производят сильное давление на кожу по обеим сторонам предполагаемой линии разреза кожи. В это время оперирующий скальпелем рассекает кожу, подкожную клетчатку и galea aponeurotica, а ассистент аспиратором отсасывает из разреза кровь и раствор новокаина.
После рассечении galea aponeurotica кожа становиться подвижной, края раны свободно раздвигаются и гемостаз становиться осуществить очень легко. При ослаблении давления на кожу с одной стороны на белом фоне появляются капельки крови из зияющих сосудов. На них накладывают кровоостанавливающие зажимы, клипсы, которые перед наложением швов снимают, или их просто коагулируют.
При подковообразных разрезах после рассечения кожи, подкожной клетчатки и galea aponeurotica образованный кожно-апоневротический лоскут относительно легко отделяется от подапоневротической клетчатки, а в височных областях - от фасции височной мышцы. Кожно-апоневротический лоскут отворачивают и под него подкладывают марлевый валик толщиной 2,5-3 см. Шелковой нитью прошивают край galea aponeurotica и натягивают над валиком откинутый лоскут мягких тканей. Валик до некоторой степени сжимает кровеносные сосуды основания лоскута, и кровотечение почти полностью прекращается.
Легкими насечками отделяют кожно-апоневротические отделы от периферии раны, что облегчает в конце операции послойное зашивание раны. После этого подковообразно с основанием книзу рассекают подапоневротическую клетчатку, височную мышцу (в соответствующей области), надкостницу. Распатором скелетируют кость по всей длине разреза на ширину 1 см, затем рану раздвигают крючками и накладывают фрезевые отверстия.
При резекционной трепанации лоскут из надкостницы отслаивают по всей площади. Накладывают одно фрезевое отверстие и затем этими кусачками отверстие в кости расширяют до необходимых размеров.
При костнопластической трепанации фрезевые отверстия наносят на расстоянии между ними 6-7см ручным коловоротом Дуайена или с помощью специальной машины с режущим сверлом. Следует пользоваться массивным копьевидным наконечником с широким раструбом и большими фрезами. Ложечкой со дна фрезевого отверстия удаляют свободные или относительно свободные обломки внутренней костной пластинки. Затем проводят между костью и твердой мозговой оболочкой узкого эластического металлического проводника с проволочной пилой. Если проводник не выводиться во второе отверстие, его можно приподнять с помощью узкого элеватора. Последний пропил выполняется не до конца, чтобы получилась ножка из надкостницы и мышцы. При пропиливании кости под мышечным лоскутом нужно следить за тем, чтобы пилка не повредила покрывающую кость мышцу. В случае необходимости можно частично удалить кусачками кость по нижнему краю трепанации. Элеватором приподнимают костный лоскут, отделяют возможные сращения его с твердой оболочкой, затем лоскут откидывается, при этом элеваторами можно пользоваться как рычагами.
При образовании костнопластического лоскута в парасагиттальной области следует с медиальной стороны отойти от линии продольного синуса на 1-1,5 см. В области этого синуса часто встречаются пахионовы грануляции, которые начинают кровоточить при отодвигании твердой мозговой оболочки от кости с помощью проводника. После откидывания лоскута из пахионовых грануляций и вен твердой мозговой оболочки легко останавливается временной тампонадой, через 5-6 минут после прижатия кровоточащего участка узким тампоном кровотечение прекращается. При кровотечении из синуса накладывают швы на его стенки, прошивают и перевязывают синус выше или ниже места его повреждения, осуществляют пластику участка повреждения венозным трансплантатом. Кровотечение из кости останавливается воском.
В зависимости от плана операции разрезы твердой мозговой оболочки могут быть лоскутными, линейными, подковообразными, крестообразными и другой формы. При значительном кровоснабжении твердой мозговой оболочки обычно применяют следующие приемы, обеспечивающие гемостаз при вскрытии:
1) крупные сосуды либо предварительно лигируют или клипируют основной ствол (иногда два) артериальный ствол у основания лоскута, либо в момент разреза оболочки осуществляют систематическое клипирование всех пересекаемых кровеносных сосудов;
2) мелкие сосуды просто коагулируют.
При резком напряжении твердой мозговой вследствие высокого внутричерепного давления возникает большая опасность развития острого пролапса мозга и его ущемления в дефекте оболочки. Снижения внутричерепного давления достигают путем переливания маннитола, мочевины, лазекса во время операции перед вскрытием или извлечением 30-50 мл ликвора путем люмбальной пункции.
Для вскрытия твердой мозговой оболочки ее поверхностный слой приподнимают концом скальпеля, захватывают глазным хирургическим пинцетом, надсекают, подводят мозговой шпатель и по нему далее рассекают оболочку. При отсутствии шпателя в отверстие вводят тупоконечные ножницы и продолжают дальнейшее рассечение с их помощью. При продвижении ножниц вперед бранши с некоторым усилием приподнимают оболочку вверх, что предотвращает повреждение коры мозга.
По окончании операции необходимо восстановить целостность черепной коробки и мягких покровов черепа и в первую очередь обеспечить герметичность субарахноидального пространства во избежание ликвореи и вторичного менингита. До закрытия твердой мозговой оболочки надо убедиться в тщательности гемостаза при исходном артериальном давлении. Анестезиолог может прижать яремные вены на шее, чтобы убедиться, что вскрытых вен нет. В тех случаях, когда после основного этапа оперативного вмешательства возникают показания к декомпрессии, лоскуты твердой мозговой оболочки свободно укладывают на мозг без наложения швов, дефект оболочки покрывают фибриновой пленкой, костный лоскут удаляют и герметичность субарахноидального пространства восстанавливают путем тщательного зашивания подапоневротической клетчатки, мышцы, надкостницы. Ушивают их обычно в один слой частыми узловыми или непрерывными шелковыми швами, затем швы накладывают на кожу вместе с galea aponeurotica. Если ее нельзя зашить из-за выпячивания мозга, проводят массивную дегидратацию мозга, люмбальную пункцию, выполняют пластику дефектов черепа.
Чтобы кровь не скапливалась в эпидуральном пространстве, концы одного из швов твердой мозговой оболочки (в центре трепанационного отверстия) не срезают, а проводят через заранее сделанное дрелью отверстие в костном лоскуте над этим швом. Концы нити подтягивают и клипируют над костью.
Если после дополнительного расширения трепанационного отверстия путем раскусывания в конце операции выясняется, что костный лоскут недостаточно прочно фиксирован и возможно его западание, пришивают лоскут к краям кости с помощью нескольких шелковых или металлических швов, проведенных через специально подготовленные отверстия в кости.
Костнопластическая трепанация черепа предусматривает выкраивание кожно-апоневротического лоскута, а затем костного лоскута соответственно расположению и размерам патологического очага, подлежащего удалению. После окончания операции костный лоскут укладывают на место и фиксируют швами за надкостницу.
Форма кожного разреза при костнопластической трепанации бывает различной и зависит от выбранного для каждого случая оперативного доступа. Ножка кожного лоскута должна быть широкой. В ней должны проходить магистральные сосуды, питающие ткани. Сохранение этих сосудов обеспечивает хорошее заживление раны в послеоперационном периоде. После отведения кожно-апоневротического лоскута и отслоения надкостницы распатором в обе стороны от разреза просверливают в кости 5—6 фрезевых отверстий по всей линии разреза надкостницы. Когда все отверстия просверлены, кость между ними пропиливают под углом 45° проволочной пилой. Для этого между соседними отверстиями под костью проводят плоский проводник с проволочной пилой. Пропил кости может также осуществляться пневмотурботрепаном. Скос пропила под углом 45° предупреждает проваливание костного лоскута при его укладке на место в конце операции. Узкую костную ножку у основания лоскута надпиливают проволочной пилой почти до надкостницы и осторожно надламывают подведенными под лоскут подъемниками. Костный лоскут остается связанным с черепом только мышцей и надкостницей. Твердую мозговую оболочку вскрывают с образованием лоскута или крестообразно.
После окончания операции сшивают узловыми шелковыми швамитвердую мозговую оболочку. Костный лоскут укладывают на место. Накладывают швы на мышцу и надкостницу. Затем укладывают на место кожно-апоневротический лоскут и зашивают кожу.
После трепанации для предупреждения послеоперационной гематомы под кожно-апоневротический, а иногда и костный лоскуты обычно подводят специальные выпускники (полоски из перчаточной резины или резиновую трубку с боковыми отверстиями), по которым через швы в повязку вытекает накапливающаяся в операционной ране кровь. При недостаточно герметично зашитой твердой мозговой оболочке кровь может истекать с примесью спинномозговой жидкости. Если повязка промокает, то ее не заменяют, а подбинтовывают с гигроскопической ватой. Последнюю накладывают толстым слоем на промокающую область. Выпускники, как правило, удаляет врач через сутки после операции. При этом для предупреждения истечения спинномозговой жидкости и инфицирования раны в том месте, где стояли выпускники, стягивают и завязывают провизорные швы или накладывают дополнительные швы.
В раннем послеоперационном периоде весьма важно следить, не появляются ли выбухание повязки над областью трепанации, быстро нарастающий отек мягких тканей лба и век, кровоподтеки в области глазниц, которые обусловливаются послеоперационной внутричерепной гематомой.
Чрезвычайно опасным осложнением после трепанации черепа является вторичная ликворея (см.), т.к. она может явиться причиной инфицирования содержимого черепа с развитием менингита и энцефалита. Поэтому, если в послеоперационном периоде повязка пропитывается светлой жидкостью, необходимо подбинтовать больного и срочно сообщить врачу об этом осложнении.
9. Декомпрессивная трепанация черепаДекомпрессивная трепанация черепа (ДТЧ) является одним из методов, способствующих уменьшению внутричерепного давления и соответственно улучшению функционального состояния мозга. Она может быть применена при неоперабельных опухолях головного мозга, при энцефалите, абсцессе мозга, а раньше применялась и при гидроцефалии, эпилепсии и серозном менингите [7, 15]. В неотложной нейрохирургии ДТЧ производят при остром пролабировании мозга, его нарастающем отеке и дислокации, при большой вероятности развития этих процессов после удаления больших (более 100 мл) травматических "оболочечных" гематом, больших внутримозговых гематом травматического и нетравматического генеза, при наличии массивных участков ушиба-размозжения мозга и особенно при сочетаниях интракраниальных травматических гематом с очагами ушиба мозга - патологии, провоцирующей бурное развитие отека мозга с последующей дислокацией и сдавлением его ствола. Следует учитывать, что при сдавлении мозга острой гематомой или очагом ушиба-размозжения мозга с региональным отеком, а также внутримозговой гематомой любого генеза (в том числе и кровоизлиянием в опухоль) после удаления патологического очага вклинившаяся часть мозга (например, гиппокампа в отверстие мозжечкового намета) остается ущемленной (мозговая ущемленная грыжа). Кроме того, нарастающий после операции отек мозга (регионарный или диффузный) поддерживает имеющееся вклинение, способствует его увеличению. Это приводит к нарастающему сдавлению ствола мозга, нарушению в нем кровообращения, возникновению или нарастанию ишемии. Ишемия ствола мозга в этих условиях является основным фактором, определяющим функциональную способность стволовых вегетативных центров. Поэтому увеличение внутричерепного объема (после удаления патологического очага или при неполном его удалении) способствует профилактике или снижению ишемических процессов в стволе мозга. О положительном клиническом эффекте увеличения объема черепа писали не только основатель метода ДТЧ Н. Gushing [14], но и Мюллер, Горслей, Пуссеп, Борхард, Краузе (цит. [7]) и многие современные авторы на основании экспериментальных данных и клинических наблюдений [20, 22].
Цель ДТЧ - увеличение объема черепа, благодаря чему снижается внутричерепное давление, поэтому она должна быть выполнена так, чтобы в месте ее наложения не было препятствий (кости, твердой мозговой оболочки) к относительно свободному выпячиванию содержимого черепа. Стенкой, отгораживающей при ДТЧ пролабирующую часть содержимого черепа (мозга) от наружной среды, являются мягкие ткани головы.
Таким образом, ДТЧ состоит из двух основных моментов: наложения окна в костях черепа (резекционная трепанация) и вскрытия твердой мозговой оболочки (ТМО). Не имеет значения, каким способом образовано окно в костях черепа - путем выкусывания кости, путем выпиливания проволочной пилкой, пневмо- или электротрепаном, корончатой фрезой и пр. Важно, что после такого вмешательства остается отверстие в черепе. Поэтому каждая трепанация черепа, после которой в нем остается отверстие (вне зависимости от способа образования этого отверстия), является резекционной.
Некоторые старые (Зенгер, Ланнелонг, Гудзон (цит. [7]) и современные авторы [6] рекомендуют не удалять костный лоскут полностью, а в различных модификациях оставлять его в области операции, формируя так называемый вентиль или костный клапан. Но поскольку ДТЧ выполняется для снижения внутричерепного давления, оставление препятствий (кости, ТМО) противоречит цели операции и снижает ее эффективность. Мы считаем, что при ДТЧ роль стенки, отделяющей пролабирующую часть мозга от наружной среды, должны играть мягкие ткани головы.
Утверждения, что костно-пластическая трепанация черепа позволяет произвести более тщательную ревизию над- и подоболочечного пространства и мозга, чем резекционная, встречающиеся даже в фундаментальных руководствах [8], неверны. Возможность тщательного и малотравматичного осмотра этих образований зависит не от способа наложения отверстия в черепе, а от его величины и локализации (по отношению к патологическому очагу).
Еще в 1928 г. было установлено, что "производство декомпрессивной трепанации без вскрытия ТМО не имеет смысла" [9]. Это положение иллюстрирует следующее наблюдение.
Больной Д. был оперирован в одной из московских больниц по поводу острой травматической эпидуральной гематомы объемом 100 мл и вдавленного перелома костей черепа в левой височно-теменной области. Произвели удаление эпидуральной гематомы и резекционную трепанацию черепа (для декомпрессии), но ТМО не вскрывали. Состояние больного не улучшилось, и он был переведен в НИИ скорой помощи им. Н. В. Склифосовского.
Состояние больного очень тяжелое. Умеренная кома. Зрачки OS > OD, реакция на свет снижена, взгляд фиксирован по средней линии. Двусторонний симптом Бабинского, правосторонний глубокий гемипарез. Дыхание поверхностное, аритмичное. По данным компьютерной томографии (КТ) - трепанационное отверстие в левой лобно-височной области, отек-ишемия лобной и височной долей мозга (120 см ), смещение срединных структур мозга вправо на И мм. Ушиб 2-3-го вида в левой затылочной доле (25 х 9 см3). Диффузный отек мозга.
Проведена срочная операция с целью ревизии операционной раны. ТМО напряжена, синюшна, не пульсирует. Удалена эпидуральная гематома 20 мл. Дугообразно с отступом на 0,5 см от края костного дефекта вскрыта ТМО. Удалены 40 мл мозгового детрита и субдуральная гематома 50 мл. Мозг менее напряжен, появилась пульсация. Свободная пластика дефекта в ТМО лиофилизированным гомотрансплантатом ТМО. Кожа зашита наглухо.
На КТ после операции - диффузный отек-ишемия головного мозга, особенно ярко выраженные в левом полушарии. Смещение срединных структур вправо уменьшилось с 11 до 4 мм. Выбухание левой височно-лобной доли мозга в трепанационный дефект на 22 мм (эффект декомпрессии, наступивший после вскрытия ТМО).
Таким образом, представление о том, что только резекционная трепанация (без вскрытия ТМО) может привести к декомпрессии мозга, было ошибочным; эта ошибка повлекла за собой смещение мозга на 11 мм, вклинение гиппокампа в вырезку мозжечкового намета и развитие тяжелой клинической картины поражения ствола мозга.
В зависимости от локализации патологического процесса ДТЧ может быть височной (темпоральной и битемпоральной), лобной (фронтальной или бифронтальной), лобно-височной, птериональной, окципитальной. Выделяют также краниоэктомию, гемикраниоэктомию и циркулярную краниотомию. Все эти операции сопровождаются вскрытием ТМО.
Под краниоэктомией подразумевают операцию, при которой резецируют практически всю (правую или левую) гемисферу черепа . Гемикраниоэктомия состоит в резекции обеих ге-мисфер черепа так, что остается только полоска костной ткани над сагиттальным синусом.
Циркулярная краниотомия является оперативным вмешательством: циркулярно по наибольшему периметру черепа путем выкусывания его костей накладывают своеобразную "дорожку", которая делает верхнюю часть черепа подвижной по отношению к нижней. Кожный разрез проводят так, чтобы оставались "мостики" мягких тканей, в которых проходят магистральные сосуды, питающие кожу .
Так, под видом циркулярной краниотомии описывают наложение трефинационного отверстия корончатой фрезой , что никакого отношения к циркулярной краниотомии не имеет. Кроме того, произвести истинную циркулярную краниотомию корончатой фрезой технически невозможно. Опубликование же работы с неверной терминологией в центральном журнале делает эту терминологию как бы узаконенной, что может повлечь за собой ошибочные действия практического нейрохирурга. Пишут о костно-пластической бифронтальной трепанации с последующим удалением костного лоскута. Фактически же, как следует из дальнейшего описания, производилась не костно-пластическая, а типичная бифронтальная резекционная трепанация. Даже в монографиях последнего времени встречаются несовместимые с существом операции алогичные определения типа "костно-пластическая декомпрессивная трепанация".
Ни циркулярную краниотомию, ни гемикраниотомию в настоящее время в неотложной нейрохирургии практически не применяют. В литературе встречаются лишь единичные сообщения об эффективности циркулярной краниотомии при "плановых" операциях или гемикраниоэктомии при острых субдуральных гематомах.
Пишут об успешном применении такой операции у двух детей, страдавших двусторонними гид-ромами. J. Ransohoff и соавт. у 35 больных с субдуральными гематомами, находившихся в коматозном состоянии с децеребрационной ригидностью, применяли гемикраниоэктомию для удаления травматических гематом. Летальность при этом составила 60%. 55% летальность при аналогичных операциях зафиксирована и другими авторами.
Обе эти операции весьма травматичны, сопровождаются значительной кровопотерей и, главное, малоэффективны, что заставило даже поклонников гемикраниотомии от нее отказаться. При сомнительной эффективности подобные операции сопровождаются рядом тяжелых осложнений: разрывом полушарий головного мозга, резким пролабированием вещества мозга и его ущемлением, развитием гидроцефалии со сложными ликвородинамическими нарушениями, разобщением конвекситальных и базальных ликворных пространств, дислокацией ствола мозга и мозжечка кверху, вклинением ствола мозга в вырезку намета мозжечка. У выживших после таких операций наблюдались различные психические расстройства и посттравматическая эпилепсия. Впрочем, такие осложнения после тяжелой черепно-мозговой травмы (ЧМТ) развиваются и у пострадавших, которым ни циркулярная краниотомия, ни краниоэктомия не производились.
В настоящее время наиболее распространена декомпрессивная подвисочная трепанация черепа по Кушингу. Дугообразный разрез кожи проводят параллельно прикреплению височной мышцы до ее фасции. Фасцию вскрывают вертикальным разрезом, мышцу раздвигают в обе стороны до кости. Надкостницу сдвигают распатором, кость удаляют на протяжении 5 х 10 см. На таком же протяжении удаляют и ТМО. Височную фасцию и кожу зашивают. Кушинг предложил операцию для декомпрессии при неоперабельных или не полностью удаленных опухолях. Он зашивал фасцию височной мышцы для того, чтобы пролабирование мозга было не так заметно (с косметической целью). В настоящее время при применении подобной операции в неотложной нейрохирургии фасцию не зашивают.
При производстве декомпрессивной трепанации черепа весьма важным моментом операции являются действия на ТМО.
При трепанационном отверстии округлой формы крестообразное рассечение ТМО нежелательно, так как при этом трепанационное окно сужается на 1/3.
Удаление ТМО непосредственно у края костного отверстия, как это рекомендует Е. Kocher , также нежелательно, поскольку тогда при выбухании мозга в трепанационное отверстие его выступающая часть будет "царапаться" о края костного дефекта, что приведет к дополнительной, неоправданной травме мозга. Чтобы избежать этого, ТМО вскрывают по способу Krause: отступив от края костного дефекта на 0,5-0,7 см по окружности трепанационного отверстия, оставляя "ножку" с находящимися в ней кровеносными сосудами.
Рассеченную ТМО не зашивают. При выбухании мозга лоскут рассеченной ТМО не в состоянии его прикрыть. Для изоляции мозга от мягких тканей черепа, предотвращения или уменьшения последующего спаечного процесса производят свободную пластику ТМО так, чтобы сохранить декомпрессивный эффект операции. Для этого к верхней части ТМО пострадавшего пришивают протез ТМО - лиофилизированную ТМО или иную ее модификацию (консервированную в формалине, фабричного изготовления). Использование в этих целях широкой фасции бедра, других фасций или мышц самого больного, тем более фибринной пленки, недопустимо. Все эти материалы не предохраняют от развития спаечного процесса (мозгового рубца), а способствуют этому.
Протез ТМО подшивают так, чтобы он свободно свешивался через неприкрытый мозг в виде фартука. Нижнюю часть "фартука" не подшивают. Произведенная таким образом пластика ТМО изолирует мозг от мягких тканей и не препятствует его выбуханию в трепанационное окно.
Утверждают, что ДТЧ может не дать желаемого эффекта, если из-за неточности топического диагноза она произведена вдали от очага. Это положение может быть справедливым лишь в части случаев, особенно при длительно текущих заболеваниях (например, опухолях мозга). В настоящее время КТ-диагностика, как правило, позволяет установить точный топический диагноз. В неотложной нейрохирургии при острых внутричерепных гематомах или очагах ушиба-размозжения мозга ДТЧ обычно является завершающим этапом операции (после удаления пораженных тканей). Однако декомпрессивный эффект зависит от локализации такой трепанации. Он минимален, если трепанация производится в теменной области. Максимальный эффект можно ожидать при расположении трепанационного окна в височной или лобной области и при соблюдении определенных условий.
Считается, что ДТЧ в височной области следует накладывать как можно ниже, максимально приближаясь к месту крепления мозжечкового намета. Объясняется это двумя причинами.
Во-первых, дислокация и вклинение височных долей мозга в вырезку намета мозжечка происходят в первую очередь именно на этом уровне. Поэтому декомпрессия, произведенная на уровне предполагаемого вклинения, способна максимально предотвратить или уменьшить эффект дислокации и сдавления ствола мозга на уровне его ножек.
Во-вторых, с чисто хирургической точки зрения низко наложенное трепанационное отверстие позволяет наиболее полно и с наименьшей травматизацией произвести ревизию базальных участков височной и лобных долей, т. е. мест, наиболее часто поражаемых при ЧМТ.
В острых случаях после ЧМТ, при прогрессирующем поражении ствола мозга, но при отсутствии острого внутричерепного объемного образования, при выраженном отеке мозга, но без грубого поражения его ствола, хороший эффект дает бифронтальная ДТЧ, позволяющая значительно снизить летальность среди таких пострадавших.
Таким образом, ДТЧ представляет собой операцию, по завершении которой в костях черепа остается отверстие (вне зависимости от методики его наложения) при вскрытой ТМО.
Операции, заканчивающиеся пластическим закрытием отверстия в черепе (костным лоскутом или иным способом), а также те, при которых ТМО не вскрывается (или зашивается наглухо), ДТЧ не являются.
ДТЧ наиболее рационально производить в месте патологического очага, а в условиях неотложной нейрохирургии (ЧМТ, острые нетравматические внутричерепные гематомы и др.) - низко в височных областях черепа или бифронтально.
Заключение
Трепанация черепа - это древнейшая операция, которая отличается своей сложностью и требует высокого умения для выполнения, так как именно трепанация дает врачу доступ к одному из самых важных органов человека. Трепанация черепа помогает людям с тяжелейшими ранениями головного мозга, опухолями и другими травмами.
Литература
1. Верещако А.В. Благоприятный результат хирургического лечения открытой приникающей черепно-мозговой травмы // Вопр. нейрохир. - 1997. - № 3. - С. 43-44.
2. Дзенис Ю.Л. Усовершенствованный способ краниотомии корончатой фрезой // Там же. - № 4. - С. 34.
3. Зотов Ю.В., Касумов Р.Д., Исмаил Тауфик. Очаги размозжения головного мозга. - СПб., 1996.
4. Лебедев В.В., Быковников Л.Д. Руководство по неотложной нейрохирургии. - М., 1987.
5. Ромоданов А.П., Зозуля Н.М., Мосийчук Н.М., Чушкан Г.С. Атлас операций на головном мозге. - М., 1986.
6. Рыбаков Г.Ф. Черепно-мозговая травма. - Вологда, 1992.
7. Тильман О. Операции на черепной части головы. - Л., 1998г.
Похожие работы
... неосуществимо. ЛЕЧЕНИЕ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ Лечение черепно-мозговой травмы любой степени тяжести должно проводиться в стационаре. Наиболее эффективно его можно организовать в нейрохирургическом отделении (специализированная помощь). Большинство же пострадавших детей лечатся в травматологических либо хирургических отделениях (квалифицированная помощь). Поэтому столь необходимо врачам этих ...
... Гнесина, 1969; Garrel, Kramarz, 1965; Kozniewska et al., 1966, и др.). Электроэнцефалографические исследования подчеркивают большие возможности электроэнцефалографического метода как в топической диагностике внутричерепных гематом, так и в дифференциации ушиба и сдавления головного мозга. Адекватная оценка общемозговых и очаговых изменений биоэлектрической активности может быть дана только ...
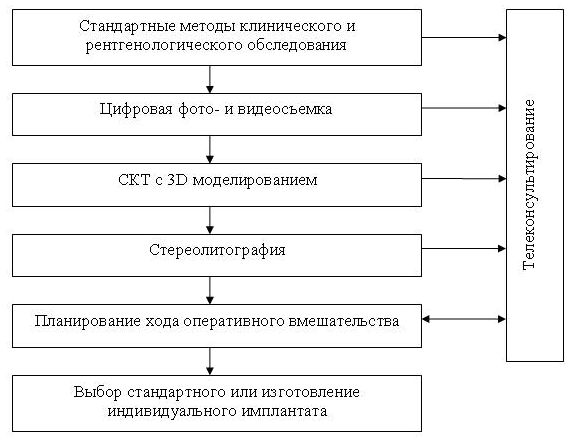
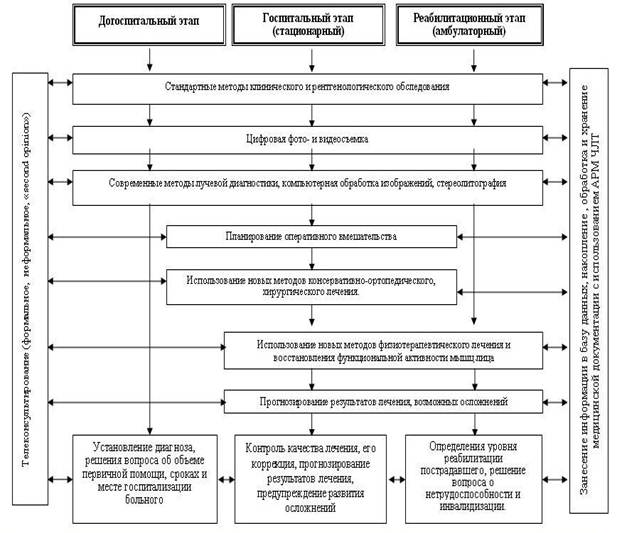
... инновационных технических средств, компьютерных и телекоммуникационных технологий. Предложенные методики обследования, лечения и реабилитации пострадавших с травмами челюстно-лицевой области могут быть рекомендованы к широкому использованию в практике челюстно-лицевой травматологии. Предложена схема комплексного подхода к лечению и реабилитации данной категории пострадавших, основанная на ...
... б) 4–5 в) 6–7 г) 8–9 2. Число мочеиспусканий у детей первого года жизни составляет в сутки а) 1–10 б) 10–20 в) 20–30 г) 30–40ЭТАЛОНЫ ОТВЕТОВ 1в 2б СБОРНИК ТЕСТОВЫХ ЗАДАНИЙ ДЛЯ ИТОГОВОЙ ГОСУДАРСТВЕННОЙ АТТЕСТАЦИИ по специальности 0401 «Лечебное дело» ТЕРАПИЯВВЕДЕНИЕУважаемые коллеги! Обучение студентов в медицинском колледже (училище) завершается подведением итоговой аттестации, которая ...
0 комментариев