Навигация
Эффективность использования методов психокоррекции в процессе лечения лиц, страдающих сахарным диабетом
ВВЕДЕНИЕ
В нашей работе мы хотели бы обсудить некоторые вопросы связанные с причинами, течением и последствиями сахарного диабета, а также описать основы психотерапии при психосоматических заболеваниях и выбранные нами методы для коррекции состояния пациентов с сахарным диабетом.
Сахарный диабет - одна из наиболее серьезных проблем современной мировой медицины, что связано с огромной распространенностью заболевания ( более 120 млн. человек в мире), а так же с самой ранней инвалидизацией больных и высокой их смертностью (третье место после сердечно-сосудистой патологии и злокачественных новообразований).
Сахарный диабет - это эндокринно-обменное заболевание, в основе которого лежит абсолютная или относительная инсулиновая недостаточность. При сахарном диабете нарушается углеводный, жировой и другие виды обмена веществ. В основе симптомов лежит состояние гипергликемии, отсюда определение “сахарный” /от латинского “mellitus” - медовый, сладкий/. Содержание сахара в крови является одним из диагностических критериев сахарного диабета /составляет натощак больше 120 мг %/. Когда гликемия превышает определенный предел /160-180 мг %/, появляется глюкозурия /выделение сахара с мочой/. В результате этого возникает полиурия, ведущая к обезвоживанию организма. Больные выпивают за сутки 3-5 литров, а иногда более 8-10 литров жидкости и столько же теряют с мочой. Отсюда происходит название “диабет” /от греческого “диабаио”- прохожу сквозь/.
Сахарный диабет известен человечеству с глубокой древности и первое клиническое описание заболевания проведено египетскими врачами за 1500 лет до н. э. Сахарный диабет был известен в Индии, Китае, Древней Греции и Италии. Так в известной работе врача Сусрата (400 лет до н.э.) приведено не только клиническое описание болезни, но и различные клинические формы течения диабета. Средняя продолжительность жизни больных с момента заболевания не превышала 5 лет. После открытия и выделения канадскими учеными Фредериком Грантом Бантингом и Чарлзом Бестом гормона инсулина /Нобелевская премия по физиологии и медицине за 1923 г./, а также создания других современных методов лечения средней продолжительностью жизни больных сахарным диабетом, при условии правильного лечения и соблюдения специального режима, почти не отличается от этого показателя в популяции в целом.
Однако сахарный диабет продолжает оставаться тяжелым заболеванием. Особенно страшны тяжелые последствия для сосудистой системы, зрения, почек. Болезнь сердца и инсульты у больных сахарным диабетом бывают в 2-3 раза чаще, слепота в 10 раз чаще, гангрена и ампутация ног в 20 раз чаще, чем в популяции в целом. Высокий уровень содержания сахара в крови может привести /по данным психиатров и психологов/ к психическим нарушениям, астенической симптоматике, к высокой утомляемости и внутренней напряженности. Больные сахарным диабетом становятся раздражительными, тревожными и ранимыми.
К настоящему времени большинство специалистов придают важное значение психогенным факторам в клинике сахарного диабета (Кашпур М.Н., 1963; Баранов В.Г.,1966; Рожнов В.Е., 1985 ; Кискер К.П. и др., 1999; Пезешкиан Н., 1996 и др. ).
Поэтому, чтобы облегчить состояние лиц, страдающих сахарным диабетом и научить их жить со своей болезнью необходимо участие не только медиков, но и психологов. В этой связи актуальными становятся те исследования, которые разрабатывают и внедряют методы психокоррекции в клинику сахарного диабета, чтобы помочь больным лучше воспринимать себя со своим недугом, адекватно осознавать свое состояние и владеть своими эмоциями, чтобы быстрее достичь компенсации. К числу таких исследований относится и настоящая дипломная работа.
При этом мы исходили из следующей гипотезы: коррекция психосоматического состояния лиц страдающих сахарным диабетом оказывает положительный эффект как на сам процесс течения сахарного диабета и самочувствие, так и на психическое состояние пациентов, снижая общий стрессовый фон.
Цель данной работы состоит в том, чтобы показать эффективность использования методов психокоррекции в процессе лечения лиц страдающих сахарным диабетом.
Чтобы доказать нашу гипотезу, нам необходимо выполнить ряд задач:
1. Сбор литературных данных по намеченной проблеме исследования.
2. Подбор методик исследования.
3. Отбор групп для исследования.
4. Проведение психокоррекционной работы.
5. Оценка эффективности психокоррекции по объективным (физиологическим) и субъективным (психологическим) параметрам.
Глава I. Исследования медицинских и психологических аспектов проблем связанных с сахарным диабетом
&1. Медицинские аспекты проблемы сахарного диабета
Сахарный диабет — это хроническое заболевание, характеризующееся нарушением метаболизма макроэргических соединений, особенно глюкозы и жиров. По традиции, диагноз диабета основывается на доказательстве нарушения толерантности к глюкозе. Совокупность нозологических форм, называемых сахарным диабетом, связана с общим нарушением толерантности к глюкозе и потенциальной возможностью развития осложнений в результате изменения обмена глюкозы и липидов. Согласно классификации ВОЗ, различают два основных типа сахарного диабета: инсулинозависимый (1 тип) и инсулинонезависимый (2 тип).
Какое влияние оказывает генетика на сахарный диабет 1 и 2 типа? Взаимосвязь между генетическими факторами и влиянием окружающей среды при диабете является сложной и пока еще недостаточно понятной. Что касается инсулинзависимого диабета I типа, то совокупный риск для сибсов от больных диабетом составляет 6-10% против 0,6% в общей популяции. Что касается влияния родительских генов, то потомство от женщин с диабетом I типа имеет меньший риск заболевания (2,1%), чем потомство от мужчин, больных диабетом I типа (6,1%). Причина этого несоответствия неизвестна. Монозиготные близнецы имеют 20-50%-ную конкордантность по диабету I типа. Восприимчивость к диабету I типа связана с генетической экспрессией определенных протеинов, кодируемых НЬА участком основного комплекса гистосовместимости. Эти протеины имеются на поверхности лимфоцитов и макрофагов, и считается, что они важны для инициирования аутоиммунной деструкции р-клеток. Несмотря на то, что неизвестны все генетические маркеры (НЬА и другие) при диабете I типа, будущий прогресс в этой области позволит производить массовое обследование населения для выявления генетически обусловленной восприимчивости к диабету.
Ну, а повышение заболеваемости (инсулиннезависимым) диабетом II типа среди членов семьи предполагает наличие четкого генетического компонента при этом заболевании. У монозиготных близнецов отмечают 60-90%-ную конкордантность при диабете II типа. Совокупный риск заболевания диабетом II типа среди сибсов от больных диабетом родителей составляет 10-33% против % в общей популяции. У потомства от женщин, больных диабетом II типа, отмечают в два-три раза больший риск развития диабета, чем у потомства от мужчин с этим заболеванием. Точный тип наследования для диабета II типа неизвестен, но считают, что он является полигенным. У небольшого процента больных были установлены специфические мутации, которые кодируют диабет II типа. Тем не менее, для большинства больных специфический ген еще не определен. Взаимосвязь между окружающей средой и наследственностью можно обнаружить по более высоким уровням инсулина натощак в каждой весовой категории у потомства от двух родителей, страдающих диабетом II типа, по сравнению с контрольными группами. Высокое содержание инсулина является маркером резистентности к инсулину, прогностическим признаком прогрессирования и перехода к диабету II типа.
Патогенез сахарного диабета. При диабете I типа важнейшей стадией патогенеза является активация Т-лимфоцитов против специфических антигенов, имеющихся на р-клетках больного. Эти активированные Т-клетки содействуют медленной деструкции р-клеток путем пополнения пула Т- и В-лимфоцитов, макрофагов и цитокинов. Морфологическое изучение поджелудочных желез детей, умерших при остром дебюте диабета, выявило воспалительный инфильтрат из мононуклеарных клеток, не выходящий за пределы островков — так называемый инсулит. В конечном итоге на протяжении ряда лет наступает полная деструкция р-клеток. Обнаружение в сыворотке крови ребенка высокого титра ауто-антител к инсулоцитам является прогностическим признаком прогрессирования диабета I типа. Различные антигены, экспрессируемые (3-клеткой, вовлекаются как мишени для аутоиммунной атаки. Такие антигены включают как сам инсулин, так и протеин молекулярной массы 64 килодальтона (в настоящее время известный какдекарбоксилаза глютаминовой кислоты, или ДГК). Пусковой фактор для активации Т-клеток против этих аутоантигенов неизвестен, но возможно участие в этом процессе факторов окружающей среды, которые идентичны аутоантигену по антигенному составу. Т-клетки, активированные против этого антигена из окружающей среды, могут затем перекрестно реагировать с антигеном на поверхности р-клеток — этот процесс называется молекулярной мимикрией. Что касается диабета I типа, то возможными активаторами из окружающей среды являются вирусы, токсины и продукты питания. Например, предполагают, что употребление коровьего молока в первые 6 недель жизни играет определенную роль в развитии диабета I типа у генетически предрасположенных к нему детей. Вирусы могут инициировать диабет I типа через молекулярную мимикрию или путем прямого изменения р-клеток, вызывающих аномальную экспрессию аутоантигенов, или посредством прямой деструкции р-клеток.
Патогенез сахарного диабета II типа неясен, но, по-видимому, он является многофакторным. Самым ранним дефектом, который можно обнаружить, является резистентность к инсулину, проявляющаяся повышенным уровнем инсулина в плазме крови — или натощак, или после перорального или внутривенного теста на толерантность к глюкозе. Эту аномалию можно наблюдать еще в позднем подростковом возрасте, и она может предшествовать развитию диабета одно или два десятилетия. На этой ранней стадии резистентность к инсулину очевидна, даже если нет ожирения. Проспективные исследования указывают, что наследование признака резистентности к инсулину является облигатным, но недостаточным для развития диабета. Диабет не развивается у генетически предрасположенных к нему людей, если они поддерживают вес тела, близкий к идеальному. Заболевают обычно только генетически предрасположенные к диабету люди, страдающие ожирением. Ожирение, особенно ожирение туловища, связано с резистентностыо к инсулину и, как считают, предъявляет повышенные требования (3-клеткам.
Рисунок 1 отражает связь между окружностью талии (тест, характеризующий ожирение туловища) и чувствительностью к инсулину у женщин с разной степенью толерантности к глюкозе. Женщины с наименьшими размерами талии оказались наиболее чувствительными к инсулину по сравнению с женщинами, имевшими самые большие размеры талии. Идентичная взаимосвязь продемонстрирована и у мужчин.
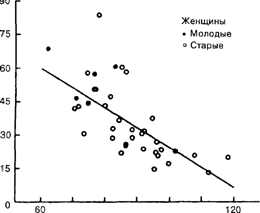
Рис.1.
Взаимосвязь между инсулинрезис-тентностью, измеренной с помощью метода с использованием эугликемической методики зажима, и окружностью талии у женщин с разной степенью толерантности к глюкозе.
70 80 90 100 110 Окружность талии (см)
Что касается людей, генетически предрасположенных к диабету П типа, то Р-клетки по существу способны компенсировать резистентность к инсулину. Однако с годами р-клетки теряют эту способность. Этот случай недостаточности функции р-клеток встречается часто, когда ставят клинический диагноз диабета. Процесс перехода от резистентности к инсулину к недостаточности Р-клеток четко прослеживается у людей. Подобным образом можно прогнозировать сахарный диабет II типа, воспроизведенный на животных, который прогрессирует, проходя через различные стадии резистентности к инсулину и инсулиновой недостаточности.
&2. Проблемы психогенеза сахарного диабета
Причины возникновения сахарного диабета - предмет широкого обсуждения. Сахарный диабет часто появляется при наследственной предрасположенности по системе лейкоцитарных антигенов (возможность развития сахарного диабета первого типа у людей с такими антигенами в три раза выше, чем у людей без этих антигенов). При наследственной предрасположенности выше риск развития сахарного диабета в результате инфекционного заболевания (кори, свинки, краснухи – у перенёсших краснуху частота сахарного диабета достигает 40%). Другие патогенные факторы – это избыточная масса тела (особенно в сочетании с физической активности), беременность, травмы, хирургические операции, заболевания печени, алкоголизм, некоторые лекарственные препараты, разрушающие инсулин или препятствующие его действию (гормональные препараты, психотропные вещества и др.).
Большинство исследователей приходит к выводу, что сахарный диабет имеет полифакторный механизм возникновения. Среди многих патологических факторов особое значение имеет психический стресс. Частота психогенного фактора при манифистации диабета по данным разных авторов колеблется от 1% до 5З,2%. Значительную роль психическим факторам в происхождении и развитии сахарного диабета отводили такие известные ученые и клиницисты прошлого столетия, как Т. Willis, B. Neunyn, К. Бернар, Г. Захарьин.
В литературе есть много примеров, когда психогенный диабет возникал вслед за эмоциональными стрессом. Иногда инициальные диабетические симптомы появляются в ближайшие часы после психотравмы, иногда происходит накапливание /кумуляция/ психических стрессов - длительные трудноразрешимые конфликтные ситуации с постоянным тревожным ожиданием, уход за тяжело больными близкими людьми с ожиданием летального исхода заболевания, тревожные ожидания изменения привычного стиля и ритма жизни, постоянная настороженность и предельная собранность на работе и др./ Селье Г., 1979/.
Психический стресс можно рассматривать как провоцирующий фактор. Как показал Г.Селье, стрессор возбуждает гипоталамус, в результате чего продуцируется вещество, давшее сигнал гипофизу выделять в кровь адренокортикотропный гормон /АКТГ/; под влиянием АКТГ внешняя корковая часть надпочечников выделяет кортикоиды; это приводит к продуцированию сахара как легкодоступного источника энергии. За утиллизацию сахара в организме человека отвечает гормон инсулин. В период стресса в кровь вбрасывается более десятка гормонов, антагонистов инсулина /АКТГ/; соматотропный гормон, стимулирующий выработку глюкагона и подавляющий некоторые процессы, стимулируемые инсулином; адреналин, поступающий в кровь при сильных эмоциональных реакциях - страхе, гневе, ярости – из мозгового слоя надпочечников и резко повышающий содержание глюкозы в крови; норадреналин, хотя мало, но все же способствующий повышению сахара в крови; из коры надпочечников выделяются глюкокортикокды - кортикостерон, гидрокортизон /кортизол/, кортизон; поджелудочная железа выделяет глюкагон /Лайнгер М.А., 1975/. Если инсулин один не может справиться с противостоящим ему стрессовым фоном, может произойти угнетение клеток поджелудочной железы, продуцирующих инсулин. Таков возможный психогенный механизм возникновения 1 типа сахарного диабета.
Особое место занимает вопрос о связи преморбидных особенностей личности с возникновением сахарного диабета, а так же о влиянии социально-психологических факторов на развитие осложнений сахарного диабета.
На связь возникновения сахарного диабета с преморбидными особенностями личности указывают многие исследователи, проводившие обследования на больших популяциях испытуемых при помощи различных психологических методик /уровень агрессивности Розенцвейга, ММР1, тест Роршаха, ТАТ и др./. Другие авторы на основании тех же методов приходят к выводу о неспецифичности преморбидных особенностей личности. Далее эти особенности личности больных сахарным диабетом будут рассмотрены более подробно.
Интересное исследование причин роста числа случаев сахарного диабета было проведено группой японских исследователей под руководством Т.Маиунага. Они пришли к выводу, что среди больных сахарным диабетом преобладает тип руководителя /условно тип Д/. Это согласуется с данными других исследователей, которые отмечают, что сахарный диабет преобладает у административно-хозяйственных работников /Терещенко Н.В., Чебрецов Н.В.,1972.
Этот же патологический фактор отрицательно сказывается на развитии осложнений сахарного диабета. Наибольшее число осложнений выявлено у административно-хозяйственных работников среди лиц, занимающих материально ответственные должности или несущих ответственность за безопасность людей, а так же у лиц умственного труда, связанным с мобилизацией внимания, сосредоточенностью, напряжением, но, чаще встречаются осложнения сахарного диабета у лиц, принимающих активное участие в общественной жизни. Отрицательно сказываются существование конфликтов на работе и высокая психоэмоциональная напряженность /Селье Г.,1979.
Что касается наличия семейных конфликтов, то они достоверно чаще встречаются у женщин с осложнениями сахарного диабета. У мужчин существенного различия по данному "фактору не обнаружено”. То же самое относится к продолжительной семейной неудовлетворенности, длительному эмоциональному напряжению в семье, которые достоверно коррелируют с осложнениями сахарного диабета у женщин, а у мужчин существенного значения не имеют /там же/.
&3. Психологические особенности личности больных сахарным диабетом
Вопросам эмоционально-личностных особенностей больных сахарным диабетом уделяется много внимания в специальной психиатрической литературе и в изданиях по эндокринологии. Есть такие работы, посвященные патопсихологическим аспектам сахарного диабета.
Психиатрами отмечается, что у всех больных сахарным диабетом в той или иной степени наблюдаются психические нарушения (Селье Г., 1979). Психические изменения при сахарном диабете тесно связаны со степенью тяжести заболевания и уровнем компенсации сахарного диабета.
Доминирующим психопатологическим синдромом при сахарном диабете является астенический, основные симптомы которого - повышенная ранимость, обидчивость, слезливость, быстрая утомляемость, раздражительность, колебание настроения (от глубокого недовольства собой, вялости до состояния эйфории, экзальтации с переоценкой своих способностей, многоречивостью, пренебрежительным отношением к себе и лечению) / Селье Г ., 1979; Прихожанин В.М., 1981 и др./.
В литературе выделяется несколько синдромов астенического ряда, наблюдаемых у лиц, страдающих сахарным диабетом. Вид синдрома связан с периодом сахарного диабета, отражающим прогредиентный характер заболевания. На начальной стадии заболевания наблюдаются астено-невротический и собственно астенический синдромы, на более отдалённой стадии - астено-дистемический синдром, а на заключительной стадии заболевания, для которой характерно обеднение психики и мнестически-интеллектуальное снижение, наблюдаются астено-апатический и астено-адинамический синдромы.
Наиболее широко распространен среди больных сахарным диабетом астено-невротический синдром. Для него характерные симптомы:
Эмоциональная лабильность с готовностью к реакциям раздражения по любому поводу;
Утомляемость, усталость ощущается к концу рабочего дня, после отдыха чаще всего проходит;
Головные боли нестойкого характера;
Изменения памяти, повышенная забывчивость, связанная с рассеянным вниманием.
Если заболеванию предшествовал острый эмоциональный стресс, часто развиваются симптомы астенического синдрома. При случайном выявлении сахарного диабета чаще всего наблюдается астено-невротический синдром с акцентированием явлений раздражительности.
Особое значение приобретает дифференциация астено-невротического синдрома при сахарном диабете от собственно неврозов. В отличии от неврозов в случае астено-невротического синдрома нет типичного истерического, “жажды признания”, завышенных притязаний личности. Нет также стойких обсессивных проявлений.
В отличии от неврастении при астено-невротическом синдроме отсутствуют конфликты несоответствия возможностей и средств личности с требованиями ее к себе, согласующимися с реальными условиями. Для больных сахарным диабетом более выражена податливость к психотерапии.
Астено-невратический синдром при сахарном диабете как правило имеет следующую динамику:
все большее доминирование собственно астенических изменений с появлением вялости;
эмоциональная лабильность уступает место инертности аффектных реакций;
колебания настроения приобретают более заметный фазовый характер, менее явственна становится связь их возникновения с внешними раздражителями.
В этой связи среди аффектных расстройств особое значение начинают играть астенно-депрессивный синдромы. Клиника депрессии имеет следующие симптомы: пониженное, угнетенно-тоскливое настроение, чувство неуверенности в своих силах, мысли о неполноценности и бесперспективности, общее снижение активности и нарушение сна. В динамике депрессивные расстройства у больных сахарным диабетом продолжаются обычно не долго (до нескольких недель), но астенические симптомы сохраняются.
Астено-депрессивный синдром обычно возникает одновременно с сахарным диабетом и усложняется и усложняется в период декомпенсации. На фоне астении с выраженной истощаемостью при нарастании беспокойства, тревоги и повышенной раздражительности, совпадающими с высоким содержанием сахара в крови и моче, может постепенно развиться тревожно-депрессивный синдром. /Алимов Х.А. и др., 1978/.
В специальной психиатрической литературе описываются также случаи шизоформных психозов при сахарном диабете, которые могут протекать в виде многообразных психопатологических синдромов и часто напоминают различные формы шизофрении (аффективно-бредовый синдром, бредовые идеи самообвинения, преследования, имеющие яркий, чувственный и не систематизированный характер; сенестопатические ощущения и жалобы; вестибулярные, обонятельные, вкусовые галлюцинаторные переживания; стойкие нарушения памяти, в основном на текущие события).
Шизоформные психозы при сахарном диабете имеют следующие отличия от шизофрении:
психические расстройства протекают на органическом фоне сахарный диабет, астения;
клиника болезни полиморфна;
волнообразное течение;
психические нарушения кратковременны;
довольно быстрая нормализация психической деятельности;
негативная симптоматика не выражена;
снижение памяти, что не имеет места при шизофрении;
длительность и исход психических расстройств зависит от степени тяжести сахарного диабета.
Другую группу исследований особенностей психики у больных сахарным диабетом составляют работы с использованием методов психодиагностики и психопатологических методик.
Для выяснения эмоционально личностных особенностей больных сахарным диабетом Н.Бабенковим был применен ММР1 в варианте Ф.Б.Березина и М.П.Мирошникова. Было обследовано 30 здоровых и 21 больных испытуемых. Учитывался пол, возраст и степень тяжести диабета, сахар в крови и моче. В целом в группе больных отмечалось умеренное /в пределах 70 по Т-шкале, но достоверное повышение профиля по шкалам , невротической триады: I - ипохондрия, 2 - депрессия, 3 - истерия, а также по шкалам 7 - психастения, 8 - шизоидная /плато/, что свидетельствовало о наличии синдрома астенической депрессии. Изменения по другим шкалам позволяют говорить об увеличении внутренней напряженности, тревожности, потребности в помощи. Напряженность коррелирует со степенью тяжести сахарного диабета.
За рубежом проводились исследования больных сахарным диабетом при помощи теста Роршаха, Розенцвейга, ТАТ и др. Была выявлена выраженная нервность, трудности социального приспособления и депрессия.
М.А. Лайнгер провел патопсихологическое исследование памяти, внимания, мышления, работоспособности и утомляемости, самооценки у больных сахарным диабетом. Мышление исследовалось при помощи методов простых аналогий, понимания переносного смысла пословиц, что выявило у части больных некоторую деменцию, которая коррелировала не с лабильностью течения и степенью тяжести заболевания, а с возрастом и продолжительностью сахарного диабета.
Работоспособность и внимание исследовались с использованием методик счета по Крепелину, корректурной пробы Бурдона. Отмечалось снижение уровня внимания, умственной работоспособности, скорости усвоения нового. Также отмечались мнестические нарушения.
Социальная приспособленность имеет при сахарном диабете особое значение. Й.А.Лайнгер показал, что значительное улучшение работоспособности, повышение концентрации внимания на определенный период времени, собранность, способность быстро переключить внимание проявляли несмотря на астеническую симптоматику мужчины среднего возраста, воспринимавшие экспериментальное исследование как проверку их способности выполнять профессиональную работу. При этом наблюдалось даже некоторое игнорирование болезни. Стимулирующая помощь вызывала улучшение результатов. По данным методики Дембро-Рубинштейн наблюдалась характерная тенденция к повышению самооценки.
Характерной особенностью выполнению методик простых аналогий и запоминания 10 слов была фиксация, или даже контаминация таких слов, которые связаны с ежедневными инъекциями инсулина и ограничением углеводов в питании. Так, больной К., 43 г., болеет 8 лет, инженер, начальник отдела, в методике “10 слов” обнаружил застревание на слове “игла”. В этой же методике больной Н., 58 лет, старший техник, болеет 19 лет, обнаружил застревание на словах “мед”, “вода”. Этот же больной в методике простых аналогий:
Чай суп
Сахар вода, тарелка, крупа, соль, ложка
Заметил: “чай – с сахаром, а суп – с крупой”. Сахар и крупа являются углеводами, и их в отличии от соли необходимо строго учитывать в питании больных сахарным диабетом.
Н. Пезешкиан выделяет 4 формы переработки актуального конфликта (психосоциальная ситуация перенапряжения)
Тело: хронический “голод по любви” больной диабетом утоляет защитным образом при помощи еды, особенно сладостей. Вследствие выросших ограничений, которые выставляет сахарный диабет, часто возникают страх и чувство безысходности. Часть больных реагирует на потерю автономности отчаянием и равнодушием. Другие “вытесняют” или просто отрицают свое заболевание. Некоторые протестуют чрезмерным потреблением пищи и спиртных напитков.
Профессия/деятельность: в сфере рассудок/деятельность больные диабетом отличаются дисциплинированностью и точностью. Обычно им несвойственны решительность, честолюбие и экспансивные стремления.
Контакты: в сфере контактов часто присутствует негативный опыт Чрезмерная потребность больных диабетом в зависимости и изнеживании в редких случаях может устраивать партнеров. Несмотря на разочарование, такие больные относительно редко расстаются со своими партнерами обычно из-за силы привязанности.
Фантазия/будущее: в конце концов, стремление к чему-то также может быть попыткой скрыться от “суровых” будней по крайней мере в воображении, во всепозволяющих и всесильных представлениях быть тем и получать то, что недоступно в реальности. Актуальные способности справедливость, сомнение, обязательность, верность и привязанность особенно выражены у диабетиков.
Как считает Пезеншкиан, больныедиабетом часто ощущают себя в детстве брошенными родителями и другими близкими на произвол судьбы или чрезмерно опекаемыми. Детские потребности в безопасности, защищенности, внимании и терпении удовлетворяются недостаточно или односторонне. Эмоциональный холод учит детей компенсироваться при помощи приема пищи, что родители отчасти даже сознательно приветствуют.
В семье нередко складываются нестабильные отношения с сильными волнениями и тревогами. Родители не способны соответствующим образом решать свои конфликты. Отношения с братьями и сестрами также часто бывают сложными, поскольку здоровые братья и сестры завидуют особому положению больного ребенка. Хотя контакты с другими людьми достаточно развиты, на первое место здесь тем не менее выходят радости яств и лакомств. Интересы в других сферах в большинстве случаев в таких семьях бывают недостаточно высокими.
Фантазия также подчинена преимущественно сфере тела и питания. Сильно повышенные голод и жажда, к тому же регулярные инъекции инсулина и соблюдение диетических предписаний как бы затребовали все силы больного. Все вращается вокруг сферы организма и ощущений.
Делая небольшое резюме, выше изложенному материалу, нам бы хотелось описать основные психопатологические проявления характерные для сахарного диабета.
Таковыми являются: лабильность настроения, раздражительность, мнительность, тревожность, подавленность, угнетенность, общая слабость, адинамия, повышенная утомляемость, вялость, сонливость, снижение работоспособности, эмоциональная неустойчивость, повышенная конфликтность, хронические, довольно выраженные личностные изменения.
Глава II. Общие положения психологической помощи лицам с психосоматическими расстройствами
&1. Особенности психотерапии при хронических заболеваниях
В отличие от острой патологии, при которой успешное лечение приводит к полному восстановлению предшествующего болезни состояния здоровья, хронические заболевания характеризуются длительно протекающими патологическими процессами без четко очерченных границ. Пациент никогда не становится снова полностью здоровым, он постоянно, т.е. хронически, болен. Больной должен быть готов к дальнейшему ухудшению своего самочувствия, продолжающемуся снижению работоспособности, смириться с фактом, что он никогда не сможет делать все, что хочется, как раньше.
Из-за этих ограничений человек нередко оказывается в противоречии с тем, что он ожидает от себя сам, и с тем, что ожидают от него другие. Хроническому больному в силу психосоциальных последствий его функциональных ограничений (реакция семьи, уменьшение социальной сферы активности, ущерб профессиональной работоспособности и т.д.) грозит превращение в “неполноценного”, в инвалида.
В противодействии хроническому заболеванию существуют две стратегии поведения - пассивная и активная. Больной должен осознать общее изменение жизненной обстановки и попытаться активно преодолеть препятствия с помощью нового, приспособленного к заболеванию образа жизни. Требование “жить вместе с болезнью” легче, однако, декларировать, чем соблюдать, и это приводит к тому, что многие люди реагируют на изменения своего функционирования, вызванного болезнью, такими психопатологическими расстройствами, как страх, апатия, депрессия и др. К пассивному поведению относятся защитные механизмы: реакции преуменьшения серьезности болезни типа игнорирования, самообмана, рационализации или сверхконтроля. Однако ценность этих пассивных попыток преодоления психологических и социальных следствий при длительной болезни часто сомнительна.
Более значимы активные усилия пациента по решению возникший перед ним проблем, связанных с болезнью. Согласно Каллинке /1982/, больной должен стремиться к тому, чтобы: смягчать вредные влияния окружающей среды и увеличивать шансы на улучшение состояния, адекватно оценивать неприятные события и факты и приспосабливаться к ним, поддерживать свой собственный положительный образ, сохранять эмоциональное равновесие, поддерживать спокойные, нормальные отношения с окружающими. Это возможно в том случае, если больной получает и усваивает необходимую информацию о болезни; ищет и находит совет и эмоциональную поддержку у специалистов, знакомых или товарищей по несчастью (группы взаимопомощи); приобретает навыки самообслуживания в определенные моменты болезни и тем самым избегает излишней зависимости, ставит перед собой новые, связанные с наличием заболевания цели и пытается поэтапно их достигать.
&2. Основные принципы психотерапии при психосоматических заболевания
Какие же заболевания можно считать психосоматическими? Строго говоря, и в происхождении и в течении практически всех заболеваний участвуют психогенные компоненты. Эмоциональные переживания оказывают воздействие на морфологические структуры через гормональную и иммунную системы, а также через вегетативную нервную систему. В свою очередь, соматические изменения влияют на психическое состояние.
О психосоматических заболеваниях можно говорить, когда появляются органические изменения в больном органе. Психический фактор определяет обычно лишь часть причин, приведших к подобным заболеваниям. Среди других факторов важное значение имеют также генетические, соматические и социальные причины. В этой связи можно говорить о мультифакторной этиологии заболевания.
Примером психосоматических заболеваний являются следующие болезни:
бронхиальная астма, язва желудка и двенадцатиперстной кишки, эссенциальная гипертония, нейродермит, язвенный колит, ревматоидный артрит, сахарный диабет, тиреотоксикоз, ишемическая болезнь сердца и др.
Понимание генеза психосоматических заболеваний определяет основные принципы их лечения. Так как у пациентов с психосоматической патологией нарушена важнейшая функция символообразования и нет достаточной интроспективной рефлексии своего эмоционального состояния, в работе с ними не может быть использована вербальная техника классического психоанализа. Более того, у больных с психосоматической патологией обычная, немодифицированная психоаналитическая терапия, по меньшей мере, в начале лечения может вызвать даже ухудшение состояния. Толкования в классическом аналитическом смысле воспринимаются не как побуждение к прогрессивным изменениям, а как сдерживающий фактор. Необходимое аналитическое правило абстиненции (дистанция между пациентом и терапевтом) может восприниматься психосоматическим больным как недостаточное внимание и тепла в отношениях с психотерапевтом. Психосоматическим больным недостает также другой важнейшей предпосылки аналитической терапии - гнета психических страданий, который вторично обычно проявляется только в форме соматических симптомов или связанного с ними общего депрессивного фона.
Поэтому при психосоматических заболеваниях используют различные виды невербальной и полувербальной психотерапии (телесно-ориентированная терапия, дыхательная гимнастика, аутотренинг, упражнения по мышечной релаксации, музыкальная терапия, танцевальная терапия, символдрама, имагинативная терапия, гештальт-терапия, психодрама). Проведение “довербальных” видов психотерапии согласуется с генезом психосоматических заболеваний, согласно которому основные нарушения относятся к наиболее раннему, “довербальному” периоду развития обьектных отношений. Психоаналитическая терапия может подключаться только на последующих этапах лечения, когда у пациента уже достаточно дифференцируется структура “Я”, появятся предпосылки для работы с сопротивлением и разовьется способность к символообразованию как условие эффективности вербальных интеракций.
В психотерапи психосоматических заболеваний особенно важно научить пациента переживать и выражать свои агрессивные чувства - в том числе по отношению к близким людям и психотерапевту. Так, в танцевальной терапии этому, например, служит древний хороводный “Танец Св. Георга”, в котором стоящие в хороводе пациенты “убивают” воображаемым копьем представляемого в центре круга дракона (змею, противника, болезнь). При этом, благодаря эффекту групповой динамики снимается значительная часть груза чувства вины, который распределяется между участниками танца. Профилактике возникновения и усиления чувства вины за проявленную агрессию служит другой повторяемый элемент танца - танцующие идут под веселую музыку по кругу и радуются, что “убили” дракона.
Другой важный принцип лечения психосоматических заболеваний связан с тем, что, проводя психотерапию, нельзя пренебрегать общей соматической терапией. Психотерапия не может выступать альтернативой соматического лечения. Она должна умело дополнять его. При этом желательно, чтобы психотерапию и общее соматическое лечение психосоматического заболевания проводил один и тот же врач. Это связано с тем, что психосоматические больные склонны к расщеплению положительного и отрицательного переноса. Им трудно переносить хорошие и “плохие” чувства на одного и того же человека. Врач, дающий смягчающие страдания медикаменты, вызывает положительный перенос, а психотерапевт, побуждающий к прорабатыванию мучительных конфликтов, часто вызывает отрицательный перенос. В то же время, одно из условий эффективной психотерапии - это установление положительного переноса на терапевта.
Согласно следующему принципу лечения психосоматических заболеваний, психотерапия должна иметь поддерживающий (суппортивный) характер. Рене Шпитц говорил в этой связи об анаклитической терапии. Психотерапевт поддерживает пациента, помогает ему. Это способствует установлению положительных, доверительных отношений. Здесь важную роль играет положительный перенос на терапевта со стороны пациента. Терапевт хвалит пациента, укрепляет его веру в себя и повышает самооценку, что способствует нарциссической подпитке” пациента. Пациент как бы получает ту “первичную любовь (М. Балинт), которую он “недополучил” в самом раннем детстве. Как отмечал Хайнц Кохут, парадокс состоит в том, что для того, чтобы преодолеть патологический нарциссизм, т.е. фиксацию либидо исключительно на себе самом, не нужно пытаться “оторвать” это либидо от пациента и перенести его на обьект. Стоит, наоборот, еще более усилить нарциссизм, хваля пациента, проявляя к нему повышенное внимание. В результате происходит перераспределение и трансформация нарциссизма, примитивные психические структуры встраиваются в зрелую личность.
Особенно в начале терапии следует избегать конфликтных элементов. На начальных этапах лечения психосоматических заболеваний психотерапевтическое воздействие должно быть направлено на снятие психического и соматического напряжения и удовлетворение архаических потребностей (прежде всего, нарциссических и оральных).
Еще одна особенность психотерапии больных с психосоматической патологией связана с внешними условиями лечения. Психотерапия может проводится как в амбулаторной, так и в стационарной форме. На Западе преимущество психотерапии в специализированной психосоматической-психотерапевтической клинике обусловлено тем, что там обеспечивается обстановка защищенности, благодаря меньшему воздействию патогенного влияния семьи, работы или другого социального окружения. Этому же служит проведение - именно уже в начале терапии - одной или нескольких бесед с семьей пациента, а иногда и семейной психотерапии. Необходимо наладить, насколько это возможно, кооперацию с семьей пациента в вопросах психотерапии. Пренебрежение сотрудничеством психотерапевта с семьей пациента может стать причиной “застопоривания по непонятной причине” индивидуальной или групповой психотерапии.
&3. Общие положения психотерапии и психокоррекции при сахарном диабете
Ввиду значительной роли психических факторов в происхождении и развитии сахарного диабета психотерапия и психокоррекция при нем приобретают особенное значение.
В.Г. Баранов /1966/ указывает на то, что при лечении больных сахарным диабетом необходимо стремиться к созданию благоприятной психической обстановке, которая улучшает течение диабета и уменьшает потребность в инсулине и других препаратах, создает возможность расширения диеты. При психотерапии и психокоррекции состояния диабетиков основной акцент необходимо делать на тщательном и активном выполнении лечебных предписаний врача-эндокринолога и на борьбе с ипохондрическими настроениями, возможность возникновения которых особенно велика в связи с длительным хроническим течением этого заболевания А.Л. Гройсман, 1998 М.А. Лайнгер выделяет следующие принципы психотерапии при сахарном диабете:
1. Необходимо учитывать своеобразие диабета среди других хронических заболеваний, специфику личности больных сахарным диабетом, их отношения, эмоции, типы реакций.
2. Учет преморбидных особенностей личности больных сахарным диабетом - сочетание стеничности, целеустремленности с эмоциональной хрупкостью и впечатлительностью. Из этого следует рекомендация седативной психотерапии для уменьшения проявления сонзитивности с одновременным стимулирующим психотерапевтическим воздействием с целью актуализации установок активности и надежды.
3. Учет психологических проблем, связанных с ежедневными иньекциями инсулина, систематическим контролем содержания сахара в крови и моче, обязательностью строгого соблюдения диеты.
Психотерапия должна способствовать и мотивировать личность больного к самоконтролю. По мнению М.А.Лайнгера, психотерапевтическая актуализация систематического контроля за своим состоянием при сахарном диабете не вызывает ипохондрической фиксации.
Похожие работы
... Классическим является спектр манипулятивных методик: от советов Карнеги до нейролингвистического программирования и разнообразных тренингов (женского обаяния, личностного роста, сексуальный тренинг и пр.). В клинической психологии психокоррекция используется при выявляемых у клиента психологических проблемах, возникающих в связи с характерологическими девиациями и личностными аномалиями, а также ...
0 комментариев