Навигация
Дифференциальный диагноз симптомокомплекса патологических признаков курируемой больной с экссудативным перикардитом
1. Дифференциальный диагноз симптомокомплекса патологических признаков курируемой больной с экссудативным перикардитом.
Экссудативный перикардит - воспалительное заболевание околосердечной сумки и наружной оболочки сердца, сопровождающееся накоплением выпота в полости перикарда.
Общими симптомами являются:
· Боль за грудиной
· Одышка, возникающая при физической нагрузке
· Смещение границ сердечной тупости
· Приглушенность сердечных тонов
Но для экссудативного перикардита характерны:
· Тупые, давящие боли, чаще локализующиеся слева от грудины.
· Чувство тяжести в области сердца, усиливающиеся во время глубокого вдоха и при изменении положения тела.
· Нитроглицерин не оказывает болеутоляющего действия.
Снижение аппетита, сухой кашель, рвота, субфибрильная температура тела, лейкоцитоз, ускорение СОЭ, говорят в пользу наличия воспалительного процесса, что у данной больной не обнаруживается.
Обьективные изменения: расширение границ сердечной тупости во все стороны (у курируемой больной граница сердца расширена влево); верхушечный толчок не определяется; тоны сердца приглушены и сочетаются с шумом трения перикарда, который выслушивается в течение длительного времени; характерно наличие парадоксального пульса, набухание шейных вен, что отсутствует у курируемой больной.
Данные дополнительных методов:
· На рентгенограмме: расширение тени сердца, приближающаяся по форме к трапецевидной в сочетании с чистыми легочными полями.
· На ЭКГ: подьем сегмента ST, инверсия зубца Т, низкий вольтаж з.R.
Учитывая то, что у курируемой больной данные симптомы не выражены, экссудативный перикардит можно исключить.
2. Дифференциальный диагноз симптомокомплекса патологических признаков курируемой больной с инфарктом миокарда.
Инфаркт миокарда - острое заболевание, обусловленное возникновением очагов ишемического некроза в сердечной мышце в связи с недостаточностью притока крови к ней.
Общими симптомами являются:
· Сжимающая загрудинная боль, иррадиирующая в левую лопатку, одышка, возникающая при физической нагрузке и психоэмоциональном перенапряжении.
· Наличие факторов риска: возникновение болезни у лиц старше 40 лет, частые стрессы.
· Расширение границ сердца влево.
· Глухость тонов.
· На ЭКГ: смещение сегмента ST ниже изолинии, отрицательный з.Т в V5-V6, aVL.
Но для инфаркта миокарда характерно наличие трех синдромов:
1. Болевого: при типичной (ангиозной) форме в начале инфаркта миокарда отмечается интенсивная острая длительная боль за грудиной (у курируемой больной боль за грудиной давящего характера), продолжающаяся больше часа (до нескольких дней), с иррадиацией в левое плечо, руку, лопатку.
Боли не купируются нитроглицерином (в отличие от данной больной), сопровождаются холодным потом, страхом смерти.
2. Кардиоваскулярного синдрома: очаговое повреждение и некроз миокарда ведет к снижению ударного выброса, повышению АД, что сопровождается характерными симптомами кардиогенного шока: бледность кожных покровов, тошнота, рвота, возможны обморок и потеря сознания. Могут развиваться признаки недостаточности центрального кровообращения: систолический шум (вследствие относительно неполноценного закрытия митрального клапана в результате расширения сердца), тахикардия, акроцианоз, затрудненное дыхание, застой в легких, быстрое увеличение венозного давления, приступ кардиальной астмы. Инфаркт миокарда может привести к расстройству возбудимости и сократимости: экстрасистолия, брадикардия, тахикардия, мерцательная аритмия, частичная или полная блокада. Иногда выслушивается шум трения перикарда, ритм галопа (на 2-3 дня).
3. Резорбционно-некротический синдром появляется в результате всасывания продуктов распада ишимизированного участка мышцы, что проявляется:
· Лихорадкой (ч\з 12-36 ч. после возникновения болевого синдрома);
· Лейкоцитоз выше 10-15 тыс.;
· Ускорение СОЭ;
Изменения на ЭКГ:
1. Снижение з.R ниже 5мм. Или исчезновение его совсем; появление патологического з.Q (расширение более 0,33 с, глубина более 1\3 з.R в этом отведении).
2. Депрессия сегмента ST (снижение при интрамуральном инфаркте, подъем выше при субэндокардиальном).
При инфаркте обнаруживается повышение активности ЛДГ1, АСТ (аспартат-аминотрансфераза), КФК (креатинфосфаткиназа).
Путем сопоставления жалоб больного, анамнеза, объективного осмотра и данных дополнительного исследования с классической формой инфаркта миокарда мы можем исключить инфаркт миокарда.
3.Дифференциальный диагноз симптомокомплекса патологических признаков курируемой больной с вариантной стенокардией.
Общими симптомами являются:
· Загрудинные боли сжимающе-давящего характера с иррадиацией в левое плечо, руку, межлопаточную область.
· Одышка.
· Приглушенность тонов сердца.
Но для вариантной стенокардии характерно возникновение приступа в состоянии покоя, не связанного, как правило, с повышением метаболических запросов сердечной мышцы.
· Цикличность боли: возникновение приступа ночью или днем.
· Обычно высокая толерантность к физической нагрузке.
· Изменение ЭКГ: эволюция сегмента (при депрессии у курируемой больной).
· Купирование боли препаратами нитратов превышает 10 мин. И эффект незначителен.
Поскольку у нашей больной данные симптомы не выражены, следует исключить вариантную стенокардию.
Клинический диагноз.На основании симптомокомплекса патологических признаков курируемой больной и проведенного дифференциального диагноза мы можем поставить следующий клинический диагноз:
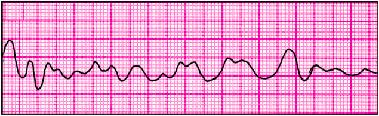
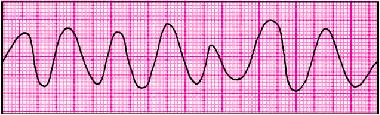
1. Основное заболевание: ИБС, нарушение сердечного ритма - мерцательная аритмия, тахисистолическая форма.
2. Сопутствующее заболевание: отсутствует.
3. Осложнения: отсутствует.
Этиология и патогенез основного заболевания.Основной причиной развития ИБС является атеросклероз венечных артерий сердца.
Факторы риска ИБС:
· гиперхолестеринемия
· гиподинамия
· артериальная гипертензия
· ожирение
· курение
· сахарный диабет
· нервно-психическое перенапряжение
· генетическое предрасположение типа обмена веществ
В патогенезе ИБС выделяют следующие звенья:
1. Морфологическое (атеросклеротическое) поражение коронарных артерий.
2. Функциональный тропизм к коронароспазму.
3. Изменения со стороны крови - увеличение активности свертывающей системы крови.
4. Способность сердца к сокращению с выраженным систолическим и диастолическим эффектом.
5. Состояние венозного возврата к сердцу.
В настоящее время основными причинами всех аритмий считаются нарушения образования импульса в сердце, нарушение проведения импульса, а также сочетание этих нарушений. Усиление автоматизма специализированных клеток миокарда, расположенных вне синусового узла (эктопические очаги автоматизма), приводит к образованию различных видов экстрасистолий, пароксизмальных тахикардий (первый основной механизм их образования). Вторым механизмом их образования является re-entry и круговое движение импульса. Кроме того к развитию пароксизмальной тахикардии могут привести осцилляции (небольшие колебания трансмембрального потенциала покоя, следовые потенциалы, местные разности потенциалов).
Различные причины (ишемия, дистрофия, воспаление) приводят к нарушению проницаемости клеточной мембраны и следовательно к нарушению ионного состава миокардиальных клеток, что ведет к электрофизиологическим механизмам нарушений сердечного ритма.
Наиболее частые заболевания сопровождающиеся данными нарушениями:
· Органические (ИБС, пороки сердца, АГ, миокардиты);
· Токсические (интоксикации сердечными гликозидами, симпатомиметиками, кофеином и др.);
· Гормональные (при тиреотоксикозе, микседеме, феохромоцитоме);
· Функциональные (нейрогенные, спортивные);
· При хирургических вмешательствах;
· При аномалиях развития сердца (синдром WPW и др.);
Лечение и профилактика.Терапия должна быть направлена на:
1. Устранение факторов риска - артериальной гипертензии, нарушение липидного обмена, тучность, гиподинамия, вредные привычки.
2. Нормализация труда и отдыха больной.
Из медикаментозной терапии применяются следующие группы препаратов:
I. Увеличивающие поставку кислорода к сердцу:
1. Средства улучшающие кровоснабжение и метаболизм миокарда:
Нитраты:
· Нитроглицерин
· Пролонгированные формы нитроглицерина (нитронг, сустак)
2. Миотропные коронаролитики:
А) классические спазмолитики
· Папаверин.
· Дибазол.
Б) Диметилксантины:
· Эуфилин.
· Тенисал.
II. Средства, уменьшающие потребность миокарда в кислороде:
а).Бетта-адреноблкаторы:
· анаприлин
б).Антагонисты Са2+:
· верапамил
· нифедипин
III. Средства, улучшающие микроциркуляцию:
· Никотиновая кислота
· Трентал
Также важен режим питания больной.
Рецепты:
1. Rp: Tab.Nitroglycerini 0.0005 N 40
Da. Signa. По 1 таб. на прием под язык.
#
2. Rp: Tab. Nitrosorbidi 0.0005 N 50
D.S. По 1 таб. 2 раза в день.
#
3. Rp: Tab. Anaprilini 0.02 N 20
D.S. По 1 таб. 3 р\день.
#
4. Rp: Sol. Papaverini hydrochloridi 2% - 2ml
D.t.d. N 10 in ampullis
S. По 2ml в\м 2 р\сутки.
#
5. Rp: Таb. Celanidi 0,00025 N 30
D.S. По 1 таб. 1-2 р. в день.
#
6. Rp: Sol. Glucosae 5% 400,0
D.t.d. N 2 in flaconis
S. для внутривенных вливаний.
#
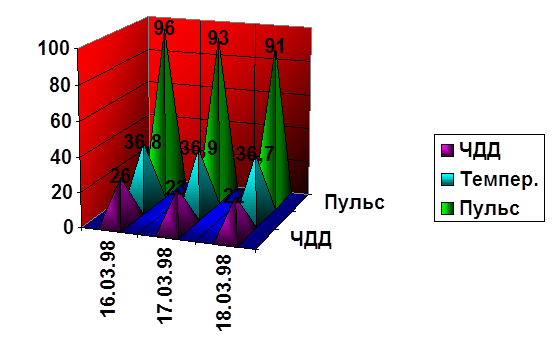
Дневники.| 16.03.98 Т0 =36.8 PS = 96 ЧДД = 26 17.03.98 Т0 = 36.9 Рs = 93 ЧДД = 23 | Состояние больной не удовлетворительное. Предъявляет жалобы на сжимающую боль в области сердца, одышку в покое и при физической нагрузке, чувство дискомфорта за грудиной. Сон спокойный, стул регулярный, мочеиспускание регулярное. Объективно: кожа и слизистые бледные. В легких дыхание везикулярное, беспокоит одышка в покое. Границы относительной тупости сердца смещены влево. Сердечные тоны приглушены. Выслушивается систолический шум во всех точках, мерцательная аритмия, тахикардия. ЖКТ: живот мягкий, при пальпации безболезненный. Печень и селезенка не пальпируются. Назначенную терапию продолжить. Rp: Tab. Anaprilini 0.04 N 20 D.S. по 2 таб. 3р.\день # Rp: Tab. Cordaroni 0.02 N 40 D.S. по 1 таб. 3р.\день # Rp: Tab. Nitrosorbidi 0.01 N 10 D.S. 1 таб. под язык при появлении сжимающих болей за грудиной. Состояние больной не удовлетворительное. Больная предъявляет жалобы на сжимающую боль за грудиной; одышку, возникающую при физической нагрузке. Сердечные тоны приглушены. Незначительное уменьшение систолического шума, тахикардия, мерцательная аритмия. Над всей поверхностью легких дыхание везикулярное. Живот при пальпации мягкий, безболезненный. Печень и селезенка не пальпируется. Назначенное лечение продолжить. |
| 18.03.98 Т0 = 36.7 Ps = 91 ЧДД =22 | Состояние больной на фоне проводимой терапии улучшилось. Чувство дискомфорта за грудиной исчезло, уменьшилась частота сердечных сокращений. Нарушение ритма сердца выражено умеренно. Объективно: дыхание везикулярное над всей поверхностью легких. Живот мягкий, безболезненный. Стул и диурез без особенностей. Назначенную терапию продолжить. |
 |
Прогноз.
Для жизни: благоприятный.
Для выздоровления: благоприятный при соблюдении режима и назначенной терапии.
Для трудоспособности: неблагоприятный-избегать черезмерной физической нагрузки.
ЭПИКРИЗ.
Больная Чернета Елена Петровна, 71 год, поступила в кардиологическое отделение городской больницы N9 11.03.98 с жалобами на сильную приступообразную боль за грудиной сжимающего характера, возникающую при физической нагрузке, постоянную одышку, чувство тяжести за грудиной, сердцебиение.
Боль купируется нитроглицерином в течение 5-10 минут.
Из анамнеза известно, что больная страдает ИБС с 1997 года, болезнь связывает с перенесенным гриппом. До настоящего времени не лечилась, обратилась в приемное отделение по направлению участкового врача, была срочно госпитализирована в кардиологическое отделение.
Объективно: состояние при поступлении неудовлетворительное, кожные покровы бледные, верхушечный толчок определяется в V межреберье слева по L. Medioclavicularis sinistra. Границы сердца смещены влево. Аускультативно: тоны сердца приглушенные, выслушивается систолический шум, тахиаритмия. ЧСС-120 ударов в минуту.
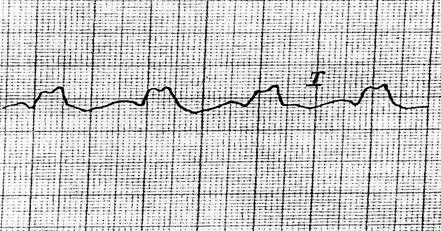
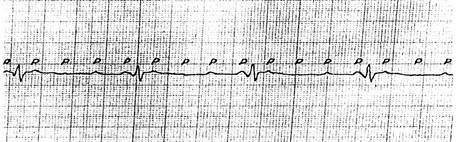
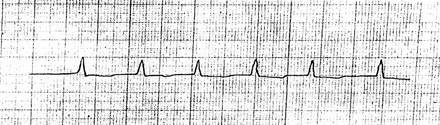
НА ЭКГ: пароксизмальная мерцательная аритмия, тахисистолической формы, гипертрофия левого желудочка, дистрофические изменения в миокарде.
На основании данных анамнеза,а также обьективных и дополнительных методов исследования, больной был поставлен диагноз-ИБС.Мерцательная аритмия, тахисистолическая форма.
В клинике больной было назначено следующее лечение:
· Анаприлин - 0.01 г. по 2 таб. 3р. в день.
· Кордарон - 0.2 г. по 1 таб. 2-3 р. в день.
· Нитросорбид -0.01 г. по 1 таб. под язык при приступе стенокардии.
· Целанид - 0.25 мг. По 1 таб. 1-2 р. в день.
· Нитроглицерин -0.0005г. по 1 таб. под язык.
· Глюкоза -по 400 мл внутривенно
· Стол N 15.
· Полупостельный режим
За время пребывания в стационаре состояние больной улучшилось. Приступы стенокардии не беспокоят, уменьшилась одышка и слабость, отмечается снижение частоты сердечных сокращений.
Рекомендованно:
· Нитроглицерин по 1 таб. под язык для купирования приступов стенокардии.
· Целанид по 1 таб. 2 р. в день.
· Соблюдение режима труда и отдыха.
· Наблюдение участкового терапевта.
ЛИТЕРАТУРА.· Ф.И. Комаров, В.Г. Кукес, А.С. Сметнев "ВНУТРЕННИЕ БОЛЕЗНИ" Москва "Медицина" 1990.
· В.В. Мурашко "ЭЛЕКТРОКАРДИОГРАФИЯ" Москва "Медицина" 1987.
· М.Д. Машковский "ЛЕКАРСТВЕННЫЕ СРЕДСТВА" Москва "Медицина" 1994.
Похожие работы
... на те мелкие нарушения, которые в комплексе становятся причиной, например, такого серьезного заболевания, как ишемическая болезнь сердца. Этот недуг, как и другие сердечно-сосудистые нарушения, эффективно лечится низко-интенсивным лазером. Наиболее действенным методом лечения является сочетание наружного воздействия и внутреннего (внутривенного). При наружном применении лазерный луч направляется ...
... форма с АВ проведением (3:1 2:1 4:1). ЭОС отклонена влево. Гипертрофия миокарда левого желудочка.) выставлен следующий клинический диагноз: ИБС нарушение ритма сердца по типу трепетания предсердий. Гипертоническая болезнь 2 стадия, 1 степень риск 2. XI. Дифференциальный диагноз Диагностика трепетании и фибрилляции желудочков основана на данных ЭКГ и клинических проявлениях. 1. ЭКГ-признаки ...
... И ЕГО ОБОСНОВАНИЕ Основываясь на предварительном диагнозе и лабораторных данных, а текже проведенной дифференциальной диагностике: Ds. клинический : ИБС: прогрессирующая стенокардия с исходом в стенокардию напряжения III - IV функционального класса. Постинфарктный кардиосклероз (И.М. 1993,1995 гг.). Осложнение: недостаточность ...
... , сегмент ST и зубец Т в норме. V. КЛИНИЧЕСКИЙ ДИАГНОЗ Основной диагноз: ИБС: нарушение ритма по типу пароксизмальной формы фибрилляции предсердий. Гипертоническая болезнь III стадия, II степень, риск IV. ХСН II А стадия, II класс. Обоснование диагноза: В пользу диагноза: Ишемическая болезнь сердца: нарушение ритма по типу пароксизмальной формы фибрилляции предсердий – свидетельствуют: — ...
0 комментариев