Навигация
Оценка эффективности лечения. Если лечение подобрано правильно, то значение ПСВ поднимается до наилучшего и исчезает "утренний провал" (рис. 5)
7. Оценка эффективности лечения. Если лечение подобрано правильно, то значение ПСВ поднимается до наилучшего и исчезает "утренний провал" (рис. 5).
8. Планирование лечения. При достижении хорошей кооперации врача с пациентом врач может разработать план лечения в соответствии с изменениями ПСВ, что позволит пациенту самостоятельно корригировать лечение. План лечения строится на основе допустимых значений изменения ПСВ для больного. Как правило, выделяют три уровня: уровень нормальных значений ПСВ; уровень, который требует усиления терапии: уровень, который требует госпитализации пациента. Значения ПСВ для каждого уровня рассчитываются относительно наилучшего значения ПСВ. Наиболее часто первый уровень составляет от 100 до 80% наилучшего значения ПСВ, второй уровень —от 80 до 60% и третий уровень — менее 60%. При составлении плана самоконтроля врач назначает для каждого уровня ПСВ соответствующее лечение. Пользоваться этим планом пациент может самостоятельно. Необходимо помнить, что указанные уровни - это лишь рекомендуемые значения. В каждом конкретном случае они будут зависеть от состояния пациента и снижения текущего значения ПСВ относительно наилучшего.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ ПРИ ПИКФЛОУМЕТРИИ
Метод мониторирования ПСВ может использоваться как в клинических условиях для оптимизации лечения больных БА, так и самостоятельно пациентами для самоконтроля и выполнения плана лечения.
Нет определенного возраста, с которого ребенок может начинать пользоваться пикфлоуметром. Некоторые дети способны им пользоваться в 4 года, другие после 5 или 6 лет.
ДЛИТЕЛЬНАЯ ТЕРАПИЯ
Программа длительной терапии с использованием ступенчатого подхода и метода оптимизации антиастматичсской терапии должна сопровождаться:
10
• образовательной программой и подготовкой индивидуального плана лечения, самоконтроля астмы
• программой элиминации или контроля причинных факторов, триггеров (профилактика астмы). ЦЕЛЬ ДЛИТЕЛЬНОЙ ТЕРАПИИ - КОНТРОЛЬ АСТМЫ
Длительный контроль астмы требует письменного плана лечения, в котором отражена стратегия ведения больного, регламентированы действия, необходимые для профилактики симптомов и приступов, а также в случае приступа. В письменный план лечения должны быть включены:
• индивидуальная ежедневная доза профилактических препаратов длительной терапии для контроля астмы и профилактики симптомов
• индивидуальные триггеры астмы, которых больной должен избегать
• действия при ухудшении течения астмы, включая название и дозу бронхо-дилататора, который следует принять немедленно для быстрого облегчения симптомов болезни.
• признаки ухудшения контроля: усиливающийся кашель, чувство сдавления в груди, затрудненное дыхание, нарушение ночного сна в связи с симптомами астмы, использование быстродействующих препаратов более часто или с меньшим эффектом
• действия при обострении астмы и при первых признаках простуды
• описание ситуаций, когда необходима медицинская помощь. Рекомендуется ступенчатый подход к терапии астмы, поскольку тяжесть ее течения у разных людей и у одного и того же пациента в разные временные периоды значительно варьирует. Целью этого подхода является контроль терапии астмы с использованием наилюнынего количества препаратов. Количество препаратов и частота их приема увеличиваются (ступень вверх), если состояние больного ухудшается, и уменьшаются (ступень вниз), если астма хорошо контролируется. Ступенчатый подход также предполагает необходимость избегать или контролировать воздействие индивидуальных триггеров на каждой ступени.
После определения тяжести астмы у больного (табл. 4) врач должен решить вопрос о том, стоит ли назначать вначале максимальный объем лечения для наиболее быстрого достижения контроля над астмой с последующим снижением количества и дозы препаратов (ступень вниз) или начать лечение с небольшого объема лекарств, а затем при необходимости усиливать терапию (ступень вверх).
В любом случае, если симптомы астмы удается контролировать в течение 3-х месяцев, то можно подумать об уменьшении объема лечения или переходе на более низкую ступень. Таким образом определяют наименьший объем препаратов, необходимый для контроля астмы. Результатом длительной ступенчатой терапии является контроль астмы, характеризующийся следующими признаками:
• Хронические симптомы астмы, включая ночные , — минимальные или отсутствуют
• Обострения — минимальные (крайне редкие)
• Необходимость в экстренных визитах к врачу — отсутствует
• Потребность в р.-агонистах - минимальная
• Ограничений активности, включая физическую нагрузку, — нет
• Суточные колебания ПСВ менее 20%
• Показатели ПСВ - нормальные или близкие к ним
• Побочные действия лекарств - минимальные или отсутствуют При этом необходимо руководствоваться следующими принципами:
1) больным следует назначать лечение с учетом исходной тяжести состояния;
2) короткие курсы лечения преднизолоном при необходимости проводятся на любой ступени;
1 1
3) больные должны избегать контакта с триггерами или контролировать их воздействие;
4) терапия на любой ступени должна включать обучение больных и применение спейсера для повышения эффективности дозированных ингаляторов и снижения побочного действия ингаляционных препаратов.
Авторами методических рекомендаций на основании фармакоэкономических расчетов разработан перечень лекарственных средств (ЛС) для лечения амбулаторных больных БА, отпускаемых по бесплатным и льготным рецептам. ЛС разделены на основные (базисные) препараты, к которым относятся противовоспалительные и пролонгированные бронхорасширяющие ЛС; препараты короткого действия, купирующие приступ; системные стероиды; комбинированные, сочетающие препараты разных групп и сведены в формуляр (табл. 7). Помимо ЛС, отпускаемых по бесплатным и льготным рецептам, сведенных в формуляр, существует ряд ЛС, в т. ч. дорогостоящих, для лечения БА, отпускаемых по обычным рецептам. С учетом этого предлагается следующая схема длительной ступенчатой терапии астмы с комментариями (табл. 8).
Ступень 1 соответствует наименьшей тяжести астмы, ступень 4 - наибольшей. Если контроля астмы не удается достичь или он недостаточен, следует перейти к следующей ступени, однако необходимо проверить, правильно ли больной принимает лекарства соответствующей ступени. Контроль считается неполным, если у больного:
• симптомы кашля, свистящего или затрудненного дыхания возникают более 3 раз в неделю;
• симптомы возникают ночью или в ранние утренние часы;
• увеличивается потребность в бронходилататарах короткого действия;
• увеличивается разброс показателей ПСВ. При выборе ЛС для ступенчатой терапии БА следует пользоваться табл. 7 и 8. Ступень 1. Легкое интермиттирующее течение астмы: симптомы астмы появляются только при экспозиции триггера (например, пыльцы или шерсти животных) или обусловлены физической нагрузкой; у младенцев и детей свистящее дыхание возникает во время респираторной вирусной инфекции нижних дыхательных путей.
При интермиттирующей астме тяжесть обострений может быть различной у разных больных в разное время. Такие обострения, хотя и редко, даже могут быть угрожающими для жизни.
Постоянная терапия противовоспалительными препаратами таким больным не показана. Лечение включает профилактический прием лекарств перед вероятным воздействием триггеров (ингаляционные р„-агонисты или кромогликат, или недокромил). В качестве альтернативы ингаляционным р.-агонистам короткого действия могут быть предложены антихолинергические препараты (ипратропиум бромид), особенно при наличии у пациента сердечно-сосудистой патологии.
Если астма проявляется более частыми симптомами, увеличением потребности в бронходилататорах или снижением ПСВ (табл.4), то следует перейти к ступени 2.
Ступень 2. Больные с легким персистирующим течением астмы нуждаются в ежедневном длительном профилактическом приеме лекарств для достижения и поддержания контроля астмы. Терапия включает прием противовоспалительных препаратов. Лечение можно начать с ингаляционных кромогликата или недокромила натрия. При отсутствии эффекта в течение 3-4 недель или ухудшении состояния назначают ингаляционные гормональные препараты - беклометазона дипропионат или другой эквивалент в дозе 200-500 мкг в день. Дополнительно при обострении может быть предложена терапия теофиллинами, (b2-агонистами пролонгированного действия. При необходимости для облегчения симптомов можно использовать короткодействующие ингаляционные b2-агонисты, но частота их приема не должна превышать 3-4 раза в сутки. В качестве альтернативы ингаляционным р.-агонистам короткого действия могут быть предложены комбинированные препараты (антихолинергические и b2-агонисты короткого действия) (табл. 7,8).
Если симптомы персистируют, несмотря на начальную дозу ингаляционных кортикостероидов, и врач уверен в том, что больной правильно использует препараты, дозу беклометазона дипропионата или эквивалентного препарата следует увеличить с 200-500 до 750-800 мкг в день. Если имеет место снижение показателей ПСВ и ухудшение клинической картины, то следует перейти к ступени 3.
Ступень 3. Больным со средней тяжестью течения астмы требуется ежедневный прием профилактических противовоспалительных препаратов для установления и поддержания контроля над астмой. Доза ингаляционных кортикостероидов должна составлять 800-2000 мкг беклометазона дипропионата или его эквивалента в сутки.
Бронходилататоры длительного действия также могут быть назначены в дополнение к ингаляционным кортикостероидам, особенно для контроля ночных симптомов. Можно применять пролонгированные теофиллины, пероральные и ингаляционные (3,-агонисты длительного действия, М-холинолитики.
Для купирования симптомов назначают b2-агонисты короткого действия или комбинированные ЛС (табл.7, 8).
Если контроля астмы не удается достичь (учащение симптомов, увеличение потребности в бронходилататорах или снижение показателей ПСВ), то следует перейти к ступени 4.
Ступень 4. У больных с тяжелой бронхиальной астмой заболевание не всегда поддается контролю. Целью лечения становится достижение лучших возможных результатов: минимальное количество симптомов, минимальная потребность в р,-агонистах короткого действия, лучшие возможные показатели ПСВ, минимальный разброс значений ПСВ и минимальные побочные явления при приеме препаратов.
Лечение обычно проводят с помощью сочетания большого количества препаратов, контролирующих течение астмы. Первичное лечение включает ингаляционные кортикостероиды в высоких дозах (от 800 до 2000 мкг в день беклометазона дипропионата или его эквивалента).
В дополнение к ингаляционным кортикостероидам рекомендуются бронходилататоры пролонгированного действия.
Можно применить ипратропиум бромид, особенно у больных, у которых отмечаются побочные явления при приеме р-агонистов.
При необходимости для облегчения симптомов можно использовать ингаляционные (3 -агонисты короткого действия, но частота их приема не должна превышать 3-4 раза в сутки. При гормонозависимой астме пероральные кортикостероиды для длительного лечения следует назначать в минимальных дозах и если возможно, через день.
Ступень вниз. Уменьшение поддерживающей терапии целесообразно, если астма остается под контролем не менее 3 месяцев. Это помогает уменьшить риск побочного действия и повышает восприимчивость больного к планируемому лечению. Уменьшать лечение следует постепенно, снижая (отменяя) последнюю дозу или дополнительные препараты. Необходимо наблюдать за симптомами, клиническими проявлениями и показателями функции внешнего дыхания.
Ступень вверх. Если контроль не достигнут, следует рассмотреть возможность "шага вверх". Но вначале проверьте, правильно ли больной пользуется лекарственными препаратами, тщательно ли выполняет план лечения и избегает ли контактов с аллергенами или другими триггерами.
При выборе препаратов в соответствии со степенью тяжести астмы следует учитывать индивидуальную переносимость, возможные побочные эффекты, биодоступность, селективность и клиническую эффективность.
Специфическая гипосенсибилизация (лечение аллергенами) - специфическая иммунотерапия астмы (СИТ) - относится к базисной терапии.
Следует помнить, что СИТ проводится врачом-аллергологом лишь у небольшой части больных атопической БА молодого возраста в стадии ремиссии с доказанной повышенной чувствительностью к пыльцевым или бытовым аллергенам. Показания и противопоказания к СИТ определяет врач-аллерголог.
Немедикаментозные методы лечения БА (сорбционные методы, плазмафорез, квантовая гемотерапия, лечебное голодание и др.) имеют очень ограниченное значение. Показания и противопоказания к этим методам определяет врач, специализирующийся на лечении астмы. НАРОДНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
Наиболее известными народными методами лечения являются акупунктура, гомеопатия, траволечение и аюрведическая медицина. Эти методы могут быть популярны среди некоторых больных, однако они недостаточно изучены и их эффективность не доказана. Некоторые вещества, применяемые в народной медицине (например, травы, такие как окопник), известны как потенциально опасные; другие, наоборот, могут оказаться полезными. Народные методы лечения следует иметь в виду, однако применяться они должны только как дополнение к рекомендациям по лечению, изложенным в данном пособии. Научного подтверждения эффективности народных методов лечения БА нет. ПРАВИЛЬНОЕ ИСПОЛЬЗОВАНИЕ ПРЕПАРАТОВ
Для достижения необходимого эффекта препараты нужно правильно применять. Очень важно научить больных правильно принимать лекарства, назначаемые в виде ингаляций, таблеток, сиропов или инъекций. Ингаляционные противоаст-матические препараты имеют первостепенное значение, но некоторые пациенты испытывают затруднения при их использовании. Следует показать больному правильную технику ингаляции с тем, чтобы он повторял необходимые действия сам до тех пор, пока врач и пациент не убедятся в том, что ингалятор используется правильно.
Ингаляционные препараты выпускают в виде дозированных аэрозольных ингаляторов, ингаляторов, в которых лекарственное вещество находится в виде сухой пудры, дозированных аэрозолей, активируемых дыханием, и в виде раствора для ингаляций, применяемого через небулайзер. Каждая форма имеет свои особенности при использовании.
Баллонные дозированные аэрозольные препараты применяются наиболее часто; ингаляция препарата в необходимой дозе и достижение наилучшего эффекта зависят от правильной техники ингаляции и применения спейсера ( рис.6,7).
Обратите внимание больного на важность медленного вдоха во время нажатия на баллончик. Очень часто при использовании аэрозольных дозированных препаратов больной вдыхает быстро или забывает нажать на баллончик.
Для устранения недостатков дозированного аэрозольного ингалятора применяют специальную насадку — спейсер (рис.7).
Насадка для аэрозольтерапии — спейсер — позволяет более эффективно использовать дозированные ингаляторы для профилактики и лечения БА. За счет создания дополнительного пространства происходит полное превращение впрыскиваемого раствора в аэрозоль, что более чем вдвое повышает проникновение препарата в легкие по сравнению с традиционным методом ингаляции дозированных аэрозолей. Достигается экономия лекарства, кроме того уменьшается опасность передозировки бронхорасширяющих препаратов и их токсического действия на центральную нервную и сердечно-сосудистую системы. Снижается риск возникновения кандидоза полости рта и осиплости голоса, связанных с принятием ингаляционных кортикостероидов. Отсутствие необходимости синхронизации вдоха с впрыскиванием из ингалятора позволяет особенно эффективно применять систему "спейсер - дозированный аэрозоль" детям и лицам пожилого возраста.
Спейсер состоит из разборного пластмассового корпуса, обеспечивающего доступ к внутренней поверхности для промывки. Со стороны широкой части корпуса изделия имеется мундштук, со стороны узкой части - стыковочное отверстие для мундштука дозированного аэрозоля.
Стыковочное отверстие спейсера, выпускаемого в Свердловской области, универсально и соответствует стандартам мундштука дозированных аэрозолей фирм «Нортон Хелскэа» (саламол, беклазон, кромоген), «Берингер Ингельхайм» (беротек, атровент, беродуал, ингакорт, дитэк), «Глаксо» (вентолин, бекотид, серевент, фликсотид), «Рон-Пуленк» (тайлед, интал, интал плюс) и др. Техника применения спейсера:
1. Снять защитный колпачок с мундштука дозированного ингалятора.
2. Встряхнуть дозированный ингалятор.
3. Вставить мундштук ингалятора в стыковочное отверстие спейсера.
4. Сделать глубокий выдох. • 5. Плотно обхватить мундштук спейсера губами.
6. Произвести впрыскивание препарата в спейсер и затем сделать глубокий вдох. Задержать дыхание на 10 секунд и сделать медленный выдох.
7. Допускается произвольное (в несколько приемов) вдыхание препарата из спейсера, например при выраженных нарушениях функции дыхания и у детей.
Спейсер в разобранном виде может использоваться как мундштук для паровлажных ингаляций в домашних условиях.
Спейсер всегда следует содержать в чистоте, периодически промывая его теплой водой с мылом или синтетическими моющими средствами.
Аэрозоли, которые активируются дыханием, могут применяться больными, испытывающими трудности при использовании дозированных аэрозолей.
Ингаляторы, содержащие лекарственное вещество в виде сухой пудры, по эффективности аналогичны дозированным аэрозолям. Для вдыхания сухой пудры требуется значительное усилие, поэтому могут наблюдаться затруднения в их использовании при приступах удушья, а также почти у всех детей до 5 лет. Определенные сложности вызывает хранение этих препаратов во влажном климате.
Небулайзеры, или "влажные распылители", представляют собой компрессоры со специальным устройством, в котором жидкий препарат превращается в туманное облачко (рис.8). Для вдыхания облака служат лицевая маска или мундштук, при этом дыхание обычное, без усилий. Небулайзеры предназначены для детей до 2 лет, а также детей старшего возраста и пожилых пациентов, которые испытывают затруднения при использовании дозированных ингаляторов. Кроме того, применение небулайзеров показано больным с тяжелым приступом удушья, у которых дыхательные расстройства не позволяют использовать дозированные аэрозоли и ингаляторы, содержащие лекарственное вещество в виде сухой пудры.
Технику применения ингаляторов, спейсеров, небулайзеров и всех препаратов следует проверять при каждом визите пациента. КУПИРОВАНИЕ ПРИСТУПОВ УДУШЬЯ
Приступы астмы — это эпизоды нарастания одышки, кашля, свистящих хрипов, затрудненного дыхания, чувства сдавления в грудной клетке или сочетание этих симптомов.
Приступы также характеризуются уменьшением ОФВ1 или ПСВ, которое можно определить при помощи спирометрии и пикфлоуметрии. Тяжесть острого астматического приступа часто недооценивается как самими больными и их родственниками, так и медицинскими работниками, если ранние признаки обострения не распознаны или измерения показателей функции дыхания не проводятся. Оценка тяжести приступа
Тяжелые приступы удушья могут быть опасны для жизни. Для определения тяжести астматического приступа необходимо пользоваться табл. 5. Ухудшение обычно прогрессирует в течение нескольких часов или дней, но иногда может произойти буквально за несколько минут. Поэтому больные должны знать, какие меры следует предпринять при ранних признаках ухудшения до того, как возникнет необходимость в неотложной терапии или госпитализации.
Амбулаторное лечение приступов астмы (табл. 9)
Лечение должно проводиться в течение нескольких дней до полного исчезнования симптомов и улучшения показателей ПСВ.
Легкий приступ БА можно купировать дома бронходилататорами короткого действия.
Приступы средней тяжести и тяжелые требуют не только адекватных доз бронходилататоров короткого действия (ингаляционных b2-агонистов короткого действия, в т.ч. в растворе: стеринеб саламол, беродуал), но часто раннего назначения системных кортикостероидов. Бронходилататоры следует применять часто в виде дозированного ингалятора со спейсером или через небулайзер.
Среднетяжелые и тяжелые приступы могут потребовать вызова скорой помощи и/или госпитализации больного. В Екатеринбурге на станциях СМП внедрен метод небулайзер - терапии при приступах астмы. В результате снизилось число госпитализаций и соответственно уменьшились затраты на стационарное лечение.
При выборе препаратов для купирования приступов удушья необходимо учитывать предшествующее лечение. Если больной получал препараты, содержащие теофиллин, не следует купировать приступ с использованием препаратов теофиллина в связи с высокой вероятностью развития интоксикации теофиллином.
МЕТОД ОПТИМИЗАЦИИ АНТИАСТМАТИЧЕСКОЙ ТЕРАПИИ
Метод оптимизации антиастматической терапии представляет собой последовательное выполнение определенных процедур, которые можно описать в виде блоков (рис.9). Метод предложен и успешно апробирован сотрудниками НИИ пульмонологии (Москва, 1997).
Блок 1. Первый визит пациента к врачу, оценка степени тяжести, определение тактики ведения больного.
Блок 2. Вводный недельный период мониторирования. Блок 3.
1. Определение степени тяжести астмы.
2. Выбор медикаментозной терапии.
Блок 4. Двухнедельный период мониторирования на фоне проводимой терапии. Блок 5. Оценка эффективности терапии. Блок 6.
1. Пересмотр степени тяжести в сторону уменьшения.
2. Пересмотр терапии в соответствии с новой степенью тяжести (ступень вниз). Блок 7.
1. Пересмотр степени тяжести в сторону увеличения.
2. Пересмотр терапии в соответствии с новой степенью тяжести (ступень вверх).
1 В
Блок 1. Основная цель этого блока заключается в том, чтобы по имеющимся клиническим симптомам, анамнестическим данным и значению ПСВ оценить возможную степень тяжести астмы и выбрать дальнейшую тактику ведения больного. Если состояние больного тяжелое и требует экстренной помощи, то лучше его госпитализировать.
При первом визите пациента точно установить степень тяжести астмы сложно, поскольку для этого необходимо оценить колебания ПСВ в течение недели и выраженность клинических симптомов. Для этого назначается недельный вводный период мониторирования астмы (блок 2). При этом, если пациент уже получает поддерживающую терапию, ее необходимо продолжить на период мониторирования. Можно рекомендовать дополнительный прием (3,-агонистов короткого действия при необходимости.
Назначать вводный период мониторирования можно только в тех случаях, когда позволяет состояние больного, т.е. предположительно у больного астма легкой степени или средней тяжести, не требующая экстренного назначения терапии в полном объеме. В противном случае необходимо назначить терапию в полном объеме (блок 3) и перейти к блоку 4.
Итак, во время первого визита следует определить значения возможно большего числа параметров, по которым устанавливают степень тяжести астмы (табл.4), оценить •степень тяжести и выбрать тактику ведения больного, т.е. перейти к недельному периоду мониторирования или сразу назначить лечение в полном объеме. Кроме того, при обследовании больного необходимо провести тест с бронхолитическими препаратами для определения обратимости обструкции. Этот параметр не используется непосредственно при определении степени тяжести астмы, но он будет важен в дальнейшем при оценке эффективности терапии.
Блок 2. Вводный период мониторирования.
Основная цель этого блока - получение информации, необходимой для точного определения степени тяжести астмы. Для этого пациент должен ежедневно заполнять таблицу клинических симптомов и график утренних и вечерних значений ПСВ (рис. 10). Кроме того, если из анамнеза можно предположить наличие для пациента факторов, провоцирующих бронхоспазм, то можно назначить ему ведение суточных графиков с измерением ПСВ через 2 часа. Для этого необходимо выбрать определенные дни недели, в которые влияние этих факторов наиболее вероятно. Более подробно об этом написано в разделе "Пикфлоуметрия".
Блок 3. Блок предполагает выполнение двух процедур:
1. Определение степени тяжести астмы.
2. Выбор терапии.
Определение степени тяжести проводится по клиническим и функциональным параметрам, которые рассчитываются по данным вводного недельного мониторирования:
1. Количество ночных и дневных симптомов в неделю, кратность применения (3,-агонистов короткого действия рассчитываются из таблицы клинических симптомов, которую заполнял пациент самостоятельно.
2. Выраженность нарушения физической активности и сна пациент определяет субъективно:
— физическая активность снижена и сон нарушен постоянно: это характерно для тяжелой астмы;
— физическая активность и сон нарушаются обязательно при обострениях астмы средней тяжести и часто при легкой астме.
3. Колебания пиковой скорости выдоха рассчитываются за всю неделю мониторирования следующим образом. Разность между наибольшим ПСВ за неделю и наименьшим ПСВ за неделю поделить на наибольшее ПСВ за неделю и умножить на 100. Как уже указывалось в главе "Пикфлоуметрия", использование недельного колебания ПСВ более оправданно, чем суточного, поскольку "утренние провалы" могут проявляться не каждый день, в связи с чем суточное колебание ПСВ может не отражать действительное состояние пациента.
Пример. Пациент Д. , 39 лет, болеет бронхиальной астмой средней тяжести 1 год 3 месяца.
На рис. II представлены данные вводного периода мониторирования. Из графика ПСВ видно, что у больного неконтролируемая бронхиальная астма. Ее особенностями является то, что "утренние провалы" наблюдаются не каждый день и суточные колебания ПСВ находятся в интервале от 2 до 23%, не соответствуя клиническим проявлениям астмы. Например, 29.04 во время визита к врачу, на котором определялась степень тяжести астмы, суточное колебание ПСВ составило 14%, недельное колебание ПСВ — 31%, что полностью соответствует клиническому проявлению астмы.
Процентное отношение ПСВ от должного рассчитывается следующим образом: максимальное значение ПСВ за неделю делится на должное ПСВ и полученный результат умножается на 100. Как уже отмечалось в главе "Пикфлоуметрия", не всегда нормальное или идеальное ПСВ для данного пациента соответствует должному табличному ПСВ, определяемому по росту, полу и возрасту. Оно может быть как выше, так и ниже табличного. В связи с этим процентное отношение измеряемого ПСВ к должному может не соответствовать степени тяжести астмы. Например, если нормальное значение ПСВ будет выше должного, то процентное отношение будет также выше, чем указанное в классификации для данной степени тяжести. В связи с этим при расчете этого параметра необходимо использовать не должное ПСВ, а наилучшее ПСВ, которое вычисляется как усредненное максимальное ПСВ в период стабильного наилучшего самочувствия. Если оно неизвестно, то при определении степени тяжести этот параметр лучше не использовать, особенно если это значение явно не соответствует другим параметрам. Если оно соответствует астме более легкой степени тяжести, чем другие параметры, то можно предположить, что наилучшее значение для пациента выше должного, в противном случае - ниже. Эта оценка может быть важна в дальнейшем при определении эффективности терапии.
Пример. Больной Б., 40 лет, болеет астмой. На рис. 12 представлены данные мониторирования состояния пациента за вводный период и подбор эффективной терапии. В таблице клинических симптомов суммированы данные за неделю. По данным вводного периода, у пациента астма средней тяжести. Врач назначил беклометазон в дозе 800 мкг. В течение 2 недель мониторирования наблюдалась положительная динамика состояния. По алгоритму врач должен продолжить лечение пациента в прежнем объеме. Однако он принимает решение увеличить дозу беклометазона до 1000 мкг с тем, чтобы поднять максимальное значение ПСВ до должного. Врач делает ошибку, приняв должное значение за наилучшее для данного больного, не проанализировав динамику других параметров. В течение следующих двух недель состояние пациента улучшается и стабилизируется с признаками полностью контролируемой астмы. Максимальное значение ПСВ стабильно остается ниже 80% от должного. Это является признаком того, что наилучшее значение ПСВ у данного пациента ниже должного. Тем не менее врач расценивает эту ситуацию как неэффективное лечение и увеличивает дозу беклометазона до 1200 мкг. Таким образом, неправильная оценка наилучшего значения ПСВ привела к необоснованному усилению терапии.
Итак, степень тяжести астмы определяется по перечисленным параметрам в соответствии с табл.4 для пациентов, которые не получали ранее лечения по поводу астмы, и в соответствии с табл.4 и 8 для пациентов, которые получают поддерживающую терапию.
Выбор терапии определяется после установления степени тяжести астмы. Для определения эффективности проводимого лечения назначается двухнедельное мониторирование — блок 4.
Блок 4. Включает двухнедельное мониторирование состояния пациента с целью последующего определения эффективности назначенной терапии (блок 5). Так же как и во время вводного недельного периода мониторирования, пациент заполняет ежедневно карту клинических симптомов и рисует график ПСВ.
Блок 5. Оценка эффективности терапии. Проводится по клиническим и функциональным параметрам, которые рассчитываются по данным двухнедельного мониторирования (блок 4), а также по данным теста с бронхолитиками. Принцип расчета параметров представлен при описании блока 3. Необходимо оценить динамику следующих параметров:
1. Снижение значения колебания ПСВ.
2. Снижение выраженности клинических симптомов.
3. Увеличение максимального значения ПСВ.
4. Снижение значения показателя обратимости БО.
При отсутствии динамики параметров или при отрицательной динамике необходимо усилить медикаментозное лечение, если это возможно в рамках установленной степени тяжести. Если пациент уже получает максимально возможный объем терапии для данной степени тяжести, то необходимо пересмотреть степень тяжести и выбрать соответствующую ей терапию (блок 7). В случае положительной динамики следует продолжить лечение в том же объеме в течение 2 недель (блок 4).
Если после положительной динамики наступает стабилизация состояния, то по значениям клинических и функциональных параметров врач должен решить, достигнут ли контроль над астмой. При этом в первую очередь необходимо оценить значение колебания ПСВ и выраженность клинических симптомов. Их значения должны полиостью соответствовать состоянию контролируемой астмы. Более сложно дать оценку динамики абсолютных значений ПСВ. Если у пациента известно его наилучшее значение, то при контролируемой астме текущее значение ПСВ должно максимально приблизиться к нему. Если у пациента известно только его должное значение, то стабилизация текущего значения ПСВ ниже должного может свидетельствовать о том, что его наилучшее значение ниже должного и в процессе лечения оно достигнуто (рис. 12). Косвенным доказательством этого будет динамика результатов теста с бронхолитиком. В этом случае не следует усиливать терапию с целью достижения должного значения ПСВ. Это приведет только к неоправданному увеличению объема лечения, а должное значение нс будет достигнуто. Если обратимая обструкция остается, тогда можно усилить терапию и вернуться к блоку 4.
Пример 3. Больная П., 29 лет, болеет бронхиальной астмой 9 лет. На рис. 13 представлены данные мониторирования состояния больной за время, включающее вводный период и выбор эффективной терапии. По данным вводного периода у больной - астма тяжелого течения. Врач назначает беклометазон в дозе 800 мкг. Наблюдается положительная динамика состояния больной с последующим двухнедельным периодом стабильного состояния. Клинические симптомы и колебания ПСВ свидетельствуют о плохом контроле над астмой, несмотря на достижение стабильного состояния. Врач увеличивает дозу беклометазона до 1000 мкг. В течение следующих 5 недель лечения у больной наблюдается положительная динамика состояния. В дальнейшем состояние стабилизируется с признаками полного контроля над астмой.
Итак, если после положительной динамики у пациента наблюдается стабилизация состояния с признаками контролируемой астмы, то необходимо продолжить лечение в течение 3 месяцев и перейти к блоку 6 - снижение степени тяжести на ступень вниз.
Блок 6. Блок предполагает выполнение двух процедур:
1. Пересмотр степени тяжести в сторону уменьшения.
2. Пересмотр терапии в соответствии с новой степенью тяжести (ступень вниз). Степень тяжести устанавливается в соответствии с табл. 4 и 8 на ступень ниже и производится корректировка лечения в сторону уменьшения терапии. Для оценки эффективности терапии назначается двухнедельный период мониторирования (блок 4).
Блок 7. Блок предполагает выполнение двух процедур:
Похожие работы
... оценке ряда методов терапии, в частности, специфической гипосенсибилизации бактериальными аллергенами. Таким образом, все теоретические и практические попытки выработать определённые рекомендации для профилактики и лечения бронхиальной астмы привели прежде всего к выводу о полиморфизме проявлений этого заболевания. Отсюда ряд зарубежных учёных оценили астму как синдромное понятие. В соответствии ...
... же лекарства используются и для электроаэрозольтерапии. Электроаэрозоли, как известно, оказывают более выраженное противовоспалительное и противоаллергическое действие. При тяжело протекающей бронхиальной астме применяют ингаляции гормональных средств (гидрокортизона, дексаметазона, бекотида и др.). При аллергической природе бронхоспазма назначают ингаляции антиаллергических средств (димедрол, ...
... отделения мокроты или в сложных в диагностическом плане случаях исследуют промывные воды из трахеобронхиального дерева, а так же проводят морфологическое исследование биоптатов слизистой, поскольку при бронхиальной астме происходит инфильтрация подслизистого слоя тучными клетками и эозинофиллами. - собрать аллергологический анамнез с целью выяснения причин заболевания. - установить наличие ...
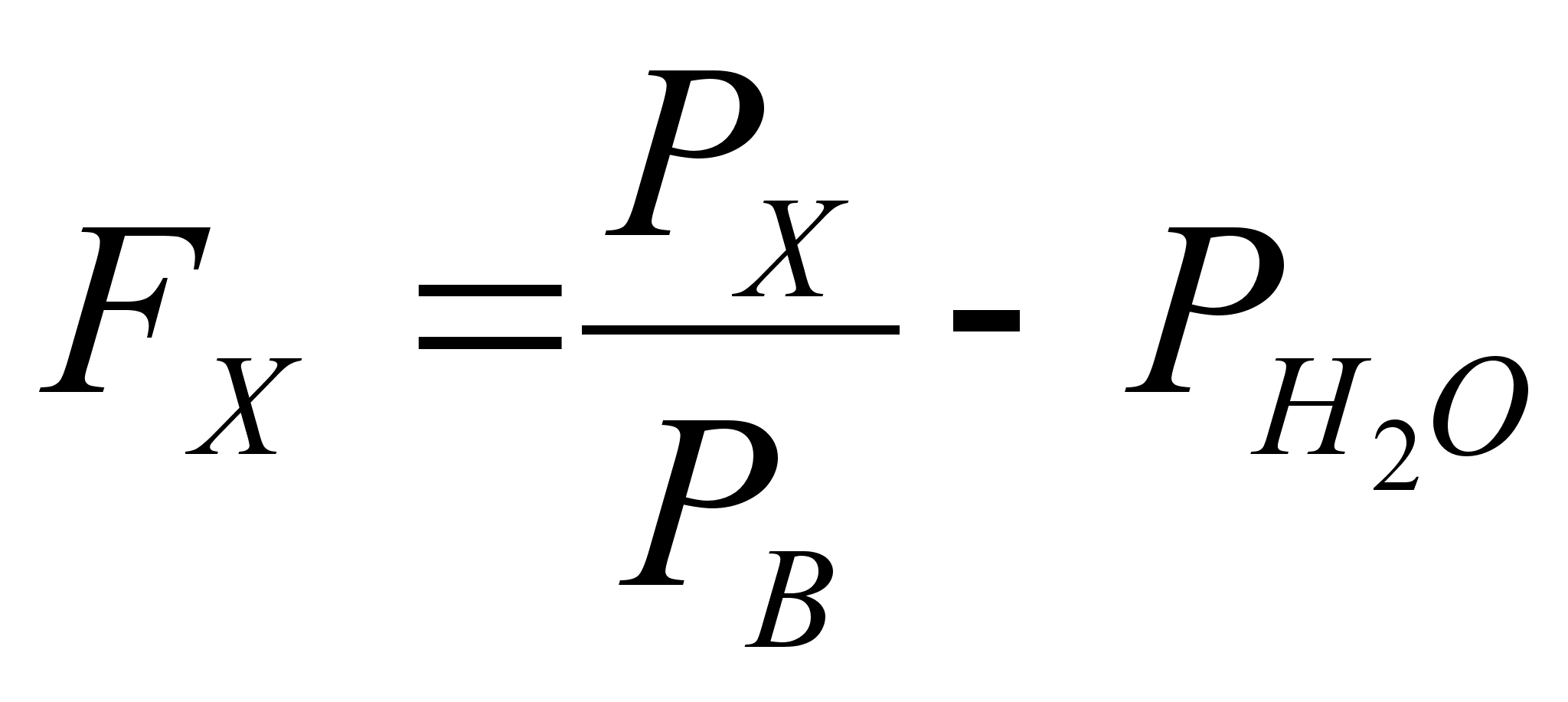

0 комментариев