Навигация
Соматостатин – подавляет синтез белка
3. Соматостатин – подавляет синтез белка.
4. Серотонин, норадреналин – регулируют функцию тироцитов.
При недостаточности функции щитовидной железы развивается гипотиреоз – у больных отмечается вялость, адинамия, снижение аппетита, холодные на ощупь кожные покровы, отечность. У детей происходит задержка развития скелета, отставание в неврологическом статусе развития, сонливость. Язык толстый и широкий, короткая шея, низкий лоб, утолщенные губы, волосы редкие, грубые – это симптомы врожденного гипотиреоза. В тяжелых случаях развивается кретинизм, который проявляется глубокими умственными нарушениями. В случае приобретенного гипотиреоза снижается интеллект и работоспособность.
При повышенной функции наблюдаются раздражительность, тремор, тахикардия, пучеглазие, зоб – основные симптомы гипертиреоза.
ВОЗРАСТНЫЕ ОСОБЕННОСТИ
У новорожденных в 20% случаев железа имеет фолликулярный тип строения. В 60% - фолликулы спавшиеся, эпителий слущенный – железа десквамативного типа. У 18% новорожденных – железа имеет смешанный тип строения, фолликулы мелкие. В течение первых 2-х недель после рождения в железах десквамативного типа строения появляются фолликулы с коллоидом, и железа постепенно перестраивается в нормальный фолликулярный тип. К 2-м годам вес железы удваивается. Особенно бурный рост и усиление кровоснабжения наблюдаются в железе в период полового созревания. К 15-16 годам появляются фолликулы с плоским эпителием (тироциты) и строение железы приближается к строению у взрослых. В период от 20 до 60 лет масса органа (25-30 г – 0,05% общей массы тела) существенно не меняется. Некоторое уменьшение массы и размеров (продольный – около 50 мм, поперечный – 50-60 мм, высота перешейка – 5-15 мм) органа в старческом возрасте обусловлена возрастной атрофией, однако функция железы не нарушается.
КРОВОСНАБЖЕНИЕ И ИННЕРВАЦИЯ ЖЕЛЕЗЫ
Артерии: a. thyroidea superior из a. carotis externa;
a. thyroidea inferior из tr. thyrocervicalis из a. subclavia;
a. thyroidea ima et a. thyroidea impar (непостоянны), отходят
или от a. subclavia или от tr. brachiocephalicus, или от arcus
aortae.
2. Вены: отток крови происходит по соименным с артериями венам:
из v. thyroidea superior – в v.jugularis interna
из v. thyroidea inferior, thyroidea ima et a. thyroidea impar в–
v. . brachiocephalica (v. thyroidea inferior иногда может
впадать в v.jugularis interna).
3. Иннервация:
афферентная и парасимпатическая – обеспечивается n. laringeus superior et inferior (ветвь n. laringeus recurrens) – ветви n. vagus.
симпатическая – от ganglion cervicale medius, и в меньшей степени, от ganglion cervicale superius et inferius truncus sympathicus, преимущественно по ходу артерий, кровоснабжающих железу.
Отток лимфы – осуществляется в nodi lymphoidei trachlearis, cervicales anteriores et profundi, retropharyngeales, mediastenales anteriores et posteriors.
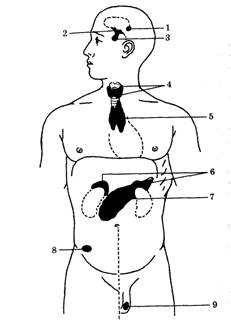
ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
Glandulae parathyroidea – парные железы, расположенные под капсулой щитовидной железы в рыхлой соединительнотканной клетчатке, отделяющей внутреннюю (собственную) и наружную (фасциальную) капсулы щитовидной железы.
Верхняя пара - glandulae parathyroideae superiores – примыкает сзади к долям щитовидной железы, вблизи их верхушек, приблизительно на уровне дуги перстневидного хряща.
Нижняя пара - glandulae parathyroideae inferiors – находится между трахеей и долями щитовидной железы вблизи их основания. В 20% случаев одна из желез располагается атипично (в переднем или заднем средостении, позади пищевода, вблизи бифуркации общей сонной артерии).
Редко железы могут находиться непосредственно в паренхиме щитовидной железы. Также может варьировать их количество – от 8 и больше (описаны случаи увеличения их количества до 32), но общая масса желез всегда не превышает 0,13-0,36 г. Форма желез округлая или овальная. Размеры изменчивы: длина – 4-8 мм, ширина – 3-4 мм, толщина – 2-3 мм.
Развитие: на 6 неделе эмбриогенеза из эпителия 3-4 пары жаберных карманов глоточной кишки. К рождению железы вполне развиты и активно функционируют.
Строение: снаружи железа покрыта тонкой капсулой из неоформленной соединительной ткани, дающей внутрь органа прослойки (септы) с кровеносными сосудами и жировыми клетками. Паренхима железы представлена тяжами и скоплениями паратироцитов (главные – светлые [неактивные] и темные [активные]; оксифильные [стареющие]). Иногда, при задержке выведения секрета, образуются псевдофолликулы.
Физиологические эффекты гормона
Паратирин (паратиреокрин, паратгормон) – участвует в регуляции фосфорно-кальциевого обмена, являясь антагонистом тиреокальцитонина. Действует на костную ткань, активирует остеокласты, что способствует повышению уровня кальция в крови, вследствие деминерализации костей. Обеспечивает всасывание кальция в кишечнике. Стимулирует реабсорбцию кальция в канальцах почки, что приводит к гиперкальциемии и фосфатурии. Усиливает синтез кальцитриола – метаболита витамина D3. При недостаточной функции паращитовидных желез нарушается всасывание витамина D, наступает кальциевое голодание. У детей развивается рахит, что приводит к изменению формы костей, возникает ранняя остеомаляция точек окостенения. Нередки переломы, боли в костях, мышечная слабость, склонность к камнеобразованию, нарушение электрической стабильности сердца. Наблюдаются трофические изменения со стороны волос, ногтей, зубов; возбудимость, пилороспазм, диарея, тахикардия. В тяжелых случаях судороги и ларингоспазм.
Регуляция секреции определяется уровнем кальция в крови – снижение – усиливает, повышение – снижает выработку гормона железами.
Кровоснабжение и иннервация
1. Артерии: a. thyroidea superior из a. carotis externa;
a. thyroidea inferior из tr. thyrocervicalis из a. subclavia;
2. Вены: отток крови происходит по соименным венам:
из v. thyroidea superior – в v.jugularis interna
из v. thyroidea inferior в – v. . brachiocephalica
(v. thyroidea inferior иногда может впадать в
v.jugularis interna).
3. Иннервация:
афферентная и парасимпатическая – обеспечивается n. laringeus superior et inferior (ветвь n. laringeus recurrens) – ветви n. vagus.
симпатическая – от ganglion cervicale medius, и в меньшей степени, от ganglion cervicale superius et inferius truncus sympathicus, преимущественно по ходу артерий, кровоснабжающих железу.
Отток лимфы – осуществляется в nodi lymphoidei trachlearis, cervicales anteriores et profundi, mediastenales anteriores.
Возрастные особенности
Суммарная масса желез у новорожденных составляет в среднем 6-9 мг. В течение первого года жизни их общая масса увеличивается в 3-4 раза, к 5-ти годам – еще удваивается, а к 10-ти годам – утраивается. После 11 лет в строме появляется большое количество жировых клеток. После 20 лет общая масса желез достигает 0,13-0,36 г и остается постоянной в последующем. Во все возрастные периоды масса желез у женщин несколько больше, чем у мужчин.
НАДПОЧЕЧНИК
Glandula suprarenales – парный орган, расположен в забрюшинном пространстве, в непосредственной близости к верхнему полюсу соответствующей почки.
Масса надпочечника составляет 12-13 г. Его длина – 40-60 мм, ширина (высота) – 30-40 мм, толщина (передне-задний размер) – 2-8 мм. Масса и размеры правого надпочечника несколько меньше, чем левого.
Надпочечники располагаются на уровне ХI и ХII грудных позвонков, правый чуть ниже левого. Задние поверхности их прилежат к поясничной части диафрагмы, почечные поверхности – к почкам. Синтопия передних поверхностей: левый – прилежит к кардиальной части желудка и к хвосту поджелудочной железы, медиальным краем соприкасается с аортой; правый – прилежит к печени и двенадцатиперстной кишке, медиальным краем соприкасается с нижней полой веной. Передние поверхности частично покрыты брюшиной. Кроме брюшины надпочечники имеют общие с почкой оболочки, участвующие в их фиксации: жировая капсула почки и почечная фасция.
Правый надпочечник имеет форму трехгранной пирамиды, левый – за счет сглаженной вершины, напоминает полумесяц.
У каждого надпочечника выделяют три поверхности:
- переднюю – facies anterior
- заднюю – facies posterior
- почечную (нижнюю) – facies renalis
На передней поверхности видна глубокая борозда – ворота (hilum), через которые из органа выходит центральная вена.
Эмбриогенез
Корковое и мозговое вещество надпочечников развиваются из разных зачатков. Корковое вещество – из целомического эпителия (5-я неделя) в виде утолщения мезодермы вблизи корня дорсальной брыжейки и развивающихся почек – интерреналовые тельца (зачатки фетальной коры). На 6-7 неделе в интерреналовые тела внедряются нейробласты из эмбрионального симпатического ствола – симпатохромафинные клетки, дающие начало хромаффинным клеткам мозгового вещества надпочечников.
По месту своей закладки корковое вещество надпочечников относят к интерреналовой системе. Сюда же причисляют добавочные надпочечники, glandulae suprarenalis accessoriae. Они могут встречаться у человека в виде небольших образований, состоящих, в основном, из клеток пучковой зоны. Это интерреналовые тельца, которые в 16-20% случаев обнаруживаются у человека в различных органах: в широкой связке матки, в яичнике, в придатке яичка, возле мочеточников, ни нижней полой вене, в области солнечного сплетения и на поверхности самих надпочечников в виде узелков. «Истинные» добавочные надпочечники, состоящие из коркового и мозгового вещества, обнаруживаются крайне редко.
Хромаффинные клетки мозгового вещества надпочечников относят к адреналовой системе.
Строение
Снаружи орган покрыт плотной соединительнотканной капсулой, от которой внутрь органа отходят слабо выраженные септы с сосудами и нервами. Строма органа представлена ретикулярными волокнами и клетками соединительной ткани.
Под капсулой лежит корковое вещество, составляющее 2/3 массы железы. Адренокортикоциты коркового вещества образуют слои. Непосредственно под капсулой расположен слой малодифференцированных клеток, за счет размножения которых регенерирует клубочковая зона, но может регенерировать и вся кора. Тяжи адренокортикоцитов вблизи капсулы изгибаются и образуют дуги клубочкового слоя (zona glomerulosa) коры. Под этим слоем расположен слой малодифференцированных клеток, не содержащих жировых включений (суданофобный слой). За счет этих клеток регенерирует пучковая и сетчатая зоны коры. Пучковая зона (zona fasciculate) образована параллельными тяжами клеток, между которыми проходят кровеносные капилляры. Вблизи мозгового вещества тяжи идут под разными углами, анастомозируют и образуют сетчатую зону (zona reticularis) коры. На границе пучковой и сетчатой зон могут встречаться ацидофильные клетки – остатки фетальной коры, образующие Х-зону. Предполагают, что эти клетки вырабатывают мужские половые гормоны – андрогены, так как эта зона хорошо развита у самок и кастратов. У человека в норме Х-зона редуцируется в раннем детстве.
Мозговое вещество представлено хромаффинными А (светлые) и Н (темные) клетками, кровеносными капиллярами синусоидного типа, поддерживающими нейроглиальными клетками и ганглионарными вегетативными нейронами.
Гормоны и их физиологические эффекты
Гормоны коркового вещества надпочечников носят общее название кортикостероидов и подразделяются на 3 группы:
Минералокортикоиды – выделяются клетками клубочковой зоны. К ним относятся альдостерон и дезоксикортикостерон, уменьшающие реабсорбцию воды и натрия в канальцах почки, что способствует повышению артериального давления. Основной механизм регуляции секреции альдостерона – ренин-ангиотензин-альдостероновая система при снижении артериального давления. АКТГ гипофиза опосредованно влияет на работу клубочковой зоны в начальные стадии генеза минералокортикоидов: альдостерон образуется из кортикостерона, биосинтез которого регулируется АКТГ.
Глюкокортикоиды – вырабатываются клетками пучковой зоны. К ним относятся кортизон, кортизол, кортикостерон. Из них самый активный – кортизол. Кортикостерона вырабатывается очень мало (это промежуточная стадия синтеза), он обладает свойствами и минерало- и глюкокортикоидов. ГК усиливают углеводно-белково-липидный обмен, в больших дозах выбрасываются при стрессе и быстро обеспечивают организм энергетическим материалом – глюкозой, так как стимулируют распад жиров и белков и глюконеогенез в печени (синтез глюкозы из аминокислот). Кроме того они оказывают выраженный противовоспалительный эффект и цитотоксический эффект на Т-лимфоциты, ингибируют аллергические реакции, повышают чувствительность сосудистой стенки к действию катехоламинов, что ведет к гипертензии. Регуляция продукции осуществляется АКТГ, секреция усиливается при стрессе. Подавление секреции также осуществляется по принципу обратной связи при повышенном уровне ГК в крови.
Половые гормоны – андрогены и эстрогены, вырабатываемые клетками сетчатой зоны. Основную долю составляют андрогены (тестостерон – подобные гормоны) – половые гормоны близкие по химической структуре к тестостерону семенников. Женские половые гормоны – эстрогены и прогестерон, вырабатываются в небольшом количестве.
Опухоли коры надпочечников у женщин часто сопровождаются маскулинизацией – развитием вторичных половых признаков по мужскому типу.
При избытке гормонов одноименного пола наблюдается ускорение процессов полового созревания.
Половые гормоны у детей влияют на развитие половых органов, а у взрослых они в значительной мере определяют половое поведение.
Гормоны мозгового вещества носят общее название катехоламины:
Адреналин (около 80%) – вырабатывается адреноцитами (светлые клетки)
Норадреналин (около 20%)– вырабатывается норадреноцитами (темные клетки)
А так же:
Дофамин
Опиоидные пептиды – энкефалины
Норадреналин – это медиатор симпатической нервной системы, поэтому мозговое вещество надпочечников можно рассматривать как видоизмененный симпатический ганглий. Адреналин (метилированный норадреналин) – это настоящий гормон, так как разносится по организму к клеткам-мишеням только гуморально. Он оказывает эффекты, аналогичные эффектам симпатической НС: суживает все сосуды, кроме коронарных, ускоряет кровоток и повышает давление, расслабляет гладкую мускулатуру кишечника, стимулирует распад гликогена в печени и мышцах до глюкозы и повышает тем самым ее уровень в крови, давая организму легкодоступный энергетический материал. усиливают и учащают сокращение сердечной мышцы, расширяют зрачок, уменьшают потоотделение.
Секреция активируется анреногломерулотропином эпифиза и симпатическими нервами. При стрессе выброс адреналина усиливается. Таким образом, регуляция секреторной деятельности осуществляется в большей мере нервными импульсами.
Кровоснабжение и иннервация
Артерии:
a. suprarenalis superior из a. phrenica inferior – ветвь pars abdominalis aortae descendens
a. suprarenalis media – ветвь pars abdominalis aortae descendens
a. suprarenalis inferior из a. renalis – ветвь pars abdominalis aortae descendens
Вены надпочечника (верхние, средние, нижние) чаще всего сливаются в одну надпочечниковую вену, выходящую из ворот, которая впадает:
v. suprarenalis dextra – в v. cava inferior;
v. suprarenalis sinistra в v. renalis sinistra – в v. cava inferior.
Иннервация:
- афферентная – обеспечивается чувствительными волокнами передних ветвей нижних грудных и верхних поясничных спинномозговых нервов, а также волокнами r.r. suprarenalis n. vagi;
- парасимпатическая иннервация коркового вещества обеспечивается волокнами r.r. suprarenalis n. vagi;
- симпатическая – обеспечивается от ganglia coeliaca, mesentericum superius aortorenalia из plexus coeliacus (plexus aorticus abdominalis) по ходу артерий, кровоснабжающих надпочечник – от указанных структур к мозговому веществу отходят, преимущественно, преганглионарные волокна.
Похожие работы
... на рост и развитие организма. Несмотря на то что гормоны поступают в кровь в небольших количествах, они отличаются сильным физиологическим действием. Связь желез с нервной системой. Связь эндокринных желез с нервной системой двоякого рода. Во-первых, железы получают богатую иннервацию со стороны вегетативной нервной системы; ткань таких желез, как щитовидная, надпочечники, яички, пронизана ...
... в животноводстве в целях увеличения поголовья скота и повышения его продуктивности, а также ветеринарии и медицине для лечения различных заболеваний эндокринной системы. подробно рассмотреть проблему йоддефицитных заболеваний человека и животных в России, в частности в Оренбургской области, причины и пути решения проблемы, основные подходы к прогнозированию, диагностике и лечению йоддефицитных ...
... пластинку, покрыта с поверхности мезотелием. Содержит нервные сплетения и отличается высоким содержанием рецепторов. Сократительная и секреторная функции желудка усиливаются нервной парасимпатической системой, которая усиливает выработку желудочного сока Особенности зоны перехода пищевода в желудок: 1. Смена многослойного плоского неороговевающего эпителия на однослойный плоский ...
... жизнедеятельности живых организмов и "косных" веществ, т. е. условий окружающей среды. На биосферном уровне происходит круговорот веществ и энергии на Земле с участием всех живых организмов биосферы.[1] 2 Строение систем и органов человека. Центральная и вегетативная нервная система. Высшая нервная деятельность Пищеварение. Переваривание и всасывание пищи происходят у человека в ...
0 комментариев