Навигация
2. Иглодержатели Гегара.
Назначение. Фиксация иглы для удобства шитья в глубине раны или полости и исключения прикасания пальцами к тканям.
Устройство. Различной длины, близки по конструкции к кровоостанавливающим зажимам - но губки более массивные и короткие, на поверхности имеют мелкие перекрещивающиеся нарезки или алмазные крошки для увеличения трения между иглой и губками и прочной фиксации иглы (рис.18).

Рис.18. Иглодержатель Гегара
Подготовка инструмента к работе.
1. Захват иглы производят губками иглодержателя на расстоянии 2-3 мм от его кончика - наиболее узкой части губок (захват иглы более широкой частью иглодержателя - ближе к винту - может привести к поломке иглы). При этом 2/3 длины иглы от острия должны быть свободны и находиться слева от иглодержателя (для правшей), острие иглы направляется в сторону заряжающего.
2. Для вдевания шовной нити в иглу длинный конец нити захватывают в кулак вместе с ручками иглодержателя одной рукой, а другой натягивают ее короткий конец вдоль иглодержателя, заводят за иглу слева от иглодержателя и, используя иглу как упор, натягивают нить вправо от иглодержателя и подводят ее к разрезу середины ушка. Туго натянутой нитью нажимают на пружину ушка: нить разведет стенки ушка и пройдет в него автоматически. Концы нити расправляют, соединяют вместе и направляют вдоль иглодержателя со стороны ушка иглы: один конец лигатуры должен быть в три раза длиннее другого (рис. 19).
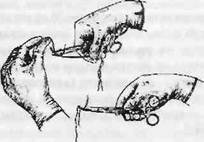
Рис. 19. Вдевание шовной нити в иглу
Позиция в руке и манипуляции.
Иглодержатель захватывают в кулак вместе с длинным концом лигатуры, при этом указательный палец располагают вдоль бранш инструмента и фиксируют на винте или брашне. Большой палец кулака находится вверху. (Если хирург работает с ассистентом, длинный конец лигатуры захватывает ассистент) В другой руке хирург держит пинцет (хирургический - для кожи, анатомический - для других тканей), фиксируя прошиваемые ткани или придерживая иглу.
Пинцетом фиксируют ткань, а острие иглы направляют перпендикулярно прокалываемой поверхности. Супинирующим движением кисти проводят иглу через ткани, погрузив максимально (до места фиксации в иглодержателе). При правильном выполнении манипуляции игла проходит сквозь ткани без больших усилий. Затем подхватывают иглу пинцетом у места ее выхода из тканей (производить подхват иглы пальцами нельзя!), иглодержатель перемешают в сторону острия иглы и захватывают ее губками уже с другой стороны прошиваемой ткани (как можно дальше от острия), при этом рука с иглодержателем поворачивается так, чтобы большой палец располагался внизу. Иглу с нитью вытягивают из ткани.
1. Придерживая иглу пинцетом, захватывают ее губками иглодержателя так же, как в исходной позиции. Подводят иглу острием к точке прокола противоположного края сшиваемых тканей и повторяют супинирующее движение кисти. Затем, зафиксировав ткани пинцетом, коротким резким движением выводят иглу из тканей, оставив в них лигатуру. Хирург (или ассистент) придерживает длинный конец лигатуры и тянет иглодержатель с иглой на себя до выхода короткого конца нити из иглы.
Шовный материалВ настоящее время используют более 30 видов шовного материала.
По способности к биодеструкции (рассасыванию) все шовные материалы делятся на рассасывающиеся и нерассасывающиеся. По происхождению - на натуральные и искусственные.
По структуре нити - на мононити (однородная структура в сечении с гладкой поверхностью), полинити (в сечении состоящие из множества нитей - крученые, плетеные, с покрытием полимерным материалом или без).
Приводим характеристики наиболее часто используемых нитей.
Кетгут - рассасывающаяся мононить натурального происхождения. Его изготавливают из мышечного и подслизистого слоев тонких кишок овец или серозных оболочек крупного рогатого скота. Применяется кетгут 9 номеров (NN 000,00, 0, 1-6). Толщина нитей - от 0,2 до 0,75 мм.
Кетгут № 000 - 2 применяют для перевязки мелких сосудов, № 3-4 - для погружных швов мягких тканей, № 5-6 - для сшивания крупных мышц и т.д.
Сроки рассасывания кетгута зависят от толщины нитей, а также от состояния тканей в области шва. Для замедления рассасывания нити обрабатывают формалином, металлизируют (хромированный кетгут).
Отрицательными свойствами кетгута являются низкая прочность, аллергенность, большая абсорбционная способность. К тому же он вызывает сильную тканевую реакцию в области шва. Специальная технология изготовления позволяет уменьшить отрицательные качества кетгута, поэтому кетгут достаточно широко применяется в хирургии.
Окцелон, кацелон - рассасывающиеся искусственные полинити, изготовленные на основе целлюлозы.
Викрил, дексон, полисорб - рассасывающиеся искусственные полинити, изготовленные на основе полигликозидов.
Полиуретан - рассасывающаяся полинить искусственного происхождения.
Рассасывающиеся нити из искусственных материалов не обладают токсичностью, биологически инертны, прочнее кетгута. Кроме того, при их изготовлении можно легко дозировать сроки рассасывания и потери прочности, а также эластичность.
Шелк - нерассасывающийся натуральный шовный материал, из которого изготавливают полинити. Диаметр нитей - 0,3-0,7 мм. Удобен при накладывании шва и завязывании узла (достаточно лишь 2-х узлов). Однако очень реактогенен, обладает выраженной сорбционной способностью и фитильными свойствами. Эти недостатки в настоящее время устраняются с помощью специального покрытия.
Нейлон, капрон, лавсан и др. нерассасывающиеся искусственные шовные материалы выпускаются в виде плетеных, крученых или мононитей. Они обладают высокой прочностью, эластичностью, инертны, незаменимы при протезировании, а также при шве тканей, находящихся длительный срок под натяжением (апоневрозы, мышцы, сосуды, кожа и пр).
Однако многие из них затрудняют манипуляции хирурга - требуется завязывание 3-х узлов.
Металл используется в качестве шовного материала относительно редко. Так, металлическая проволока применяется для соединения костей, например, для шва грудины.
Танталовые скрепки заряжают в сшивающий аппарат для механического шва (сосуда, бронха, кишки и пр.).
Завязывание лигатурных узлов
Все узлы, применяемые в хирургической практике, двойные (иногда тройные). Первый узел является основным и должен быть максимально затянут при перевязке сосудов или затянут до сближения краев мягких тканей при наложении швов. Второй узел закрепляет первый, т.е. предотвращает его развязывание, ослабление. Третий узел накладывается при использовании кетгута и синтетических лигатур для большей прочности, т.к эти нити очень эластичны, а поверхность их скользкая.

Рис. 20. Хирургические узлы: 1 - простой; 2 - морской; 3 – хирургический
В хирургии различают три вида узлов: простой, морской и хирургический (рис. 20).
Приводим классический способ завязывания простого узла (рис.21). Концы нити захватывают руками, как захватывают вожжи (рис.21,1).
При формировании первого (основного) узла сначала меняют положение концов нитей в руках - левый конец лигатуры берут в правую руку, а правый - в левую, при этом образуется перекрест нитей (нить в левой руке располагается поверх нити, фиксированной правой рукой), рис.21,2.
Этот перекрест фиксируют между вторым и первым пальцами левой руки (второй палец сверху, перекрест прижат к основанию его ногтевой фаланги на ладонной поверхности), рис.21,3.
Натягивают правой рукой фиксированный ею конец нити и подводят его под выступающий конец ногтевой фаланги второго пальца левой руки. Щель между нитями можно расширить средним пальцем правой руки (рис.21,4). Далее поворотом левой руки, кивательным движением второго пальца конец нити проводят в щель (рис.21,5).
Узел затягивают (рис.21,6).
Простой узел недостаточно прочен, он скользит и может быть растянут путем вытягивания одного конца лигатуры из петель другого.
Хирургический узел отличается от простого тем, что при завязывании первого (основного) узла правый конец лигатуры дважды обвивается вокруг левого конца. При затягивании такого первого узла он более прочно фиксирован и не расслабляется перед завязыванием второго. Это самый надежный узел, но более громоздкий по сравнению с морским или простым.
Для успешного завязывания узла необходимо, чтобы концы нитей были постоянно натянуты.
Выбор вида узла зависит от этапа операции, применяемого шовного материала.
Кроме описанного классического способа вязания узла в хирургической практике существуют многочисленные способы вязания узлов. Однако в результате любых манипуляций должен получиться один из трех видов описанных выше узлов.
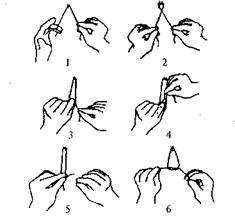
Рис.21. Этапы формирования первого узла при вязании простого узла
При формировании морского узла на втором этапе повторяют все действия сначала: захват концов нити, перекладывание концов нити из руки в руку (перекрест), проведение одного из концов нити в щель, затягивание.
Для формирования простого узла второй (фиксирующий) узел завязывается аналогично первому, однако второй этап - перекладывание концов лигатур - не производится.
2. Основные элементы оперативной техники Рассечение кожи, подкожной жировой клетчатки и поверхностной фасции
Инструменты: скальпель (брюшистый или остроконечный). Разрез обычно проводится слева направо "на себя", поэтому хирург и ассистент должны занять удобную позицию по отношению к операционному полю. Разрез надо начинать от наиболее удаленной точки, в противном случае кисть не будет иметь опоры и движения будут неуверенными. Скальпель укрепляют в правой руке в позиции столового ножа. Необходимо определить толщину подкожной клетчатки, взяв кожу в складку - от ее толщины будет зависеть угол наклона скальпеля.
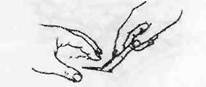
Рис.22. Позиция скальпеля в руке и фиксация кожи при проведении разреза
Для того чтобы кожа не смещалась, надо зафиксировать ее большим и указательным пальцами левой руки в начале разреза, и если нужно, перемещать пальцы по ходу его проведения (рис.22).
Для достижения равномерной глубины рассечения толстого слоя подкожной жировой клетчатки в начале разреза устанавливают скальпель под углом 90° к поверхности кожи и прокалывают кожу, подкожную жировую клетчатку и поверхностную фасцию. Не извлекая скальпеля, переводят его в позицию под углом 45° и продолжают разрез на той же глубине. В конце разреза вновь устанавливают скальпель под углом 90° и извлекают его из операционной раны. В случае слабо развитой клетчатки скальпель безопаснее с самого начала держать под углом 45°, а затем дополнительно рассечь клетчатку в начале и конце разреза.
Разрез кожи, подкожной клетчатки и поверхностной фасции производят в один прием для обеспечения ровных краев разреза. При повторных рассечениях кожи образуются неровные края, мелкие лоскуты, которые могут некротизироваться.
При правильном выполнении разреза глубина раны одинакова на всем протяжении, глубже расположенные образования (собственная фасция и пр) не повреждены.
Временная остановка кровотечения из сосудов подкожной жировой клетчаткиИнструменты: зубчатые острые крючки Фолькманна, хирургический пинцет, марлевые салфетки и тампоны, кровоостанавливающие зажимы Бильрота, Кохера.
Расширение краев раны производят при помощи зубчатых крючков, заводя их поочередно в рану и располагая друг против друга. Скопившуюся в ране кровь осушают марлевыми салфетками или тампонами, зажатыми в зажим Кохера (промокать, но не протирать. ').
По мере осушения раны и выявления в подкожной клетчатке просветов кровоточащих сосудов (в виде увеличивающейся кайли крови на срезе подкожной клетчатки) следует зажать их кровоостанавливающими зажимами, т.е. осуществить временную остановку кровотечения.
Зажимы следует устанавливать перпендикулярно к стенке операционной раны, захватывая кровоточащий сосуд и, как можно меньше, околососудистую клетчатку. Размозжение большого объема тканей может привести к их некрозу (рис.23а).
Как правило, хирург и ассистент накладывают зажимы на кровоточащие сосуды противоположного края операционной раны, при необходимости выворачивая его пинцетом.
При правильном выполнении оперативного приема кровоостанавливающие зажимы прочно фиксированы на сосудах, окружающая клетчатка захвачена минимально, кровотечение остановлено.
Окончательная остановка кровотечения из сосудов подкожной жировой клетчаткиИнструменты: шовный материал (кетгут № 000 - I или синтетические рассасывающиеся нити длиной 20-25 см), ножницы Купера. Для перевязки сосуда, фиксированного зажимом, ассистент подтягивает и поворачивает ручки зажима так, чтобы стал виден конец его губок ("носик"). Хирург обводит лигатуру вокруг сосуда так, чтобы завязать узел под "носиком".
При затягивании первого (основного) узла двумя указательными или большими пальцами скользят по концам лигатуры до узла, подводя его под "носик" (рис.23б).

Рис.23б
Во время затягивания этого узла под "носиком" ассистент плавно раскрывает замок зажима и разводит его бранши: окончательное затягивание узла должно совпасть с удалением зажима с сосуда. Затем, не ослабляя натяжения, завязывают второй, закрепляющий узел (рис.23в).

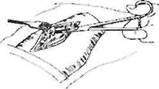
Рис.23а Рис.23в
При использовании синтетических нитей или кетгута следует завязать и третий узел. Концы лигатур сразу же срезают ножницами очень коротко, оставляя 0,2-0,3 см (на ширину кончика лезвия ножниц).
При неправильном подведении лигатуры под зажим в узел может попасть "носик" зажима, и сосуд не будет перевязан. Если зажим будет снят раньше, чем затянут первый узел, то лигатура соскакивает с сосуда.
В результате правильно проведенной манипуляции лигатура прочно фиксирована на сосуде и окружающих его тканях, кровотечение остановлено.
Рассечение собственной фасции и апоневроза
Инструменты: скальпель, ножницы Купера, анатомические пинцеты, желобоватый зонд. При рассечении фасций и апоневрозов всегда существует опасность повреждения образований, к которым они могут тесно прилегать, например, мышц, сосудисто-нервных образований и пр. Во избежание этого фасции и апоневрозы следует рассекать на подведенном под них желобоватом зонде или замещающем его инструменте (например, на анатомическом пинцете).
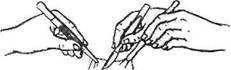

Рис.24 Рис.25
Участок фасции или апоневроза по линии будущего разреза в любом удобном месте прокалывают скальпелем (рис.24). В отверстие вводят желобоватый зонд по направлению будущего разреза и приподнимают на нем фасцию. По желобоватому зонду рассекают фасцию при помощи скальпеля, установив его лезвие режущей кромкой вверх и в направлении от себя (рис.25).
Рассечение фасции может быть произведено с помощью ножниц Купера. В образованное отверстие вводят сомкнутые лезвия ножниц и ими тупо отделяют глубжележащие образования. Затем под фасцию вводят одно лезвие ножниц, приподнимают им фасцию и производят рассечение.
При введении зонда всегда надо проверять, не оттянуты ли вместе с фасцией прилежащие к ней образования. При правильном введении зонда натянутая на нем фасция хорошо видна, а зонд зачастую просвечивает под ней.
Разъединение мышц по ходу мышечных пучков. рассечение мышц
Инструменты: скальпель, анатомические пинцеты, ножницы Купера, крючки Фарабефа.
Если направление мышечных пучков совпадает с направлением разреза кожи, то надо стараться не рассекать мышцы (повреждение сосудов и нервов, образование рубцов), а тупо разъединить мышечные пучки. Для этого при помощи скальпеля в позиции писчего пера или смычка осторожно надсекают мышечную фасцию (перимизий) и двумя анатомическими пинцетами или сомкнутыми ножницами Купера растягивают мышечные пучки, а затем фиксируют их при помощи пластинчатых крючков. Если мышцы расположены в несколько слоев, то разъединять их следует последовательно, т.к направление мышечных пучков может не совпадать.
При невозможности тупого разъединения мышечных пучков мышцы рассекают при помощи скальпеля.
При /правильном разъединении мышечных пучков они не повреждаются. При расположении мышц в несколько слоев они отделены друг от друга мышечными фасциями, межмышечной соединительной тканью и клетчаткой, что является ориентиром при разъединении мышц.
Остановка кровотечения из мышцы (временная и окончательная)
Инструменты: кровоостанавливающие зажимы Бильрота, иглодержатель Гегара, колющие изогнутые иглы, рассасывающийся шовный материал, ножницы Купера. Так как мышечная ткань более упругая и более плотная, чем жировая клетчатка, остановить кровотечение из сосуда, находящегося в ней, простой перевязкой лигатурой, проведенной под наложенный зажим (как при остановке кровотечения из подкожной клетчатки), не представляется возможным: лигатура соскользнет с мышечной ткани. Поэтому применяется специальный прием фиксации лигатуры - прошивание (рис.26).
Наложение швов - наиболее частый способ соединения тканей.
Все хирургические ручные швы могут быть разделены на две группы: узловые (угловатые) и непрерывные. Узловой шов состоит из изолированных стежков, каждый из которых накладывается отдельной лигатурой (длиной 20-25 см) и завязывается также отдельно (рис.27). Непрерывный шов накладывают одной нитью, длина которой зависит от длины шва (30 см и более). После наложения первого стежка нить протягивают сквозь ткани с оставлением небольшого конца, который и связывают с основной нитью. Этой основной нитью и шьют весь шов до конца. Накладывая последний стежок, нить до конца не протягивают, а непротянутую часть складывают вдвое и связывают с оставшимся свободным концом.

Рис.26. Временная и окончательная остановка кровотечения из мышцы с прошиванием
На кровоточащий участок мышечной ткани накладывается зажим Бильрота. Придерживая зажим, хирург проводит иглу через толщу мышечной ткани как можно ближе к зажиму. Придерживая длинный конец лигатуры, освобождает ее от иглы. Ассистент захватывает кольца зажима и разворачивает его, чтобы хирургу хорошо был виден его "носик". Хирург подводит один конец лигатуры под "носик" и завязывает один узел. Затем один конец лигатуры проводится вокруг зажима со стороны колец и завязывается узел. В момент его затягивания ассистент плавно снимает зажим, освобождая захваченную мышечную ткань.
Не ослабевая натяжения нитей, хирург завязывает фиксирующий узел и при необходимости еще один.
При правильном проведении манипуляции лигатура не соскальзывает с тканей, кровотечение остановлено.
Соединение мягких тканей операционной раны при помощи ручных швов
Инструменты: иглодержатель Гегара, шовный материал (рассасывающийся и нерассасывающийся, различного диаметра), иглы колющие и режущие изогнутые (разного размера), пинцеты анатомические и хирургические.

Рис.27. Хирургические швы: 1 - узловой (шов кожи); 2 - непрерывный (обвивной шов кишки)
Узловой шов менее травматичен, не вызывает сильной ишемии тканей.
Непрерывный шов обеспечивает более плотное сопоставление краев. раны и герметизм, однако вызывает ишемию, а при прорезываний хотя бы одного из стежков края раны расходятся.
В настоящее время в хирургии используют многочисленные модификации как узлового, так и непрерывного швов. Выбор зависит от конкретной хирургической ситуации (строение и функция органа, вид тканей, характер разреза и пр.). Соединение мышц при помощи узловых кетгутовых швов чаще используют после тупого разъединения мышечных пучков. Узловые кетгутовые швы проводят колющей или режущей иглой через всю толщу разъединенных мышц. Мышечные пучки сближают до соприкосновения краев. Сильно затягивать нити не следует, т.к узлы могут прорезаться, травмировать мышечные пучки.
П-образные узловые швы на мышце используются как при тупом разъединении мышечных пучков, так и при поперечном их рассечении (рис.28).
Мышцу прошивают на всю толщину рассеченных пучков, оба конца лигатуры выводят на один край рассеченной мышцы, перекладина "П" при этом остается на другом краю. Узел должен располагаться на расстоянии 1-2 см от края раны на поверхности мышцы.
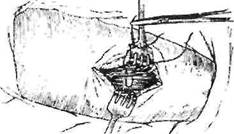
Рис.28. И-образный шов на мышцу
Соединение фасций и апоневрозов производится колющей иглой нерассасывающимся шовным материалом при помощи узловых швов. При сшивании соединительнотканных образований надо стараться не прошивать лежащие глубже образования, для чего следует пинцетом приподнимать края сшиваемых тканей. Расстояние между швами 0,5-1,5 см.
При правильном сшивании фасций и апоневрозов их края плотно соприкасаются, линия шва подвижна по отношению к расположенным глубже образованиям.
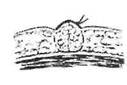
Соединение краев кожи и подкожной жировой клетчатки производится при помощи узловых швов с использованием нерассасывающегося шовного материала и слабоизогнутой режущей иглы. Шов должен обеспечить соединение краев раны без образования "мертвого" пространства (остаточная полость в тканях), где может скапливаться тканевая жидкость. Это достигается точным сопоставлением слоев раны (подкожной жировой клетчатки и кожи) и прошиванием на всю ее глубину (рис.29).
Прошивание обоих краев раны в один прием рекомендуется при наличии поверхностной раны.
Правый (или противоположный) край кожной раны фиксируют хирургическим пинцетом, приподнимая кожу навстречу игле. Острие иглы ставят перпендикулярно прокалываемой поверхности на расстоянии 0,5-1,0 см от края раны (в зависимости от толщины и тургора кожи) и продвигают ее в косом направлении вращательным движением кисти через кожу, подкожную клетчатку и поверхностную фасцию, постепенно переводя кисть из положения пронации в положение супинации.


а б
Рис.29. Правильное (а) и неправильное, (б) наложение швов на кожу
На этой же глубине проводят иглу строго симметрично через те же слои противоположной стенки раны, фиксируя пинцетом попеременно кожу и иглу. Хирургические пинцеты травмируют кожу, поэтому не следует сильно сдавливать пружину. Иглодержатель перемещают к острию иглы с другого края раны, захватывают иглу в месте выхода ее из кожи и выводят из тканей. Придерживая длинный конец нити, тянут иглодержатель с иглой на себя и освобождают нить из иглы.
Расстояние между узлами 0,5-1,0 см, в зависимости от толщины кожи и подкожной клетчатки (чем они толще, тем больше расстояние).
Узлы располагаются сбоку от раны (не над ней!), чтобы не нарушать адаптацию ее краев и избежать давления узла на рубцовую ткань (возможны затруднения в образовании рубца).

Рис.30. Сопоставление краев кожной раны при завязывании узлов
При завязывании узла ассистент сопоставляет края раны при помощи двух хирургических пинцетов так, чтобы края были слегка вывернуты над поверхностью кожи (рис.30).
Если хирург работает один, то после наложения и завязывания всех швов он с помощью двух хирургических пинцетов устраняет дефекты сопоставления краев раны ("запахивание" краев друг на друга, подворачивание краев в виде валика).
Более точное сопоставление слоев раны достигается двухмоментным прошиванием, при котором вкалывание иглы с одного края раны и выкалывание с другого производятся в два приема.
Первым приемом прокалывают слои одного края раны, фиксируют длинный конец лигатуры и выводят иглу из тканей описанным выше способом.
При этом лигатуру не выводят из иглы. Вторым приемом прокалывают другой край раны (изнутри наружу) и выводят иглу из тканей и лигатуру из иглы обычным способом.
При очень большой толщине подкожной клетчатки предварительно накладывают на ее глубокие слои один ряд узловых кетгутовых швов (расстояние между швами 0,5-1,0 см, нити срезают на расстоянии 0,2-0,3 см над узлом). Затем вторым рядом швов сшивают кожу и поверхностный слой клетчатки по одному из описанных выше методов.
Нити обычно обрезают после наложения всех швов. Длина оставшихся концов нитей после их отсечения - 0,8-1,0 см, что необходимо для удобства последующего снятия швов.
При правильном выполнении узловых швов края раны соприкасаются "слой в слой", не стянуты узлами, не подвернуты внутрь, не "запахнуты" друг на друга как полы одежды.
Удаление кожных узловых швов
Инструменты: хирургический пинцет, ножницы.

Рис.31. Смятие узловых кожных швов
Для снятия узлового шва следует зафиксировать хирургическим пинцетом концы шовных нитей и узел, приподнять и подтянуть их в направлении кожного рубца настолько, чтобы из лигатурного канала показалась влажная, белая часть нити длиной 0,1-0,2 см. Эту часть разрезают при помощи ножниц и пинцетом удаляют нить из канала (рис.31). При этом через ткани проходит только та часть нити, которая там и находилась, а загрязненные (наружные) участки не проходят.
Пункция суставов
Инструменты: шприц ("Рекорд", "Люэр") 10-20 мл, пункционная игла длиной 10-15 см, диаметром 1,5-2,0 мм.
Пункция суставов применяется с диагностическими и лечебными целями: для определения характера патологического содержимого (выпот, кровь), удаления этого содержимого из полости сустава, промывания его и введения лекарственных веществ. Для прокола обычно используется разгибательная поверхность сустава (отсутствуют крупные сосудистые и нервные стволы). Место прокола анестезируют новокаином. Перед вколом пункционной иглы кожу и мягкие ткани сдвигают пальцами в сторону. Этим достигается искривление раневого канала (где проходила игла) после того, как игла будет извлечена и кожные покровы встанут на место. Такое искривление канала предохраняет от вытекания содержимого суставной сумки после извлечения иглы и инфицирования околосуставной и подкожной жировой клетчатки.
Иглу продвигают медленно до появления ощущения ее "провала" в полость сустава в момент прокола его капсулы.
Пункцию плечевого сустава осуществляют спереди, снаружи и сзади (рис.32).

Рис.32. Пункция плечевого сустава сзади, снаружи и спереди
При пункции сустава снаружи иглу вкалывают книзу от наиболее выпуклой части акромиального отростка во фронтальной плоскости через толщу дельтовидной мышцы.
При пункции сзади точка вкола находится книзу от основания акромиального отростка между задним краем дельтовидной мышцы и подостной мышцей. Иглу продвигают в сагиттальном направлении на глубину 4-5 см, по направлению к клювовидному отростку. Спереди иглу вводят под клювовидный отросток, между ним и головкой плечевой кости в сагиттальном направлении.
Пункцию коленного сустава (рис 33) можно осуществить в четырех точках: снаружи и изнутри у основания надколенника, снаружи и изнутри у его вершины, отступив от края надколенника на 1-2 см.
При этом используют нерассасывающийся шовный материал и проводят лигатуру только через серозный и мышечный слои кишечной стенки.
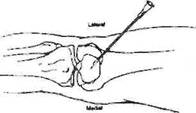
Рис.33. Пункция коленного сустава из верхнелатеральной точки
Левая рука фиксирует надколенник, иглу вводят сначала перпендикулярно к поверхности кожи и в этом положении проходят мягкие ткани. Затем меняют положение иглы - параллельно внутренней (суставной) поверхности надколенника - и вводят в один из передних заворотов коленного сустава в направлении к центру надколенника.
Ушивание раны тонкой кишки
Инструменты: анатомические пинцеты, кровоостанавливающие зажимы, иглодержатель, колющие иглы малого диаметра (изогнутые или прямые), тонкий рассасывающийся (кетгут и пр.) и нерассасывающийся (шелк, капрон и пр.) шовный материал. При необходимости - мягкие кишечные жомы.
Модель: торс со вскрытой брюшной полостью, или изолированный комплекс внутренних органов (фиксированный формалином), или изолированная петля тонкой кишки.
Футлярное строение стенки тонкой кишки (слизистая, подслизистая, мышечная и серозная оболочки), инфицированность содержимого и специфичность функции (интенсивное кровообращение, высокое внутрикишечное давление, перистальтика, пищеварительные ферменты) определяют особые требования к шву, который накладывается на кишечную стенку. Он должен обеспечить (1) герметичность, (2) прочность, (3) не препятствовать перистальтике, (4) не суживать просвет, (5) обеспечить надежный гемостаз, (6) не инфицировать поверхность серозной оболочки.
При небольшом дефекте кишечной стенки (длиной до 1 см) все эти требования могут быть реализованы наложением однорядного кисетного шва вокруг раны (рис.34).

Рис.34.1 - кисетный шов; 2 - Z-образный шов кишки
Придерживая стенку кишки анатомическим пинцетом, накладывают стежки по окружности на расстоянии 0,5 см от края раны, длиной 0,2 см с промежутками по 0,4 см. Игла должна войти в серозную оболочку, пройти по мышечной и выйти обратно со стороны серозной: при визуальном контроле игла должна контурировать валиком в кишечной стенке. Если игла просвечивает - она прошла только под серозной оболочкой, если вообще не коитурирует - "провалилась" в просвет и стала инфицированной. При выполнении первого стежка нить протягивают до половины дайны или немного больше, при каждом последующем стежке нить протягивают до конца, не стягивая края раны. По мере продвижения вокруг раны следует менять положение иглы в иглодержателе (шить, как удобно - "на себя" или "от себя"), придерживая иглу пинцетом. После наложения стежков по всей окружности концы нити связывают одним узлом, но не затягивают его. Ассистент анатомическим пинцетом захватывает край раны и погружает его по мере затягивания узла (концы нити при этом лучше подтянуть вверх). Затем одновременно плавно удаляют пинцет (рекомендуется слегка повернуть его вокруг оси, чтобы складки кишечной стенки выскользнули из его бранш и не попали между стежками кисетного шва) и окончательно затягивают узел. Узел закрепляют вторым (фиксирующим) узлом.
При правильном выполнении кисетного шва края раны полностью погружены, а серозная оболочка собрана в складки, которые плотно прилегают друг к другу.
При неудачно выполненной манипуляции удаления пинцета между складками серозной оболочки могут выступать участки слизистой оболочки. В этом случае показано наложение дополнительного 2-образного шва (рис.34,2).
Стежки шва проводятся также через серозную и мышечные оболочки (асептический шов!) не ближе 0,5-0,7 см от узла кисетного шва; они должны располагаться по обе стороны от него и быть параллельными друг другу в виде перекладин буквы 2. После прошивания двух стежков (нижняя перекладина) серозно-мышечного шва длинная нить должна быть перекинута в косом направлении над узлом кисетного шва. После этого стенка кишки прошивается в том же направлении двумя стежками (верхняя перекладина).
При ушивании раны кишки длиной более 1 см используют обычно двухрядные швы. Если рана размером 2,0-2,5 см расположена в продольном направлении, ее нужно перевести в поперечное во избежание суживания просвета. Для этого на уровне середины длины кишечной раны на расстоянии 0,7-1,0 см от ее краев накладывают держалки: прошивают одним стежком серозную и мышечную оболочки нерассасывающейся лигатурой. Концы нитей не завязывают, а захватывают кровоостанавливающими зажимами. С их помощью ассистент осторожно растягивает края раны, переводя ее в поперечную, и в этом положении фиксирует до конца операции ушивания раны (рис.35,1).

Рис.35.1 - швы-держалки на стенку кишки; 2 - шов Шмидена
Первый ряд шва - узловой или непрерывный краевой сквозной шов. Он обеспечивает герметичность, прочность, гемостаз. Но будет инфицированным, т.к проходит через просвет кишки. Чаще всего накладывают вворачивающий непрерывный шов по Шмидену, "скорняжный" (рис.35,2). При этом используют рассасывающийся шовный материал (чаще кетгут), длина лигатуры - около 30 см. Отступив от угла раны на 0,4 см, а от ее края - на 0,3-0,5 см, иглу проводят со стороны серозной оболочки в просвет кишки и со стороны слизистой выводят иглу на серозную оболочку противоположного края раны. Нить протягивают так, чтобы на месте вкола остался короткий конец длиной 6-8 см. Длинный и короткий концы лигатуры связывают узлом. Длинным концом ушивают рану кишки.
Последующие стежки проводят через всю толщу кишечной стенки на 0,3-0,4 см от края раны попеременно со стороны слизистой каждого края раны, расстояние между стежками - 0,5 см. Для удобства работы после каждого стежка меняется положение иглы
в иглодержателе (острие иглы повернуто то влево, то вправо), игла придерживается пинцетом. После каждого стежка ассистент протягивает нить до плотного соприкосновения краев раны и фиксирует ее анатомическим пинцетом: следит, чтобы края ввертывались внутрь.
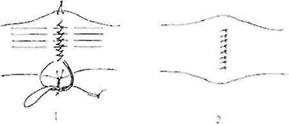
Рис.36.1 - завершение шва Шмидена: связывание последней петли со свободным концом нити; швы Ламбера поверх шва Шмидена; 2 - узловые швы Ламбера полностью погрузили шов Шмидена
После ушивания раны остается один конец нити, при помощи которого надо сформировать узел и закрепить шов. Для этого при прошивании последнего стежка не протягивают нить до конца, надо оставить незатянутой последнюю петлю, по длине равную оставшемуся свободному концу нити. Сблизив обе половины петли (т.е. соединив их в одну нить), связывают их простым узлом со свободным концом нити (рис.36,1). Нити узлов в начале и в конце шва срезают на уровне 0,2-0,3 см от узла.
При правильном выполнении вворачивающего шва при затягивании стежков нити края раны "ввернуты" в просвет кишки, а шов имеет вид "елочки". Серозные оболочки краев раны многократно соприкасаются друг с другом.
Стерильность шва обеспечивается наложением второго ряда узловых асептических перитонизирующих серозно-мышечных швов (Ламбера) (рис.36,1). На расстоянии 0,6-0,8 см от линии внутреннего шва в перпендикулярном ему направлении прокалывают серозную и мышечную оболочки кишечной стенки. Выкол производят на том же уровне, но уже на 0,2-0,3 см от края внутреннего шва. Длина стежка (вкол-выкол) примерно 0,3-0,4 см. Нить следует протянуть до половины ее длины.
На другой стороне внутреннего шва на этом же уровне прошивают кишечную стенку в обратном порядке: вкол на расстоянии 0,2 - 0,3 см, а выкол на расстоянии 0,6-0,8 см от линии внутреннего шва.
Узловые серозно-мышечные швы накладывают примерно на расстоянии 0,4-0,5 см друг от друга. При затягивании швов образуются складки серозно-мышечного слоя, в глубину которых погружается внутренний шов. При этом плотно соприкасаются серозные оболочки по обе стороны от внутреннего шва. Узлы завязывают и сразу обрезают на уровне 0,2-0,3 см над узлом. При правильно наложенных швах складки серозной оболочки плотно соприкасаются, внутренний шов полностью погружен и не виден (рис.36,2).
Удаление нитей-держалок производится после наложения второго ряда швов. При этом необходимо учитывать, что они находились в операционной ране на "грязном" этапе операции (при открытом просвете кишки) и поэтому инфицированы.
Один из концов нити надсекают на уровне ее выхода из кишечной стенки и удаляют оба конца. В этом случае через кишечную стенку пройдет участок нити, который находился в ее толще и не был инфицирован.
Похожие работы
... и психологических особенностях, о том, что все эти свойства и особенности могли сформироваться в определенной криминогенной среде, где его и следует искать. Для практики оперативно-розыскной деятельности по борьбе с организованной преступностью исключительно важен криминологический подход к изучению преступного поведения как процесса, развивающегося в пространстве и времени и включающего не ...
... взвесить все «за» и «против» операции, прежде, чем рекомендовать ее. Для обеспечения хороших результатов хирургического лечения и снижения частоты тромбозов необходима стандартизация техники операции, определенный набор инструментов и шовного материала. Наряду с обычными инструментами, применяемыми в сердечно-сосудистой хирургии, для выполнения операции в условиях ИК, используют специальные ...
... . Назрела необходимость создания единой информационной базы правоохранительных органов РК, обеспечивающей доступ должностных лиц для оперативного поиска необходимых сведений. 3 Перспективы развития оперативно-розыскной деятельности таможенных органов Республики Казахстан 3.1 Проблемы использования результатов работы таможенных органов по оперативно-розыскной деятельности Основными ...
... важное значение в обследовании больных колоректальным раком. Они позволяют определить: размеры, форму и локализацию опухоли; распознать ее прорастание опухоли в окружающие органы и ткани; проводить дифференциальную диагностику рака с другими заболеваниями толстой кишки; выявлять синхронные злокачественные или доброкачественные новообразования ободочной кишки; диагностировать различные осложнения ...

0 комментариев