Навигация
2. ЭхоКГ
Митральная регургитация 1 степени. Трикуспидальная регургитация 1 степени. Диастолическая дисфункция ЛЖ по ригидному типу.
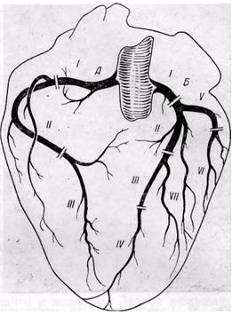
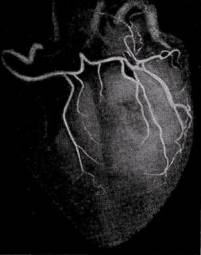
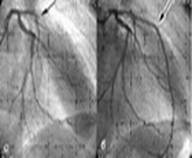
3. Коронарография
Правая коронарная артерия. Главный ствол: субокклюзия в проксимальной трети. Пристеночный дефект контрастирования c/3. Кровоток TIMI-1.
Сопутствующих заболеваний и осложнений не выявлено.
Дифференциальный диагноз.
1) Острый перикардит - боли связаны с фазами дыхания, движениями, усиливаются в положении лежа, при объективном исследовании сердца выявляется шум трения перикарда, на ЭКГ высокий Т и поднятие ST выше изолинии во всех отведениях.
2) Тромбоэмболия легочной артерии - начало заболевания после операции у больных с глубоким тромбозом вен нижних конечностей, наличие клинических и ЭКГ синдромов инфарктов легкого и инфарктной плевропневмонии с кровохарканием, шумом трения плевры, цианозом, отсутствие симптомов на ЭКГ, характерных для инфаркта миокарда.
3) Расслаивающая аневризма аорты - внезапные длительные загрудинные боли, отсутствие ЭКГ-признаков инфаркта миокарда, асимметрией пульса и АД на руках и ногах.
У данной больного нет симптомов характерных для данных заболеваний, но есть симптомы, подтверждающие диагноз острый инфаркт миокарда.
Этиология и патогенез.
Этиологические факторы ИМ: в 95% случаев - атеросклеротическое поражение коронарных артерий и развитие в них тромбов. В остальных случаях - неатеросклеротическое поражение (артерииты, травмы коронарных сосудов, лучевое повреждение и т.д.)
Патогенез. Основа развития ИМ является патофизиологическая триада - разрыв атеросклеротической бляшки, тромбоз, вазоконстрикция. При ишемии миокарда происходит стимуляция симпатических нервных окончаний с последующим высвобождением норадреналина и стимуляцией мозгового слоя надпочечников с выбросом в кровь катехоламинов. Накопление недоокисленных продуктов обмена при ишемии миокарда ведет к раздражению интерорецепторов миокарда или коронарных сосудов, что реализуется в виде появления резкого болевого приступа, сопровождающегося активизацией мозгового слоя надпочечников с максимальным повышением уровня катехоламинов в течение первых часовзаболевания. Гиперкатехоламинемия приводит к нарушению процессов энергообразования в миокарде. Повышение активности симпатоадреналовой системы, приобретающей у больных острым инфарктом миокарда сначала компенсаторный характер, становится вскоре патогенным в условиях стенозирующего атеросклероза венечных артерий сердца.
Патологическая анатомия.
Очаг некроза миокарда (инфаркт) локализуется, как правило, в бассейне тромбированной венечной артерии, а при отсутствии тромба - в бассейне наиболее стенозированной ветви.
Очаг некроза формируется и отчетливо проявляется к концу первых суток. В случаях смерти больных в первые часы заболевания миокард в области тромбированой венечной артерии может быть дряблым, бледным с участками неравномерного кровенаполнения. К концу первых суток очаг некроза приобретает четкие, часто неровные контуры, бледно-желтоватый цвет. который с течением времени сменяется на желтовато - или зеленовато-серый. По периферии очаг некроза может быть окружен красной каймой, начиная со второй недели заболевания кайма, приобретающая яркий красный цвет, образуется западающими участками грануляционной ткани, постепенно замещающей очаг некроза. На месте очага некроза, если он небольшой, уже к концу первого месяца, а при обширном И. м. - к концу второго месяца возникает "молодой" рубец - красновато-серая ткань с белесоватыми прослойками; в последующем она преобразуется в плотную белесоватую рубцовую ткань (постинфарктный рубец).
Благоприятным исходом И. м. является его организация с образованием рубца. При этом функция погибших кардиомиоцитов компенсируется за счет гипертрофии мышечных клеток вне зоны рубца. Постинфарктный рубец формируется из грануляционной ткани, постепенно распространяющейся с периферии и замещающей очаг некроза. В ней со временем увеличивается количество коллагена в виде плотно сформированных пучков, уменьшается активность фибробластов. Новообразованные капилляры редуцируются, формируются разнокалиберные сосуды. Срок образования рубца варьирует от 2 до 4 мес. и зависит прежде всего от величины очага некроза.
Из осложнений И. м, патологоанатомически наиболее часто выявляют разрыв некротизированной стенки сердца, проявления кардиогенного шока, аневризму сердца, реже пристеночные тромбы в сочетании с признаками тромбоэмболии в различные органы, фибринозный перикардит.
Патоморфология.
Инфаркт миокарда:
1. Трансмуральный (очаг некроза захватывает всю толщу миокарда от эндокарда к эпикарду)
2. Нетрансмуральный
а) субэндокардиальный (очаг некроза захватывает только субэндокардиальные отделы миокарда)
б) интрамуральный (очаг некроза располагается в толще миокарда, не достигая субэпикарда или субэндокарда)
в) субэпикардиальный (некроз локализован в субэпикардиальных отделах миокарда)
Лечение.
Основные принципы:
ликвидация болевого приступа;
- снижение нагрузки на сердце - лечение, направленное на увеличение просвета венечных артерий;
- лечение, направленное на растворение образовавшегося тромба и предотвращение нового тромбообразования, в просвете венечной артерии;
- лечение возникающих осложнений и профилактика их возникновения.
Терапия назначенная пациенту Андрееву:
1) Постельный режим
2) Стол №10 - ограничением калорийности за счет главным образом легкоусвояемых углеводов и жиров животного происхождения. Исключить продукты, богатые холестерином и витамином D. В пищевой рацион ввести: продукты, обладающие липотропным действием, растительное масло с высоким содержанием полиненасыщенных жирных кислот, овощи, фрукты и ягоды (витамин C и растительная клетчатка), продукты моря, богатые йодом. Режим питания: 5-6 раз в день в умеренном количестве, ужин за 3 ч до сна.
3) Фибринолитики
Rp.: Streptokinazi 1500000 ЕД
D. t. d. N.2
S. Вводить в/в капельно, предварительно содержимое флакона развести в 100 мл 0,9% NaCl
4) Оксигенотерапия.
5) Антикоагулянты (гепарин 25000 ЕД п/к по 5000 ЕД 4 раза в день).
6) Антиагреганты
Rp.: Tab. Acidi acetylsalicylici 0.1
D. t. d. N.10
S. Внутрь по 1 таблетке 1 раз в сутки
7) Ингибиторы АПФ (энап по 1 таблетке 1 раз в день).
Rp.: Tab. Enalaprili 0.005
D. t. d. N.30
S. Внутрь по 1 таблетке 2 раза в сутки
8) Поляризующая смесь (5% глюкоза 250 мл, 4% хлорид калия 100 мл, инсулин 6 ЕД) в/в капельно 1 раз в день.
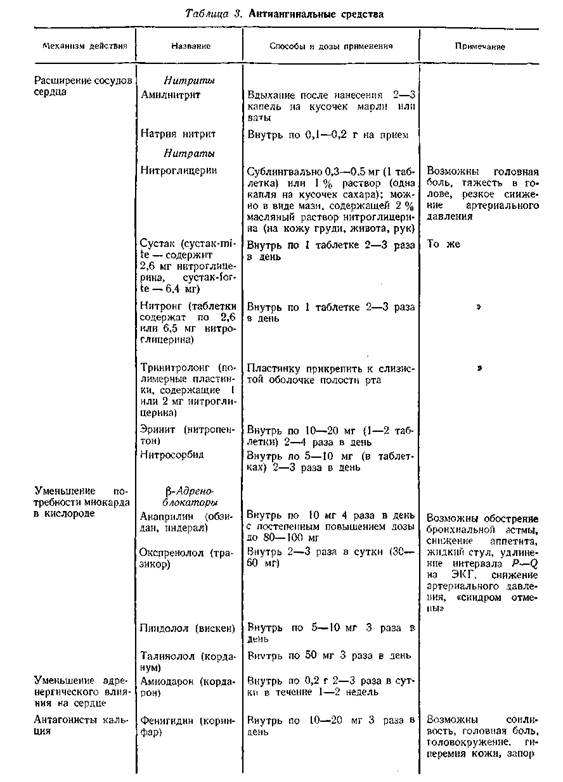
10) Нитросорбид.
Rp.: Tab. Nitrosorbidi 0.005
D. t. d. N.50
S. Внутрь по 1 таблетке 3 раза в сутки
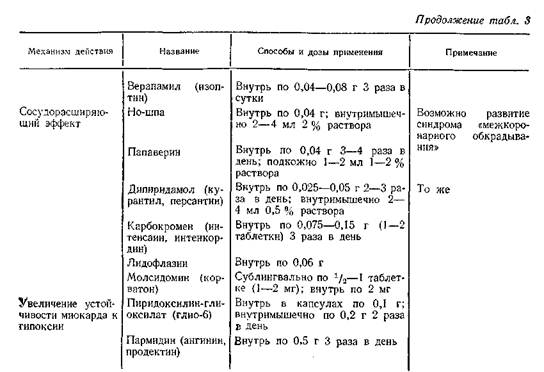
11) β-адреноблокаторы (метопролол).
Rp.: Tab. Metoprololi 0.025
D. t. d. N.30
S. Внутрь по 1 таблетке 3 раза в сутки
X. Дневники наблюдения
02.11.10г. Общее состояние больного удовлетворительное, жалоб не предъявляет, t тела 36,7 С. Провели расспрос больного, перкуссию сердца и легких. Объективно - пульс 52 уд/мин, АД 135/85 мм рт ст, ЧДД - 17 в минуту.
03.11.10 г. Общее состояние больного удовлетворительное, жалоб не предъявляет, t тела 36,8 С. Провели аускультацию сердца и легких, поверхностную и глубокую пальпацию. Объективно - тоны приглушены, пульс 47 уд/мин, АД 135/90 мм рт ст, ЧДД - 18 в минуту.
04.11.10 г. Общее состояние больного удовлетворительное, жалоб не предъявляет, t тела 36,7 С. Объективно - тоны приглушены, пульс 49 уд/мин, АД 130/90 мм рт ст, ЧДД - 17 в минуту.
XI. Эпикриз.
Андреев Андрей Борисович, 46 лет
Больной поступил в кардиологическое отделение 20.10.2010 г. С острым инфарктом миокарда.
Больной предъявлял жалобы на боли сжимающего характера за грудиной, продолжительностью более 30 минут, не купирующиеся нитропрепаратами, чувство нехватки воздуха. Из анамнеза жизни: на работе частые стрессовые ситуации, стаж курени, предрасполагающие наследственные факторы.
Объективно - при перкуссии - расширение границ сердца влево, при аускультации - приглушенные тона.
Были произведены исследования - общий анализ крови; биохимический анализ крови - обнаружили в крови специфические ферменты, которые являются показательными для ИМ: КФК, миоглобин, тропонин; общий анализ мочи; ЭКГ - выявили признаки некроза и ишемии миокарда, установили локализацию, распостраненность и глубину инфаркта миокарда; ЭхоКГ - установили размеры полостей сердца, особенности его работы - сократимость и частоту ударов, оценили состояние клапанного аппарата; рентгенография грудной клетки.
Назначено лечение - тромболитики, антикоагулянты, дезагреганты, β-адреноблокаторы, нитраты, ингибиторы АПФ, препараты калия.
На настоящий момент состояние больного удовлетворительное, исход заболевания в результате лечения - улучшение.
Рекомендации - лечебная физкультура, избегать тяжелых физических нагрузок, эмоционального напряжения, стрессов, диета с пониженным содержанием животных жиров, легкоусвояемых углеводов, богатая полиненасыщенными жирными кислотами, антиатерогенными веществами, растительной клетчаткой, продуктами моря, проживание в экологически чистой местности, частые прогулки на свежем воздухе, санаторно-курортное лечение. Периодически наблюдаться у кардиолога. При ощущении симптомов стенокардии принимать нитроглицерин.
Прогноз благоприятный. Больной выписан 04.11.10 г.
Похожие работы
... тромболитической терапии. Практически значимыми маркерами гибели миоцитов являются активности энзимов - АСТ, КФК, ЛДГ. Таблица 4 Некоторые показатели липидного спектра сыворотки крови мужчин г. Катайска, больных артериальной гипертонией I, II степени и ишемической болезнью сердца, M±m Показатели Группы Общий холестерин, N – 5,2-6,5 ммоль/л Триглицериды, N – 0,51-1,86 ммоль/л ...
... симптомов болезни связано с разрывом атеросклеротической бляшки, образованием тромба в коронарной артерии, быстрым развитием выраженного стеноза или окклюзии. Диагностика ишемической болезни сердца К основным инструментальным методам диагностики стабильной стенокардии относятся следующие исследования: · электрокардиография, · эхокардиография, · стресс-тесты, · коронарография. ...
... но может наступить и у лиц, в анамнезе которых имеются указания на стенокардию или перенесенный ранее инфаркт миокарда. СТЕНОКАРДИЯ (Stenocardia) Одной из наиболее распространенных клинических форм ишемической болезни сердца является стенокардия (грудная жаба), представляющая собою характерный болевой синдром, обусловленный преходящей ишемией миокарда вследствие острого нарушения венечного ...
... болезнь сердца» является групповым. Оно объединяет как острые, так и хронические патологические состояния. Для применения методики исследования адекватности самооценки для контингента больных с ишемической болезнью сердца необходимо учитывать тяжесть заболевания. Для психологов медицина не является профессией, поэтому приведем необходимый классификационный минимум, в дальнейшем позволяющий нам ...




0 комментариев