Навигация
Анализ результатов электроэнцефалографического исследования больных группы риска по эпилепсии
3.1. Анализ результатов электроэнцефалографического исследования больных группы риска по эпилепсии
В группу риска по эпилепсии вошли 227 больных второй группы наблюдений, из которых у 161 (71%) отмечались единичные эпилептические припадки и у 66 (29%) – повторные, атипично протекающие неэпилептические ЦП (рис. 11. и табл. 6.). Все эти больные являлись носителями опасных сочетаний значимых факторов риска и заболевание у них расценивалось как находящееся в донозологическом периоде эпилепсии.
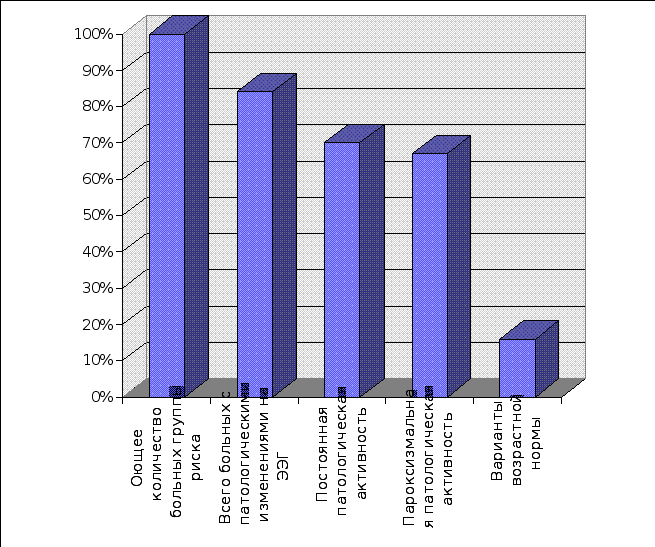
Результаты ЭЭГ исследования больных группы риска рубрифицированы на варианты возрастной нормы и патологические изменения. В свою очередь патологические ЭЭГ изменения, подразделяли на постоянные и пароксизмальные. Из таблицы 7. и рис. 17 видно, что ЭЭГ была патологически изменена у 190 больных группы риска, что составило 84% наблюдений. У остальных 37 больных (16%) данные ЭЭГ представляли собой варианты возрастной нормы. Среди патологических изменений у 158 больных (70%) выявлялась постоянная патологическая активность и у 152 (67%) - пароксизмальная.
За постоянную патологическую активность принимали аномальные биопотенциалы следующие непрерывно, либо сгруппированные в более или менее отчетливые разряды (вспышки), локализовавшиеся в отдельных или нескольких отведениях, либо имеющих преимущественно генерализованный и двухсторонний характер. При этом, согласно терминологическому словарю Международной федерации обществ электроэнцефалографистов (1974) различали ЭЭГ разряды и ЭЭГ пароксизмы. Под ЭЭГ разрядами или вспышками понимали группу однородных потенциалов существенно отличавшихся от фоновой активности по своей форме, частоте и амплитуде, однако, в отличие от ЭЭГ пароксизма, появлявшихся и исчезавших более или менее постепенно, но не внезапно, и регистрировавшихся в течение различного, порою весьма продолжительного периода времени. Разряд патологической активности никогда не сопровождался никакими преходящими клиническими проявлениями.
Таблица 7. Общие результаты ЭЭГ исследований больных группы риска по эпилепсии.
| пп | Характер ЭЭГ данных | Количество больных | % |
| 1 | Вариант возрастной нормы | 37 | 16 |
| 2 | Постоянная патологическая активность | 158 | 70 |
| 3 | Пароксизмальная патологическая активность | 152 | 67 |
| 4 | Всего больных с патологическими изменениями на ЭЭГ | 190 | 84 |
| 5 | Общее количество больных группы риска | 227 | 100 |
Таблица 8. Постоянная патологическая ЭЭГ активность в донозологическом периоде эпилепсии у детей.
| пп | Характер патологической активности | Количество больных | % |
| 1 | Медленная дельта активность | 27 | 11,5 |
| 2 | Медленная тета активность | 32 | 15,0 |
| 3 | Сочетание медленной дельта и тета активности | 54 | 23,0 |
| 4 | Запаздывание электрогенеза в сочетании с медленной активностью | 27 | 11,5 |
| 5 | Изолированное запаздывание церебрального электрогенеза | 18 | 9,0 |
| 6 | Всего больных с постоянной патологической ЭЭГ активностью | 158 | 70,0 |
| 7 | Количество больных группы риска без постоянной патологической ЭЭГ активности | 69 | 30,0 |
| 8 | Общее количество больных группы риска по эпилепсии | 227 | 100 |
227 больных (100% наблюдений).
По данным современных отечественных и зарубежных исследователей постоянные патологические ЭЭГ изменения имеют непосредственную связь с актуальными органическими повреждениями мозга и его важнейших анатомо-функциональных систем или резидуальными явлениями такого повреждения. В клинической электроэнцефалографии выделяют семь основных групп постоянной патологической активности: депрессию церебрального электрогенеза, быструю патологическую активность, медленные трехфазные волны, гипсаритмию, медленную тета-активность, медленную дельта-активность и запаздывание церебрального электрогенеза. Первые четыре разновидности были исключены из рассмотрения потому, что не являлись актуальными в донозологическом периоде эпилепсии по определенным причинам.
Так например, генерализованная депрессия церебрального электрогенеза представляет собой значительное снижение вольтажа биопотенциалов, выраженное уплощение ЭЭГ вплоть до изоэлектрической линии. Постоянная генерализованная депрессия по типу тотального биоэлектрического «молчания» характерна для крайне тяжелого общего состояния больного и регистрируется чаще всего в отделениях реанимации у больных находящихся в состоянии клинической смерти. Преходящая генерализованная депрессия церебрального электрогенеза характерна для коматозного состояния различной степени выраженности и встречается, например, у больных находящихся в острейшем периоде инсульта, при тяжелой черепно-мозговой травме, эпилептическом статусе и др. Депрессию электрогенеза локального типа чаще всего наблюдают при обширных очаговых повреждениях мозга - опухолях больших полушарий, кистах, внутричерепных гематомах.
Быстрая постоянная патологическая активность характеризуется ритмом потенциалов высокой амплитуды - до 50-150 мкВ и высокой частоты - до 15-25 в 1 сек. Встречается редко и описывается у детей первых дней жизни перенесших внутричерепную родовую травму.
Медленные трехфазные волны состоят из трех основных графических компонентов, альтернирующих относительно изоэлектрической линии с максимальной амплитудой до 200-300 мкВ. Первый компонент представляет собой острую волну, второй - медленную волну с вершиной, направленной в противоположную от первого компонента столону и третий - пик или медленную волну с вершиной обращенной в сторону первого компонента. Средняя частота таких трехфазных комплексов составляет 2-3 в 1 сек. Медленные трехфазные волны чаще всего находят у больных с коматозным состоянием, вызванным преимущественно энцефалопатиями дисметаболического происхождения, связанными с патологией внутренних органов, например, при несостоятельности порто-кавального кровообращения, при печеночной коме и др.
Гипсаритмия представляет собой непрерывно следующую во всех ЭЭГ отведениях полиморфную патологическую активность представленную пиками, острыми волнами, медленными волнами, комплексами пик-волна и острая волна - медленная волна очень высокой амплитуды, достигающей 300-500 мкВ. Гипсаритмия является специфичной для синдрома Веста - одного из манифестных злокачественных вариантов эпилепсии детей грудного возраста.
Последние три разновидности постоянной патологической ЭЭГ активности связываются преимущественно с восстановительным периодом и периодом резидуальных явлений органического повреждения мозга. Они являлись одним из существенных ЭЭГ проявлений донозологического периода эпилепсии и имели прямое отношение к его патофизиологии. В наших наблюдениях основным этиологическим фактором как завершенных клинически, так и донозологических проявлений эпилепсии являлись органические повреждения мозга, полученные, главным образом, в периоде беременности и родов, а сами больные находились в восстановительном периоде, либо в периоде резидуальных явлений такого повреждения. Кроме того, оказалось, что анализируемые ниже разновидности постоянной патологической активности имели и определенное топико-диагностическое значение, а именно указывали на органическое повреждение и нарушение функционального состояния срединных структур мозга. Количественные соотношения и удельный вес основных разновидностей постоянной патологической ЭЭГ активности в донозологическом периоде эпилепсии у детей иллюстрирует таблица 8.
Медленная дельта мономорфная активность билатерального и синхронного типа зарегистрирована у 11,5% больных группы риска. Она локализовалась преимущественно в отведениях от передних и реже средних отделов полушарий, имела ровную синусоидальную конфигурацию и при частоте составлявшей менее 4 колебаний в 1 сек. группировалась в весьма продолжительные, часто повторяющиеся разряды. Нередко подобные разряды принимали веретенообразную форму с относительно развернутым во времени началом и окончанием. В условиях отсутствия у наших больных острой стадии текущего органического повреждения мозга, постоянная, медленная, билатеральная, дельта мономорфная активность свидетельствовала о перенесенном ранее органическом повреждении и нарушении электрогенетической функции структур средней линии мозга: орбитальной лобной коры, медиальной лобной и теменной коры, окружающей колено и центральную часть мозолистого тела, промежуточного мозга с преимущественной дисфункцией таламуса, и ретикулярной формации оральных отделов ствола головного мозга [Gastaut H. et al., 1980]. Следует отметить, что при органическом повреждении большинства из этих структур, последние могут передавать, отражать мономорфную дельта активность на скальповые отведения от передних и средних отделов больших полушарий. Названные структуры лимбико-ретикулярного комплекса являются, таким образом, истинными пейсмекерами данной разновидности постоянной патологической активности, а сами веретена дельта мономорфного ритма следует считать переданными, отраженными, ритмами на дистанции.
Постоянная медленная тета-активность выявлена у 15% больных группы риска и представлена регулярным ритмом, состоящим из волн приближающихся к синусоидальному типу, амплитудой до 50-60 мкВ, следующих с частотой 4-6 колебаний в 1 сек. Тета-активность носила билатеральный синхронный, симметричный характер и регистрировалась преимущественно от средних отделов полушарий в центральных, теменных и височных отведениях и чаше всего с акцентом от передних отделов височной доли. Общее топико-диагностическое значение тета активности состояло в том, что она указывала на органическое повреждение или дисфункцию мезо-диэнцефальных структур мозга. Что касается ее акцента в передних височных отведениях, то по мнению некоторых авторов [Gastaut Н., Gastaut J-L., 1980], этот факт можно связать с повреждением медиобазальных структур непосредственно височной доли по типу инцизурального сидероза, описанного Пенфилдом и Фолкнером. По данным тех же авторов, смещение тета-активности преимущественно в теменные отведения, может указывать на перенесенное органическое повреждение тканей, расположенных вокруг стенок третьего желудочка мозга.
Следует отметить, что изолированная медленная активность представленная только ритмом дельта или тета диапазона выделялась с известной долей условности, поскольку более чем в половине наблюдений эти разновидности медленной активности в различной степени сочетались друг с другом. Количество наблюдений с сочетанием дельта и тета медленной активности составило 23% больных группы риска. В этих случаях не представлялось возможным выделить с определенностью доминирующий тип медленной активности. Что касается топико-диагностического значения сочетанных вариантов медленной постоянной дельта и тета активности, то оно оставалось прежним, изложенным выше.
Задержка церебрального электрогенеза или ЭЭГ признаки функциональной незрелости мозга обнаружены у 20,5% больных группы риска, причем у 11,5% они сочетались с патологической медленной активностью и у 9% больных зарегистрированы в изолированном виде. Основными ЭЭГ признаками функциональной незрелости мозга в наших наблюдениях являлись следующие: возрастное запаздывание формирования основных физиологических ЭЭГ ритмов, нарушение их нормального топографо-анатомического распределения, фрагментарная картина или «осколки» альфа ритма в отведениях от задних отделов полушарий, существенное нарушение синфазности потенциалов правого и левого полушарий мозга, запаздывание формирования зональных различий на ЭЭГ, слабая реактивность на функциональные пробы, например, недостаточная выраженность синхронизации потенциалов в ответ на гипервентиляцию или полное отсутствие реакции усвоения ритма на триггерную ритмичную фотостимуляцию и др.
Происхождение ЭЭГ феноменов, свидетельствующих о запаздывании церебрального электрогенеза, связывали с органическим повреждением мозга полученным, главным образом, в периоде беременности и родов, а так же с фактором недоношенности. Топико-диагностический аспект запаздывания церебрального электрогенеза оставался прежним. Его считали обусловленным повреждением и дисфункцией глубинных структур мозга, а также замедленным, по сравнению с нормой, формированием структур корковых полей и их связей с основными узлами лимбико-ретикулярного комплекса.
Пароксизмальную активность на ЭЭГ идентифицировали в соответствии с рекомендациями Международного сообщества электроэнцефалографистов. Согласно выше упомянутому словарю терминов рекомендуемых к применению в клинической электроэнцефалографии под пароксизмом следует понимать простые или сложные по конфигурации графоэлементы ЭЭГ с внезапным и очень быстрым началом и окончанием, стремительно достигающие своей максимальной амплитуды и которые в силу этих свойств существенно отличаются от фоновой активности. Основными элементами пароксизмальной активности считали следующие: пики, полипики, острые волны, комплексы пик-волна, полипик-волна, острая волна – медленная волна.
К условно-эпилептической активности относили одиночные пики или острые волны, комплексы острая волна – медленная волна, а также гиперсинхронный, заостренный по форме альфа ритм, гиперсинхронный бета ритм и пароксизмально появляющиеся вспышки высокоамплитудных волн альфа, бета, тета или дельта диапазона.
Эпилептическая и условно-эпилептическая активность носила очаговый характер, если регистрировалась в одном или нескольких ЭЭГ отведениях от одного полушария, либо от одного-двух симметричных отведений обоих полушарий. К генерализованной активности относили пароксизмальную активность регистрирующуюся одновременно во всех отведениях от обоих полушарий.
В таблице 9. представлены сводные данные о пароксизмальной патологической ЭЭГ активности, полученной у 152 больных группы риска по эпилепсии, что составляло 67% наблюдений от общего числа больных группы риска. Во всех этих наблюдениях данные ЭЭГ расценивались в качестве фактора риска по эпилепсии высокой значимости. Из таблицы видно, что типичная эпилептическая активность у больных группы риска не являлась большой редкостью и обнаружена у 9% больных. Доминирующим же типом пароксизмальной активности в донозологическом периоде эпилепсии у детей являлась условно-эпилептическая активность, обнаруженная у 58% больных группы риска.
Из данных таблицы 10. следует, что типичная эпилептическая и условно-эпилептическая ЭЭГ активность распределилась неравномерно между двумя основными группами больных донозологического периода эпилепсии. Так, все 20 наблюдений с типичной эпилептической активностью на ЭЭГ оказались в группе больных с эпилептическим характером донозологических церебральных пароксизмов. Что касается условно-эпилептической активности, то ее частота оказалась в два раза выше у больных с эпилептическими донозологическими пароксизмами по сравнению с больными группы риска, являющимися носителями повторных атипично протекающих неэпилептических пароксизмов.
Следует также отметить, что внутри как типичной эпилептической, так и условно-эпилептической активности не обнаружено существенной разницы по частоте встречаемости между очаговым и генерализованным ее характером. С известной осторожностью этот факт можно истолковать так, что в донозологическом периоде эпилепсии наблюдалась примерно одинаковая потенциальная возможность проявления манифестных форм заболевания как парциальными, так и генерализованными эпилептическими припадками. Однако в связи с тем, что впервой группе наших наблюдений отмечалось явное преобладание клинических вариантов эпилепсии проявлявшейся Таблица 9. Пароксизмальна патологическая ЭЭГ активность у больных группы риска по эпилепсии.
| пп | Характер пароксизмальной патологической активности | Количество больных | % |
| 1 | Очаговая типичная эпилептическая активность | 9 | 4,0 |
| 2 | Генерализованная типичная эпилептическая активность | 11 | 5,0 |
| 3 | Очаговая условно-эпилептическая активность | 68 | 30,0 |
| 4 | Генерализованная условно-эпилептическая активность | 64 | 28,0 |
| 5 | Всего больных с пароксизмальной эпилептической активностью | 152 | 67,0 |
| 6 | Количество больных группы риска без пароксизмальной активности на ЭЭГ | 75 | 33,0 |
| 7 | Общее количество больных группы риска по эпилепсии | 227 | 100 |
Таблица 10. Пароксизмальная патологическая активность у больных группы риска по эпилепсии в зависимости от характера донозологических ЦП
| пп | Характер пароксизмальной активности | Единичные эпилептические припадки | Повторные эпилептические пароксизмы | ||
| количество больных | % | количество больных | % | ||
| 1 | Очаговая типичная эпилептическая активность | 9 | 4,0 | – | – |
| 2 | Генерализованная типичная эпилептическая активность | 11 | 5,0 | – | – |
| 3 | Очаговая условно-эпилептическая активность | 48 | 21,0 | 20 | 9,0 |
| 4 | Генерализованная условно-эпилептическая активность | 41 | 18,0 | 23 | 10,0 |
| 5 | Пароксизмальной активности не выявлено | 52 | 23,0 | 23 | 10,0 |
| 6 | Всего больных, вошедших в группу риска | 161 | 71,0 | 66 | 29,0 |
| 7 | Общее количество больных группы риска | 227 | 100 | 227 | 100 |
генерализованными эпилептическими припадками, можно лишь предположить, что по данным ЭЭГ в своем донозологическом периоде эпилепсия у детей чаще бывает парциальной или фокальной, чем в стадии развернутых проявлений заболевания.
Кроме того, частота встречаемости типичной эпилептической и условной эпилептической активности не зависели от характера рубрификации первых эпилептических припадков или клинической разновидности неэпилептических пароксизмов донозологического периода. Из этой господствующей тенденции выявлено лишь одно исключение состоящее в том, что из 9 больных с очаговой эпилептической активностью, 6 относились к подгруппе больных с эпилептическим синдромом. В целом же эта тенденция означала, что с ЭЭГ позиций первые эпилептические припадки представляли собой одинаковую степень угрозы выхода заболевания в эпилепсию, вне зависимости от обстоятельств их появления и клинической рубрификации, хотя по совокупности клинических данных наиболее угрожаемыми по формированию эпилепсии являлись больные эпилептическим синдром. Подобная же ситуация складывалась и в группе неэпилептических пароксизмов в целом, хотя по общей совокупности факторов риска наиболее опасными по угрозе выхода в эпилепсию являлись повторные атипично протекающие парасомнии. Таким образом, полученные данные свидетельствуют о том, что у детей ЭЭГ фактор риска по эпилепсии несколько уступает по своей прогностической значимости всей совокупности клинических факторов риска, по крайней мере у больных с названным выше характером донозологических церебральных пароксизмов.
В настоящем исследовании, наряду с традиционным диагностическим, дифференциально-диагностическим и прогностическим значением, результаты ЭЭГ исследования использовались и для понимания патофизиологии донозологического периода эпилепсии у детей.
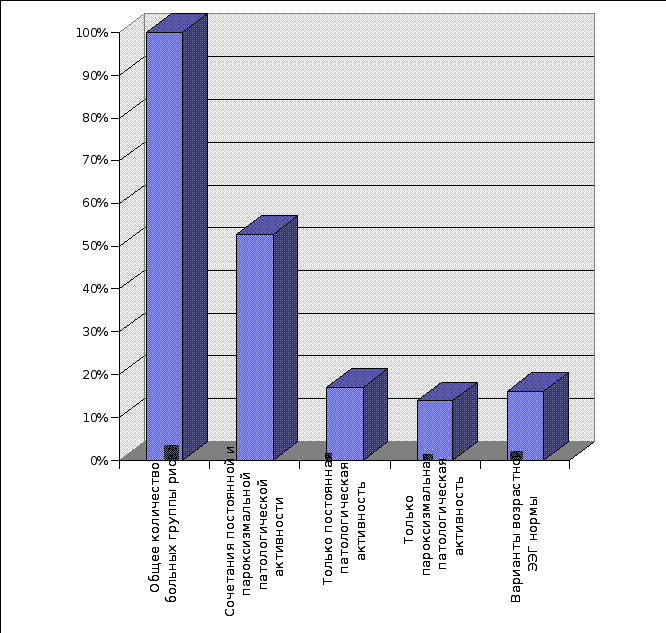
Из таблицы 11 и рисунка 18, следует, что у 37 больных ЭЭГ представляла собой возрастную норму. Из них у 23 больных клиническая картина заболевания была представлена повторными атипично протекающими неэпилептическими пароксизмами и у 14 - единичными эпилептическими припадками. В отсутствие патологических изменений на ЭЭГ эти больные были помещены в группу риска по эпилепсии на основании опасных сочетаний других факторов риска высокой значимости в количестве не менее двух: эпилептического характера единичных припадков, повторного развертывания атипичных неэпилептических пароксизмов, органического повреждения мозга в анамнезе или выявленного по результатам комплексного обследования и наследственного анамнеза, осложненного по эпилепсии. Сам факт наличия в группе риска больных с неизмененной ЭЭГ позволял сделать три предварительных вывода. Первый из них состоял в том, что ЭЭГ фактор риска не являлся строго обязательным у всех больных в донозологическом периоде эпилепсии. Во-вторых, рождение ребенка в условиях действия факторов риска по пре- перинатальной патологии мозга и даже наличие клинически диагностированных вариантов перинатальной энцефалопатии не всегда имели прямые корреляты с патологическими ЭЭГ изменениями. И наконец, необходимо было допустить, что не только повторные атипичные неэпилептические пароксизмы, но и единичные эпилептические припадки могут развертываться на фоне конституционального, физиологического уровня пароксизмальной готовности мозга.
У 38 больных группы риска донозологические пароксизмы эпилептического и неэпилептического характера развертывались в условиях
отсутствия ЭЭГ признаков пароксизмальной активности, но на фоне постоянных патологических ЭЭГ изменений, свидетельствовавших об органическом повреждении глубинных структур мозга.
У 32 больных группы риска, наоборот, церебральные пароксизмы донозологического периода развертывались на фоне ЭЭГ признаков повышения пароксизмальной готовности мозга и в условиях отсутствия постоянной патологической активности указывающей на прямое органическое повреждение неспецифических систем мозга. Однако и у этих больных по данным ЭГГ исследования можно было говорить о дисфункции структур ЛРК.
Таблица 11. Электроэнцефалографическая характеристика больных группы риска по эпилепсии
| пп | Характер ЭЭГ изменений | Количество больных | % |
| 1 | Сочетание постоянной и пароксизмальной патологической ЭЭГ активности | 120 | 52,8 |
| 2 | Только пароксизмальная патологическая ЭЭГ активность | 32 | 14,0 |
| 3 | Только постоянная патологическая ЭЭГ активность | 38 | 17,0 |
| 4 | Вариант возрастной ЭЭГ нормы | 37 | 16,2 |
| 5 | Общее количество больных групп риска | 222 | 100 |
У 120 больных, что составило 52,8% наблюдений группы риска, церебральные пароксизмы донозологического периода эпилепсии развертывались в условиях ЭЭГ признаков органического повреждения и дисфункции срединных структур мозга. Основанием для подобного суждения явилось сочетание у этих больных постоянной патологической, преимущественно медленной ЭЭГ активности и патологической пароксизмальной активности.
В целом, результаты ЭЭГ исследования больных находящихся в донозологическом периоде эпилепсии указывали на органическое повреждение и нарушение функционального состояния структур лимбической коры, диэнцефалона и неспецифических систем ствола мозга. ЭЭГ феноменами, указывающими на органическое повреждение этих структур, считали преимущественно постоянную патологическую ЭЭГ активность и признаки запаздывания церебрального электрогенеза, выявленные у 70% больных группы риска. Они расценивались нами в качестве неспецифичных для собственно эпилепсии в любом периоде развития заболевания, являлись ЭЭГ выражением органического повреждения мозга, перенесенного в периоде беременности, родов, либо в постнатальной жизни ребенка и указывали на топический диагноз заболевания. На изменение функционального состояния
0 комментариев