Навигация
Папаина (фермент дынного дерева) – переваривает некротизированную часть диска – грыжу
1. Папаина (фермент дынного дерева) – переваривает некротизированную часть диска – грыжу.
2. Эпидурально – лидаза, затем гидрокортизон, В12, новокаин.
Вытяжение, ЛФК, МТ, ИРТ, массаж, физиотерапия.
ПолинейропатииТипичная полинейропатия представляет собой дистальный, симметричный, моторно-сенсорный аксонный процесс связанный с экзогенной интоксикацией (лекарственные средства, тяжелые металлы, химические вещества индустриального происхождения, токсикоинфекции) либо с эндогенными метаболическими расстройствами (сахарный диабет, почечная и печеночная патология и др.)
Первыми симптомами полинейропатии являются парестезии. Обычно они проявляются в виде ощущения покалывания, жжения, стягивания в подошвах (чаще всего), в тыльной части стоп, кончиках пальцев ног. Симметричность симптомов и их дистальная локализация является правилом и только изредка парестезии появляются в одной ноге. В последнем случае полинейропатию требуется дифференцировать с множественной мононейропатией (болезни соединительной ткани – СКВ, склеродермия).
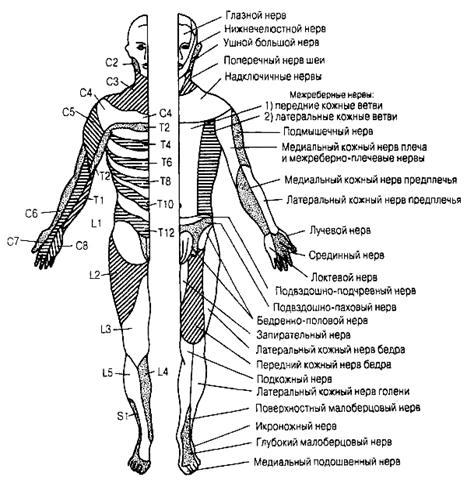
Прогрессирование полинейропатии сопровождается нарушением чувствительности, которое захватывает область имеющую вид "носков". Больные жалуются на онемение, одеревенение стоп, походка с пришлепыванием стоп, трудно передвигаться на пятках. Исчезают ахилловые рефлексы. Процесс подымается до колен, угасают коленные рефлексы, походка – "стоплагия". Параллельно появляются аналогичные изменения в кончиках пальцев рук. Отмечаются спонтанные боли, явления гиперпатии – легкое прикосновение вызывает острую жгучую боль. Когда процесс достигает середины бедра, нарушения чувствительности появляются в нижней части живота в виде шатра, при дальнейшем прогрессировании область гипестезии будет подниматься стремясь к грудине.
Ключи к диагнозу полинейропатии часто лежат в незамеченных или быстро забытых событиях, происходивших за несколько недель или месяцев до появления первых симптомов. При установлении диагноза надо навести справки о недавно перенесенных вирусных заболеваниях, приеме лекарственных препаратов, возможном отравлении, о похожих симптомах у членов семьи или сотрудников на работе, привычном употреблении алкоголя.
Основные симптомы:
Двигательный: слабость в дистальных отделах конечностей, выпадение или ослабление рефлексов, чаще сначала поражаются ноги (за исключением свинцовой и порфирийной полинейропатий), гипотрофия. Больной спотыкается об портики, кочки, ступеньки, трудно завести будильник, открутить крышку, повернуть ключ в замке – т.е. развивается слабость мышц кисти.
Чувствительный: позитивный – парестезии, гиперпатии, боли; негативный – онемение, потеря всех видов чувствительности, включая глубокую – явления сенситивной атаксии (положительная проб Ромберга).
Вегетативный: кожа становится гладкой, плотной и холодной на ощупь, затем истончается, лоснится, возникает пигментация, атрофии, язвы, экзематозные изменения, выпадение волос, изменение окраски кожи. Придается значение микротравмированию.
При некоторых полиневритах страдают черепные нервы (дифтерийный).
Дифтерийный полиневритОсложняет дифтерию в 20% случаев. Симптомы появляются через 2-3 недели после исчезновения острых явлений дифтерии.
Дифтерийный полиневрит резко отличается от других полинейропатий участием в процессе черепных нервов: блуждающего, глазодвигательного (чаще его ветвей идущих к гладким мышцам – паралич аккомодации), лицевого. Поражения нервов конечностей от легких до умеренных – больные способны ходить.
В клинике преобладает поражение черепно-мозговых нервов: дисфагия, афония, назолалия, паралич аккомодации, тахикардия, бульбарный паралич.
Алкогольный полиневрит – начинается у хронических алкоголиков после ОРЗ, других моментов ослабляющих организм.Характерно – подострое начало, выраженное расстройство глубокой чувствительности, ведущее к сенситивной атаксии.
Преддверием множественного поражения периферических нервов могут явиться двусторонние алкогольные невриты малоберцовых нервов, обуславливающие стоплагию (лошадиную походку) у больных, испытывающих боли в икроножных мышцах – что особенно характерно бля симптомов алкогольной интоксикации (при сдавлении икроножной мышцы больной морщится и вскрикивает). Заболевание медленно нарастает (в патогенезе гиповитаминоз), но может наступить катастрофически, например после значительного переохлаждения: больной, который уже некоторое время жаловался на парестезии и боли в конечностях, провел ночь на холоде, продрог зимой и т.д. – и тут же наступили двигательные расстройства. Характерна болезненность нервных стволов.
Обычно алкогольный полиневрит сочетается с психическими изменениями: Корсаковский синдром, снижение кратковременной памяти, конфабуляции. Если имеются глазодвигательные расстройства, атаксия, дизартрия, спутанность сознания, гиперкинезы – то это полиоэнцефалит Гайе-Верника.
Синдром Гиейна-Барре представляет собой наиболее часто встречающийся периферический тетрапарез (острый периферический паралич, полирадикулонейропатия Гийена-Барре). Описана в 1911 году (Гийен, Барре, Штроль). Считали что заболевание имеет благоприятный прогноз. Позже признали возможность летального исхода. Описанная ими клиническая картина не отличалась от "острого восходящего паралича", который наблюдал Ландри в 1859 году. Данный синдром составляет 2 % от всех полинейропатий.
Возникает после переутомления, переохлаждения, катара верхних дыхательных путей. Две трети больных сообщают о недавно перенесенной инфекции, обычно мягком респираторном синдроме. Средний возраст 32-39 лет (возможно в возрасте от 8 до 81 года), чаще у мужчин.
Патогенез: демиелинизация периферических нервов, в основе которой лежит аутоиммунный процесс, который локализуется преимущественно в передних корешках спинного мозга.
Ведущий симптом синдрома Гийома-Барре – мышечная слабость. Дебют: парестезии в стопах и мышцах (50 %), слабость в стопах (20%). Течение: нарушения прогрессируют в течении 1-2 недель.
Основные синдромы:
1. Двигательный. Наиболее ранний симптом синдрома Гийома-Барре – слабость в ногах, чаще в проксимальных отделах (56 %), в ногах и руках – треть случаев. Слабость нарастает и развивается в течении 2-3 недель достигая максимума. Арефлексия, гипотония, поражения мышц – вялый тетрапарез (больше проксимальный). Поражается лицевой нерв.
2. Офтальмоплегия (вариант Фишера), парез дыхательных и фарингиальных мышц
3. Гипестезия в виде "носков" и "перчаток" – незначительно выражена, гиперстезия.
4. Вегетативная дисфункция – постоянная тахикардия, снижение потоотделения
Шкала оценки тяжести состояния:
0 – здоровый
1- минимальные признаки поражения
2 – больной может самостоятельно пройти 5 метров
3 – больной может пройти 5 метров с поддержкой
4 - больной не может пройти 5 метров, пользуется коляской
5 – нуждается в ИВЛ
6 – смерть
Характерны изменения в ликворе: белково-клеточная диссоциация (отсутсвие клеток в ликворе – обязательное условие для постановки диагноза синдрома Гийома-Барре).
Смертность 1-3 %, в 80-90 % - практически полное выздоровление.
Лечение: плазмаферез – 2 л за сеанс. При отсутствии эффекта преднизолон 1-1,5 мг на 1 кг/сут.
Лицевая невропатия (паралич Белла) (ядро 4 мм, содержит 9000 клеток, канал лицевого нерва – 3 см). В 80 % случаев в течении 2месяцев – выздоровление, если к третьему месяцу признаком улучшения нет, то шансы на полное выздоровление сомнительны. По патогенезу паралич Белла – туннельный синдром. К факторам способствующим ишемии относятся: индивидуальные особенности канала (есть семейные случаи), нарушения кровоснабжения (переохлаждение, вызывающее спазм в системе наружной сонной артерии, которая принимает участие в кровоснабжении VII нерва), неполноценность вегето-сосудистого аппарата нерва.
Клиника: вначале, у 7 % больных возникают боли в области сосцевидного отростка. Восстановление быстрее возникает в лобных ветвях. В 80 % случаев восстановление наблюдается в срок до 2 месяцев. Если к третьему месяцу восстановления нет, шансы на полное восстановление сомнительны. В трети случаев при неполном восстановлении двигательной функции к 4-6 неделе развивается контрактура. Считают, что раннее применение физиотерапии, прозерина способствует развитию контрактур.
Синдром Ханта - поражение коленчатого узла, сопровождающееся параличом лицевого нерва. Сопровождается герпетическими высыпаниями в наружном слуховом проходе, языке, глотке. Паралич возникает через 1-2 дня после болей и высыпаний.
Туннельные синдромы (капканные)
Туннельные синдромы – это компрессионные мононевропатии, когда нервный ствол ущемляется в соединительно-тканном канале. Сдавливаемый нерв располагается между двумя структурами (мышцей и связкой, связкой и костью, двумя связками). Возникновению туннельного синдрома способствуют различные общие заболевания (сахарный диабет, эндокринные нарушения, ревматический полиартрит и др.). Основным фактором местного патологического воздействия являются перенапряжения, чаще профессиональные, связочного аппарата, аллергические и другие местные реакции. Играет роль и наследственная неполноценность нервов.
В клинической картине туннельного синдрома определяются: чувствительные расстройства (парестезии, боль, гипер- и гипестезии), двигательные расстройства (парезы, гипотрофии), вегето-сосудистые (вегето-трофические изменения кожи, ногтей, волос).
Из описанных 24 туннельных синдромов, наиболее часто встречающимися являются:
Синдром запястного канала (синдром ущемленного срединного нерва в запястном канале). Срединный нерв сдавливается отечной и гипертрофированной поперечной связкой ладони. Больных беспокоят ночные парестезии в области кисти, особенно I-III пальцев, онемение пальцев. Боль усиливается при подъеме руки вверх и в горизонтальном положении, при перкуссии или пальпации связки (симптом Тинеля). Сгибание кисти в течении 2 минут, резко усиливает симптоматику (признак Фалена).
Заболевание чаще наблюдается у женщин, занимающихся ручным трудом.
Синдром малой грудной мышцы. Возникает вследствие сдавливания плечевого сплетения, подключичной вены и артерии, между малой грудной мышцей и головкой плечевой кости.
Синдром возникает при сильном отведении руки (наркоз, сон с запрокинутой за голову рукой). Клиника: боль в области малой грудной мышцы, на уровне III-IV ребер, боль ломающая, жгучая, усиливающаяся при движениях напрягающих мышцу. Возникают парестезии в области передней грудной стенки, локтевого края кисти, слабость кисти. Мышца болезненна на ощупь.
Синдром ущемления наружного кожного нерва бедра (паралитическая невралгия Бернгардта-Рота). Нерв ущемляется в месте выхода из таза на бедро, при перегибе у пупартовой связки или в месте выхода из широкой фасции бедра. Синдром встречается у мужчин среднего и пожилого возраста. Клиника: парестезии, онемение по наружной поверхности бедра, кожа в этом месте на ощупь кажется мертвой, "покрытой тканью". Провоцирующими моментами могут служить: узкие пояса, бандаж, корсет, беременность, опухоли таза, ношение тяжелых предметов в кармане.
Синдром ущемления большеберцового нерва (синдром тарзального канала). Клиника: парестезии, онемение, жгучие, ноющие боли в области подошвы и пальцев, нижнезадних отделов голени, боль может иррадиировать до коленного сустава. Чаще указанные ощущения возникают ночью, при ходьбе, нажатии педали. Возникают легкие парезы сгибателей пальцев.
Невралгия тройничного нерва.
Этиопатогенез: особенности клеток чувствительных ядер тройничного нерва и их взаимоотношений с ретикулярной формацией ствола – повышенная возбудимость чувствительного ядра V нерва (воспринимает подпороговые импульсы из зоны иннервации).
Вспомогательные факторы: узость костных каналов, хронические инфекции, патология прикуса, ЧМТ, переохлаждение. Наследственная предрасположенность установлена в 1-5 % случаев. Патогенез аналогичен эпилепсии.
Среди невралгий, невралгия тройничного нерва занимает первое место, и второе среди заболеваний черепно-мозговых нервов (после лицевого нерва).
Клиника:
1. Болевые пароксизмы продолжительностью от нескольких секунд до двух минут. Начало и окончание приступа внезапное. Приступы могут возникать один за другим, иногда переходя в невралгический статус.
Провоцирующие моменты: еда, разговор, умывание, чистка зубов, бритье.
Не провоцируется: температурой, вкусовыми раздражителями.
Приступы: нестерпимая боль, режущая, стреляющая, жгучая, из-за которой больные замирают на месте. Боль в зоне II-III ветви, с одной или двух сторон.
2. Болевые тики – гиперкинезы мышц лица во время приступа.
3. Курковые зоны – зоны на лице или ротовой полости, прикосновение к которым вызывает боль или приступы (область губ, подбородка – внутренняя зона Зельдера).
4. Вегетативная аура (саливация, слезотечение) или вегетативное сопровождение приступа.
Течение: с ремиссиями, с постепенным укорочением и нарастанием частоты и длительности обострений.
Диагноз ставится на основании трех симптомов - кратковременные пароксизмы, болевые спазмы, курковые зоны, ремиссий и прогредиентного течения.
Важно дифференцировать невралгию от псевдоневралгических болей, особенно для стоматологов (иногда необходимо удалять зубы).
Невралгии языкового, барабанного, верхнегортанного нервов, встречаются крайне редко.
Похожие работы
... , лептоспироз и др.) и вторичными (вертеброгенные, после детских экзантемных инфекций, инфекционного мононуклеоза, при узелковом периартериите, ревматизме и др.). По патогенезу и патоморфологии заболевания периферической нервной системы подразделяются на невриты (радикулиты), невропатии (радикулопатии) и невралгии. Невриты (радикулиты) – воспаление периферических нервов и корешков. По характеру ...
... ген у мужчины находится в X-хромосоме, то он обязательно проявляется в фенотипе определенным заболеванием. Примерами наследственных болезней сцепленных с полом, является гемофилия А и В, цветовая слепота (дальтонизм), агаммаглобулинемия и др. Характеристика заболеваний нервной системы. Расстройства вегетативных функций. Болевая чувствительность. Неврозы. Инфекционные заболевания нервной ...
... правильное положение позвоночного столба, поэтому рекомендуется подкладывать под матрац деревянный щит. Постель больного должна быть жесткой и ровной. Наряду с общепринятыми методами лечения заболеваний периферической нервной системы применяют скелетное вытяжение, в том числе подводное. Плексит — поражение нервного сплетения, может возникнуть вследствие травмы, инфекции, интоксикации и других ...
... годы для лечения больных с поражениями периферической нервной системы широко применяется иглорефлексотерапии. 4. Программы физической реабилитации при заболеваниях периферической нервной системы В комплексном лечении больных с заболеваниями периферической нервной системы важное место занимают ЛФК, массаж и физиотерапия. Как мононевриты, так и полиневриты (травматические, инфекционные, ...
0 комментариев