Навигация
Физиология мышц и нервов
6. Физиология мышц и нервов.
Сокращение мышечного волокна является результатом передачи возбуждения с нерва на мышцу и последующей цепи физико-химических процессов. Передача осуществляется по нервным волокнам, которые представляют собой отростки нервных клеток (нейронов). Короткие отростки нейронов – дендриты – воспринимают возбуждение от соседних нейронов и проводят его к телу клетки. Длинные отростки – аксоны – являются проводниками возбуждения от центра к периферии (центробежные) и от периферии к центру (центростремительные нервные волокна). Передача возбуждения с нервного проводника на иннервируемую ткань происходит через особые структурные образования – синапсы, в которых различают: пресинаптическую и постсинаптическую мембраны, синаптический промежуток, медиатор.
Способность тканей отвечать на действие раздражителя с определенной частотой, обусловленная скоростью процесса возбуждения, характеризует функциональную подвижность – лабильность. На действие единичного раздражения мышца отвечает одиночным сокращением. При большой частоте или силе раздражения суммирование сокращений приводит к длительному сокращению мышцы – тетанусу.
Увеличение частоты и силы раздражителя (до определенного предела) сопровождается увеличением ответной реакции ткани. Дальнейшее увеличение сопровождается сначала сниженным по амплитуде ответом, а затем полной его утратой. Снижение лабильности было названо Н. Е. Введенским «парабиоз». Различают три фазы парабиоза: уравнительную (как частые, так и редкие раздражения вызывают одинаковый ответ мышцы), парадоксальную (слабый ответ раздражаемого субстрата на действие сильного агента), тормозящую (отсутствие ответной реакции на действие любого раздражителя).
7. Анализаторы. И. П. Павлов назвал систему анализа раздражителей анализатором, в который входят: рецепторные образования; центростремительные нервные волокна, проводящие возбуждение; центральный или мозговой отдел анализа (определенные области коры головного мозга). Рецепторами называются специализированные клетки, воспринимающие действие раздражителей. Энергия раздражителя кодируется рецептором и передается в центральный аппарат анализа. Раздражители подразделяются на адекватные и неадекватные, что определяется не собственными их качествами, а специфичностью рецепторного аппарата. Для зрительного рецептора адекватным раздражителем является свет. В то же время свет – неадекватный раздражитель для слухового или тактильного рецептора.
Различают четыре вида кожной рецепции: тактильную (рецепция прикосновения; давления), тепловую, холодовую, болевую. В некоторых частях тела отсутствуют все другие виды рецепции, кроме болевой. Так, на любое раздражение в роговице формируется только ощущение боли.
Вестибулярный аппарат (преддверие и три полукружных канала внутреннего уха) преобразовывает механическую энергию угловых и прямолинейных ускорений в нервные сигналы о положении тела. Вестибулярному аппарату принадлежит важная роль в управлении двигательной деятельностью, ориентации тела в пространстве, равновесии.
Восприятие звуков осуществляется рецепторами внутреннего уха. Волокна основной мембраны являются резонаторами – они настроены на звуки разной высоты и колеблются с частотой, резонансной звуку. Частоты ниже 16 Гц и выше 20000 Гц относятся к инфра- и ультразвуковым и ухом человека не воспринимаются.
В состав аппарата зрительной рецепции входят оптическая система глаза и рецепторная система сетчатки, в которой содержится около 130 млн. палочек – светочувствительных клеток и более 7 млн. колбочек – цветочувствительных элементов. Боль, страх, гнев вызывают через посредство симпатических нервов расширение зрачков. Увеличение светового потока, направленного в глаз, усиливает парасимпатические влияния и вызывает сужение зрачка.
Обоняние осуществляется обонятельными клетками, на которых имеется множество цилиндрических выростов цитоплазмы, что увеличивает площадь обоняния в 100-150 раз. Основные концепции обоняния: запах вещества – результат взаимодействия различных групп ферментов с пахучим веществом; молекулы пахучего вещества совпадают с ультрамикроскопической структурой обонятельных клеток, как ключ с замком; восприятие запаха является результатом колебательных свойств молекул пахучих веществ.
Вкусовые ощущения являются результатом раздражения рецепторов вкуса –вкусовых почек. В каждой вкусовой почке находится до 10 рецепторных клеток, которые реагируют на действие химических раздражителей.
8. Высшая нервная деятельность (ВНД) является физиологической функцией ЦНС, обеспечивающей взаимодействие организма и внешней среды. У человека это взаимодействие находится под контролем коры больших полушарий. Если в основе интеграции функций внутренних органов лежат только безусловные рефлексы, то в основе ВНД – как безусловные, так и условные. Результатом ВНД являются поведенческие реакции, направленные на получение полезного приспособительного эффекта, а условные и безусловные рефлексы представляют своеобразный сплав врожденного и приобретенного, в котором процессы взаимного усиления или торможения совершенствуются в процессе индивидуального опыта. У человека, как и у животных, сохранен в общем виде условнорефлекторный принцип отражения внешней среды, что является физиологическим содержанием первой сигнальной системы. В процессе социализации человека, связанной с трудовой деятельностью, сложилась вторая сигнальная система отражения действительности. Реальными сигналами о внешнем мире для человека являются не только свойства, качества предметной действительности, но и словесное их обозначение. Слово стало для человека сигналом первичных, действующих через органы чувств раздражителей (сигналом сигналов).
Характер ВНД человека в значительной мере обусловлен врожденными свойствами ЦНС. К таким свойствам И. П. Павлов относил силу нервных процессов, их взаимную уравновешенность и подвижность, т.е. скорость смены торможения возбуждением или возбуждения – торможением. В школе И. П. Павлова было установлено 4 типа ВНД. Первый тип – живой, подвижный: сильные, устойчивые к внешним воздействиям подвижные и уравновешенные процессы возбуждения и торможения. Второй тип – сильный, спокойный, малоподвижный: процессы возбуждения и торможения отличаются застойностью, инертностью. Третий – безудержный: отличается большой силой и подвижностью нервных процессов, но процессы возбуждения преобладают над торможением. Четвертый тип – слабый: характерны слабые процессы торможения и возбуждения, быстрая утомляемость и истощаемость НС.
7. Основы первой (доврачебной) помощи
Первая помощь – комплекс экстренных мероприятий, проводимых на месте происшествия внезапно заболевшему или пострадавшему.
Первая помощь включает четыре группы мероприятий:
1. Немедленное прекращение воздействия повреждающих факторов: внешних (электроток, высокая или низкая температура, сдавление тяжестями и др.) или внутренних (алиментарные отравления и др.).
2. Удаление пострадавшего из неблагоприятных условий, в которые он попал (извлечение из воды; огня; помещения, где скопились отравляющие газы и т.д.).
3. Оказание лечебной помощи пострадавшему – остановка кровотечения, искусственное дыхание, массаж сердца и т.д.
4. Организация скорейшей доставки пострадавшего в больницу.
В результате травм и повреждения кожных покровов в ткани попадает инфекция (микробы, вирусы, бактерии) и в месте проникновения возникают гнойно-воспалительные явления, а при попадании инфекции в кровоток – общее заражение – сепсис. Антисептика – комплекс мер, предназначенных для уничтожения инфекции в ране. Наиболее часто используют перекись водорода, перманганат калия (марганцовку), спиртовой раствор йода, борную кислоту, спирт этиловый, р-р брилиантовой зелени («зеленку»), риванол, фурацилин и др. Асептика – профилактика попадания инфекции в рану (стерилизация (кипячение инструментов, кварцевание и т.д.), наложение повязки и т.д.) .
Оказывающий первую помощь должен суметь отличить потерю сознания от смерти. Признаками жизни являются: 1. Наличие сердцебиения. Прослушивают слева от грудины или пальпаторно определяют пульс. 2. Наличие дыхания. Определяют: по движениям грудной клетки; по увлажнению зеркала или по движению кусочка бинта, поднесенных к носу и рту. 3. Наличие реакции зрачков на свет. Если осветить глаз фонариком (или закрыть ладонью глаз, а затем быстро отвести руку в сторону), то наблюдается сужение зрачка.
Однако отсутствие признаков жизни не свидетельствует о том, что пострадавший мертв. Подобный комплекс симптомов может наблюдаться при клинической смерти, поэтому необходима первая помощь в полном объеме и как можно быстрее, т.к. период обратимости длится не более 4-5 мин.
Оказание первой помощи бессмысленно при явных признаках смерти: помутнение и высыхание роговицы; похолодание тела; трупное окоченение, которое возникает через 2-4 ч после смерти; появление трупных пятен; деформация зрачка при сдавлении глаза («кошачий глаз»).
Шок различают: травматический, ожоговый, анафилактический (при непереносимости лекарств), кардиогенный (при инфаркте), септический (при сепсисе) и др. Первая помощь – в устранении причин шока: остановке кровотечения, снятии или уменьшении боли и др. При ранах, переломах, ожогах любое движение резко усиливает боль, что может значительно ухудшить общее состояние, вызвать шок, остановку сердца, дыхания. Поэтому перемещать поврежденную конечность или пострадавшего следует максимально осторожно. Одежду сначала снимают с неповрежденной конечности; при сильных кровотечениях или тяжелых ожогах одежду не снимают, а разрезают.
Основные симптомы остановки сердца: потеря сознания; отсутствие сердцебиения; остановка дыхания; бледность; судороги, которые могут появиться в момент потери сознания; расширение зрачков. Необходимо немедленно приступать к массажу сердца и искусственному дыханию, которые должны проводиться одновременно. Больного укладывают на спину на твердое основание (пол, землю). Ладонями, наложенными одна на другую, надавливать на нижнюю треть грудины, прогибая грудную клетку по направлению к позвоночнику на 4-5 см. Частота надавливаний – 50-70 в минуту. Для восстановления сердечной деятельности используют также внутрисердечное (прямой укол) или внутривенное введение адреналина на фоне массажа сердца. Применение таких стимуляторов дыхания и ЦНС, как кордиамин, цититон и др. во время реанимации недопустимо. При проведении искусственного дыхания «рот в рот», одной рукой зажать нос пострадавшего, выдох в рот пострадавшему проводить быстро и резко, желательно через марлю или любую другую неплотную материю. При использовании метода «рот в нос» выдох производится в нос, при этом рот пострадавшего надо закрыть рукой. Если помощь оказывает один, то он попеременно выполняет 2 быстро следующих один за другим «выдоха» возможно большей силы через каждые 12-15 надавливаний на грудину. Если помощь оказывается вдвоем – «выдох» после каждых 5-6 надавливаний. Эффективность оценивают по следующим признакам: появление пульса; повышение артериального давления до 60-80 мм рт. ст.; сужение зрачков и появление их реакции на свет; исчезновение бледности; появление самостоятельного дыхания. Прекращение первой помощи можно считать оправданным, если сердцебиение отсутствует, зрачки остаются расширенными, дыхание и сердечная деятельность не восстанавливаются, кожные покровы остаются резко бледными или цианотичными после 20-30 минут реанимационных мероприятий.
Кровотечения различают: артериальное, венозное, капиллярное, внутреннее, паренхиматозное. Наружное кровотечение останавливают тампонированием раны или накладыванием давящей повязки на рану. При артериальном или венозном кровотечении можно пережать поврежденный сосуд выше раны (относительно направления кровотока) с помощью жгута, закрутки или пальпаторно, провести антисептику, наложить на рану повязку, обеспечить неподвижность поврежденной части тела, через некоторое время ослабить жгут (закрутку), а затем снять его. Если кровотечение капиллярное, т.е. крупные сосуды не задеты – алгоритм тот же, но без пережимания. Если позволяют размеры раны, вместо повязки – бактерицидный лейкопластырь. Перед наложением – смазать рану антисептическими мазями, такими, как тетрациклиновая, линимент стрептоцида и т.д. При сильных кровотечениях из ран лица – можно пережать артерии пальпаторно на стороне кровотечения: височную артерию – впереди уха на уровне брови к височной кости, нижнечелюстную – к нижнему краю нижней челюсти на границе задней и средней третей челюсти; и/или – асептическая повязка. Пальцевое прижатие артерий используется как средство немедленной временной помощи: если пострадавший находится один, то лучше сразу приступить к наложению повязки.
Правила наложения жгута (закрутки): 1) не накладывать на голое тело, под него необходимо подложить часть одежды, марлю и т.п.; 2) накладывать только на конечность; 3) нельзя оставлять более 2 часов, так как может развиться ее омертвение; 4) под жгут вложить листок с указанием времени наложения; 5) нельзя поверх жгута накладывать повязку или закрывать его одеждой; 6) затягивание жгута осуществлять до исчезновения пульса ниже (по направлению кровотока) места ранения.
Временно остановить кровотечение из конечности можно с помощью ее максимального сгибания. Так, при кровотечении из ран кисти и предплечья можно положить свернутый из марли, ваты или другого мягкого материала валик в локтевой сгиб, согнуть руку в локте и привязать предплечье к плечу. При кровотечении из плечевой артерии валик кладут в подмышечную ямку и согнутую в локте руку привязывают к грудной клетке. При кровотечении в подмышечной ямке согнутые в локтях руки максимально отводят назад и локти связывают – при этом подключичная артерия прижимается ключицей к первому ребру. При кровотечении из раны бедра валик – в паховый сгиб, ногу сгибают в коленном и тазобедренном суставах и привязывают к туловищу. При переломах пользоваться этими приемами нельзя.
При жедудочно-кишечном кровотечении надо создать больному покой, уложить его на спину, на живот положить «холод» (пакет со льдом, грелку с холодной водой и т.п.), полностью запретить прием пищи и жидкости; организовать доставку его в лечебное учреждение.
Наиболее частым приемом первой помощи при травмах является иммобилизация – создание неподвижности поврежденной части тела. Это дает состояние покоя в зоне травмы, что уменьшает боль и является противошоковым мероприятием, особенно при переломах. Иммобилизация проводится с использованием специальных предметов, называемых шинами, которые фиксируют бинтами, ремнями, лямками и пр. При отсутствии стандартных шин иммобилизацию следует проводить из подручных предметов (палки, доски, лыж, лыжных палок и др.).
При вывихе необходимы «холод» на место вывиха и иммобилизация. Вправлять вывих должен врач-травматолог.
Травматические переломы подразделяются на закрытые, без повреждения кожи, и открытые, с повреждением кожи в зоне перелома. Первая помощь: антисептика; иммобилизация поврежденной части тела; противошоковые мероприятия; доставка пострадавшего в лечебное учреждение.
Перелом позвоночника обычно возникает при падении с высоты, прямом и сильном ударе в спину, при нырянии (удар головой о дно) и др. Категорически запрещается пострадавшего с подозрением на перелом позвоночника сажать или ставить на ноги! Необходимо уложить его на ровную твердую поверхность: деревянный щит, доски и пр. Эти же предметы используют для транспортной иммобилизации или транспортируют пострадавшего на носилках в положении лежа на животе, подложив под плечи и голову что-либо мягкое. При переломе шейного отдела позвоночника транспортировку осуществляют на спине с иммобилизацией головы. Недопустимо малейшее сгибание позвоночника, перекладывать пострадавшего лучше вместе с доской или щитом, на котором он лежит. На место травмы – «холод» и дать анальгетики или сделать обезболивающий укол. При переломе ребер наложить тугую «циркулирующую» повязку на грудную клетку; при переломе ключицы фиксируют руку с помощью косыночной повязки через шею; пострадавших транспортируют сидя, на место травмы – «холод», дать анальгетики.
Поражения электрическим током называются электротравмами. Их подразделяют на общие (электрические удары) и местные (электрические ожоги, металлизация кожи, электроофтальмия и т.д.). Первая помощь. Отключить источник электротока или прекратить контакт пострадавшего с ним – отвести электрические провода диэлектриками (сухой палкой и т.д.); прикосновение к пострадавшему незащищенными частями тела при неотведенных проводах опасно! После этого местные повреждения обработать и закрыть повязкой, как при ожогах. Дать анальгетики, успокаивающие, сердечные средства. При остановке сердца проводят его массаж и искусственное дыхание. Транспортируют в положении лежа и тепло укрытым.
Ожог – повреждение тканей, вызванное воздействием высокой температуры, химических веществ, солнечных лучей и т.д. Первая помощь: прекратить воздействие раздражителя, холодная вода (в большинстве случаев), антисептика (желательно мази), асептическая повязка. Волдыри не прокалывать!
При ожогах кислотами химический агент нейтрализуют тампонами, смоченными 2-3%-ным раствором питьевой соды или мыльной водой, дополнительно место ожога присыпают мелом (или зубным порошком). При ожогах щелочами применяют тампоны, смоченные раствором борной или лимонной кислоты (0,5 чайной ложки на стакан воды) или 1-2%-ным раствором столового уксуса, с последующим наложением повязки. При ожогах негашеной известью кусочки извести удаляют с помощью тампона, а затем ожог обильно обмывают растительным маслом, но не водой; для нейтрализации применяют также тампоны с 20%-ным раствором сахара. При ожогах фосфором пострадавший участок тела погружают в воду и под водой пинцетом удаляют несгоревшие кусочки фосфора. На ожог накладывают тампоны из 5%-го раствора медного купороса или марганцовки.
Первая помощь при утоплении. Извлечь пострадавшего из воды (к утопающему подплыть или поднырнуть со стороны спины, буксировать на спине захватом под подмышечную впадину и подбородок); положить животом на согнутое колено реаниматора таким образом, чтобы голова была ниже грудной клетки; удалить изо рта водоросли, ил, грязь; энергичными движениями с боков сдавливать грудную клетку, стараясь удалить воду из трахеи, бронхов, легких; после – положить на спину, откинуть голову назад, открыть рот, отжать от гортани или слегка вытащить наружу язык (при необходимости воспользоваться булавкой) и при отсутствии дыхания сделать искусственное дыхание и массаж сердца (см. выше) в сочетании с разведением и сведением рук пострадавшего (если первую помощь оказывают двое).
Отравление угарным газом (окисью углерода – СО) вызывает головную боль, шум в голове, сонливость, тошноту, усиленное сердцебиение, потерю сознания и т.д., вплоть до смертельного исхода. Первая помощь: удалить пострадавшего из помещения, учитывая, что угарный газ тяжелее воздуха и собирается внизу, у пола, поэтому наклоняться к пострадавшему и вытаскивать его необходимо на задержке дыхания (в задымленном помещении рекомендуется дышать через мокрую повязку); искусственное дыхание; растереть все тело; горчичники на грудь; по возможности дать вдыхать кислород; горячие грелки к ногам; «нашатырный спирт» (виски смазать нашатырным спиртом и дать его понюхать). С тяжелым отравлением госпитализируют. Алкоголь усиливает действие угарного газа.
Пищевые отравления возникают при употреблении в пищу недоброкачественных (инфицированных) продуктов. Первые симптомы появляются через 2-4 часа после приема таких продуктов: внезапно возникают общее недомогание, тошнота, частая рвота и др. Быстро усиливающаяся интоксикация проявляется снижением АД, учащением пульса, бледностью, развивается сердечно-сосудистая недостаточность, возникают судорожные сокращения мышц, наступает коллапс и смерть. Первая помощь: немедленное промывание желудка водой при помощи желудочного зонда или вызывание искусственной рвоты (обильное питье теплой воды, можно с добавлением марганцовки, с последующим раздражением корня языка). Промывать следует до «чистой воды». После – дать активированный уголь и слабительное, можно сульфаниламиды (сульгин, фталазол и др.) или антибиотики (пенициллин, тетрациклин, стрептомицин и др.), а также обильное питье. В последующие 2-3 дня – рисовая каша на воде и обильное питье.
При отравлении лекарственными препаратами или алкоголем первая помощь – аналогична. При отравлении метиловым спиртом, кроме перечисленного, принимать пищевую соду – ежечасно по одной чайной ложке на 1/2 стакана воды.
При отравлении грибами, другой ядовитой флорой (например, семенами белены) и ботулизме – срочно госпитализировать, оказывая при этом такую же помощь, как и при пищевых отравлениях, но промывания желудка – до 5-6 раз с добавлением активированного угля, соды, марганцовки; 1-2 мл 0,1%-го раствора атропина подкожно или внутривенно.
При отравлении ядохимикатами (чаще всего фосфороорганическими соединениями – теофос, хлорофос и др.) ингаляционно (вместе с вдыхаемым воздухом), первая помощь: 6-8 капель 0,1%-го раствора атропина или 1-2 таблетки белладонны; при попадании ядов энтерально (вместе с пищевыми продуктами) – промывание водой со взвесью активированного угля и прием слабительного; ядохимикаты с кожи и слизистых оболочек удалить водой под давлением. Немедленно госпитализировать.
При отравлении кислотами, если нет симптомов прободения (перфорации) пищевода и желудка (резкие боли за грудиной или в животе), необходимо промыть желудок через зонд с добавлением жженной магнезии (оксида магния) – 20 г на 1 л воды – или использовать известковую воду (водный раствор гидроксида кальция). Сода для промывания противопоказана! Глотать кусочки льда. Если не удается промыть желудок – дают пить молоко, растительное масло, яичные белки и другие обволакивающие средства. При отравлении карболовой кислотой молоко, масло, жиры противопоказаны! В этом случае дают пить воду со жженной магнезией.
При отравлении щелочами или перекисью водорода промыть желудок теплой водой или 1%-ным раствором лимонной или уксусной кислоты. Сода противопоказана! Немедленно госпитализировать. При подозрении на прободение пищевода или желудка поить пострадавшего и тем более промывать желудок нельзя.
Тепловой удар – патологическое состояние, обусловленное перегреванием организма в результате длительного воздействия высокой температуры. Солнечный удар возникает от непосредственного воздействия прямых солнечных лучей на голову. Симптомы сходны между собой: вначале усталость, головная боль, головокружение, общая слабость, боли в ногах, спине, иногда рвота, одышка, шум в голове, в глазах темнеет и т.д., возможен обморок. Первая помощь: пострадавшего перенести в прохладное место, в тень и уложить, несколько приподняв голову; расстегнуть воротник; «холод» на голову и область сердца, обильно напоить холодной водой; «нашатырный спирт», дать валерианку. Если артериальное давление снижено – дать кордиамин и др. При нарушении дыхания – сделать искусственное дыхание. Обморок – кратковременная, внезапно наступившая потеря сознания в результате резкого уменьшения притока крови к головному мозгу. Обморочное состояние может развиться при длительном неподвижном пребывании в вертикальном положении (ортостатический коллапс) и связано с уменьшением венозного возврата крови к сердцу. Первая помощь – то же, что и при тепловом или солнечном ударе, но голову опускают ниже уровня туловища и ног.
Первая помощь при укусе ядовитой змеей: ввести противозмеиную сыворотку; полный покой в горизонтальном положении; разрезать ранку и, выдавливая кровь, высасывать ее с последующим немедленным сплевыванием в течение 15 мин (жгут не накладывать); антисептика; холодный компресс; обильное питье (алкоголь противопоказан); противоаллергические и сердечно-сосудистые средства; при необходимости – искусственное дыхание и массаж сердца.
Место укуса каракурта прижечь (не позднее чем через 2 минуты после укуса) и/или первая помощь как при укусе змеей, но не холодный компресс, а согревание грелками. Укусы других ядовитых пауков, сколопендры или скорпиона сопровождаются слабой местной реакцией на яд и не требуют специального лечения.
Если ужалила пчела – извлечь жало не сжимая его пальцами (смахнуть его тупым краем ножа, длинным ногтем и т.д.); протереть спиртом; «холод» на место укуса; обильное питье; столовая ложка 10%-го р-ра хлористого кальция, 1-2 таблетки димедрола, пипольфена (противоаллергические средства).
Места укусов кровососущих насекомых (особенно гнуса) смазать разведенным нашатырным спиртом или бальзамом «Золотая звезда» (Вьетнам).
Место присасывания клеща смазать йодом или зеленкой вместе с лапами и головой клеща, после – круговым движением оторвать от кожи (или заливать маслом, лишая клеща воздуха, пока не выползет сам – если он углубился в толщу мышцы); антисептика; в неблагополучной по энцефалиту местности ввести противоэнцефалитный гамма-глобулин (взрослым 3 мл, детям 1,5-2 мл).
При попадании яда жабы на кожу – промывание пораженного участка проточной водой с мылом, повязка с гидрокортизоновой мазью; при алиментарном отравлении – промывание желудка, активированный уголь и т.д.
При укусах собаками и т.п. – ввести противостолбнячную сыворотку; промывать рану около 5 мин; антисептика; асептика.
Повешение. Высвободить из петли, перерезав веревку (поддерживать пострадавшего, чтобы он не упал и не получил ушибов); при отсутствии признаков смерти приступить к искусственному дыханию и массажу сердца; растереть тело, «нашатырный спирт»; сердечно-сосудистые средства; срочный вызов скорой помощи.
Обморожение – повреждение ткани, вызванное воздействием низкой температуры. Первая помощь: теплое помещение; после кратковременного растирания со спиртом или водкой (не растирать снегом) – в теплую воду, постепенно доливая горячую до 37-38°С, а затем снова растирать до появления обычной окраски кожи, ее потепления и восстановления чувствительности; антисептические мази на обмороженный участок, асептическая повязка и тепло укутать; горячий чай и т.д.; в экстремальной ситуации – помочиться на обмороженные части тела.
Горная (высотная) болезнь – патологическое (болезненное) состояние, возникающее в высокогорной местности (разреженный воздух, содержит меньше кислорода, чем на уровне моря, что вызывает состояние кислородного голодания). Характерны слабость, вялость, сонливость или бессонница, головная боль, ослабление зрения; учащение пульса и дыхания, легко возникающие носовые кровотечения и т.д., вплоть до летального исхода. Положительное действие оказывают длительное вдыхание кислорода, обычно в смеси с воздухом; прием «кислых» смесей, например, раствора 15 г лимонной кислоты и 200 г сахара в воде, витамина «С» и др. Акклиматизация проводится либо на среднегорье, либо в барокамере.
Морская болезнь и другие патологические (болезненные) состояния, обусловленные укачиванием, развиваются медленнее или могут отсутствовать при наступлении глубокого сна, пребывании на свежем воздухе, нахождении в средней части корабля, предотвращении резких движений головой, воздержании от курения, употребления алкоголя. До выхода в плавание следует поесть (натощак укачивает сильнее, но и обильная, особенно жирная пища ускоряет появление тошноты); ограничивают прием жидкости. Применяют по назначению врача медикаментозные средства: снотворные, успокаивающие, противорвотные (мятные капли или леденцы; валидол под язык; аэрон 1-2 таблетки за 30-60 минут до выхода в плавание; и др.).
Похожие работы
... и его здоровье" валеологические знания приобретают особое значение в подготовке специалистов высокой квалификации. Валеология, без сомнения, в скором будущем станет одним из важнейших научно-педагогических направлений в наступившем столетии. И.И. Брехман писал: "Валеология родилась. Почему этого слова нет в словаре? Почему у нас нет зеркального отражения науки о болезни? Хочется верить, что это ...
... очень сложного комплекса факторов окружающей и внутренней среды. Именно эти закономерности здоровья являются предметом исследования комплекса гигиенических наук. Предмет исследования валеологии – собственно здоровье, т.е. результирующая всех этих сложных взаимодействий. И эту результирующую можно характеризовать степенью оптимальности выполнения индивидом своих биологических и социальных функций. ...
... на пороге "третьей противоэпидемической революции", суть которой - управление здоровьем индивида, укрепление и гармонизация механизмов самоорганизации живой системы. Основа новой стратегии - валеология, ее теоретические и практические достижения. В связи с тем что здравоохранение не способно оказать помощь всем нуждающимся на уровне современных достижений медицинской науки (из-за постоянного ...
... физической культуре для дошкольных образовательных учреждений «Здоровье с детства». – Киров, 1997. 6. Карепова Т. Г. , Жуковин И. Ю. Программа формирования культуры здорового образа жизни у дошкольников “Наша традиция – быть здоровыми!”. -Психолог в детском саду. -2006. -№3. -с. 52-80. 7. Колбанов В. В. Валеология: Основные понятия, термины и определения. СПб. : ДЕАМ, 1998. 8. Кряжева Н.Л. ...
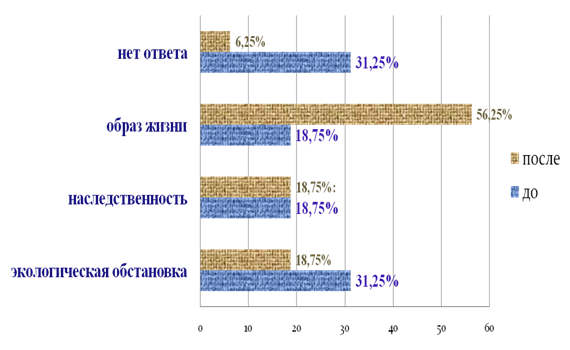
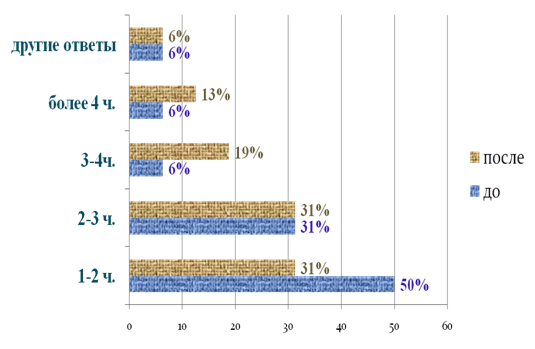

0 комментариев