Навигация
Фаза: открытое сравнительное исследование эффективности психофармако- и базисной (соматотропной) терапии СГВ, СДК и СРК
1 фаза: открытое сравнительное исследование эффективности психофармако- и базисной (соматотропной) терапии СГВ, СДК и СРК.
В 1 фазе пациенты распределялись на примерно равные как по количеству, так и по социально-демографическим и клиническим характеристикам, терапевтические группы. В основных группах предусматривалась монотерапия психотропными препаратами (транквилизатор, антидепрессант либо нейролептик), в контрольной группе (формировалась в каждом из исследований) – базисная (соматотропная) терапия СГВ, СДК или СРК. Психотропные средства назначались в соответствии с показаниями в зависимости от определяющего клиническую картину психопатологического симптомокмплекса: транквилизаторы использовались для лечения тревожных расстройств (паническое расстройство с/без агорафобии, генерализованное тревожное расстройство), антидепрессанты – для терапии аффективной и тревожной патологии (депрессивный эпизод, дистимия, паническое расстройство), нейролептики использовались при явлениях сверхценной ипохондрии (в рамках патохарактерологического развития или органо-невротической шизофрении).
Базисная терапия назначалась рационально на основании квалифицированного заключения, данного в ходе клинического разбора с участием соответствующих специалистов – пульмонолога, кардиолога либо гастроэнтеролога. Лекарственные средства, использовавшиеся в схеме базисной терапии СГВ, включали бета-адреноблокаторы, витамины, микроэлементы (у пациентов с высокими значениями минутного объема дыхания, а также метаболическими изменениями, свойственными дыхательному алкалозу), при СДК использовались малые и средние дозы бета-адреноблокаторов и блокаторов кальциевых каналов (у пациентов со стойкими нарушениями сердечного ритма, желудочковой экстрасистолией, стенокардией нетяжелых функциональных классов), в случаях СРК применялись спазмолитические средства, бактериальные препараты, анальгетики (в зависимости от спектра функциональных нарушений кишечника) (таблица 2).
Учитывая высокую частоту сопутствующей соматической патологии и вероятность неблагоприятных побочных эффектов психотропные средства назначались в минимальных рекомендуемых стартовых дозах. Через 10-14 дней допускалось постепенное повышение дозы до максимальной переносимой в зависимости от выраженности терапевтического и побочных эффектов.
Таблица 2. Дозы психотропных и соматотропных препаратов, использовавшихся при лечении органных неврозов.
| Фармакологический класс | Международное (торговое) название препарата | Суточные дозы | |
| Психотропные средства | |||
| Антидепрессанты | Тианептин (коаксил) Циталопрам (ципрамил) Пароксетин (паксил) Миансерин (леривон) | 25-37,5 мг 20-40 мг 20-40 мг 30-60 мг | |
| Транквилизаторы | Феназепам Алпразолам (ксанакс) Клоназепам (ривотрил) | 1-2 мг 1-4 мг 1-4 мг | |
| Антипсихотики | |||
| атипичные | Сульпирид (эглонил) Рисперидон (рисполепт) Оланзапин (зипрекса) Хлорпротиксен (труксал)* | 50-400 мг 1-2 мг 5-10 мг 15-45 мг | |
| типичные | Галоперидол (галдол)* Трифлуоперазин (стелазин)* | 5-10 мг 5-10 мг | |
| Соматотропные средства | |||
| Витамины | Тиамин Пиридоксин | 25-50 мг 40-320 мг | |
| Микроэлементы | Кальций добезилат Магния цитрат | 750-1000 мг 300-400 мг | |
| бета-адреноблокаторы | Атенолол Пропранолол | 25-50 мг 40-80 мг | |
| Блокаторы кальциевых каналов | Верапамил | 50-100 мг | |
| Прокинетики | Цизаприд | 15-30 мг | |
| Спазмолитики | Дицетел Дротаверин | 150-300 мг 120-240 мг | |
| Интеросептики | Интетрикс | 4 капс. | |
| Бактериальные препараты | Примодофилюс-бифидус | 2 капс. | |
*- препараты, которые использовались только во 2-й фазе исследований
В исследованиях антидепрессантов и нейролептиков для коррекции стойких инсомнических расстройств допускалось дополнительное назначение небольших доз бензодиазепинов: феназепам 0,5-2 мг, альпразолам (ксанакс) 0,25-1 мг, нитразепам (радедорм) 5-10 мг.
Учитывая сложность клинической структуры изученных органных неврозов и отсутствие специальных инструментов объективной оценки тяжести функциональных расстройств за основной критерий оценки эффективности был принят параметр "улучшение состояния" Шкалы общего клинического впечатления CGI [Guy W., 1987] (пункт 3). В качестве дополнительных критериев оценки эффективности использовались редукция исходного суммарного балла Аналоговой шкалы оценки функциональных симптомов и Госпитального опросника по тревоге и депрессии на >50% на момент окончания исследования.
Аналоговая шкала оценки функциональных симптомов, составленная специально для проведения исследований по терапии пациентов с органными неврозами, включает 23 симптома нарушений функций бронхолегочной, сердечно-сосудистой и пищеварительной систем у пациентов с СГВ, СДК и СРК соответственно. Каждый симптом оценивается пациентом по степени тяжести от 0 до 10 (0= симптома нет; 1-3= слабо беспокоит или ограничивает; 4-6= средне беспокоит или ограничивает; 7-9= сильно беспокоит или ограничивает; 10= крайне беспокоит или ограничивает).
Клиническое обследование и оценка состояния больных с применением указанных инструментов проводилась исходно, перед назначением терапии и далее регулярно, один раз в неделю.
С целью оценки переносимости и безопасности во время исследования регистрировались все изменения в соматическом и психическом состоянии пациентов, очевидно или вероятно связанные с проводимой фармакотерапией.
Полностью завершили 6-недельный курс терапии в 1 фазе 264 из 295 пациентов. Преждевременная отмена терапии из-за побочных эффектов психотропных средств потребовалась 26 пациентам (еще 5 выбыло по другим причинам, не связанным с фармакотерапией). Из них 14 больных получали современные антидепрессанты, остальные 12 – атипичные нейролептики. Причины отмены терапии при использовании селективных серотонинергических антидепрессантов (циталопрам, пароксетин, тианептин – 12 из 14 наблюдений) включали головные боли, тошноту, усиление абдоминалгий, диарею (возникновение или усиление в случае СРК), отмена миансерина у 2-х пациентов потребовалась в связи с выраженным седативным эффектом. Основные причины преждевременной отмены атипичных нейролептиков (сульпирид, рисперидон, оланзапин) – галакторея, дисменорея, прибавка в весе. Отмена нейролептиков из-за экстрапирамидных побочных эффектов регистрировалась только у 2-х пациентов, принимавших рисперидон.
Относительно малое число побочных эффектов не позволяет выполнить дифференцированную оценку переносимости основных классов психотропных средств при различных органных неврозах. Учитывая примерно пропорциональное распределение указанных случаев по группам СГВ, СДК и СРК, а также тот факт, что каких-либо стойких нарушений функционального статуса органов и систем при использовании перечисленных в таблице 2 препаратов не регистрировалось, можно предположить, что современные антидепрессанты и нейролептики являются сравнительно безопасными средствами лечения больных с органными неврозами.
Суммарная оценка эффективности сравниваемых методов лечения по Шкале общего клинического впечатления свидетельствует о превосходстве всех изученных психотропных средств над базисной терапией СГВ, СДК и СРК (рисунок 1).
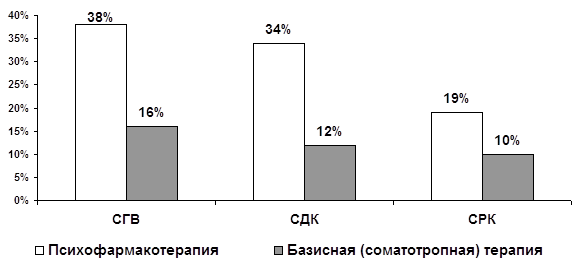
Рисунок 1. Доли (в %) пациентов с полным/выраженным эффектом в группах СГВ, СДК и СРК на момент окончания 1-й 6-недельной фазы терапии.
В сумме доля пациентов с полной/умеренной редукцией синдромов гипервентиляции, Да Коста и раздраженного кишечника при психофармакотерапии значительно превышает аналогичные показатели, полученные при использовании базисной соматотропной терапии: 38% против 16% при СГВ (р<0.01), 34% против 12% при СДК (р<0.01) и 19% против 10% при СРК (р<0.05) соответственно.
При этом, как можно видеть из диаграммы на рисунке 1, установленные ранее признаки гетерогенности изученных органных неврозов, реализуются и в результатах лечения. Наиболее выраженный эффект монотерапии психотропными средствами наблюдается при СГВ – 38%, протекающем, несмотря на длительное персистирование симптоматики, с транзиторными обострениями в рамках конституционально обусловленных ипохондрических реакций. Примерно на том же уровне – 34%, остаются результаты терапии СДК (различия с СГВ не выходят за рамки статистической тенденции, р= 0,076), обнаруживающего преимущественно фазное ремиттирующее течение. Наименьшие доли респондеров установлены в группе СРК – лишь 19% (р<0.001 в сравнении с СГВ и СДК). Этот факт получает обоснованное объяснение, если обратиться к установленным особенностям спектра коморбидной психической и соматической патологии у пациентов с функциональными расстройствами кишечника. Так, при СРК (в сравнении с СГВ и СДК) наблюдаются значительно более тяжелые психические заболевания – значительно возрастает удельный вес эндогенной аффективной (циклотимия) и процессуальной (органоневротическая шизофрения) патологии, а также явлений сверхценной ипохондрии. В то же время СРК характеризуется наибольшей частотой сопутствующей хронической соматической патологии, соучаствующей в манифестации и динамике функциональных нарушений кишечника.
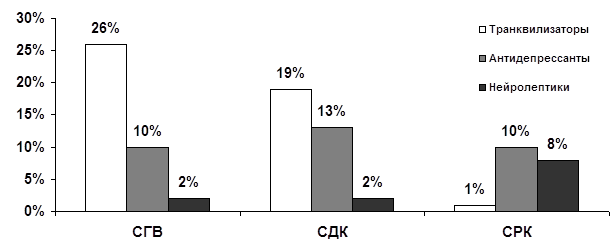
Рисунок 2. Доли респондеров, получавших монотерапию транквилизаторами (алпразолам, клоназепам, феназепам), антидепрессантами (циталопрам, пароксетин, тианептин, миансерин) или нейролептиками (сульпирид, рисперидон, оланзапин), в группах СГВ, СДК и СРК.
С целью уточнения спектра клинической активности основных классов психотропных средств в рамках трех рассматриваемых в настоящем исследовании органных неврозов был предпринят дифференцированный анализ динамики ведущих в клинической картине СГВ, СДК и СРК психопатологических и соматических симптомокомплексов (рисунок 2). В результате выявлены следующие закономерности. При терапии СГВ наиболее выраженный эффект наблюдается при использовании бензодиазепиновых анксиолитиков (алпразолам, клоназепам, феназепам) – 26% из 38% респондеров. Такой результат объясняеся тем, что доминирующие у пациентов с СГВ психические расстройства – кратковременные тревожно-ипохондрические реакции (сопровождающихся обострением функциональных нарушений бронхолегочной системы) – являются наиболее адекватной мишенью для транквилизаторов. В группе СДК, характеризующегося более тяжелыми тревожно-фобическими расстройствами (паническое, генерализованное тревожное), а также нарастанием доли депрессивной патологии, наряду с относительно высоким эффектом транквилизаторов отмечается увеличение доли респондеров на терапию современными антидепрессантами (циталопрам, пароксетин, тианептин, миансерин): общий процент респодеров в группе СДК – 34% складывается приемущественно из долей пациентов с удовлетворительным эффектом применения транквилизаторов (19%) и антидепрессантов (13%). Иные тенденции выявляются в результатах лечения больных с СРК, протекающего, как правило, в сопряженности с циклическими эндогенными депрессиями, а также с явлениями сверхценной ипохондрии (сопровождающимися идиопатическими алгиями), в том числе и при вялотекущей шизофрении. Наиболее эффективными средствами психофармакотерапии в группе СРК становятся антидепрессанты и нейролептики (сульпирид, оланзапин, рисперидон), обеспечивающие значительное улучшение состояния пациентов в 10% и 8% соответственно при общем проценте респодеров 19%.
В то же время, как можно видеть из диаграммы на рисунке 1, эффективность монотерапии психотропными средствами нельзя признать удовлетворительной. Полная одновременная редукция симптомов СРК и психопатологических расстройств выявляется, в лучшем случае, примерно у 1/3 больных (в группах СГВ и СДК). На основании установленных клинических характеристик органных неврозов, изложенных в предыдущих главах, можно предположить, что низкая эффективность методов психофармако- и соматотропной терапии, использующихся в отрыве друг от друга, связана с соучастием в формировании СГВ, СДК и СРК психической и соматической патологии. Соответственно можно ожидать, что комбинированное применение психотропного и соматотропного фармакологического воздействия позволит улучшить результаты лечения больных органными неврозами. Подтверждением выдвинутого предположения служат результаты 2-й фазы исследования лекарственной терапии, представленные ниже.
0 комментариев